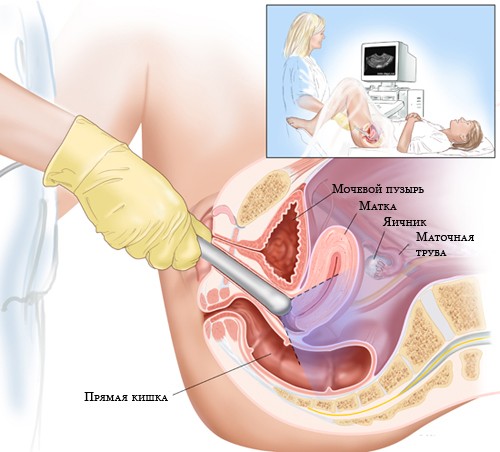
Сколько крови берут у донора за один раз
Содержание:
- Что это такое?
- Как воспользоваться преференциями почетного донора?
- Вы думаете стать донором яйцеклеток?
- Группы крови, востребованные при донорстве
- Алгоритм взятия крови из вены
- «Хочу стать почетным донором»
- Подготовка к взятию крови из вены
- Тромбоциты
- Требования к сдающим донорский материал
- Сколько стоит сдать кровь
- Донорство поддерживает оптимальный уровень железа в крови
- Донорство: польза для организма
- Нормальные значения анализа и причины изменения (таблица)
- Донор крови – кто это? Кто может стать донором в 2020
- Интервалы между донациями
- Гемоглобин
Что это такое?
Общий (развернутый) анализ крови включает:
- Уровень гемоглобина и гематокрита.
- Скорость оседания эритроцитов (СОЭ), которую раньше называли реакцией (РОЭ).
- Цветовой показатель, рассчитанный по формуле, если исследование проводилось вручную, без участия лабораторного оборудования;
- Определение содержания клеточных элементов крови: эритроцитов — красных кровяных телец, содержащих пигмент гемоглобин, определяющий цвет крови, и лейкоцитов, которые этот пигмент не содержат, поэтому называются белыми клетками крови (нейтрофилы, эозинофилы, базофилы, лимфоциты, моноциты).
Как видно, общий анализ крови показывает реакцию этой ценной биологической жидкости на любые процессы, происходящие в организме. Что касается правильной сдачи анализа, то никаких сложных, строгих предписаний по поводу этого тестирования нет, но определенны ограничения имеются:
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора, могут использовать кровь из вены.
После получения результатов производится подробная расшифровка анализа крови. Существуют также специальные гематологические анализаторы, с помощью которых можно автоматически определить до 24 параметров крови. Данные приборы способны выводить распечатку с расшифровкой анализа крови практически сразу после забора крови.
Как воспользоваться преференциями почетного донора?
Гражданин получает нагрудный знак и удостоверение после выполнения одного из условий:
- сдать кровь не менее 40 раз;
- сдать кровь не менее 25 раз и плазму 40 раз;
- пройти не менее 60 заборов плазмы.
Существуют определенные правила вычисления количества донаций. Рассмотрим на примерах. Дмитрий 25 раз бесплатно сдавал цельную кровь, затем перешел на сдачу плазмы. Для получения почетного статуса Дмитрию придется явиться еще на 40 бесплатных донаций плазмы. Максим сдал кровь 24 раза, а после тоже решил перейти на сдачу плазмы
Следовательно, почетный статус Максим заслужит только после 60 бесплатных донаций плазмы.
Внимание! При подсчете донаций не учитываются процедуры, совершенные за вознаграждение. Сдача эритроцитов, тромбоцитов и других компонентов учитывается как донация цельной крови.
Вы думаете стать донором яйцеклеток?
Возможно, вы знаете кого-то, кто боролся с бесплодием и нуждался в помощи донора яйцеклетки, чтобы стать родителем. Если это так, то вы знаете, насколько душераздирающим и трудным может быть это для людей, которые не могут зачать самостоятельно. Пожертвование ваших яиц может быть очень полезным опытом для родителей и для вас самих. Становление донором яйцеклеток дает вам возможность узнать больше о своей генетике и фертильности в процессе тестирования и скрининга, о котором вы можете и не знать иначе. Доноры яйцеклеток узнают результат от донорства яйцеклеток, что дает полный опыт. Хотя большинство пожертвований на яйца являются анонимными, в некоторых случаях существуют «известные пожертвования», когда донор и родители могут даже оставаться на связи для будущих обновлений. И, конечно, все наши доноры яиц щедро компенсируют свое время.
Какие женщины ищут родителей-доноров в качестве донора?
Предполагаемые родители, как правило, имеют свои собственные требования к донорам яйцеклетокМногие ищут потенциальных доноров яйцеклеток, которые могут физически чем-то напоминать себя, такие как цвет волос, черты лица или группа крови. Помимо физических характеристик, они могут также искать способы, которыми доноры отражают себя; артистичный, сострадательный, с чувством юмора и хорошо образованный. Поскольку мы помогаем такой разнообразной группе родителей, мы ищем все типы женщин, которые хотят стать донорами яйцеклеток.
Процедура безопасна?
Да! Хотя существуют риски (как и в любой процедуре), связанные с донорством яйцеклеток довольно низки. Также нет известных долгосрочных побочных эффектов или рисков процесса донорства яйцеклеток. Донорство яйцеклеток идентично процессу ЭКО, который выполняется безопасно в течение многих, многих лет.
Тем не менее, важно понять эти риски, прежде чем начать. К ним относятся реакция на лекарства или антибиотики, кровоподтеки или дискомфорт от рутинных операций по крови и инъекций, беременность при незащищенном сексе и травмы во время процедуры извлечения яиц
Иногда возникает синдром гиперстимуляции яичников, когда яичники чрезмерно реагируют на прием лекарств, но это состояние встречается редко и его легко лечить.
Исследования не показали повышенный риск рака или бесплодия в результате процедуры донорства яйцеклеток. Тем не менее, Американского общества репродуктивной медицины рекомендует донору пройти не более шести циклов донорства яйцеклеток.
Должен ли я платить за что-нибудь?
Нет! Весь цикл, включая медицинский скрининг и тестирование, генетическое тестирование, психологический скрининг и оплату юридических услуг, полностью оплачивается предполагаемыми родителями. Кроме того, ваши лекарства и вся медицинская процедура также покрыты. Это имеет место даже в том случае, если вы не можете продолжить цикл или если ваш цикл отменен по любой причине. Кроме того, небольшой полис медицинского страхования будет приобретен, если вам потребуется дополнительная медицинская помощь после процедуры.
Группы крови, востребованные при донорстве
Что особенно важно при донорстве — это определение группы крови самого донора и реципиента (того, кому необходимо переливание). У людей возможны только 4 вида крови
А группа определяется по эритроцитам молекул антигенов А и В на кровяной поверхности
У людей возможны только 4 вида крови. А группа определяется по эритроцитам молекул антигенов А и В на кровяной поверхности.
Группа О (или I) не имеет таких молекул вообще. В группе А (или II) присутствует антиген А. В группе крови В (или III) наличествует молекула В антигена. А в самой редкой АВ (или IV) группе на поверхности присутствуют сразу оба антигена — и А, и В.
К антигенам существуют еще и пары — α и β (белки кровяной плазмы). Первая группа крови содержит их оба. Вторая — только β. Третья — исключительно α. Ну а в плазме четвертой группы их просто нет, ни α, ни β.
Вообще, кровяной резус — это сложнейшая система. В ней более 40 антигенов! И все они обозначены какими-то цифрами или буквами. Резус-система не имеет одноимённых агглютининов (в норме), однако они проявляются, если индивиду с резус-отрицательно кровью перелить резус-положительную.
Группа крови не меняется у человека на протяжении всей его жизни, если только не было трансплантации костного мозга реципиенту от донора с другой группой крови.
Алгоритм взятия крови из вены
Процедура проводится в специализированном кабинете. Медсестра тщательно моет руки и обрабатывает их антисептиком, а взятие крови из вены, согласно правилам, осуществляется только в перчатках. Подушка, жгут и остальные приспособления, контактирующие с пациентами, обрабатываются после каждого больного специальными дезинфицирующими растворами. Всё это делает процедуру максимально безопасной.
В большинстве случаев для манипуляции взятия крови используется локтевая вена, но при определенных анатомических особенностях – венозные сосуды кисти.
В клинике применяется метод взятия крови из вены с помощью специальных вакуумных пробирок, позволяющих наиболее легким способом получить нужное количество материала.
Порядок взятия крови из вены проходит согласно следующему алгоритму:
- Больной садится на стул рядом с процедурным столиком и кладет на него руку. При плохом самочувствии и склонности к обморокам пациента кладут на кушетку.
- На расстоянии 10 см выше предполагаемого места прокола накладывается жгут, создающий искусственный венозный застой. Пациента просят несколько раз сжать и разжать кулак. Это повышает давление в пережатых сосудах и упрощает забор материала.
- Согласно стандартам взятия крови из вены, место прокола (венепункции) обрабатывают двумя спиртовыми салфетками. Первая обеззараживает более широкую область, а вторая – участок, расположенный непосредственно над венозным. Затем берётся игла из специального набора для взятия крови, и с неё снимается защитный колпачок. Обратная сторона иголки фиксируется в специальном переходнике.
- При правильном взятии крови из вены игла находится под углом примерно в 10 градусов по отношению к коже срезом вверх. После вхождения в венозный просвет обратной стороной иглы прокалывают резиновую крышку пробирки, а жгут снимают. Поскольку система работает по принципу вакуума, она за счет разрежения сама возьмет необходимое количество материала.
- При взятии большого объема крови каждую наполненную пробирку отсоединяют от переходника, заменяя пустой. Общий объем материала зависит от количества исследуемых показателей и техники проведения исследований. Персонал «Университетской клиники» возьмёт материала ровно столько, сколько нужно.
- После взятия крови из вены игла извлекается, а на место венепункции кладется стерильный ватный шарик или салфетка. После этого больного просят согнуть руку в локте и подержать ее таким образом примерно 5 минут. Это позволит избежать образования кровоподтеков под кожей.
- Подписанные пробирки помещаются в специальный контейнер и доставляются в лабораторию на анализ. Теперь только надо подождать, пока результаты будут готовы.
Процедура взятия крови из вены в «Университетской клинике» проводится без очередей в комфортных условиях. Специалисты внимательно наблюдают за состоянием больного, чтобы помочь при возникновении неприятных ощущений и ухудшении самочувствия.
«Хочу стать почетным донором»

Елизавета Червякова — студентка третьего курса Московского государственного медико-стоматологического университета имени А.И. Евдокимова, будущий врач-терапевт. За три неполных года она сдала кровь уже шесть раз. Еще раньше девушка стала вузовским активистом и организатором подобных акций.
«Я узнала, что у нас в вузе есть донорское движение, вступила в него, являлась организатором, дождалась, когда мне по всем показаниям было разрешено сдавать кровь, и стала донором. Я очень-очень ждала этого дня», — говорит Елизавета.
Девушка планирует стать почетным донором Москвы, затем — России. Для этого необходимо сдать кровь 20, а потом 40 раз соответственно. Университетские акции проходят раз в полгода, поэтому Елизавета ездит на станцию крови в Научно-исследовательский институт скорой помощи имени Н.В. Склифосовского.
Подготовка к взятию крови из вены
В большинстве случаев анализ берется натощак – последний прием пищи должен быть не раньше чем за 8 часов до визита в лабораторию. Накануне нежелательно перегружать организм жирной и трудноусвояемой пищей. За сутки до исследования полностью исключается алкоголь.
Перед сдачей анализа не рекомендуется подвергаться значительным физическим нагрузкам, посещать тренажёрный зал, усиленно заниматься спортом. В лабораторию нужно прийти за 10-15 минут, чтобы отдохнуть и успокоиться после дороги. Курить перед забором крови нельзя. Только при соблюдении этих условий анализ будет максимально верным.
Тромбоциты
Форменные элементы крови, участвующие в обеспечении гемостаза. Образуются тромбоциты в костном мозге из мегакариоцитов.
Повышение количества тромбоцитов (тромбоцитоз) наблюдается при:
- кровотечениях;
- спленэктомии;
- реактивном тромбоцитозе;
- лечении кортикостероидами;
- физическом перенапряжении;
- дефиците железа;
- злокачественных новообразованиях;
- остром гемолизе;
- миелопролиферативных расстройствах (эритремии, миелофиброзе);
- хронических воспалительных заболеваниях (ревматоидный артрит, туберкулез, цирроз печени).
Понижение количества тромбоцитов (тромбоцитопения) наблюдается при:
- сниженной продукции тромбоцитов;
- ДВС-синдроме;
- повышенном разрушении тромбоцитов;
- гемолитико-уремическом синдроме;
- спленомегалии;
- аутоиммунных заболеваниях.
Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Требования к сдающим донорский материал
https://youtube.com/watch?v=GxjSCMawUkE
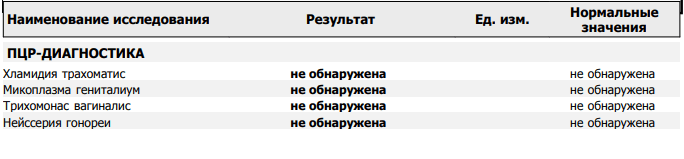
Доноры – это добровольцы, которые сдают материал на безвозмездной основе. Существуют ограничения по возрасту: от 18 до 60 лет. Перед процедурой человек должен пройти медосмотр на наличие заболеваний и противопоказаний.
При сдаче крови у человека должны быть определенные медицинские показатели:
- температура тела не выше 37 оС;
- масса тела свыше 50 кг;
- давление: систолическое – 90-160 мм. рт. ст., диастолическое – 60-100 мм. рт. ст.;
- гемоглобин для мужчин не ниже 130 г/л, для женщин – 120 г/л.
Согласно закону РФ «О донорстве крови», впившего в силу с 2012 года, стать донорами могут не только российские граждане, но и иностранцы, проживающие легально в России более 12 месяцев.
К сдаче крови допускают только здоровых людей. Есть ряд противопоказаний, когда стать донором не получится.
Абсолютные ограничения
При наличии определенных недугов и хронических патологий человек никогда не сможет стать донором. Нельзя сдать кровь при:
- онкологических заболеваниях;
- ВИЧ и СПИД;
- тяжелых заболеваниях почек, печени;
- гепатитах вирусного типа;
- заболеваниях крови;
- психических заболеваниях;
- сердечно-сосудистых патологиях;
- бронхиальной астме;
- сифилисе;
- лучевой болезни;
- трансплантация органов;
- язве желудка и других заболеваниях ЖКТ.
Подобные патологии накладывают табу на желание стать донором. Изучив список противопоказаний и ограничений, можно самостоятельно определить свою пригодность.
Временные ограничения
Существует перечень заболеваний и состояний, при которых в конкретный момент сдать кровь не получится, но это можно сделать через некоторое время.
При медосмотре терапевт может назначить медотвод и указать, через какое время после заболевания можно снова сдавать кровь.
Временные ограничения.
| Противопоказание | Через какой период можно сдавать кровь, месяцев |
| Иглоукалывание и татуировки | 12 |
| Пребывание в Африке, Центральной и Южной Америке, Азии более 3 месяцев | 36 |
| Хирургические вмешательства, в том числе и аборты | 6 |
| Командировки в зарубежные страны сроком более 2 месяцев | 6 |
| Беременность | 12 |
| Кормление грудью | 3 |
| Прививки (в зависимости от типа вакцины) | 0,5 – 12 |
| Прием антибиотиков | 0,5 |
| Контакт с больными гепатитом А | 3 |
| Контакт с больными гепатитом В и С | 12 |
| Контакт с больными гриппом, ОРВИ, ангиной | 1 |
| Обострение аллергических заболеваний | 2 |
| Острые формы заболеваний и хронических болезней | 1 |
Не сдают донорский материал на протяжении 10 суток после удаления зубов. Женщинам стоит быть донором 5 суток после окончания менструаций.
Сколько стоит сдать кровь
Размеры компенсации для доноров в каждом регионе свои, и уточнить актуальную информацию лучше в том пункте сдачи крови, где вы планируете осуществить донацию — так называется процедура сдачи крови. Как правило, эти сведения присутствуют на сайтах самих станций переливания крови, если у них есть сайт, или региональных и местных органов управления здравоохранением.
Здесь для наглядности приведём расценки в Москве, Санкт-Петербурге и Ростове-на-Дону по состоянию на февраль 2019 года.
В Москве донор может рассчитывать на такие выплаты:
- 450 мл крови — 4080 рублей;
- 600 мл плазмы — 3600 рублей;
- 200 х 109 клеток тромбоцитов — 5760 рублей;
- 400 мл крови на эритроциты — 6000 рублей.
По выбору донора деньги он может получить не сразу после донации, а за несколько сдач крови и компонентов. В Москве этот вариант выгоднее. Расценки в 2019 году такие:
- 4 сдачи цельной крови — 24000 рублей;
- 15 сдач плазмы — 62400 рублей;
- 10 сдач тромбоцитов — 62400 рублей;
- 2 сдачи эритроцитов — 19200 рублей.
Деньги за одну донацию можно получить в день обращения или в течение года после неё непосредственно в пункте сдачи крови. Если донор выбирает вариант вознаграждения за несколько донаций, крайний срок обращения — 3 месяца с даты последней, за которую ему полагается выплата.
Стать платными донорами могут не все. В Москве, если вы сдаёте кровь первый раз, возможен только безвозмездный вариант. Исключительно безвозмездная кроводача возможна в столице и для тех, кто выступает донорами для своих родственников.
Всем донорам, сдающим кровь и компоненты как безвозмездно, так и за деньги, полагается компенсация на питание, которая выплачивается наличными сразу после кроводачи. В Москве в 2019 году она равна 1128 рублям.
В Санкт-Петербурге за донацию цельной крови выплачивается 880 рублей. Размер компенсации на питание, положенной всем донорам, включая тех, кто сдаёт кровь на безвозмездной основе, зависит от принадлежности конкретной больницы или станции переливания крови. В федеральных и ведомственных это 5% от местного прожиточного минимума — 604 рубля в феврале 2019 года. В городских донорам, у которых есть постоянная регистрация в Северной столице, дополнительно выплачивается 757 рублей.
В Ростове-на-Дону донор вправе рассчитывать на компенсацию расходов на питание — 5% от местного прожиточного минимума. Вариантов платного донорства областная станция переливания крови не предлагает, только безвозмездное. Сходная ситуация в большинстве других регионов страны.
Отгулы для доноров
Если донор состоит в трудовых отношениях, в день сдачи крови он освобождается от работы, а работодатель обязан за этот день сохранить за ним средний заработок. Если же донор в день кроводачи вышел на работу, выходной может использовать в любой другой день. Полагается ему и дополнительный выходной с сохранением среднего заработка. Таким образом, справка о сдаче крови, которая выдаётся по завершении процесса, даёт работнику право на фактически два оплаченных отгула.
Если работник сдал кровь во время оплаченного отпуска, право на оплаченный выходной за день кроводачи за ним также сохраняется.
Работнику, сдавшему полные дозы крови и компонентов не меньше двух раз в год, также положена полная оплата больничных за этот год вне зависимости от его страхового стажа в Фонде социального страхования.
Все эти льготы предусмотрены трудовым законодательством РФ и распространяются только на тех, кто работает по трудовому договору. Если донор оказывает услуги или выполняет работы по гражданско-правовым договорам, эти льготы ему, к сожалению, не положены.
Донорство поддерживает оптимальный уровень железа в крови
Чтобы быть здоровым, у взрослого человека в организме должно быть 5 г железа. Значительное количество железа содержит кровь. Как известно, самые распространенные клетки крови – это эритроциты. Они доставляют кислород во все ткани тела. Эта функция связана с гемоглобином, железосодержащим белком.
Низкий уровень гемоглобина, а значит и низкий уровень железа в крови,вызывает опасную для здоровья человека железодефицитную анемию. Но и избыток железа в крови также представляет опасность для здоровья человека. Возможно повреждение кровеносных сосудов.
Регулярное донорство крови поддерживает необходимый уровень железа в крови. При сдаче крови содержание железа в организме уменьшается приблизительно на 0,25 г. Эта потеря быстро восполняется. Согласно статистике, такой способ регуляции уровня железа оказывает благотворное влияние на весь организм, так как предупреждаются многие сердечно-сосудистые заболевания, включая инсульты и инфаркты.
При анемии сдача крови не рекомендуется, поскольку состояние здоровья человека может ухудшиться. В данной ситуации может быть полезным прием железосодержащих добавок.
Донорство: польза для организма
Как правило, в донорской крови нуждаются:
- пациенты с множественными ожогами тяжелой степени;
- пациенты с большой кровопотерей во время аварии, травмы, хирургической операции, родов;
- беременные женщины с сильным токсикозом;
- лица с тяжелой анемией;
- пациенты с гематологическими или гнойно-септическими болезнями;
- люди с сильными кровотечениями и др.
В таких случаях кровь донора может спасти жизнь реципиента. Но, как говорится, есть и другая сторона медали: существуют ли плюсы от сдачи крови для самого донора.
Еще в древние времена народные целители кровопусканием лечили разные болезни. Хотя на самом деле во многих случаях эта процедура была неуместна и никак не влияла на ход заболевания, но определенные плюсы от небольших потерь крови организм все же может получить.
- Снижение окислительного стресса.
Специалисты, изучавшие последствия сдачи крови для организма донора, обнаружили, что эта процедура способствует уменьшению количества железа в организме, а вместе с ним и снижению окислительного стресса. Оказалось, что после потери определенного количества крови в организме повышается количество фермента со сложным названием – супероксиддисмутаза. Это вещество ингибирует активность или вообще уничтожает активные формы кислорода, которые губительно действуют на человека. А поскольку окислительный стресс считается одной из причин злокачественного перерождения клеток, то этот факт позволил ученым посмотреть на донорство как на профилактику разных видов рака. По результатам исследования, длившегося почти 5 лет, американские ученые предположили, что для профилактики онкологических заболеваний, в том числе печени, горла, легких и кишечника, полезно быть донором дважды в год.
- Снижает риск кардиозаболеваний.
Наблюдая за донорами, ученые сделали вывод, что сдача крови помогает снизить риск сердечно-сосудистых болезней. Статистика твердит, что доноры почти на 80% реже страдают от кардиорасстройств, нежели остальные люди.
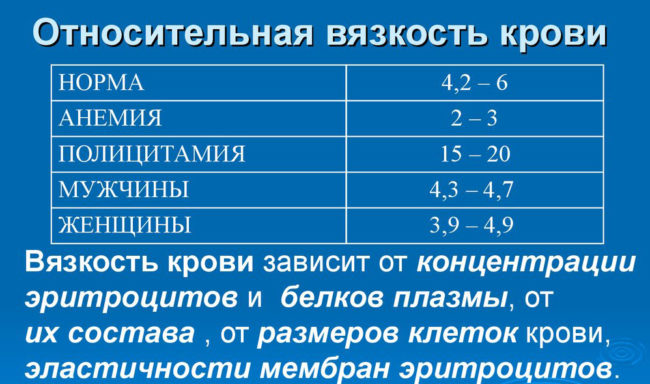
Во-первых, донорство помогает снижать артериальное давление. Во-вторых, известно, что один из факторов, вызывающих кардиологические расстройства – это повышенная вязкость крови (так называемая «густая кровь»). У таких людей нарушается циркуляция в сосудах, повышается риск образования тромбов, закупорки артерий, что может стать причиной внезапной смерти. Но как оказалось, регулярная сдача крови уменьшает ее вязкость, чем снижает риск инфарктов и инсультов. Сторонники этой теории утверждают, что благотворное влияние на кардиосистему будет ощутимо, если проходить процедуру хотя бы 1 раз в году.
- Предотвращает аутоиммунные заболевания.
Донорство помогает уменьшать в организме количество белков, отвечающих за воспалительные реакции. Когда этих белков накапливается чрезмерно, появляется риск повреждения клеточных мембран, а также возможно развитие процессов, ведущих к аутоиммунным заболеваниям. Избыток таких белков может стать причиной рака, сахарного диабета 1 типа, ревматоидного артрита, болезней Альцгеймера или Паркинсона, а также ускоренного старения. Защитить от всего этого может донорство.
- Способствует похудению.
По данным ученых из Университета Сан-Диего (США), во время процедуры донорства человек теряет более 650 калорий. То есть регулярные сдачи крови могут быть полезны людям с лишним весом. Но в то же время частые сдачи крови могут быть противопоказаны лицам с нормальным или дефицитным весом.
Нормальные значения анализа и причины изменения (таблица)
Общие анализы, в том числе общий анализ крови из вены, являются отправной точкой в оценке состояния здоровья пациента и дальнейшей диагностики любого заболевания. В зависимости от клинических симптомов и результатов осмотра врачом общее исследование может содержать до 50 различных параметров для исследования. В таком случае анализ будет называться развернутым.
Поводом для назначения медицинского теста может быть визит пациента к терапевту или другому врачу с жалобами на состояние здоровья. Врач проводит осмотр и опрос, а на основании полученной информации выдает направление для лабораторных процедур. Установление диагноза и назначение какого-либо медикаментозного лечения проводится только после получения результатов анализа.
Расшифровка анализа крови должна проводиться лечащим врачом. Для получения точных выводов необходимо учитывать все возможные факторы, влияющие на организм пациента. При серьезном физическом перенапряжении (занятия в тренажерном зале, перестановка мебели и пр.) может повыситься уровень лейкоцитов в крови на некоторое время. В данном случае результат анализа не отражает действительное состояние здоровья пациента. Возможно, врач назначит повторное исследование.
К пробирке с кровью прикрепляется направление, с которым человек пришел. Это может быть направление на общий анализ крови или биохимическое исследование, с определенными показателями.
| Показатель | Норма | Повышение | Снижение |
| Гемоглобин | 120-170 г/л | Слишком густая кровь – эритроцитозы, курение, обезвоживание из-за поноса, рвоты, перегревания; переливание крови | Анемия – железодефицитная; из-за кровотечения – постгеморрагическая; из-за недостатка железа с пищей; избыточная потребность в железе у беременных, у детей |
| Эритроциты | 3,7-5,5*1012 /л | Курение, хроническая обструктивная болезнь легких, первичные и вторичные эритроцитозы, подъем в горы, сгущение крови из-за обезвоживания, компенсаторное у спортсменов | Анемия железодефицитная: постгеморрагическая, из-за недостатка железа в пище, вегетарианство; большая потребность в железе у беременных и детей |
| Лейкоциты | 4,5-9,5*109 /л | Инфекционные патологии: бактериальные, вирусные, грибковые; | Острые и хронические лейкозы; тяжелые инфекции, вторичные и первичные иммунодефициты – ВИЧ, синдром Ди Джорджи; лучевая болезнь; интоксикации тяжелыми металлами; прием цитостатиков |
| перегревание, стрессы; острые и хронические лейкозы; | |||
| прием некоторых лекарственных препаратов; | |||
| вакцинация | |||
| Тромбоциты | 150-400*109 /л | Врожденные тромбофилии; | Тромбоцитопении, связанные с опухолями системы крови, лучевой болезнью, воздействием токсинов, цитостатиков; |
| удаленная селезенка; | гиперспленизм – повышенная функция селезенки | ||
| онкологические процессы; | |||
| аутоиммунные заболевания | |||
| Скорость оседания эритроцитов | 0-20 мм/ч | Инфекции: вирусные, бактериальные, смешанные; | норма |
| системные заболевания – ревматоидный артрит, волчанка; | |||
| онкологические заболевания; | |||
| сгущение крови из-за обезвоживания | |||
| Общий белок | 67-88 г/л | миеломная болезнь; | Истощение – кахексия; нефротический синдром – потеря белка с мочой; хронический диарейный синдром; синдром мальабсорбции |
| сгущение крови; | |||
| аутоиммунные патологии | |||
| Общий холестерин | До 5 ммоль/л | Атеросклероз: ишемическая болезнь сердца, ишемия головного мозга; семейные гиперхолестеринемии; | истощение |
| хроническая болезнь почек | |||
| АЛТ, АСТ | До 35 МЕ/л | Гепатиты: токсические, инфекционные, идиопатические; | норма |
| цирроз печени; | |||
| инфаркт миокарда; | |||
| отравление; | |||
| передозировка некоторых лекарств; | |||
| прием статинов, оральных контрацептивов, антибиотиков; | |||
| нерациональная диета; | |||
| жировой гепатоз | |||
| Щелочная фосфатаза | 30-120 Ед/л | Острый и хронический панкреатит | норма |
| Мочевина | 2,8-7,6 ммоль/л | Почечная недостаточность, лихорадка, сепсис, обезвоживание, кишечная непроходимость | Патологии печени |
| Креатинин | До 100 мкмоль/л | Хроническая болезнь почек из-за гломерулонефрита, амилоидоза, пиелонефрита, мочекаменной болезни и т.д.; | Патологии печени |
| длительное голодание; | |||
| избыточные физические нагрузки; | |||
| Билирубин | 5,2-17 мкмоль/л | Поражение печени: инфекционные, токсические гепатиты, цирроз, желчно-каменная болезнь; синдром Жильбера | норма |
| Глюкоза | 2,5-6,0 ммоль/л | Сахарный диабет, нарушение толерантности к глюкозе, сдача крови после еды | Инсулинома, феохромоцитома, голодание, передозировка сахароснижающих средств или инсулина |
Донор крови – кто это? Кто может стать донором в 2020
На законодательном уровне были разработаны правила, которые координируют донорство в России и устанавливают требования к самим донорам, а также предписывают план осуществления забора кровяного материала.

Выдержка из статьи 12 Федерального закона N 125-ФЗ
С точки зрения закона, а именно на базе Федерального закона N 125-ФЗ донором называется гражданин, изъявивший желание добровольно пожертвовать свою кровь для медицинских целей, причём не однократно, а многократно. Важным моментом является тот факт, что не каждый гражданин может сдать свою кровь, потому что он должен соответствовать необходимым медицинским параметрам. Это делается для защиты интересов самого донора и человека, для которого может понадобиться донорский материал.
Согласно ст. 12 N 125-ФЗ донором имеет право быть гражданин РФ или гражданин иностранного государства, проживающий на территории РФ не меньше 12 месяцев и официально зарегистрированный, достигший совершеннолетнего возраста, или же через суд был признан полностью дееспособным. При этом человек должен весить не менее 50 килограммов. Если человек имеет документы о признании дееспособности до достижения совершеннолетия, то донором он становится лишь в отдельных случаях и только с целью помощи родственникам.
Кроме возраста, к донору предъявляются требования по поводу состояния его здоровья, Приказом Минздрава РФ N-364 установлен список противопоказаний и болезней, которые категорически не дадут лицу заниматься донорством.

Выдержка из Приказа Минздрава РФ от 14.09.2001 N 364
Важно! Проблемы со здоровьем, которые не позволят человеку быть донором, возможно выявить не только с помощью медицинской диагностики, но уже во время консультации. Если сдаётся кровяной материал, то нужно учитывать не только общее состояние здоровья донора, но и условия его проживания, вероятность переживания частых стрессов, жизнь в районах с промышленными производствами, болезни, которыми человек переболел в недавнем времени, и другие ситуации, сказывающиеся на качественных показателях крови и её компонентов
Разрешение быть донором для конкретного человека дается непосредственно после обследования
Интервалы между донациями
Периодичность сдачи донорами зависит от пола, от того, сдается ли человек плазму, цельную кровь или же только ее элементы. Повторная сдача цельной крови может проводиться через 2 месяца. При сдаче только компонентов должен пройти месяц.
Мужчинам можно сдавать кровь в год не более 5 раз, женщинам 4. Это обязательное требование. Разработан специальный закон, который и определяет, сколько раз донору можно проводить процедуру на протяжении года. За этим ведется строгий контроль, чтобы не навредить здоровью человека.
Очень важно, с какой периодичностью проводится донация. Это необходимо учитывать, чтобы не нанести вред здоровью, дать время для полного восстановления состава и объема крови у человека
Сдать за один раз необходимо около 450 мл.
Объем может прийти в норму уже через 3 дня, а необходимое количество составляющих элементов восстанавливается более месяца. Повторная сдача зависит от вида донорства. Для повтора каждой процедуры разработаны свои правила
Поэтому важно, что именно сдают доноры
Донацию цельной крови можно проводить женщинам раз в триместр. Мужчинам 5 раз в течение года.
ВАЖНО: Только в том случае, если необходимо срочное переливание, донорскую кровь можно сдавать, если между предыдущей процедурой прошел максимум месяц. Брать плазму можно не более раза в течение 7 дней
Максимальный объем в год не должен превышать 12 литров
Брать плазму можно не более раза в течение 7 дней. Максимальный объем в год не должен превышать 12 литров.
Сдача эритроцитов проводится не чаще 1 раза в 6 месяцев. Эритроциты полностью восстанавливаются после донорства уже через месяц, но нельзя проводить процедуру на протяжении 3 месяцев, если у человека брали забор цельной крови.
Тромбоциты могут сдавать опытные доноры раз в 14 дней.
Сдача лейкоцитов проводиться в том случае, если есть заказ этого состава для конкретного больного. Какое время повторно можно делать процедуру определяют только специалисты.
Этапы донации:
- В районе локтя врач накладывает жгут, а место укола обрабатывает антисептиком.
- С помощью одноразового катетера проводя забор цельной крови.
- Объем должен быть не менее 450 мг.
- Если проводят сдачу компонентов, специалисты на оборудовании отделяют тромбоциты или плазму, а остатки снова вводят донору. Процедура длиться около 45 минут.
- Материал упаковывают в герметичную емкость и отправляют на исследование.
- Донору выдают справку, которая официально освобождает его от трудовой деятельности на сутки и более.
Гемоглобин
Увеличение концентрации гемоглобина встречается при эритремии (уменьшении числа эритроцитов), эритро-цитозах (повышении числа эритроцитов), а также при сгущении крови — следствии большой потери организмом жидкости. Кроме того, показатель гемоглобина бывает увеличенным при сердечно-сосудистой декомпенсации.
Если показатель гемоглобина больше или меньше границы нормы, это говорит о наличии патологических состояний. Так, уменьшение концентрации гемоглобина в крови наблюдается при анемиях различной этиологии и при кровопотере. Такое состояние называют также малокровием.