Дыхательная недостаточность у детей: причины, симптомы, неотложная помощь
Содержание:
- Классификация дыхательной недостаточности
- Осложнения
- Типы респираторной недостаточности
- Хроническая дыхательная недостаточность
- Симптоматика
- Патогенез дыхательной недостаточности
- Патогенез
- Диагностика дыхательной недостаточности
- Какие характеристики имеет это заболевание?
- Диагностика острой недостаточности
- Причины развития дыхательной недостаточности
- Факторы риска
- Классификация и симптомы дыхательной недостаточности
- Лечение дыхательной недостаточности
- Тяжелый приступ бронхоспазма
Классификация дыхательной недостаточности
По причине возникновения
-
Обструктивная
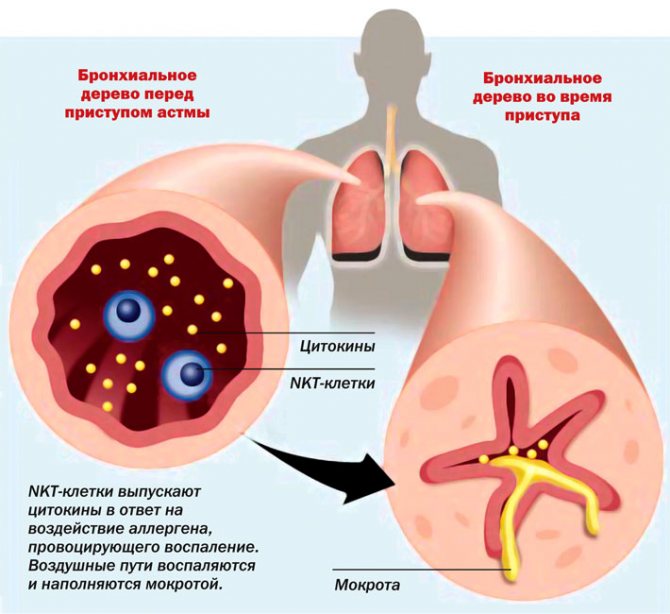
дыхательная недостаточность: этот тип дыхательной недостаточности развивается при наличии препятствий в воздухоносных путях для прохождения воздуха вследствие их спазма, сужения, сдавливания или попадания инородного тела. При этом нарушается функция аппарата дыхания: снижается частота дыхания. Естественное сужение просвета бронхов при выдохе дополняется обструкцией за счет препятствия, поэтому особенно затрудняется выдох. Причиной обструкции могут стать: бронхоспазм, отек (аллергический или воспалительный), закупорка просвета бронхов мокротой , разрушение бронхиальной стенки или ее склероз.
-
Рестриктивная
дыхательная недостаточность (ограничительная): такой тип легочной недостаточности возникает при наличии ограничений для расширения и спадания легочной ткани в результате выпота в плевральную полость, наличия воздуха в плевральной полости, спаечного процесса, кифосколиоза (искривления позвоночника). Дыхательная недостаточность развивается вследствие ограничения глубины вдоха.
-
Комбинированная
или смешанная легочная недостаточность характеризуется наличием признаков и обструктивной, и рестриктивной дыхательной недостаточности с преобладанием одной из них. Развивается она при длительных легочно-сердечных заболеваниях.
-
Гемодинамическая
дыхательная недостаточность развивается при циркуляторных расстройствах, блокирующих вентиляцию участка легкого (например, при тромбоэмболии легочной артерии). Такой тип легочной недостаточности может развиваться и при пороках сердца , когда артериальная и венозная кровь смешивается.
-
Диффузный тип
дыхательной недостаточности возникает при патологическом утолщении капиллярно-альвеолярной мембраны в легких, которое приводит к нарушению газового обмена.
По степени тяжести
Выделяют 4 степени тяжести острой дыхательной недостаточности:
- I степень острой дыхательной недостаточности: одышка с затрудненным вдохом или выдохом в зависимости от уровня обструкции и учащение сердцебиений , повышение артериального давления .
- II степень: дыхание осуществляется с помощью вспомогательной мускулатуры; возникает разлитая синюшность, мраморность кожи. Могут быть судороги и затемнение сознания.
- III степень: резкая одышка чередуется с периодическими остановками дыхания и урежением числа дыханий; синюшность губ отмечаются в состоянии покоя.
- IV степень – гипоксическая кома : редкое, судорожное дыхание, генерализованный цианоз кожи, критическое снижение артериального давления, угнетение дыхательного центра вплоть до остановки дыхания.
Существует 3 степени тяжести хронической дыхательной недостаточности:
- I степень хронической дыхательной недостаточности: одышка возникает при значительной физической нагрузке.
- II степень дыхательной недостаточности: одышка отмечается при незначительной физической нагрузке; в состоянии покоя включаются компенсаторные механизмы.
- III степень дыхательной недостаточности: одышка и синюшность губ отмечаются в состоянии покоя.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Типы респираторной недостаточности
- нарушение дыхания 1-го типа относится к острой форме и является гипоксемической. Гипоксемическая дыхательная недостаточность означает, что у вас недостаточно кислорода в крови, но уровень углекислого газа близок к норме;
- нарушение дыхания 2-го типа относится к хронической форме и называется гиперкапнической. Означает, что в вашей крови слишком много углекислого газа, и почти нормально или недостаточно кислорода.
Это состояние может быть вызвано целым рядом причин, включая обструкцию дыхательных путей, проблемы ЦНС, паренхиматозную болезнь и отказ дыхательного насоса. Маленькие дети имеют меньшие диаметры дыхательных путей, которые легче засоряются. Это в сочетании с недоразвитым респираторным насосом, может быстро вызвать развитие инфекции нижних дыхательных путей вплоть до дыхательной недостаточности. Дыхательная недостаточность у новорождённых и недоношенных может проявляться с апноэ из-за слаборазвитой центральной нервной системы. По мере взросления детей улучшаются размеры дыхательных путей и грудной клетки, а прогрессирование дыхательной недостаточности чаще встречается у пациентов с паренхиматозной болезнью или хронической болезнью дыхательных путей (например, астмой).
Хроническая дыхательная недостаточность
Основные причины:
- хроническая обструктивная болезнь легких;
- пневмосклероз;
- деформация грудной клетки при искривлении позвоночника;
- некоторые заболевания сердца.
Ведущий механизм патологии – снижение проходимости мелких бронхов. Дополнительно отмечается повышение сопротивления легочных сосудов току крови, в результате в них повышается давление и развивается легочная гипертензия. Сердце с трудом перекачивает кровь по малому кругу кровообращения, в результате страдает его правый желудочек – развивается хроническая правожелудочковая недостаточность и так называемое легочное сердце.
Признаки
Симптомы хронической дыхательной недостаточности – одышка при ходьбе, а затем и в покое; распространенная синюшность кожи. Нередко бывает кашель с трудноотделяемой мокротой. При исследовании функции внешнего дыхания определяется уменьшение жизненной емкости легких и снижение скоростей выдоха.
Кисти при хронической дыхательной недостаточности
В поздней стадии болезни дыхание учащается и становится поверхностным. Больной не может сделать глубокий вдох. Синюшность кожи значительно усиливается, появляется отечность лица, голеней и стоп. Увеличивается печень, что вызывает боли в правом подреберье. Видны набухшие шейные вены. Отмечается изменение пальцев: их концевые фаланги утолщаются в виде барабанных палочек, а ногти становятся толстыми, округлыми, в форме часовых стекол.
Хроническая дыхательная недостаточность часто осложняется инфекционным процессом. Это приводит к быстрому ухудшению состояния, утрате сознания и коме. При отсутствии помощи наступает летальный исход
Поэтому так важно лечить у больных с дыхательной недостаточностью любые воспалительные процессы органов дыхания, даже обычную простуду
Лечение
Лечение направлено на причину дыхательной недостаточности. Обязательно следует отказаться от курения. Чрезвычайно важна лечебная гимнастика. Больной должен «дышать животом» и не делать усилий при выдохе.
4 раза в день нужно проводить такое упражнение: вдыхать носом, а выдыхать через рот в трубочку, опущенную в емкость с водой на 4 – 5 см. В результате расправляются спавшиеся альвеолы и расширяются бронхи. Полезно также надувать воздушные шары.
Необходимо следить за откашливанием мокроты: делать содовые ингаляции, откашливаться в положении лежа на кровати, опустив грудь и голову вниз (постуральный дренаж). Полезен вибрационный массаж грудной клетки на выдохе (постукивание, легкое поколачивание несколько раз в день).
В случае тяжелой дыхательной недостаточности используют кислородную терапию с помощью специального аппарата, который может находиться у больного дома. При появлении нарушений сознания ингаляции кислорода в домашних условиях отменяют и срочно госпитализируют больного. В этом случае помочь может только искусственная вентиляция легких.
Симптоматика
Дыхательная недостаточность бывает острой и хронической. Острая форма патологии возникает внезапно, развивается стремительно и представляет угрозу для жизни больного.
При первичной недостаточности поражаются непосредственно структуры респираторного тракта и органы дыхания. Ее причинами являются:
- Боль при переломах и прочих травмах грудины и ребер,
- Бронхообструкция при воспалении мелких бронхов, сдавлении дыхательных путей новообразованием,
- Гиповентиляция и дисфункция легких
- Поражение дыхательных центров в коре мозга — ЧМТ, наркотическое или лекарственное отравление,
- Поражение дыхательных мышц.
Вторичная дыхательная недостаточность характеризуется поражением органов и систем, не входящих в дыхательный комплекс:
- Кровопотеря,
- Тромбозы крупных артерий,
- Травматическое шоковое состояние,
- Кишечная непроходимость,
- Скопление гнойного отделяемого или экссудата в плевральной полости.
Острая дыхательная недостаточность проявляется довольно яркими симптомами. Больные жалуются на чувство нехватки воздуха, одышку, затрудненный вдох и выдох. Эти симптомы появляются раньше остальных. Обычно развивается тахипноэ — учащенное дыхание, которое практически всегда сопровождается дыхательным дискомфортом. Дыхательная мускулатура перенапрягается, для ее работы требуется много энергии и кислорода.
При нарастании дыхательной недостаточности больные становятся возбужденными, беспокойными, эйфоричными. Они перестают критически оценивать свое состояние и окружающую обстановку. Появляются симптомы «дыхательного дискомфорта» – кашель, свистящие, дистанционные хрипы, дыхание ослаблено, в легких тимпанит. Кожа становится бледной, развиваются тахикардия и диффузный цианоз, раздуваются крылья носа.
В тяжелых случаях кожные покровы приобретают сероватый оттенок и становятся липкими и влажными. По мере развития заболевания артериальная гипертензия сменяется гипотонией, сознание угнетается, развивается кома и полиорганная недостаточность: анурия, язва желудка, парез кишечника, дисфункция почек и печени.
Основные симптомы хронической формы заболевания:
- Одышка различного происхождения;
- Учащение дыхания – тахипноэ;
- Синюшность кожных покровов – цианоз;
- Усиленная работа дыхательной мускулатуры;
- Тахикардия компенсаторного характера,
- Вторичный эритроцитоз;
- Отеки и артериальная гипертония на поздних стадиях.
Пальпаторно определяется напряжение мышц шеи, сокращение брюшных мышц на выдохе. В тяжелых случаях выявляется парадоксальное дыхание: на вдохе живот втягивается внутрь, а на выдохе — движется к кнаружи.
У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
Перечисленные факторы способствуют нарушению дыхательной проходимости и легочной вентиляции.
У детей обычно развивается верхний обструктивный тип дыхательной недостаточности, который осложняет течение ОРВИ, паратонзиллярного абсцесса, ложного крупа, острого эпиглотита, фарингита, ларингита и трахеита. У ребенка изменяется тембр голоса, появляется «лающий» кашель и «стенотическое» дыхание.
Степени развития дыхательной недостаточности:
- Первая — затрудненный вдох и беспокойство ребенка, сиплый, «петушиный» голос, тахикардия, периоральный, непостоянный цианоз, усиливающийся при беспокойстве и исчезающий при дыхании кислородом.
- Вторая — шумное дыхание, которое слышно на расстоянии, потливость, постоянный цианоз на бледном фоне, исчезающий в кислородной палатке, кашель, осиплость голоса, втяжение межреберных промежутков, бледность ногтевых лож, вялое, адинамичное поведение.
- Третья — выраженная одышка, тотальный цианоз, акроцианоз, мраморность, бледность кожи, падение артериального давления, подавлена реакция на боль, шумное, парадоксальное дыхание, адинамия, ослабление тонов сердца, ацидоз, мышечная гипотония.
- Четвертая стадия является терминальной и проявляется развитием энцефалопатии, асистолии, асфикции, брадикардии, судорог, комы.
Развитие легочной недостаточности у новорожденных обусловлено не полностью созревшей сурфактантной системой легких, сосудистыми спазмами, аспирацией околоплодных вод с первородным калом, врожденными аномалиями развития дыхательной системы.
Патогенез дыхательной недостаточности
Часто дыхательная недостаточность развивается при снижении вентиляции, в результате чего образуется избыток углекислоты (гиперкапния) и недостаток кислорода (гипоксемия) в крови. Углекислый газ имеет большую диффузионную (проникающую) способность, поэтому при нарушениях легочной диффузии редко возникает гиперкапния, чаще они сопровождаются гипоксемией. Но нарушения диффузии встречаются редко.
Изолированное нарушение вентиляции в легких возможно, но чаще всего отмечаются комбинированные расстройства, основанные на нарушениях равномерности кровотока и вентиляции. Таким образом, дыхательная недостаточность является результатом патологических сдвигов в соотношении вентиляция/кровоток.
Нарушение в сторону увеличения этого отношения ведет к увеличению физиологически мертвого пространства в легких (участки легочной ткани, не выполняющие свои функции, например, при выраженной пневмонии) и накоплению углекислого газа (гиперкапнии). Уменьшение отношения вызывает увеличение шунтирования или анастомозов сосудов (дополнительных путей кровотока) в легких, в результате чего развивается снижение содержания кислорода в крови (гипоксемия). Возникшая гипоксемия может и не сопровождаться гиперкапнией, но гиперкапния, как правило, ведет к гипоксемии.
Таким образом, механизмами дыхательной недостаточности являются 2 вида нарушений газообмена – гиперкапния и гипоксемия.
Патогенез
Схема некоторых патогенетических механизмов нарушения нормального газообмена в крови при бронхолегочной дыхательной недостаточности: 1 — нормальная альвеола (для сравнения); 2 — заполнение альвеолы экссудатом или транссудатом; 3 — сдавление легкого (альвеолы); 4 — уменьшение дыхательной поверхности альвеолы (рестрикция); 5 — нарушение проходимости дыхательных путей (обструкция); 6 — нарушение легочного кровообращения (кровоток от альвеолы отсутствует); 7 — нарушение диффузии газов через альвеолокапиллярную мембрану. Стрелки указывают направление движения и характер крови в кровеносных сосудах (черные стрелки — венозная кровь, белые стрелки — артериальная кровь, чернобелые стрелки — смешанная кровь).
Различают три вида механизмов нарушения внешнего дыхания (см.), ведущих к Д. н.: нарушение альвеолярной вентиляции, нарушение вентиляционно-перфузионных отношений и нарушение диффузии газов через альвеолокапиллярную мембрану (рис.).
Наиболее частым механизмом развития нарушения вентиляции альвеол является обструкция дыхательных путей. Движение воздуха по бронхам подчиняется закону Гагена — Пуазейля:
где: ΔF— прирост объема; r— радиус дыхательных путей; l — их длина; P1 и Р2 — давление в начале и конце дыхательных путей; Δt — промежуток времени и μ — коэффициент трения газа. Из этого закона вытекает следствие, что сопротивление потоку газа (R) обратно пропорционально квадрату площади сечения дыхательных путей, т. е.
Поэтому даже небольшое уменьшение просвета бронхов вызывает значительное затруднение дыхания. В первую очередь при этом нарушается экспираторная фаза, т. к. при выдохе вообще происходит нек-рое сужение бронхов, а во время форсированного выдоха может наблюдаться почти полное их спадение, ибо при значительной скорости потока газа давление в воздухоносных путях становится ниже внутриплеврального. Ускорение выдоха за счет сокращения экспираторных мышц еще больше увеличивает сопротивление, к-рое возрастает соответственно квадрату скорости потока газа. В результате резко увеличивается работа дыхания, что сопровождается усиленным потреблением кислорода дыхательными мышцами; если у здорового человека на это уходит 1—3% поступающего в организм кислорода, то при обструктивной Д. н., по данным О. А. Долиной (1965) и Гренвика (A. Grenvik, 1966), на работу дыхания расходуется до 35—50% потребляемого кислорода.
Большую роль в патогенезе Д. н. играет нарушение соотношения вентиляция — перфузия (кровоснабжение) легких. Одной из причин дыхательных расстройств в этих случаях может быть появление вентилируемых, но не перфузируемых альвеол, что приводит к возрастанию физиол, мертвого пространства и увеличению его отношения к дыхательному объему, к-рое у здорового человека не превышает 0,3. Другой причиной нарушения дыхания является перфузия невентилируемых участков, что увеличивает примесь венозной, не насыщенной кислородом крови к артериальной (в норме такая примесь не превышает 3% объема сердечного выброса) и ведет к возникновению гипоксии. Гиперкапния при этом, как правило, не развивается в связи с усиленной элиминацией углекислоты в гипервентилируемых участках легких. Поступление же кислорода в кровь практически не возрастает даже в участках с усиленной вентиляцией и адекватным кровотоком, т. к. кислородная емкость крови ограничена и в этих участках кровь уже при нормальной вентиляции почти максимально насыщена кислородом.
Нарушения диффузии газов через альвеолокапиллярную мембрану обычно не сопровождаются гиперкапнией в силу большой диффузионной способности углекислоты и, как правило, вызывают гипоксемию.
Диффузионный фактор Д. н. встречается довольно редко. Некоторые исследователи вообще берут под сомнение роль нарушений диффузии в развитии Д. п., однако образование гиалиновых мембран в легких (см. Гиалиново-мембранная болезнь новорожденных) способно существенно нарушить процесс диффузии. Это же явление наблюдается в различной степени и при утолщении альвеолокапиллярной мембраны в результате интерстициального воспалительного процесса в легких.
Диагностика дыхательной недостаточности
После того как врачом будет устранено опасное состояние, будут проведены определённые шаги для диагностики респираторного расстройства и надвигающейся дыхательной недостаточности. Они должны быть деликатными и зависят от лежащей в основе причины возникновения болезни
Тщательное внимание следует уделять работе и скорости дыхания:
- расширение ноздрей;
- ретракции;
- абдоминальное дыхание;
- хрипы.
Все это служит признаками значительного увеличения работы дыхания. Тахипноэ часто является ранним симптомом, в то время как брадипноэ – зловещий поздний вывод.
Большинство случаев детской респираторной недостаточности можно отнести к верхней и нижней дисфункции дыхательных путей. Обструкция верхних дыхательных путей имеет тенденцию вызывать слышимый свист, который обычно является инспираторным или двухфазным. Обструкция нижних дыхательных путей, как правило, вызывает свистящее дыхание, которое слышимо только при аускультации и во время фазы выдоха. Обструкция может прогрессировать до двухфазного свиста или свистящего дыхания.
Какие характеристики имеет это заболевание?
Дыхательная недостаточность (ДН) – это особое состояние, в котором пребывает организм человека, когда органы дыхания не могут обеспечить для него необходимый объем кислорода. В таком случае концентрация углекислого газа в крови значительно повышается и может достигнуть критической отметки. Этот синдром своего рода следствие неполноценного обмена углекислого газа и кислорода между кровеносной системой и лёгкими. Отметим, что хроническая дыхательная недостаточность и острая могут существенно отличаться своими проявлениями.
Позже в крови человека повысится количество эритроцитов и общий уровень гемоглобина, что также можно считать реакцией организма на гипоксию и кислородное голодание. Опасность заключается в том, что силы организма не бесконечны и рано или поздно его ресурсы истощаются, после этого человек сталкивается с проявлением острой дыхательной недостаточности.
Дыхательная недостаточность у детей часто вызвана теми же причинами, что и у взрослых, но симптомы, как правило, выражены не так сильно. У новорождённых же этот синдром внешне проявляет себя как расстройство дыхания:
- Чаще всего эта патология встречается у новорождённых, которые родились на свет раньше положенного срока, или у тех новорождённых, которые перенесли тяжёлые роды.
- У детей недоношенных причиной недостаточности является неразвитость сурфактанта – вещества, которое выстилает альвеолы.
- Также симптомы ДН могут проявиться и у тех новорождённых, которые испытывали гипоксию во время внутриутробной жизни.
- Нарушение дыхательной функции может возникнуть и у тех новорождённых, которые проглотили свой меконий, глотнули околоплодных вод или крови.
- Также к ДН у новорождённых часто приводит и несвоевременное отсасывание жидкости из дыхательных путей.
- Вызвать расстройство дыхания часто могут и врождённые пороки развития новорождённых. Например, недоразвитые лёгкие, поликистоз лёгких, диафрагмальная грыжа и другие.
На первичные признаки этого заболевания влияют и причины его появления, а также конкретная разновидность и степень тяжести. Но любой пациент с дыхательной недостаточностью испытает общие для этого синдрома симптомы:
- гипоксемия;
- гиперкапния;
- одышка;
- слабость дыхательной мускулатуры.
Гипоксемия
Главным признаком гипоксемии является низкая степень насыщения артериальной крови кислородом. При этом у человека могут менять цвет кожные покровы, они приобретают синеватый оттенок. Синюшность кожи, или цианоз, так по-другому называют это состояние, может быть сильно или слабовыраженным в зависимости от того, как давно и насколько сильно проявляются признаки болезни у человека. Обычно кожные покровы меняют цвет после того, как парциальное давление кислорода в крови достигнет критической отметки – 60 мм рт. ст.
После преодоления этого барьера у пациента может время от времени учащаться биение сердца. А также наблюдается пониженное артериальное давление. Больной начинает забывать самые простые вещи, а если вышеуказанный показатель достигает 30 мм рт. ст., то человек чаще всего теряет сознание, системы и органы больше не могут работать в прежнем режиме. И чем дольше длится гипоксия, тем тяжелее организму будет восстановить свои функции. Особенно это касается мозговой деятельности.
Гиперкапния
Пытаясь спасти себя самостоятельно, организм человека пытается избавиться от переизбытка углекислого газа, дыхание становится очень частым и более глубоким, но даже такая мера не имеет никакого эффекта. При этом решающую роль в развитии заболевания в этом случае играет то, насколько быстро растёт содержание углекислого газа в крови.
Одышка
При возникновении этого симптома человеку все время кажется, что ему не хватает воздуха. При этом ему очень тяжело дышать, хотя он и пытается усилить дыхательные движения.
Если пациент делает более 25 вдохов в минуту, значит, у него ослаблена дыхательная мускулатура, она не способна выполнять привычные функции и быстро устаёт. При этом человек старается всеми силами наладить дыхание и вовлекает в процесс мышцы пресса, верхних дыхательных путей и даже шеи.
Стоит также отметить, что при поздней степени заболевания развивается сердечная недостаточность и отекают различные части тела.
Диагностика острой недостаточности
Врач может диагностировать синдром несколькими способами. Нет ни одного окончательного теста для диагностики этого состояния. Врач измерит кровяное давление, выполнит физический осмотр, а также:
- анализ крови;
- рентген грудной клетки;
- компьютерная томография;
- носовые мазки;
- электрокардиограмма;
- эхокардиограмма;
- осмотр дыхательных путей.
Низкое кровяное давление и низкий уровень кислорода в крови могут навести вашего врача на подозрение об острой дыхательной недостаточности. Электрокардиограмму и эхокардиограмму можно использовать для исключения сердечного заболевания. Если рентгенограмма грудной клетки или компьютерная томография затем обнаруживают заполненные жидкостью воздушные мешочки в лёгких, то диагноз подтверждается. Биопсия лёгкого также может быть проведена для подтверждения диагноза.
Причины развития дыхательной недостаточности
- обструкция или сужение дыхательных путей, возникающее при бронхоэктатической болезни , хроническом бронхите, бронхиальной астме, муковисцидозе, эмфиземе легких, отеке гортани, аспирации и инородном теле в бронхах;
- повреждение легочной ткани при легочном фиброзе , альвеолит (воспаление легочных альвеол) с развитием фиброзных процессов, дистресс-синдроме, злокачественной опухоли, лучевой терапии , ожогах , абсцессе легкого, лекарственном воздействии на легкое;
- нарушение кровотока в легких (при эмболии легочной артерии), что уменьшает поступление в кровь кислорода;
- врожденные пороки сердца (незаращение овального окна) – венозная кровь, минуя легкие, попадает сразу к органам;
- мышечная слабость (при полиомиелите, полимиозите, миастении, мышечной дистрофии, повреждении спинного мозга);
- ослабление дыхания (при передозировке наркотиков и алкоголя, при остановке дыхания во сне, при ожирении);
- аномалии реберного каркаса и позвоночника (кифосколиоз, ранение грудной клетки);
- анемия , массивная кровопотеря;
- поражение центральной нервной системы;
- повышение кровяного давления в малом круге кровообращения.
Факторы риска

- подвергается воздействию табачного дыма;
- имеет семейную историю респираторных заболеваний или состояний;
- получил травму позвоночника, головного мозга или груди;
- имеет ослабленную иммунную систему;
- имеет хронические (долгосрочные) респираторные проблемы, такие как хроническая обструктивная болезнь лёгких (ХОБЛ) или астма.
Когда-то считалось, что у детей дыхательная недостаточность встречается редко и это прежде всего состояние взрослого, но теперь она признана синдромом во всех возрастных группах. Хотя болезнь похожа, но не должна быть спутана с синдромом детского респираторного дистресса, которое является отдельным заболеванием и вызывает дефицит поверхностно-активных веществ у недоношенных грудничков.
Классификация и симптомы дыхательной недостаточности
Выделяют следующие типы дыхательной недостаточности:
По причинам развития:
- Обструктивная – возникает при затруднении движения воздуха по трахее и бронхам из-за наличия воспаления бронхов, бронхоспазма, инородного тела, стриктуры, опухоли;
- Рестриктивная — связана с ограниченной способностью легочной ткани к спаданию и расширению;
- Комбинированная — сочетает признаки рестриктивной и обструктивной;
- Гемодинамическая – возникает из-за циркуляторных расстройств, которые ведут к невозможности вентиляции участка легкого;
- Диффузная – возникает в случае нарушении прохождения газов через капиллярно-альвеолярную мембрану легких.
По механизму развития:
- Паренхиматозная (гипоксемическая, I тип) – связана со снижением содержания кислорода и его парциального давления в артериальной крови, которое трудно корригируется кислородной терапией;
- Вентиляционная (гиперкапническая, II тип) – связана с повышением содержания углекислого газа и его парциального давления в артериальной крови.
По газовому составу крови:
- Компенсированная (нормальный газовый состав крови);
- Декомпенсированная (гипоксемия или гиперкапния артериальной крови).
По скорости нарастания симптомов:
- Острая дыхательная недостаточность – развивается очень быстро (от нескольких минут до нескольких часов), сопровождается гемодинамическими нарушениями и требует реанимационных мероприятий;
- Хроническая – развивается в течение периода от нескольких месяцев до нескольких лет, с постепенным нарастанием признаков.
Выделяют следующие степени дыхательной недостаточности:
- I степень – наличие одышки при значительных и умеренных физических нагрузках;
- II степень – одышка при небольших нагрузках, компенсаторные механизмы задействуются и в покое;
- III степень дыхательной недостаточности – одышка и цианоз в покое, гипоксемия.
Классические признаки недостатка дыхания:
- Гипоксемия;
- Гиперкапния;
- Одышка;
- Синдром утомления и слабости дыхательной мускулатуры.
Проявления гипоксемии заключаются в следующем:
- Цианоз (синюшность) – возникает при снижении парциального давления кислорода ниже уровня 60 мм рт. ст.;
- Тахикардия;
- Умеренная гипотония;
- Нарушения памяти (при снижении давления кислорода до 55 мм рт. ст.);
- Потеря сознания (при снижении давления кислорода до 30 мм рт. ст.).
Гиперкапния проявляется:
- Тахикардией;
- Нарушениями сна;
- Головными болями;
- Тошнотой.
При быстром нарастании парциального давления углекислого газа может возникать состояние гиперкапнической комы.
Одышка – ощущение нехватки воздуха, вызывающее необходимость чрезмерных дыхательных усилий. Она может возникать при наличии физического напряжения и в состоянии покоя.
Синдром утомления и слабости дыхательных мышц проявляется увеличенной частотой дыхания и активным участием вспомогательной мускулатуры в процессе дыхания Крайний вариант данного синдрома — парадоксальное дыхание.
Особую опасность для жизни пациента представляет состояние острой дыхательной недостаточности, которое проявляется тахипноэ, ощущением нехватки воздуха, удушьем. Возбуждение пациента по мере нарастания гипоксии сменяется угнетением сознания, возникает цианоз. Пациент занимает вынужденное положение – сидит, упершись руками в сиденье, чтобы облегчить деятельность дыхательной мускулатуры.
Лечение дыхательной недостаточности
Обструктивные процессы как верхних, так и нижних дыхательных путей могут хорошо лечиться распыляемыми препаратами, включая:
- Альбутерол.
- Рацемический адреналин.
- Гипертонический солевой раствор.
Смесь гелия и кислорода также может быть полезной для верхних дыхательных путей, но не является первой терапией. Системные стероиды используют на ранних этапах при динамических обструкциях верхних и нижних дыхательных путей. Когда обструкция дыхательных путей вызвана носоглоточной мягкой тканью или языком, может оказаться полезным размещение носоглоточного или орофарингеального дыхательного аппарата. Если недостаточность вызвана приёмом лекарств, следует незамедлительно вводить любой доступный антидот.
Тяжелый приступ бронхоспазма
Приступ представляет собой состояние острой обструктивной дыхательной недостаточности. Бывает при бронхиальной астме с тяжелым или среднетяжелым течением. Также причиной может быть ингаляция газов (таких как хлор) и боевых отравляющих веществ.
Симптомы
Основным проявлением является затрудненный выдох, что называется в медицине выраженной экспираторной одышкой. Человек занимает вынужденное положение. В части случаев он сидит с упором грудью на спину стула. Выдох становится длиннее, чем обычно, его характеризуют как свистящий, натужный, кряхтящий. Не смотря на то, что выдох удлинен, частота дыхательных движений в норме.
В процессе дыхания участвует вспомогательная мускулатура. Это можно заметить по тому, что больной на вдохе поднимает плечи, на выдохе напряжен пресс. Крылья носа в частых случаях раздуты. В результате этого растет внутригрудное давление, нарушается венозный возврат из большого круга кровообращения.
На выдохе вздуваются вены на висках больного, на шее или на лбу. Типичен «теплый» цианоз. Человек не может быть в полной мере физически активным. Речь прерывается, поскольку сказать фразу только на одном выдохе он не может, начинает задыхаться. Человек может быть возбужден, испуган, типична «дыхательная паника», поскольку все больные боятся задохнуться и умереть.
Диагностика
Для врача имеет значение быстрый сбор анамнеза. Нужно опросить пациента и его родных, уточнив, были ли в прошлом такие состояния, а также о помощи и предыдущем лечении. Пальпация пульса обнаруживает выраженную тахикардию, характерен и парадоксальный пульс. При аускультации легких можно выслушать обилие сухих хрипов, а при крайне тяжелом приступе развивается аускультативный феномен «немых легких». При диагностике важны инструментальные методы исследования. Если не возникает угрожающего жизни состояния, в амбулаторных условиях рекомендуется проведение пикфлоуметрии.
Если пациент находится в стационаре, нужно начать мониторирование газового состава крови и кислотно-щелочного баланса. При соответствующей возможности проводят оценку ФВД, а чаще — пульса, частоты дыхательных движений и насыщения крови кислородом в условиях отделения интенсивной терапии.
Лечение
При неоказании или несвоевременном оказании неотложной помощи развивается «немое легкое», далее следует гипоксическая кома и летальный исход. Прежде всего, нужно обеспечить больному вдыхание свежего воздуха:
- расстегните воротник
- расстегните ремень
- откройте форточки/окна
- исключите воздействие фактора, вызвавшего бронхоспазм
При условии, что у пациента нет «немого легкого», сохранена видимая амплитуда дыхания, нет передозировка бета2-адреномиметиками, используют ингаляции фенотерола, сальбутамола, ипратропия бромида + фенотерола. Лучше всего делать масочную ингаляцию через небулайзер каждый час или пока приступ не будет ликвидирован. Небулайзерную терапию в части случаев проводят вместе с оксигенотерапией.
Глюкокортикоиды дают пациенту внутрь. Эффективен преднизолон в дозе 50 мг. Также можно ввести данный препарат внутривенно в дозе 120-150 мг. Если не удалось купировать приступ, следует безотлагательно отвезти пациента в больницу или отделение интенсивной терапии. Далее назначаются глюкокортикоиды внутрь каждые два часа, в сутки доза должна составить 30- 60 мг в пересчете на преднизолон.
Если ранее человек не принимал пролонгированные препараты теофиллина, вводят 15-20 мл 2,4% раствора аминофиллина внутривенно капельно. При этом рекомендуется контролировать концентрацию в плазме крови препараты. При ниже описанных признаках человека отвозят в отделение интенсивной терапии и проводят там оксигенотерапию и искусственную вентиляцию легких:
- адинамия больного
- состояние угрожающее
- заторможенность
- человек не разговаривает
- спутанность сознания
- признаки «немого легкого» при аускультации
- брадикардия
- гиперкапния и тяжелая гипоксемия
В стационаре больной должен прибывать, пока приступ полностью не прекратится. После стабилизации состояния и показателей ФВД глюкокортикоиды дают человеку внутрь в дозе от 30 мг на протяжении 3 суток. Далее нужно дообследовать человека на влияние аллергических и профессиональных факторов, чтобы предотвратить повторный бронхоспазм.