Что такое хиб-инфекция у детей и взрослых
Содержание:
- Эпидемиология
- Профилактика
- Симптомы и признаки гемофильной инфекции
- Как проводят прививку?
- Результат исследования
- Что провоцирует / Причины Гемофильной инфекции у детей:
- Симптомы и течение
- Патогенез
- Реакция и возможные побочные эффекты
- Причины заболевания
- Состав и фармакологическое действие вакцины Act-HIB
- Принципы и цели вакцинации
Эпидемиология
Источником и резервуаром инфекции является только человек. Путь распространения — воздушно-капельный. Возбудитель локализуется на слизистой оболочке верхних дыхательных путей. H.influenzae можно выделить из носо-глотки 90 % здоровых людей, причем на более вирулентный тип b приходится около 5 % всех выделенных штаммов. Здоровое носительство может продолжаться от нескольких дней до нескольких месяцев. Носительство сохраняется даже при высоком титре специфических антител и даже при назначении высоких доз антибиотиков. Чаще всего заболевают дети в возрасте от 6 мес до 4 лет, реже болеют новорожденные, дети более старшего возраста и взрослые.
До введения обязательной вакцинации против Hib в США (до 1990г), по данным ААР (American Academy of Pediatrics) ежегодно отмечалось около 20000 случаев заболевания и около 1000 летальных исходов у детей в результате гемофильной инфекции. Неврологические осложнения отмечались в 25-35 % случаев.
В настоящее время в европейских странах регистрируется 26-43 случаев заболеваний на 100000 детей, смертность составляет 1-3 %, высок уровень неврологических осложнений.
Показатели заболеваемости гемофильной инфекцией типа b в тысячи раз выше у детей восприимчивых возрастов (75-85 % случаев заболеваний — в возрасте до 24 мес, пик — 6-12 мес).
Выделяют следующие группы риска для данного заболевания:
- люди экстремальных возрастов (дети до 2-х лет, пожилые люди);
- дети, посещающие детские дошкольные учреждения. В одном из исследований было показано, что до 50 % инвазивных форм можно отнести за счёт посещения детских учреждений;
- дети на искусственном вскармливании. У детей до года, находящихся на искусственном вскармливании и не получающих небольших дополнительных количеств материнских антител с грудным молоком, особенно высок риск самых тяжелых форм ХИБ-инфекции — воспаления легких и менингита. Фактор грудного вскармливания является отчасти гипотетическим, так как до конца не ясен механизм воздействия на защиту от гемофильной инфекции. Здесь могут играть роль как питательные, так и иммунные факторы, находящиеся в грудном молоке. После иммунизации женщин полисахаридной вакциной на 36-39 неделях беременности было отмечено 20-кратное возрастание выделения специфических антител с грудным молоком в послеродовом периоде;
- представители неевропейских рас. Этот фактор риска также является достаточно спорным, однако многие исследования заболеваемости показывали, что заболеваемость среди детей неевропейских рас значительно выше;
- лица с низким социально-экономическим статусом. Риск заболевания значительно увеличивается при скученном проживании;
- лица с различными видами иммунодефицита;
- крайне ослабленные и страдающие алкоголизмом;
- больные лимфогранулематозом (болезнь Ходжкина), серповидно-клеточной анемией;
- лица подвергшиеся спленэктомии (удаления селезёнки).
Заболеваемость повышается в конце зимы и весной. За последние годы заметно увеличилась заболеваемость взрослых.
Необходимо отметить, что вариант клинической формы гемофильной инфекции зависит от возраста. Так, согласно зарубежным данным, менингит встречается чаще у детей в возрасте 6-9 месяцев, эпиглоттит встречается чаще у детей старше 2-х лет, целлюлит (воспаление подкожной клетчатки) чаще встречается у детей в годовалом возрасте. Для взрослых и пожилых людей менингит является нехарактерным — чаще встречается пневмония.
Профилактика
В связи с отсутствием оптимальных и стопроцентных методов лечения, актуальным остаётся вопрос правильной профилактики гемофильной инфекции. Она делится на два вида:
- экстренная — после контакта человека с заражённым;
- и плановая или специфическая иммунопрофилактика (прививка) для предупреждения развития гемофильной инфекции.
В случае контакта человека, находящегося в группе риска по развитию инфекции, вызванной гемофильной палочкой, врачи рекомендуют провести профилактический курс лечения антибиотиком «Рифампицин». О кратности и длительности приёма лекарства нужно консультироваться с лечащим врачом. Самостоятельно его назначать не рекомендуется.
Прививки против гемофильной инфекции
Низкая эффективность антибиотиков против гемофильной палочки привела к необходимости создать другие методы воздействия на микроорганизм. Оптимальной защитой на сегодня считается своевременная вакцинация против инфекции.
Прививка приравнивается во многих случаях к лечению и помогает не только предотвратить развитие серьёзных осложнений, она способствовала снижению летальных случаев после перенесения тяжёлых видов гемофильной инфекции, а именно после менингита и пневмонии.
Поэтому в странах Запада вакцинация внесена в Национальный календарь прививок уже более 25 лет. В России врачи опоздали практически на 21 год. Только в 2011 году у родителей появилась возможность защитить своих детей, прививку от гемофильной инфекции стали делать бесплатно в детских поликлиниках.
Иммунопрофилактику проводят не всем детям. Приоритет отдаётся малышам с трёх месяцев и до двух лет. Это самый опасный период в жизни ребёнка, когда гемофильная палочка может привести к развитию наиболее опасных инфекций.
Вакцину вводят троекратно с интервалом в 1,5 месяца между введением препарата. Ревакцинация проводится в 18 месяцев. Такой график обеспечивает практически 100% защиту от развития гемофильной инфекции. Детям после года и взрослым вакцину вводят всего один раз.
Бесплатно прививают не только детей младших групп, но всех, кто относится к категориям риска. Поэтому если есть препараты в поликлинике и желание у человека, его могут провакцинировать взрослых и детей школьного возраста.
Вакцины от гемофильной инфекции
Учитывая, что иммунопрофилактика проводится относительно недавно, ещё нет изобилия препаратов для защиты от палочки Пфейфера.
Вакцины от гемофильной инфекции в России представлены моно и многокомпонентными препаратами, в состав которых входят вещества для защиты от других инфекций:
- моновакцина «Акт-Хиб» производство Франция;
- «Хиберикс» — Бельгия;
- «Вакцина гемофильная типа b конъюгированная сухая» — Россия;
- «Пентаксим» защитит ребёнка ещё от коклюша, дифтерии, полиомиелита и столбняка;
- «Инфанрикс Гекса» — активные компоненты как у вакцины «Пентаксим», плюс способствует выработке антител к гепатиту B.
Палочка Пфейфера может долго и безмолвно существовать в организме человека, но при первом удачном случае она старается проникнуть в самые отдалённые его уголки. Гемофильная инфекция чаще проявляется в раннем детском возрасте, поэтому вакцинация этой группе населения не просто показана, это важный этап защиты маленького человека от грозных последствий. В борьбе с такими заболеваниями чаще проигрывает человек. Поэтому сомнения по поводу нужна ли прививка от гемофильной инфекции малышу — это всего лишь результат нехватки информации у его родителей.
Симптомы и признаки гемофильной инфекции
Инкубационный период при данном заболевании не имеет четкого временного промежутка, так как одним из вариантов его течения является бессимптомное, что может длиться неопределенное количество времени до момента снижения защитных сил организма. В таком случае болезнь начинается и может протекать, как обычная Острая Респираторная Инфекция либо ограничивается местным процессом воспаления со стороны органов дыхания.
Гемофильная инфекция у детей, протекающая с генерализованным поражением органов, вызывается в основном заражение палочкой, относящейся к типу B. После поступления гемофильной палочки в кровяное русло и распространении ее по организму человека, развивается одна из ее клинических форм:
• Пневмония, которая довольно часто развивается у детей при заражении гемофильной палочкой, часто протекает с поражением одной или нескольких долей легкого, иногда с вовлечение в воспалительный процесс плевры. Сопровождается высокой температурой, развитием синдрома интоксикации, с присоединением кашля сначала сухого, а после переходящего во влажный с отделением гнойной мокроты, нередко регистрируется одышка. Довольно часто может наблюдаться волнообразное течение пневмонии;
• Гнойный менингит, вызываемый гемофильной палочкой, наиболее часто диагностируется среди инфекций с развитием менингеальной симптоматики. Особенно тяжело он протекает у детей младше 1 года. Принято выделять 3 основных синдрома при менингите гемофильной этиологии – это инфекционно-токсический, в основе которого лежат симптомы, сопровождающие обычное простудное заболевание с повышением температуры, гиперемией шейно-лицевой области, синдром с преобладанием общемозговой симптоматики с сильными головными болями, рвотой, высокой чувствительной реакцией по отношению ко всем раздражителям, особенно к световым, а также менингеальный синдром с ригидностью мышц затылка, ригидностью мышц-сгибателей голени и всеми симптомами Брудзинского. Менингит при гемофильной инфекции протекает довольно тяжело, процент летальности достигает 10% от общего числа пораженных, и нередко характеризуется также волнообразным течением. При заболевании младенцев наиболее часто характерно развитие у них бессознательного состояния, длительного повышения температуры с риском развития судорожного синдрома, пронзительного плача ребенка, по-другому называемого мозговым криком, повышенной чувствительности кожи к действию любых раздражителей, вместо рвоты у них учащаются срыгивания, диагностируется выбухание родничка на голове. Возможным осложнением может выступать присоединение воспалительного процесса в желудочках мозга, развития субдуральных нагноений, что нередко является причиной формирования неврологических последствий, свидетельствующих о перенесенной инфекции;
• Целлюлит, проявляющийся, как правило, небольшой припухлостью на лицевой области, несколько реже на какой-либо конечности. Кожа над ним приобретает синеватый оттенок, отечна, болезненна при пальпации. Часто присоединяются и другие симптомы воспаления, к примеру, развивается отит, характерен нестойкий субфебрилитет;
• Эпиглоттит, сопровождаемый болями в области горла, нарушениями процесса глотания, риском развития ларингоспазма в результате сужения гортанной щели, возникающей при воспалении надгортанника, дисфонией, характерным запрокидыванием головы, обильным слюноотделением. Процесс всегда сопровождается высокой температурой, вялостью, бледностью кожного покрова;
• Гнойный артрит, который проявляется симптоматикой простудной инфекции, осложненной признаками воспалительного процесса в одном и более суставов. При прогрессировании воспаления нередко диагностируется остеомиелит;
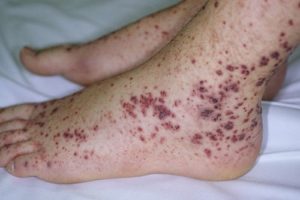
• Септицемия или гемофильный сепсис, являющийся наиболее тяжелым и грозным осложнением гемофильной инфекции. Течение его очень быстрое и, как правило, со смертельным исходом. Наблюдается повышение температуры до 40°C и выше, быстрое снижение артериального давления, тахикардия, слабость, возникновение многочисленных кровоизлияний на всем кожном покрове ребенка, увеличение селезенки;
• Поражение других органов и систем организма, к примеру, синусит, перикардит, отит.
К наиболее часто развивающимся осложнениям, возникающим при заболевании гемофильной инфекцией, относят: отек головного мозга, развивающийся на фоне менингита гемофильной этиологии, асфиксию, которая может возникнуть при эпиглоттите, острую дыхательную недостаточность при развитии пневмонии, септический шок. Все вышеперечисленные осложнения непосредственно ведут к возможному летальному исходу.
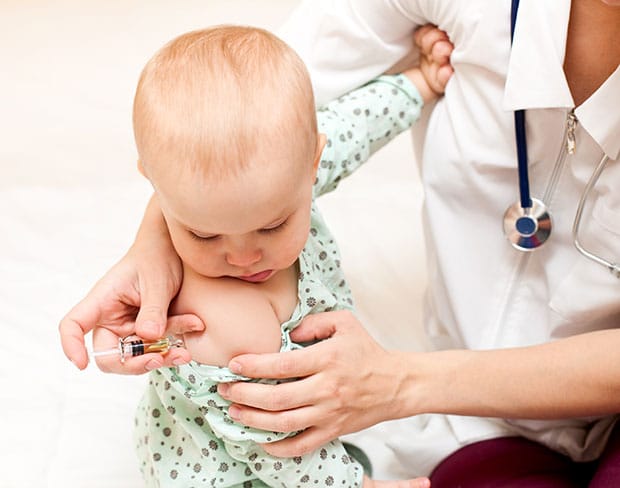
Как проводят прививку?
Следует учитывать, что вакцинации проводятся несколько раз. Итак:
- Первая прививка вводится в организм ребенка в трехмесячном возрасте.
- Следующая вакцинация проводится по достижении пяти месяцев.
- Предпоследний раз это случается в шесть месяцев.
- Завершающая вакцинация (или же ревакцинация) проводится врачом в полтора года ребенка.
Гемофильная палочка – в медицинской сфере носит второе название – инфекция инфлюэнца. Острый инфекционный процесс в подавляющем большинстве случаев поражает органы дыхательной системы и ЦНС, а также приводит к формированию гнойных очагов на различных органах.
Онлайн консультация по заболеванию «Гемофильная палочка».
Задайте бесплатно вопрос специалистам:
Инфекционист
Возбудителем выступает микроорганизм, который относится к классу гемофлюсов. Его опасность заключается в том, что он имеет большое количество разновидностей. В настоящее время известно больше пятнадцати. Источником заражения выступает только человек.
Инфекция имеет большое количество симптомов, основными из которых являются повышение температуры тела, насморк, болезненность и неприятные ощущения в горле, кашель и сильные головные боли.
Диагностика основывается на данных, полученных в ходе осуществления лабораторных анализов. Не последнее место также занимает физикальный осмотр. Тактика терапии в подавляющем большинстве случаев консервативная и основывается на приёме лекарств.
Результат исследования
Итог изучения микробиологии записывают на специальном бланке. Для грамотной расшифровки нужны значения характеристик. Наименование бактерии состоит с двух латинских слов, означающих род и разновидность патогенного микроорганизма.
Вблизи с названием прописывают число бактериальных клеток, обозначенное в специальных колониеобразующих единицах. После определения концентрации бактерии переходят к обозначению его патогенности — «флора относительно-патогенная».
У каждого на слизистой носоглотки проживают микроорганизмы, исполняющие функцию защищающие микроорганизмы не могут причинить вред и не стимулируют формирования воспаления. Под влиянием негативных эндогенных и экзогенных условий число микроорганизмов стремительно повышается, что ведет к формированию патологии.
В норме содержание микроорганизмов в носовой полости и глотке не обязано превышать 104 КОЕ/мл, а болезнетворных микроорганизмов вовсе не должно быть. Установить присутствие возбудителя, и расшифровать анализ способен лишь врач. Врач назначит лечение и при необходимости выпишет средства снимающие воспаления, а также вещества против бактерий.
Виды изучаемых результатов:
- Отрицательный итог микрофлорового посева —это значит возбудители грибковой природы вовсе отсутствуют. Фактором патологии считаются вирусы, а не микроорганизмы либо грибы.
- Положительный итог — прослеживается увеличение болезнетворных либо относительно-патогенных микроорганизмов, возможных спровоцировать островоспалительный процесс, острое инфекционное заболевание, вызываемое бактериями дифтерии, коклюшную палочку. При увеличении грибковой флоры формируется молочница в ротовой полости, активатором которой считаются биоагенты третьей категории патогенности — грибы семейства Candida.
Микробиологическое изучение дает возможность устанавливать разновидность микроорганизмов, численное соответствие, а также назначить грамотное и эффективное лечение для детей и взрослых. Несмотря на приспосабливание инфекции к лекарствам, есть и новые разработки, которые воздействуют на актуальные штаммы вирусов.
- Боль в горле
- Боль в груди
- Боль в ухе
- Гнойные выделения из носа
- Гнойные выделения из уха
- Головная боль
- Дискомфорт при глотании
- Заложенность носа
- Кашель с мокротой
- Насморк
- Недомогание
- Одышка
- Озноб
- Першение в горле
- Повышенная температура
- Потеря сознания
- Синюшность кожи
- Слабость
- Снижение слуха
- Сонливость
Гемофильная палочка – в медицинской сфере носит второе название – инфекция инфлюэнца. Острый инфекционный процесс в подавляющем большинстве случаев поражает органы дыхательной системы и ЦНС, а также приводит к формированию гнойных очагов на различных органах.
Возбудителем выступает микроорганизм, который относится к классу гемофлюсов. Его опасность заключается в том, что он имеет большое количество разновидностей. В настоящее время известно больше пятнадцати. Источником заражения выступает только человек.
Инфекция имеет большое количество симптомов, основными из которых являются повышение температуры тела, насморк, болезненность и неприятные ощущения в горле, кашель и сильные головные боли.
Диагностика основывается на данных, полученных в ходе осуществления лабораторных анализов. Не последнее место также занимает физикальный осмотр. Тактика терапии в подавляющем большинстве случаев консервативная и основывается на приёме лекарств.
Что провоцирует / Причины Гемофильной инфекции у детей:
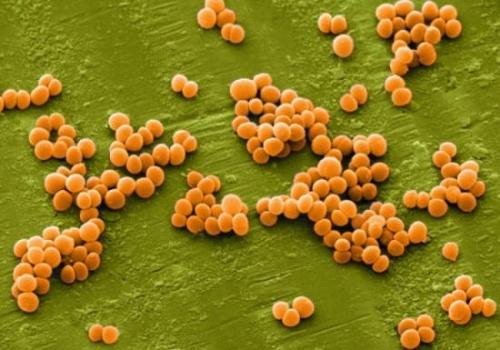
Haemophilus influenzae – грамотрицательные плеоморфные палочковидные или кокковидные клетки, размер которых составляет 0,2—0,3×0,5—2 мкм. Они располагаются парами или по-одиночке, также могут формировать короткие цепочки или группы. На плотных средах формируют мелкие колонии круглой формы, без цвета, диаметром до 1 мм.
Haemophilus influenzae неподвижны, не образуют спор, но могут образовывать капсулярные формы, которые, как считается, обладают патогенными свойствами. Возбудитель вырабатывает эндотоксин. Выделяют 6 серотипов, обозначающихся латинскими литерами от а до f. Микроорганизм патогенный лишь для человека.
Симптомы и течение
Длительность инкубационного периода установить трудно, так как заболевание нередко является следствием перехода латентной инфекции в манифестную. Может развиться местный воспалительный процесс слизистой оболочки верхних дыхательных путей или развиваются заболевания, обусловленные гематогенной диссеминацией. Гемофильная палочка типа b является одной из частых причин генерализованной инфекции (бактериемии) у детей, у половины из них развивается гнойный менингит, довольно часто (15-20 %) пневмония и реже другие очаговые поражения. Как правило, гемофильная инфекция протекает остро, но некоторые клинические формы могут принимать затяжное течение.
Гемофильная инфекция может протекать в следующих клинических формах:
- Гнойный менингит.
- Острая пневмония.
- Септицемия.
- Воспаление подкожной клетчатки (целлюлит).
- Эпиглоттит (воспаление надгортанника).
- Гнойный артрит.
- Прочие заболевания (перикардит, синуситы, отит, заболевания дыхательных путей и др.).
По данным Бостонского университета самыми частыми клиническими формами гемофильной инфекции являются менингит, средний отит и пневмония.
Гнойный менингит наблюдается преимущественно у детей от 9 месяцев до 4 лет (для данной возрастной группы это самая частая причина менингитов). Заболевание развивается остро, иногда с симптомов ОРЗ, затем быстро развивается клиническая симптоматика, характерная для бактериальных менингитов. Иногда менингиальный синдром сочетается с другими проявлениями гемофильной инфекции (гнойный артрит, воспаление надгортанника, целлюлиты. Заболевание протекает тяжело и нередко кончается летально (около 10-15 % случаев).
Гемофильная пневмония (по данным Бостонского университета) является второй по частоте среди всех бактериальных пневмоний у детей. Может проявляться как в виде очаговой, так и в виде долевой (крупозной), очень часто (до 70 %) сопровождается гнойным плевритом (у детей), может осложняться гнойным перикардитом, средним отитом. Может принимать затяжное течение. У взрослых, особенно пожилых лиц, гемофильная инфекция может наслаиваться на другие виды инфекции.
Гемофильный сепсис чаще развивается у детей 6-12 мес, предрасположенных к этому заболеванию. Протекает бурно, нередко как молниеносный, с септическим шоком и быстрой гибелью больного.
Воспаление подкожной клетчатки (целлюлит) также развивается у детей до 12 мес, чаще локализуется на лице, реже на конечностях. Начинается нередко с картины ОРЗ (ринофарингит), затем появляется припухлость в области щеки или вокруг глазницы, кожа над припухлостью гиперемирована, с цианотичным оттенком, иногда заболевание сопровождается воспалением средним отитом. Температура тела субфебрильная, симптомы общей интоксикации выражены слабо. У детей старших возрастов воспаление подкожной клетчатки может локализоваться на конечностях.
Воспаление надгортанника (эпиглоттит) является очень тяжелой формой гемофильной инфекции, в большинстве случаев (около 90 %) сопровождается бактериемией. Начинается остро, характеризуется быстрым подъёмом температуры тела, выраженной общей интоксикацией и картиной быстро прогрессирующего крупа, который может привести к гибели ребёнка от асфиксии (полная непроходимость дыхательных путей или остановка дыхания).
Гнойные артриты являются следствием гематогенного заноса гемофильной палочки, нередко сопровождаются остеомиелитом.
Патогенез
Воротами инфекции является слизистая оболочка носоглотки. Механизмом передачи является воздушно-капельный, однако у маленьких детей путь передачи может быть контактным. Возбудитель может длительное время персистировать в области ворот инфекции в виде латентной бессимптомной инфекции. В некоторых случаях, в основном у лиц с ослабленными защитными силами и лиц, входящих в группу риска, латентная форма переходит в манифестную. Риск перехода инаппарантного носительства в манифестную форму усиливается при наличии сопутствующей вирусной инфекции и повышении микробной массы.
Необходимо отметить роль вторичных контактов. Данный механизм передачи наиболее актуален для детей в возрасте до двух лет. Следует отличать первичное заболевание, которое возникает вследствие контакта со здоровым носителем и вторичное, которое возникает при контакте с больным в манифестной форме.
Инфекция распространяется по окружающим тканям, обусловливая развитие синуситов, отитов, бронхитов, пневмоний, воспаление подкожной жировой клетчатки, или путём гематогенной диссеминации поражает суставы и другие органы, протекая по типу сепсиса. Штаммы гемофильной палочки, не имеющие капсулы, поражают только слизистые оболочки.
Системные заболевания вызывают только возбудители, обладающие капсулой, в 95 % случаях это гемофильная палочка типа b. Уникальным свойством бактерий данного типа является их способность проникать в кровеносное русло путём разрывания межклеточных соединений. Также, более выраженная патогенность этих штаммов связана с тем, что капсула способна подавлять фагоцитоз. Возбудитель может в течение нескольких суток персистировать в кровеносном русле бессимптомно до тех пор, пока масса микробных тел не станет критической. Затем бактерия проникает в ЦНС через хороидальные сплетения, вызывая инфильтрацию и гнойное воспаление мягких мозговых оболочек.
У перенесших заболевание развивается стойкий иммунитет.
Иммунный отклик организма на данный вид инфекции имеет несколько особенностей. Вследствие подавления фагоцитоза, продукция антител В-лимфоцитами активируется без участия Т-хелперов. Именно поэтому иммунный отклик организма в ответ на инвазию Hib в большинстве случаев недостаточен, отсутствует т. н. бустерный (ударный) отклик при повторной экспозиции антигена гемофильной палочки. Также отмечается крайне слабая Т-независимая продукция специфических антител в возрасте до 18 месяцев. Кроме того, полисахариды являются набором олигосахаридов, каждый из которых способен индуцировать слабый иммунный отклик. Это в свою очередь обусловливает множественность и вариабельность продуцируемых антител в ущерб количественному фактору.
Местный иммунитет, представленный секреторными антителами класса IgA изучен недостаточно. Более того, было обнаружено, что капсульные виды H.influenzae выделяют протеазы, инактивирующие антитела
Проведенные исследования местного иммунитета у здоровых носителей показали, что роль местного иммунитета может быть достаточно важной — блокировка пенетрации слизистой оболочки бактериями, предотвращение проникновения микроорганизмов в кровеносное русло.
Комплемент при гемофильной инфекции может быть активирован как по классическому (антитело-зависимому) пути, так и по альтернативному пути. Антигены клеточной стенки H.influenzae способны активировать комплемент по альтернативному пути, в то время как комплекс антител и антигенов, способен активировать комплемент по классическому пути.
Реакция и возможные побочные эффекты
 Повышенная сонливость — возможная реакция на введение вакцины
Повышенная сонливость — возможная реакция на введение вакцины
Многие родители могут отказываться от вакцинации, переживая о возможных побочных эффектах, которые могут последовать за прививкой. Однако, необходимо понимать, что риск развития серьезных осложнений минимален, тогда как хиб инфекция может гораздо сильнее навредить организму.
В 10% случаях на месте введения прививки могут наблюдаться:
- уплотнение;
- краснота;
- болезненность.
Еще более в редких случаях может появляться:
- повышенная температура тела (в основном до 38 градусов);
- плаксивость;
- раздражительность;
- сонливость;
- проблемы с аппетитом;
- при возникновении аллергической реакции на прививку может появляться сыпь в участке введения препарата.
За всю историю применения вакцины было отмечено четыре случая полирадикулоневрита.
Если ребенку вводился многокомпонентный препарат, то возможно появление таких проявлений:
- отек нижней конечности;
- судорги;
- неврит плечевого нерва;
- гипертермия;
- тошнота, не исключена рвота;
- дерматит, зуд;
- кашель.
Если ХИБ была в комплексе с препаратом АКДС, не исключена более выраженная ответная реакция, которая в большей степени будет последствием второй вакцины.
При возникновении любого нежелательного проявления нужно сообщить об этом врачу, чтоб он смог назначить подходящее лечение. Как правило, появление красноты или уплотнения проходит само собой уже на второй день, температура приходит в норму через два-три дня после вакцинации.
- При значительном росте температуры могут применяться жаропонижающие препараты.
- Длительная краснота нуждается в противовоспалительном средстве.
- Если у ребенка наблюдаются проявления аллергии, то необходим прием антигистаминных препаратов.
- При появлении признаков, указывающих на отек Квинке, нужна экстренная помощь.
Как минимизировать развитие осложнений

Важно знать, что избежать риска появления негативных проявлений, а также развития осложнений можно, следуя таким советам:
- рекомендуется на протяжении получаса после введения прививки оставаться рядом с кабинетом медработника;
- в день прививания и несколько дней после него стоит избегать перегрева и переохлаждения;
- на тот же период не рекомендовано принимать водные процедуры, допустим душ;
- не стоит отправляться на длительные прогулки;
- недопустимо бывать в местах большого скопления людей.
- на протяжении нескольких дней после введения вакцины не рекомендуется вводить новый продукт в рацион крохи.
Причины заболевания
Возбудитель — Haemophilus influenzae, который был впервые описан в 1892 г. Р. Пфейфером. Haemophilus influenzae — грамотрицательная, мелкая (0,3 — 1 мкм в диаметре) палочка; неподвижная, спор не образует, способна формировать капсулу. Среди капсулированных штаммов, в зависимости от полисахаридного антигена растворимой субстанции капсулы, различают 6 типов возбудителя, обозначаемых буквами от а до f. Наибольшее значение в патологии человека имеет Haemophilus influenzae типа b (Hib) — на ее долю приходится около 95% всех случаев. Некапсулированные штаммы (нетипируемые) могут являться этиологическим фактором хронических легочных заболеваний и воспаления среднего уха.
Hib чувствительна к ампициллину, левомицетину, тетрациклину, аминогликозидам, а также антибиотикам из группы макролидов (кларитромицин, азитромицин), цефалоспоринам II и III поколений. В последние годы появились данные о чувствительности возбудителя гемофильной инфекции к монобактамам (азтреонам), карбапенемам (меропенем), фторхинолонам. В то же время все чаще встречаются штаммы, устойчивые к ампициллину и левомицетину.
Эпидемиология
Источником гемофильной инфекции является человек, больной манифестными или стертыми формами болезни, а также бактерионоситель.
Механизм передачи — капельный. Путь передачи: преимущественно воздушно-капельный. Возможно инфицирование через загрязненные игрушки, предметы обихода, белье.
Восприимчивость. Встречается в различных возрастных группах, однако наиболее часто болеют малыши до 4 лет.
Распространенность. Чаще регистрируется в виде спорадических случаев, возможны эпидемические вспышки. Показатели заболеваемости Hib существенно выше у лиц с первичным и вторичным иммунодефицитным состоянием.
Сезонность. Чаще всего гемофильную инфекцию диагностируют в зимне-весенний период.
У детей, которые перенесли ее, формируется стойкий типоспецифический иммунитет.
Патогенез
Входными воротами гемофильной инфекции являются слизистые оболочки верхних дыхательных путей, где возбудитель может длительное время персистировать (вне-клеточно и внутриклеточно), не вызывая каких-либо клинических симптомов гемофильной инфекции. Манифестные формы заболевания (отит, синуит, бронхит, пневмония) развиваются в результате экзогенного заражения или активации эндогенной инфекции.
Возможна гематогенная диссеминация с развитием гнойного менингита, сепсиса, абсцессов. Тяжелые формы обусловлены гемофильной палочкой типа Ь. Выраженная вирулентность этих штаммов связана со способностью их капсулы подавлять фагоцитоз. В легких случаях чаще выявляются другие типы возбудителя. Имеются данные о синергидном взаимодействии Haemophilus influenzae и некоторых вирусов респираторной группы.
Специфические антитела против полисахарида и других антигенных факторов возбудителя имеют большое значение в механизме защитных реакций макроорганизма. Они участвуют в опсонической активности сыворотки, а также в процессах активации комплемента.
Состав и фармакологическое действие вакцины Act-HIB
Препарат для вакцинации Act-HIB содержит в воем составе два основных компонента: полисахарид Haemophilus influenzae типа b и конъюгированный столбнячный белок. Также лекарство содержит вспомогательные вещества: трометамол и сахарозу.
Основная доза вакцины выпускается в виде гомогенного лиофилизата белого цвета. Для ее растворения используется раствор хлорида натрия 0.4%, который также присутствует в наборе. Лекарственный препарат не содержит живых организмов, способных вызвать развитие заболевания.
Вакцина Акт-ХИБ
В составе вакцины присутствуют только полисахариды, похожие по структуре с болезнетворными микробами. Поэтому после введения препарата в организм болезнь не развивается. После попадания в организм прививочный состав вызывает стойкую специфическую реакцию иммунной системы на гемофильную инфекцию типа b.
Вакцина данного типа не вырабатывает иммунной реакции на возбудителей других типов. Поэтому если у вас есть необходимость в одновременной вакцинации от других заболеваний, перед тем как пройти процедуру, обязательно проконсультируйтесь с врачом.
Принципы и цели вакцинации
Гемофильная инфекция типа b является предотвращаемой путем вакцинации причиной возникновения серьезных заболеваний (менингита и пневмонии) и смерти среди младенцев и детей раннего возраста.
Вакцинация остается единственным эффективным методом профилактики — ХИБ-инфекции, который становится все более важным в свете возрастающей резистентности возбудителя к антибиотикам. В отличие от детей старшего возраста и взрослых дети в возрасте до 5 лет, в силу недостаточного развития иммунной системы, не могут самостоятельно, без прививки формировать адекватный иммунитет к ХИБ.
К концу 2013 года вакцина против ХИБ была введена в 189 странах. Глобальный охват тремя дозами этой вакцины оценивается на уровне 52%. Уровни охвата в регионах варьируются в больших пределах. В Америке охват оценивается на уровне 90%, в то время как в регионах для стран западной части Тихого океана и Юго-Восточной Азии он составляет лишь 18% и 27% соответственно.
Хорошая переносимость позволяет сочетать и комбинировать ХИБ-вакцины с другими вакцинами календаря прививок и ,в частности, с АКДС-вакцинами.
Конъюгирование основного антигена ХИБ с молекулой белка позволило задействовать так называемый бустер-эффект. Другими словами, ХИБ-вакцины обладают эффектом ревакцинации, когда повторное введение вакцины вызывает не просто линейное повышение концентрации антител, а увеличение их концентрации в геометрической прогрессии. Особенность бустер-эффекта заключается в том, что до определенной стадии с каждым повторным введением растет и кратность увеличения количества антител. Это объясняет то, почему курс первичной вакцинации состоит из нескольких прививок, а последующие ревакцинации всегда проводятся всего одной дозой вакцины. На этом основана базовая схема применения ХИБ-вакцин, когда в рамках первичного курса делаются 3 прививки с однократной ревакцинацией.