Хронический отит: лечение
Содержание:
Первая помощь при боли в ушах
На первой стадии заболевания взрослого человека мучают сильные стреляющие боли в ушах, шум и заложенность.
Как облегчить страдания до того момента, когда будет возможность посетить врача?
- На первой стадии можно использовать ушные капли от боли в ухе, например Отипакс, Отизол или Отинум. В состав Отипакса входят феназол и лидокаин, в Отизол – антипирин, фенилэфрина гидрохлорид и бензокаин. Такая комбинация оказывает мощный обезболивающий эффект, а также помогает снять воспаление. Подобное действие оказывают и капли от боли в ушах Отинум, с действующим веществом – холина салицилат.
- Принять таблетки Анальгин, Нурофен (Ибупрофен), Ацетилсалициловую кислоту, Парацетамол. Они не только обезболивают, но и оказывают жаропонижающий и противовоспалительный эффект. Если у вас вирусный отит, то показан порошок Фервекс. Этот порошок продаются без рецепта. При сильной боли можно принимать Парацетамол или Нурофен до 4 раз в сутки.
- Для обезболивания в домашних условиях подойдет борный спирт, который к тому же является прекрасным антисептическим препаратом. Его закапывают в ухо или ставят на ночь тампоны, смоченные в борном спирте.
- Один из видов лечения отита народными средствами – капли с прополисом. В аптеках продается его настойка. Она поможет снять боль и воспаление, обладает бактерицидными свойствами. Чтобы сделать капли, необходимо разбавить 10 капель настойки и 50 мл воды. Закапывать прополис в уши по 3 капли, 3 раза в день.
- Для устранения боли подойдет настойка календулы, которая свободно продается в аптеке. Это растение обладает противовоспалительным, ранозаживляющим, успокаивающим и обеззараживающим свойством. Она уничтожает бактерии (в частности кокки, которые часто вызывают отит). Для приготовления капель из настойки календулы в ухо нужно развести 10 мл лекарства и 100 мл воды. Капать по 2-3 капли, трижды в день. Также можно ставить на ночь ватные тампоны, смоченные в этом растворе.
- Закапывать фурацилиновый спирт по 2-3 капли, 3 раза в день. После закапывания слуховой проход закрыть ваткой и полежать на боку. Можно ставить в ухо турундочки, смоченные в данном лекарстве. Держать их не больше получаса. Фурацилин убивает болезнетворные бактерии (стрептококки, стафилококки), вирусы и грибки, а также устраняет боль. Разрешается даже капать фурацилиновый спирт в ухо ребенку и беременным женщинам. Он показан при фурункулезе и отите среднего уха.
Можно ли капать в ухо перекись водорода при болях? Перекись действительно помогает снизить болевые ощущения. Ее разрешено применять при наружном и среднем отите даже на стадии гноетечения, но делать это нужно не часто. Чтобы избежать раздражения слизистой среднего уха немного разбавьте 3% перекись водой (15 капель на 1 ст.л. воды).
Лечение хронического отита
Хронический отит — лечить гнойную форму заболевания среднего уха можно различными методами. При консервативном методе одновременно применяются как местные, так и общие методы лечения. Они включают в себя проведение туалета наружного слухового прохода и частично барабанной полости с помощью антисептических средств, после чего для снятия отёка в виде капель или нагнетанием вводятся десенсебилизирующие и антибактериальные препараты. Эффективно проводить катетеризацию слуховой трубы на стороне поражения, с целью снятия её отёка и введения сосудосуживающих и десенсибилизирующих лекарственных препаратов. Также проводят следующий этап лечения — воздействуют на слизистую оболочку среднего уха при помощи таких лекарственных средств, как 0,5% раствор диоксидина, 0,01% раствор мирамистина и некоторые другие лекарственные препараты, которые эффективно импрегнировать в слизистую посредством ультразвукового лекарственного орошения. Также применяется терапевтический лазер. При достижении стойкой клинической ремиссии пациента направляют в ЛОР-стационар для проведения мирингопластики — хирургической операции по восстановлению целостности барабанной перепонки с помощью трансплантата.
Больных с эпитимпанитом в основном необходимо лечить посредством хирургической операции на ухе. После проведения необходимой подготовки и проведения консервативной терапии больного уха пациентов направляют в ЛОР-стационар вместе с результатами проведенных рентгенологических и компьютерных томографических исследований.
Причины возникновения и течение болезни
Основной причиной развития заболевания является воздействие на среднее ухо патогенного стафилококка, что влияет на лечение хронического гнойного отита. Некоторые специалисты считают, что именно он является одной из причин, которые способствуют переходу острого отита в хроническую форму. Предрасполагающими факторами также являются патологические состояния в носовой полости, носоглотке и околоносовых пазухах.
По локализации воспалительного процесса различают следующие формы заболевания, определяющие хронический отит среднего уха — лечение, диагностику:
- мезотимпанит;
- эпитимпанит.
При хроническом гнойном мезотимпаните патологоанатомическая картина зависит от того, в какой стадии находится воспалительный процесс: ремиссии или обострения. В стадии ремиссии наблюдается перфорация барабанной перепонки, которая может быть в её натянутой части не краевой или центральной. В случае если размеры перфорации значительны, то рукоятка молоточка свободно висит над барабанной полостью. Края перфорации могут быть истонченными или в виде утолщённого рубца. Сохранившаяся часть перепонки имеет обычный цвет. У медиальной стенки барабанной полости слизистая оболочка в области мыса влажная и бледная.
При обострении картина очень сильно меняется. Как правило, в наружном слуховом проходе наблюдается много гнойной слизи. Сохранившаяся часть барабанной перепонки гиперемирована (имеет резкое покраснение) и утолщена, а слизистая оболочка барабанной полости становится отёчной, и тоже гиперемированной. Очень часто в этот период образуются грануляции и мелкие полипы.
При хроническом гнойном эпитимпаните патологоанатомическая картина несколько иная. При этой форме поражается не только слизистая оболочка барабанной полости, но и костная часть сосцевидного отростка. В воспалительный процесс оказываются вовлечены: слуховые косточки, вход в пещеру (антрум) и сама пещера, а также стенки надбарабанного пространства. Именно поэтому под названием эпитимпанит подразумевают патологические процессы, которые происходят в аттико-антральной области. При этой форме заболевания перфорация барабанной перепонки краевая и располагается в расслабленной (ненатянутой) части барабанной перепонки. В этой части перепонки отсутствует сухожильное барабанное кольцо, и воспалительный процесс практически сразу переходит на кость, провоцируя возникновение остеита (уплотнение) костной ткани. В кости происходит образование густого гноя, который имеет очень неприятный резкий запах. Остеит в некоторых случаях сопровождается образованием грануляций.
Холестеатомой называют белое плотное образование, которое обычно имеет соединительно-тканую оболочку, называемую матрикс, которая покрыта несколькими слоями плоского эпителия. Кость разрушается под воздействием некоторых химических компонентов холестеатомы и продуктов распада. Раньше такой процесс называли костоеда. Растущая холестеатома нередко вызывает значительные разрушения в области виска, которые достаточно часто становятся причиной так называемой радикальной операции и приводят к разным внутричерепным осложнениям.
В зависимости от того, насколько распространился патологический процесс, выделяют ограниченную и распространенную форму гнойно-кариозного эпитимпанита.
При распространенной форме эпитимпанита перфорация захватывает практически всю расслабленную часть барабанной перепонки. В этом случае начинает свое развитие кариес латеральной стенки аттика, а также задне-верхней стенки наружного слухового прохода в его костной части. Достаточно часто через перфорацию в барабанной перепонке видны грануляции, а при зондировании костного края возникает ощущение шероховатости. Как следствие кариозного процесса происходит разрушение кости в наковально-молоточковом сочленении, что заметно ухудшает слух.
Если развивается ограниченная форма гнойно-кариозного эпитимпанита, то наблюдается незначительная перфорация в расслабленной части барабанной перепонки и остеит латеральной стенки аттика в вялотекущей форме.
Витамины
В рационе пациентов, страдающих хроническим отитом, в обязательном порядке должны присутствовать продукты с повышенным содержанием аскорбиновой кислоты, витамина A и цинка.
Всем известно, что киви и цитрусы содержат достаточно много аскорбиновой кислоты, поэтому врачи советуют при отитах чаще употреблять апельсины, лимоны, а также пить сильно разведенный лимонный сок.
Витамин A присутствует в томатах и моркови – их можно есть целыми, либо в виде свежевыжатого сока.
Также для укрепления пошатнувшегося иммунитета при хроническом отите рекомендовано употреблять свежие лук и чеснок, пить овощные соки – такой подход поможет заменить прием многих поливитаминных добавок.
Если не удается в полной мере наладить здоровое питание, можно принимать аскорбиновую кислоту в виде драже, жевательных и обычных таблеток. Оптимально употреблять около 500 мг витамина в сутки.
Недостаток железа повышает риск развития инфекционных патологий ЛОР-органов. Поэтому нужно сдать анализы и, если недостаток железа будет подтвержден, обратиться к доктору для того чтобы определиться с приемом железосодержащего препарата.
Кроме этого, нужно употреблять больше продуктов, снижающих образование слизи в организме. К таким продуктам относится большая часть овощей, фруктов, зелени, а также бобы, семена, орехи и зеленый чай.
Наружный отит в детском возрасте
Определить появление наружного отита у ребенка можно по следующим признакам:
- он жалуется на боль в ухе;
- капризен;
- плачет без причины;
- у него повышенная температура;
- с больной стороны могут быть увеличены лимфоузлы;
- если ребенку нажать на козелок или оттянуть ушную раковину боль усилиться.
Диагноз доктор ставит на основании жалоб и опроса малыша.
Симптомы у этой патологии достаточно специфичны, поэтому у доктора (особенно после отоларингологического осмотра) не возникнет трудностей с постановкой диагноза.
Но стоит иметь ввиду, что для исключения осложнений и определения причины возникновения патологии, могут быть взяты мазки из уха, анализы мочи и крови. Это позволит наиболее точно поставить диагноз ребенку. Если при обследовании будет выявленная аллергия, как причина возникновения наружного отита, к лечению подключиться доктор со специализацией аллерголог.
Профилактика
Для предупреждения развития гнойного среднего отита следует оградить себя от причин, его провоцирующих, и воспрепятствовать его переходу в хроническую форму.
- Не проводить бессистемную антибиотическую терапию, нарушающую защитные барьеры организма и способствующую появлению штаммов высокой сопротивляемости;
- Ограничить потребление продуктов, содержащих ГМО, консерванты и синтетические добавки;
- Увеличить двигательную активность с пребыванием на открытом воздухе;
- По возможности предотвращать заболеваниям носоглотки и ОРВИ, способствующих развитию среднего отита;
- Удаление аденоидов при необходимости;
- в случае обнаружения острого среднего отита совершать медикаментозное лечение в соответствии со строгой схемой, даже после исчезновения признаков недуга во избежание трансформации заболевания в хронический гнойный средний отит;
- профилактические мероприятия против вирусов (Инфлювак, Имодун) и иммуномодулирующая терапия (Циклоферон, Бронхомунал, Виферон).
Достаточно вовремя принять меры для лечения воспаления среднего уха – и можно избежать хронического гнойного отита. Своевременное обращение к отоларингологу при первых симптомах – основной способ избежать серьезных осложнений.
Проведение диагностики
Для постановления правильного диагноза необходимо осмотр врача отоларинголога. Больному, нужно максимально обширно рассказать о беспокоящих симптомах и протекании болезни. Это поможет врачу определить причину появления отита у взрослого.
Затем специалист назначает прохождение диагностики при помощи аппаратов:
- Аудиометрия. Дает информацию о месте воспалительного процесса. Определяет степень потери слуха.
- Видиометрия. Позволяет увеличивать и сохранять изображение. В дальнейшем это позволить сравнивать картинки до лечения и после. Что покажет эффективность выбранного метода терапии.
- Тимпанометрия. С его помощью специалист исследует функции среднего уха. Также определяет подвижность барабанной перепонки. Кроме этого узнает проводимость слуховых косточек.
Некоторые случаи требуют проведения дополнительных обследований — компьютерную томографию и рентгенографию. Только после сбора всех данных с обследования специалист ставит правильный диагноз и начинает эффективно лечить больного.
Причины возникновения отита
Провоцировать процесс воспаления, результатом которого является развитие любого вида острого отита, могут следующие факторы:
- Наличие небольших повреждений в области наружного уха приводят к воспалению, при проникновении загрязнённой воды.
- В результате осложнений после гайморита, ОРЗ или гриппа. Болезнь среднего уха развивается как следствие проникновения вирусных патогенов по путям соединяющих слуховой проход и носовую полость. Отсутствие своевременной терапии, сопровождается дальнейшим развитием заболевания с вовлечением в воспалительный процесс внутреннего уха.
- Длительное течение инфекционных заболеваний, функциональное нарушение работы почек, переохлаждение, способствуют ослаблению защитных сил организма, с последующим понижением иммунного статуса. Это является причиной острого отита любого отдела слухового аппарата.
- Неправильное очищение полости носа, сильный надсадный кашель, чиханье, попытки сморкаться через обе ноздри одновременно.
- Глубокое проникновение ватными палочками для очищения уха из-за чего травмируется слизистая ткань и косточки барабанной перепонки.
- Ушибы и проникновения инородных тел.
Симптомы и температура при отите
Развитие отита сопровождается появлением разной клинической картины, которая напрямую зависит от места локализации воспалительного процесса.
Для этого необходимо установить место, где происходит очаг воспаления, так как это учитывается при выборе метода лечения.
Комплексы симптомов возникающих при разных видах отита.
|
Форма заболевания |
Острый процесс |
Хроническая форма течения |
|
Наружный отит |
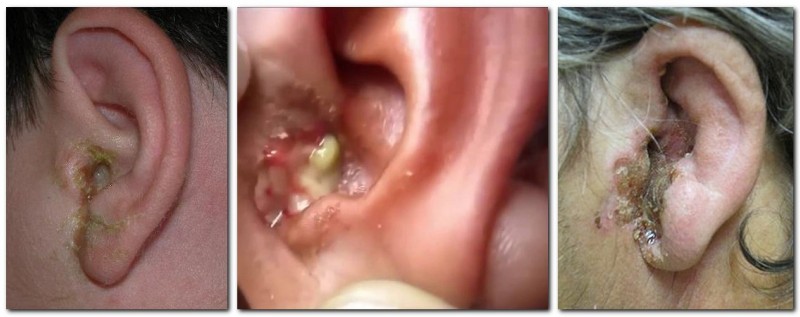
Заболевание в большинстве случаев развивается постепенно без скачкообразного повышения температуры тела. Небольшое покраснение и отечность с элементами шелушения кожи в области ушной раковины. Чувство дискомфорта, в виде болевых ощущений, усиливается от малейшего прикосновения. Если патологический процесс стал результатом проникновения грибковой инфекции рода candida, то пациент отмечает сильный зуд, из-за чего появляются расчесы. Они могут повторно инфицироваться с присоединением стафилококковой или стрептококковой микрофлоры. |
Выделения из уха являются по преимуществу серьезными. Пациент жалуется, что в области слухового прохода имеется инородное тело (ложный симптом). Иногда могут увеличиваться региональные лимфатические узлы. Данная форма имеет отличительную особенность от других видов отита, так как может не завесить от наличия инфекционного заболевания в носоглотке и верхних дыхательных путях. Основными признаками является наличие жжения и зуда, появление красноты и развитие отека. |
|
Симптомы при среднем отите |
Заболевание начинается остро, с поднятием температуры до критических показателей (иногда до 40 градусов). Отличительная особенность болевых ощущений при среднем отите является их характер. Боль становится невыносимой стреляющей, дергающей или пульсирующей. Максимальный пик боли сопровождается разрывом барабанной перепонки в сторону наружного слухового прохода. Это явление носит название перфоративный отит. В этом случае болевые ощущения идут на спад, и температура падает. Нарушение слуха возникает нечасто, Но иногда пациенты жалуются на заложенность ушей. Проглатывание слюны или рассасывания леденцы убирает это состояние. |
Средний отит с хроническим течением в катаральной форме |
| Появление слизистых выделений из носа.
Состояние напоминающее “оглушенность”, из-за чего воспринимаемые звуки доносятся со звоном в ушах. Частичная потеря способности различать звуки. Заложенность возникает после попытки высморкаться или при чиханье. Выход на улицу усиливает негативную симптоматику. Глотательный рефлекс сопровождается неприятным ощущением в области слухового аппарата, пациент может ощущать звук напоминающий переливание жидкости. |
||
| Хроническая форма среднего отита с признаками гнойного воспаления | ||
|
Период обострения сопровождается чувством лихорадки на фоне снижения слуха, сильной боли и периодического выделения гнойного содержимого. Имеет опасность вызывать полную деструкцию слуховых косточек в барабанной полости. Это может привести к потере слуха, а также провоцировать рост злокачественного новообразования. |
||
|
Внутренний отит (лабиринтит) |
В основе клинической картины лежат проявления, которые свидетельствуют о поражении вестибулярного аппарата. У пациента отмечается двоение в глазах, тошнота вместе с рвотой напоминающая приступы морской болезни. Происходит нарушение координации движений, из-за чего пациент часто теряет равновесие, и походка напоминает поведение пьяного человека. Температура повышается редко, острота слуха может существенно падать. В тяжелых формах развивается полная глухота, которая является необратимой. Интенсивность болевых ощущений выражена умеренно. |
Вся клиническая картина хронической формы становится не эпизодической, а постоянной. Пациент страдает от сильного головокружения, которое сопровождается потерей равновесия. Это может стать угрозой для самого больного, так как он может упасть и получить травму. Визуально отмечается подергивание глаз. Появляются сбои в ритме сердца, которые сопровождается повышенным потоотделением. Острота слуха снижается, с наступлением полной глухоты. |
Принципы развития заболевания
ХСО может развиваться уже в первые годы жизни и является следствием анатомических и функциональных особенностей ребёнка, а также недолеченного острого отита. У детей в возрасте до 2-2.5 года слуховая труба короткая, широкая и расположена практически горизонтально, что облегчает попадание инфицированного отделяемого из полости носа в среднее ухо. В возрасте 2-3 лет начинает встречаться гипертрофия глоточной миндалины (аденоиды) и её воспаление. Аденоидные вегетации и аденоидит — одна из частых причин воспаления среднего уха у детей и дисфункции слуховой трубы. При наличии аденоидных вегетаций 2-3 степени появляется такой механизм, как глоточно-тубарный рефлюкс. Глоточно-тубарный рефлюкс — это заброс отделяемого из носоглотки в устье слуховой трубы, происходящий по следующему принципу: во время глотания мышцы мягкого нёба напрягаются и прижимают нёбную занавеску к задней стенке глотки. А в случае с большими аденоидными вегетациями во время глотка между ними и нёбной занавеской образуется щелевидное пространство, содержимое из которого «выдавливается», в том числе и в устье слуховой трубы. Соответственно, у детей очень часто бывают воспалительные заболевания полости носа, околоносовых пазух, аденоидит и в носоглотке скапливается слизь или слизисто-гнойный секрет, который при глоточно-тубарном рефлюксе может попасть в слуховую трубу и вызвать острый средний отит.
Ещё один фактор частых заболеваний верхних дыхательных путей — начало социальной жизни ребёнка — посещения детских дошкольных учреждений. Там происходит обмен микрофлорой, что приводит к частым респираторным заболеваниям. Все перечисленные факторы являются фоновыми, но непосредственная причина хронического среднего отита — это непролеченное или недолеченное воспаление среднего уха и сохраняющаяся дисфункция слуховой трубы.
У взрослых пациентов также может развиваться хронический средний отит, но уже по несколько другим сценариям. В основе часто лежит дисфункция слуховой трубы, связанная с хроническими заболеваниями, такими как хронический ринит, хронический синусит, искривление перегородки носа, наличием в носоглотке аденоидных вегетаций (встречаются и у взрослых), кисты Торнвальда, новообразований носоглотки.
Часто причиной хронического отита становится травма, сопровождающаяся разрывом барабанной перепонки. Например, высоким давлением или вследствие манипуляций в наружном слуховом проходе как пациентом, так и врачом. Важными факторами хронизации воспаления в среднем ухе считается наличие в полостях среднего уха множества карманов и складок, где может образовываться замкнутая среда, благоприятная для роста микроорганизмов. Ещё один момент — это формирование так называемых биоплёнок на слизистой среднего уха. Биоплёнка — одна из форм существования микроорганизмов, при которой они не свободно расположены на поверхности, а образуют колонию, с выделением во внеклеточную среду биополимеров-белков, создающих матрикс, гелеобразный субстрат. Из-за появления биоплёнок иммунной системе трудно распознавать и ликвидировать микроорганизмы, а также в матрикс очень плохо проникают антибиотики.
Лечебные мероприятия
Лечение воспаления среднего уха проводят в амбулаторных условиях. Врач назначает комплекс мероприятий, направленных на борьбу с инфекцией, ликвидацию отека и прочих признаков воспаления в ухе, устранение неприятных симптомов патологии. Больным с остром формой инфекции рекомендуют полный покой, легкоусвояемое питание, оптимальный питьевой режим.
Медикаменты, назначаемые пациентам с воспалением среднего уха:
- Деконгестанты уменьшают отечность тканей носоглотки и восстанавливают проходимость слуховой трубы – «Називин», «Ринонорм», «Тизин».
- Противомикробные местные средства в виде ушных капель – «Офлоксацин», «Неомицин», «Отофа».
- Капли с противовоспалительным действием из группы НПВП – «Отинум», «Отипакс».
- Комбинированные гормональные препараты с кортикостероидами, антибиотиками и НПВС в составе – «Софрадекс», «Анауран», «Полидекса».
- Антипиретические и обезболивающие средства – «Ибупрофен», «Парацетамол», «Нимесулид».
- Иммуномодуляторы для активации иммунной системы – «Имунорикс», «Исмиген», «Иммунал».
- Антигистаминные препараты устраняют отек и улучшают вентиляцию в слуховой трубе – «Супрастин», «Зодак», «Цетрин».
- Витаминные комплексы – «Витрум», «Центрум», «Ундевит».
- Адаптогены и биостимуляторы – «Актовегин», «Элеутерококк», «Лимонник».
При гноетечении необходимо регулярно очищать слуховой проход и промывать его струей воды. Для достижения максимального эффекта можно использовать вместо воды антисептические средства, например, 3% перекись водорода. После туалета уха показано введение средств, устраняющих отек и разжижающих секрет – «АЦЦ», «Флуимуцил».
В тяжелых случаях, когда местное противомикробное лечение не дает положительных результатов, а болезнь продолжает прогрессировать, назначают системные антибиотики. Их принимают перорально или вводят внутримышечно – «Ампициллин», «Сумамед», «Клацид». Для предохранения кишечной микрофлоры применяют пре- и пробиотики – «Линекс», «Бифиформ», «Максилак». Если вовремя начать лечение и остановить дальнейшее развитие инфекционного воспаления, можно избежать разрушения перепонки и сохранить слух.
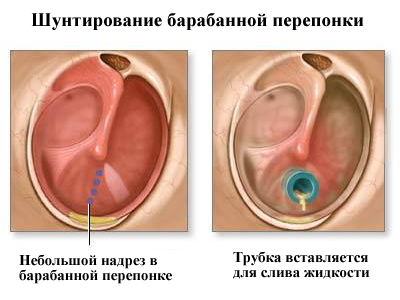
Когда консервативная терапия оказывается неэффективной, переходят к оперативному лечению. Проводят шунтирование или парацентез барабанной перепонки. Но даже такие операции не всегда сохраняют слух больным. Для продувания и прочищения слуховой трубы используют специальные катетеры, через которые вводят в ухо лекарственные средства.
На стадии восстановления рекомендовано проведение физиотерапевтических процедур – УВЧ, электрофореза, прогревания уха, СВЧ, УФО, лазеротерапии.
Средства народной медицины дополняют основное лечение. Их можно применять только с согласия лечащего врача.
- Ватный тампон, смоченный настойкой прополиса, вводят в слуховой проход. Это средство оказывает бактерицидное и заживляющее действие.
- Для прогревания уха ставят водочный компресс.
- Сок из листьев подорожника обладает дезинфицирующим и противомикробным эффектами. Его закапывают в больное ухо трижды в день.
- Полоскания носоглотки отваром лекарственных трав — календулы, шалфея, мать-и-мачехи.
- Смесь из лукового сока и льняного масла вводят в больное ухо.
- Отваром из ромашки и донника смачивают ткань и ставят компресс за ухом.