Краснуха у детей
Содержание:
Симптомы и признаки краснухи у детей
Во время течения инфекции выделяют следующие стадии краснухи у ребёнка: инкубационный период, продромальный период, период высыпаний и период выздоровления или реконвалесценции.
Инкубационный период инфекции у детей длится от 2 до 3 недель и не проявляется никакими определёнными яркими симптомами. Не у всех отмечается проявление катаральных явлений до наступления периода высыпаний. Зачастую самым первым признаком наличия инфекции в организме ребёнка является появление сыпи. Редко, но всё же зачастую удаётся зафиксировать момент появления пятнышек розового цвета в области мягкого нёба, которые могут также распространяться и на дужки, а также твёрдое нёбо. Далее, по всему телу распространяется мелкая сыпь в виде пятен, больше всего элементов обнаруживается на лице, ягодицах, разгибательной поверхности верхних и нижних конечностей. Характер сыпи: обильная, постепенно бледнеющая, не сливающаяся, представлена таким форменным элементом, как пятно. Возникновение сыпи базируется на стадиях патогенеза и свойствах вируса вызывать склеивание форменных элементов крови (эритроцитов), а также высоким тропизмом к слоям дермы. У детей чаще всего появлению сыпи сопутствует развитие температурной реакции, а также возникновение катаральных явлений, насморка, увеличение лимфатических узлов. Продолжительность периода высыпаний составляет около 3-4 дней.
Достаточно тяжёлым и опасным считается выставление диагноза краснуха при беременности, так как основной эффект влияния на плод – это тератогенный. Краснуха опасна в любой триместр беременности, и в случае её сохранения неизменно приводит к формированию врождённых пороков, уродств.
К основным симптомам врождённой краснухи относят:
— Развитие катаракты односторонней либо двухсторонней;
— Формирование различных пороков со стороны сердечно-сосудистой системы, например, стеноз легочной артерии, незаращение сердечной перегородки, артериального протока либо формирование поражения клапанного аппарата;
— Развитие врождённого нарушения слуха в виде формирования глухоты.
Существует ещё так называемый расширенный синдром врождённой краснухи, который заключается в формировании таких осложнений у детей, как сахарный диабет, гепатолиенальный синдром, тромбоцитопеническая пурпура, миокардит, пневмония, энцефалит и некоторые другие патологии.
Достаточно редким заболеванием у ребёнка, возникающим при проникновении вируса краснухи от заразившейся беременной женщины к плоду и зачастую выявляющимся лишь через несколько лет после его рождения – это подростковый склерозирующий панэнцефалит. Антитела к вирусу краснухи вырабатываются в организме ребёнка длительное время, но неспособны полностью элиминировать возбудителя. Болезнь проявляется двигательными расстройствами и нарушением со стороны интеллектуального развития.
Краснуха после прививки у ребёнка может диагностироваться в случае наличия индивидуальной невосприимчивости к вводимой вакцине, в случае неправильного её хранения и нарушения условий транспортирования, а также введения.
Что такое краснуха – общая информация?
Краснуха – острое инфекционное заболевание вирусной природы, характеризующееся клиническими проявлениями, свойственными для ОРВИ, а также появлением на коже специфической сыпи.
Название болезни происходит от латинского слова «rubella» (красный), коим также называется и вирус, который ее вызывает — Rubella virus.
Другие названия краснухи – «Рубелла», «Третья болезнь» (ранее находилась под номером 3 в списке заболеваний с сыпью на детском теле), Коревая краснуха (ранее считалась разновидностью кори), «Германская корь» (называлась немецкими врачами, которые описывали ее симптоматику в 16 веке).
Краснуха у детей развивается чаще всего и протекает обычно в легкой форме, за исключением врожденной формы, когда инфекцию младенец получил во внутриутробном периоде. Краснуха у взрослых протекает бурно и проявляется ярко-выраженной клинической картиной в виде лихорадки, ломоты в теле, насморка, увеличенных лимфоузлов и прочих симптомов. Особенно опасна краснуха у беременных на ранних сроках, что почти в 40% заканчивается выкидышем, но если не так, то во многих случаях приводит к нарушению развития многих органов и систем у плода, в частности – пороки сердца, отсутствие слуха, катаракта и прочие.
Впервые краснуху описал немецкий врач-терапевт Ф.Хофман, в 1740 году, после чего ее отнесли к разновидности кори. В самостоятельное заболевание ее отнесли уже в 1881 году. Вирус краснухи выделили в 1961 году сразу несколько ученых Паркман, Уэллер и другие.
Краснуху относят к заразным (контагиозным) болезням, переболев которой, у человека вырабатывается стойкий к данному вирусу иммунитет.
Распространение краснухи (эпидемиология)
Несмотря на высокое количество запросов о краснухе в сети, она все-же имеет небольшое распространение в мире. Так, по состоянию на 2004 год ВОЗ зафиксировали всего 29 000 случаев на всей Земле.
На территории России в 2019 году Министерство Здравоохранения РФ подтвердило полное искоренение болезни в стране, в связи с чем получило подтверждающий это сертификат от Всемирной Организации Здравоохранения (ВОЗ).
Краснуха имеет сезонность – зимне-весенний период.
Наблюдаются периодические эпидемиологические вспышки болезни – каждые 10-20 лет.
Краснуха у грудничков практически не встречается, как и у лиц, возрастом после 40 лет. Чаще всего болезнь диагностируется у детей, возрастом 5-15 лет.
Симптомы краснухи
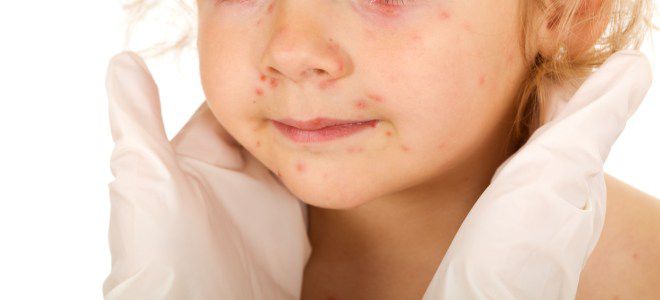
Краснуха у детей и взрослых имеет одинаковый по продолжительности инкубационный период: он длится от десяти до двадцати пяти дней. Далее катаральный период при краснухе у детей в основном не выражен. При подобном течении краснухи симптомы заболевания проявляются уже с появлением экзантемы. В то же время краснуха у взрослых в этом периоде протекает значительно сложнее. У человека может возрастать температура тела, в особо серьезных случаях она поднимается до критически высоких цифр. Больной жалуется на выраженное недомогание, миалгии, головные боли, плохой аппетит. В качестве катаральных явлений возникает небольшой насморк, суховатый кашель, ощущение першения в горле. Человек также отмечает появление светобоязни и слезотечения. Во время осмотра врач часто обнаруживает у пациента красноту слизистой оболочки зева, а также конъюнктивит. При краснухе у взрослых и детей отмечается увеличение лимфатических узлов и их болезненность. Последнее особенно касается затылочных и заднешейных лимфоузлов. Лимфаденопатия при краснухе может продолжаться до трех недель, а катаральный период длится не более одного-трех дней. После этого начинается период экзантемы. По наблюдениям врачей, этот симптом краснухи, который считается главным синдромом заболевания, проявляется у большинства больных сразу же, в первый день болезни. У детей высыпания появляются намного чаще, чем у взрослых. Сыпь при краснухе состоит из розоватых или красноватых небольших пятен круглой или овальной формы, имеющих ровные края. Пятна появляются на неизмененном кожном покрове, над поверхностью кожи они не возвышаются. Но если сыпь у взрослых людей очень часто сливается, то при краснухе у детей подобного слиянии практически не наблюдается. В некоторых случаях перед появлением пятен при краснухе симптомы заболевания проявляются сильным зудом кожи. Как правило, первые пятна возникают на шее и лице больного, а также за ушами и на коже головы под волосами. После этого на протяжении суток сыпь появляется уже на других участках кожи, причем, в данном случае не отмечается никакой закономерности ее распространения.
Типичная картина сыпи при краснухе – ее расположение на ягодицах, спине, а также на разгибательных поверхностях ног и рук. Экзантемы нет на ладонях и подошвах больного. Иногда параллельно с экзантемой на слизистых оболочках ротовой полости возникает энантема, которая проявляется небольшими единичными пятнами. При краснухе у взрослых людей сыпь бывает более обильной и продолжается намного дольше, чем у детей. У части больных происходит слияние сыпи, еще у некоторых людей сыпь не возникает вообще. При таких особенностях протекания краснухи диагноз иногда установить достаточно сложно.
Во время присутствия экзантемы возрастание температуры тела у больного может быть незначительным, либо она остается нормальной. Четко определяются лимфатические узлы, которые в данный период увеличены и болезненны. Кроме того, при краснухе симптомы заболевания иногда проявляются болезненными ощущениями в мышцах и суставах. В некоторых случаях возможны диспептические явления, при которых происходит увеличение селезенки и печени. У болеющих краснухой женщин могут проявиться симптомы полиартрита. Как правило, период экзантемы продолжается не больше четырех дней. Угасание сыпи может быть достаточно быстрым, причем, она исчезает, не оставляя следов.
Таким образом, краснуха у взрослых протекает аналогично краснухе у детей. Однако у взрослых пациентов симптомы болезни выражены ярче, а течение недуга намного более тяжелое.
Диагностика
Наиболее достоверными лабораторными методами диагностики краснухи являются вирусологический и молекулярно-биологический (ПЦР) анализ. Вирусологический метод базируется на выделении вирусов со смывов из биологических жидкостей:
- слюны;
- крови;
- кала;
- мочи и т. д.
Обнаружить вирус можно путем заражения культуры клеток. Метод ПЦР позволяет выявить ДНК вирусов во всех вышеупомянутых биологических жидкостях. Оба метода могут быть применены к пациентам как с приобретенной, так и врожденной формой краснухи.
Тем не менее, вирусологический метод из-за его сложности и высокой стоимости на практике почти не применяется. Метод ПЦР, в основном, используется для диагностики врожденной краснухи. У новорожденных и детей возрастом до 1,5-2 лет материалом для исследования служит кровь и смывы из носоглотки, реже проводиться анализ мочи.
В перинатальном периоде с 11-й недели гестации исследуют околоплодные воды беременной, а с 22-23-й недели — околоплодные воды и пуповинную кровь. Получить эти материалы для анализов можно путем амнио- и кордоцентеза.
В клинической практике для диагностики краснухи наиболее широко используются серологические методы — анализ крови на антитела к вирусу. Наличие специфических антител свидетельствует о том, что на момент забора крови организм пациента борется с этим заболеванием.
Оценка результатов исследования проводится с учетом особенностей иммунного ответа организма на проникновение вирусов. Это позволяет дифференцировать острый процесс с иммунитетом и реинфекцией. С помощью такого анализа также можно диагностировать внутриутробное инфицирование плода.
Установлено, что при приобретенной краснухе специфические антитела к вирусу появляются в крови уже с первых дней болезни. Это значит, что отправляться к врачу можно сразу после появления первых симптомов. Ведь чем быстрее будет поставлен диагноз и назначена схема лечения, тем лучше. Особенно это касается беременных женщин.
Самой высокой концентрации в крови больного антитела достигают через три-четыре недели после заражения. После этого их уровень постепенно снижается. Окончательно антитела перестают определяться только через три месяца, то есть выявить их в крови можно даже после полного выздоровления.
Независимо от формы перенесенной краснушной инфекции, специфические антитела в невысоких концентрациях обнаруживаются в крови человека пожизненно. Вырабатывается приобретенный иммунитет, который исключает возможность повторного заражения. Случаи реинфицирования медицине все же известны, но они обусловлены проблемами с иммунной системой и случаются они крайне редко.
Атипичная (скрытая) форма краснухи обычно протекает бессимптомно, поэтому обследование терапевта является бессмысленным. В этом случае достоверный диагноз можно установить только на основе результатов анализа крови.
Серологические методы исследования также наиболее информативны при скрининговом обследовании женщин во время беременности и в период её планирования. Лучше всего обследоваться заранее, ведь инфекция, которая выявлена во время беременности, может уже нанести непоправимый вред ребенку.
В этом случае положительный результат на наличие антител к вирусу исключает возможность рождения ребенка с синдромом врожденной краснухи. Ведь если в матери есть специфический иммунитет, он передается и плоду. В этом случае возможность инфицирования плода исключается. Иммунитет к инфекции сохраняется в течение первых шести месяцев жизни ребенка.
Отрицательный результат предусматривает планирование беременности после иммунизации (прививки).
Наиболее информативные методы диагностики внутриутробной краснухи — результаты серологических исследований, которые получены до 12-й недели гестации. Благодаря им можно максимально точно определить степень поражения плода вирусом. Если существует высокая степень риска рождения ребенка с тяжелыми отклонениями, может быть показано прерывание беременности.
Негативные результаты анализа на определение антител обусловливают необходимость динамического наблюдения за беременной женщиной. Обязательно показано периодическое исследование крови и применение медикаментов, которые направлены на предотвращение инфицирования.
Если в женщины на любом сроке беременности, которая никогда не болела краснухой и не была привитой, обнаруживают рост антител в два и более раза, значит, в её организме происходит острый процесс развития инфекции. Это также свидетельствует о высокой вероятности поражения плода.
Инкубационный период
Длительность периода изоляции составляет 20 дней от появления первых прыщиков. Можно выделить 4 стадии протекания болезни:
Инкубационный Длится с момента проникновения вируса и до первых симптомов болезни. Может составлять 10-24 дня.
Продромальный Характеризуется катаральными явлениями. Длится 1-2 суток.
Период сыпи Появляются красные пятна на протяжении 1-3 суток.
Выздоровление Наблюдается улучшение, сходит сыпь, возвращается аппетит, проходит насморк и боль в горле. Активность вируса сохраняется еще на протяжении 2 недель после чего лимфоузлы уменьшаются до прежних размеров.
Инкубационный период начинается со дня попадания вируса в организм. Инфекция с током крови проникает к лимфоузлам, после чего поражает их и остается там до выздоровления. Когда вирус размножается лимфоузлы за ушами начинают увеличиваться, что негласно говорит о наличии недуга.
Сыпь появляется в процессе иммунного ответа кожных покровов на атаку вируса. Ребенок заразен на протяжении 7 дней до начала высыпаний и еще 14 дней после первых визуальных появлений.
Клинические симптомы
Причины и вирус краснухи
Микроорганизм, вызывающий краснуху, относится к семейству вирусов, а, точнее, тогавирусов, и содержит в своём составе молекулу рибонуклеиновой кислоты, то есть это РНК-содержащий вирус. Размеры его колеблются от 60 до 70 нанометров, он покрыт защитной двойной оболочкой, на поверхности которой располагается большое количеств мелких шипов или ворсинок. В состав этих ворсинок входит гемагглютинин и белок нейроминидаза, а также за счёт них он может прикрепляться к другим клеткам. Благодаря наличию гемагглютинина вирус вызывает склеивание между собою эритроцитов, а благодаря содержанию в своём составе нейроминидазы, он поражает в организме человека нервную ткань.
К основным физическим свойствам вируса краснухи относят его неустойчивость во внешней среде, быструю гибель в кислых либо щелочных условиях, несмотря на присутствие в его составе защитной оболочки. Также он хорошо высушивается, погибает при нагревании до 50°C и при воздействии ультрафиолетового излучения. Губительно на него действуют различные дезинфектанты, формалин и эфир. Благодаря данным свойствам, краснуха, как заболевание, обладает не такой заразностью, в отличие от других инфекционных болезней. Тем не менее в случае отрицания прививок, риск заболеть данной патологией достаточно велик, особенно среди детского населения. Наиболее часто вспышки инфекции регистрируются весной и зимой. Не исключено развитие и эпидемических вспышек краснухи, которые, как правило, повторяются через 10 лет.
Непосредственным и единственным источником краснухи считается больной человек. Однако, инкубационный период краснухи, вследствие отсутствия каких-либо симптомов и признаков тоже может представлять угрозу для окружающего здорового населения, при его наличии у заражённого. Сыпь при краснухе считается в некотором роде диагностическим признаком заразности по отношению к окружающим: больной опасен в течение 5 или 7 дней до её первого появления на теле и далее ещё на протяжении 1 недели после её элиминации.
Установлено два основных пути передачи вируса краснухи от больного человека здоровому – это воздушно-капельный, который осуществляется при кашле, разговоре, чихании, и трансплацентарный, в основе которого лежит передача при заражении вируса беременной женщиной плоду. Краснухой могут болеть как взрослые, так и дети, а основной предпосылкой к активному распространению вируса является их пребывание в скученном коллективе. Основной защитой от заражения в настоящее время является вакцина от краснухи.
Симптомы и признаки
Признаки краснухи у взрослых обычно начинаются с катаральных проявлений:
- повышенная температура;
- общая слабость и недомогание;
- головная боль;
- слезотечение и светобоязнь;
- небольшой насморк;
- першение в горле и сухой насморк;
- легкое воспаление горла и слизистой.
Симптомы краснухи начальной стадии – это увеличенные лимфатические узлы в затылочной и среднешейной области. Основной симптом краснухи – это специфическая сыпь, появляющаяся с первых дней болезни, распространяется по всему теле буквально за сутки. Сыпь начинает распространение с области шеи, за ушами, под волосами и на лице, оставляя нетронутыми ладони и подошвы. Сыпь представляет собой мелкие красные или розовые пятна округлой формы, имеющие ровные края и не возвышающиеся над кожей.
Диагностика краснухи
Диагностика иногда сложна, ведь около трети случаев заболеваний у детей после года протекает медленно или без привычных признаков, таких как сыпь на теле.
Что помогает в правильной постановке диагноза?
- Диагностика краснухи начинается со сбора анамнеза, при этом нужно выяснить был ли контакт с больными людьми. Во время вспышки заболевания подробная информация о контактах помогает быстрее поставить правильный диагноз.
- При осмотре ребёнка обнаруживаются увеличенные лимфоузлы чаще в области шеи, которые сохраняются на всём протяжении заболевания. Сыпь при этом является второстепенным признаком, но не менее показательным.
- Во время развития заболевания нужно обязательно сделать общие обследования и анализ крови на краснуху. Обнаружение в крови иммуноглобулинов класса M свидетельствует о развитии заболевания.
- Основа диагностики — это иммуноферментный анализ.
- Для диагностики врождённого заболевания используют специальные методы РСК и РТГА, иммуноглобулины класса M и G (IgM, IgG). Нахождение последних в крови свидетельствует о заражении ребёнка.
- Если нет типичной клинической картины заболевания — ребёнка исследуют на антитела к вирусу краснухи. Анализ более показателен в том случае, когда произошло нарастание титра в 4 раза или обнаружены антитела в повторном анализе крови.
- Общий анализ крови незначительно проясняет картину, это всего лишь дополнительный метод диагностики, благодаря которому можно установить наличие воспалительного процесса в организме и стадию заболевания.
- До момента появления сыпи при подозрении на краснуху вирус может быть выявлен из отделяемого носоглотки и в крови путём посева, но ждать результатов иногда приходится несколько дней.
- При врождённой инфекции вирус длительно обнаруживается в моче и кале ребёнка.
В большинстве случаев к специальным методам исследования прибегают редко, так как многие из них дорогостоящие или требуют длительного времени для роста возбудителя. В случае обнаружения очага инфекции проводят исследование краснухи на антитела с помощью РТГА (реакция торможения гемагглютинации) минимальный защитный титр должен быть 1:20, в противном случае ребёнка нужно прививать.
Заболевания, похожие на краснуху
Кроме увеличения периферических лимфоузлов и появления сыпи, нет чётких внешних признаков развития краснухи, глядя на которые можно с уверенностью поставить диагноз. Лёгкое или малосимптомное течение инфекции ставит в тупик даже бывалых врачей
Поэтому важно знать о заболеваниях, немного напоминающих течение краснухи
папулы при псевдокраснухе
Первое заболевание, о котором нужно помнить — это псевдокраснуха. Есть несколько названий этой болезни: детская розеола, шестая болезнь и экзантема субитум. Ничего общего с обычной краснухой у данной инфекции нет. Вирусы, вызывающие эти два недуга, относятся к разным семействам. Причина развития псевдокраснухи — вирус герпеса типа 6 и 7. У взрослых этот микроорганизм вызывает синдром хронической усталости, а у детей розеолу. В отличие от краснухи температура тела может повышаться до 40 °C, полностью отсутствуют катаральные проявления, а сыпь, несмотря на то что тоже распространяется, имеет вид папул (небольшие по размеру элементы, с жидкостью внутри). Пик появления ложной краснухи у детей — это конец весны, начало лета, что совпадает с классической краснухой. Отличить заболевания помогает анализ на присутствие вируса герпеса в организме.
С чем ещё нужно проводить дифференциальную диагностику краснухи:
- с аллергическими реакциями на лекарства;
- с корью;
- инфекционным мононуклеозом;
- аденовирусной инфекцией.
Запутаться в диагнозах можно лишь в случае атипичного или малосимптомного течения данных заболеваний.
Как понять, что у малыша краснуха
Сложностью в определении у ребенка данного заболевания является тот факт, что первые признаки краснухи начинают проявляться только спустя 2 – 3 недели после заражения.
За это время огромное количество других детей может перенять вирус краснухи. Поэтому в интересах родителей посетить доктора и перестраховать своего ребенка от последствий данного заболевания.
На основе полученной информации от родителей относительно того, контактировал ли малыш с инфицированным человеком, имеется ли прививка от краснухи, посещает ли кроха общественные места и переносила ли его мама в период беременности или до ее наступления данное заболевание, доктор может установить диагноз.
Для его подтверждения маленький пациент проходит осмотр, предусматривающий:
- Изучение гортани, зева, верхнего неба на наличие петехиальной сыпи.
- Прощупывание лимфоузлов на затылке.
Обязательными являются и следующие анализы:
- Изучение крови на определение антител краснухи.
- Общий анализ крови.
Дети в возрасте от 1 до 4 лет, которые были привиты, болеют намного реже, особенно зимой, весной и осенью. А вот когда наступает лето, уязвимость организма вирусом увеличивается, как и вероятность заболеть.
Лечению крохи в этот период необходимо уделить должное внимание. Чем раньше детский организм перенесет данное заболевание, тем с меньшими осложнениями он столкнется либо не столкнется вовсе
Ослабленный иммунитет могут поразить иные инфекции, в результате чего возникают определенные осложнения. Например, малыш может заболеть ангиной или бронхитом. Менингит, энцефалит и воспаление легких также можно отнести к числу возможных осложнений от краснухи.
Несмотря на то, что в раннем возрасте болезнь переносится легко, жизни детей до года грозит опасность. Болезнь развивается весьма стремительно.
Сказаться это может на тромбогеморрагических нарушениях, вызвать судорожный синдром. Поэтому краснуха и ее лечение должно сопровождаться регулярным контролем со стороны специалистов.
Как диагностировать и лечить краснуху у детей
Чтобы точно знать, с чем вы имеете дело, важно отличить краснуху от других «сыпучих» болезней и, в принципе, от любых возможных высыпаний на теле малыша:
- —Акне новорожденного—, как правило, совершенно не опасно, но маленькие пятнышки на лице могут насторожить неопытных родителей. Хотя это всего лишь физиологическое приспособление кожи к новой среде обитания. Сыпь выражена в виде прыщиков и не сопровождается другими симптомами.
- Пищевая аллергия у ребенка также проявляется высыпаниями, но они мелкие, распространяются по телу постепенно и равномерно. Кроме того, быстро сходят, когда продукт, вызвавший аллергию, исключается из рациона.
- —Атопический дерматит у детей— проявляет себя сыпью по всему телу. При этом, никаких других признаков, характерных третьей болезни, нет. Такая сыпь сопровождается зудом и общим беспокойством малыша.
- Корь активнее проявляет себя на начальном этапе – у крохи резко повышается температура, наблюдаются признаки интоксикации организма. Красные пятнышки появляются постепенно, а не единовременно.
- Скарлатина отлична локализацией пятнышек – их больше всего на передней части тела. Носогубный треугольник при этом белеет.
- Мононуклеоз характеризуется острой ангиной уже на первом этапе болезни, а лимфоузлы увеличиваются значительно больше и по всему телу, не только в заднешейной и затылочной части.
На первых порах педиатр может поставить диагноз краснухи на основании результатов пальпации лимфатических узелков на затылке и задней части шеи ребенка. Также поможет осмотр нёба малыша на предмет наличия там красных точек.
Для окончательной постановки диагноза врач назначает такие исследования, как:
- ОАМ (общий анализ мочи);
- ОАК (общий анализ крови);
- иммуноферментный анализ крови на предмет наличия антител к Rubella virus.
Анализ мочи собирают для того, чтобы понимать, есть ли осложнения на почки и мочевыводящую систему. При исследовании крови у больного краснухой могут выявить лейкопению (малое содержание лейкоцитов), повышение сывороточных антител, которые иммунитет начинает вырабатывать в ответ на действие Rubella virus или высокий уровень иммуноглобулина М. Все это является основанием для подтверждения предварительного диагноза.
Специфического лечения краснухи на сегодняшний день не существует. По сути, с этим вирусным заболеванием организм вполне может справиться самостоятельно. При высокой температуре врач может назначить жаропонижающее средство. В случае сильной боли в горле и покраснения миндалин педиатр пропишет местные антисептические препараты.
В целом, любые медицинские манипуляции при этой болячке направлены на устранение симптомов и предупреждение присоединения вторичных инфекций. Никаких антибиотиков, противовирусных или иммуностимуляторов не назначают. Лечение проходит исключительно за счет ресурсов детского организма, и вполне может проводиться дома.
Исключение составляют детки до первого года жизни. Их иммунитет не в состоянии справиться самостоятельно с той же легкостью, что и иммунная система малышей постарше. Потому ребенок должен находиться в стационаре под пристальным присмотром медиков до полного выздоровления. Во всех остальных случаях достаточно соблюдать простые истины:
- Изолируйте малыша на три недельки от других деток. Так он никого не заразит, и выздоровление пройдет спокойнее.
- В течение 5-7 дней, то есть, в разгар болезни, обеспечьте маленькому пациенту покой и постельный режим.
- Максимально уменьшите зрительные нагрузки в виде чтения, телевизора и компьютера до того, как сыпь пройдет.
- Следите, чтобы питание карапуза было разнообразным и достаточным по количеству белковых продуктов. Притом, лучше кормить больного понемногу, но часто.
- Давайте малышу как можно больше жидкости, не менее двух литров в сутки. Желательно часть воды заменить минералкой или солевым раствором (например, Регидроном).
Из лекарств можно использовать то, что облегчит состояние маленького:
- жаропонижающие – при слишком высокой температуре;
- анальгетики и спазмолитики – чтобы облегчить головные боли;
- антигистаминные – чтобы уменьшить отек слизистых оболочек носика при сильной заложенности;
- специфические препараты – для предупреждения тромбогеморрагического осложнения, и только с назначения педиатра.
В редких случаях, когда на фоне третьей болезни начинает свое развитие какая-то бактериальная инфекция, может иметь место назначение антибиотических препаратов. Они никак не повлияют на течение краснухи, но справятся с началом того же бронхита или ангины. Однако такое назначение вправе делать только педиатр, наблюдающий больного краснухой карапуза.