Острая ревматическая лихорадка у детей. этиология. патогенез. клиника. диагностика. лечение. профилактика
Содержание:
- Профилактика Острой ревматической лихорадки (ревматизма):
- Патогенез (что происходит?) во время Острой ревматической лихорадки (ревматизма):
- Стадии воспалительного процесса
- Лечение
- Методы лечения
- Прогноз
- Другие заболевания из группы Болезни системы кровообращения:
- Методы диагностики
- Диагностика и анализы
- Лечение
- Меры профилактики
- Online-консультации врачей
- Понятие и характеристика
- Симптомы острой ревматической лихорадки
- Симптомы и признаки
- Симптомы и признаки острой ревматической лихорадки у детей
Профилактика Острой ревматической лихорадки (ревматизма):
Профилактика ревматизма включает активную санацию очагов хронической инфекции и энергичное лечение острых заболеваний, вызванных стрептококком. В частности, рекомендуется лечение всех больных ангиной инъекциями пенициллина по 500 000 ЕД 4 раза в сутки в течение 10 дней. Эти мероприятия наиболее важны при уже развившемся ревматизме. Если у больного в неактивной фазе болезни появились первые признаки предположительно стрептококковой инфекции, то, помимо обязательного 10-дневного курса пенициллинотерапии, он должен в течение этого же срока принимать одно из противоревматических средств : ацетилсалициловую кислоту по 2 — 3 г, индометацин по 75 мг и т. п.
В соответствии с методическими рекомендациями МЗ СССР больным, перенесшим первичный ревмокардит без признаков клапанного поражения, показано назначение бициллина-1 по 1 200 000 ЕД или бициллина-5 по 1 500 000 ЕД 1 раз в 4 нед в течение 3 лет. После первичного ревмокардита с формированием порока сердца и после возвратного ревмокардита бициллинопрофилактика рекомендуется на срок до 5 лет.
Патогенез (что происходит?) во время Острой ревматической лихорадки (ревматизма):
Современной теорией патогенеза ревматизма является токсико-иммунологическая. Стрептококк вырабатывает вещества, обладающие выраженным кардиотоксическим действием и способные подавлять фагоцитоз, повреждать лизосомальные мембраны, основное вещество соединительной ткани: М-протеин, пептидогликан, стрептолизин-0 и S, гиалуронидазу, стрептокиназу, дезоксирибонуклеазу и др. Существует определенная иммунологическая взаимосвязь между антигенами стрептококка и тканями миокарда. Токсины стрептококка вызывают развитие воспаления в соединительной ткани, сердечно-сосудистой системе; наличие антигенной общности между стрептококком и сердцем приводит к включению аутоиммунного механизма — появлению аутоантител к миокарду, антигенным компонентам соединительной ткани — структурным гликопротеидам, протеогликанам, антифосфолипидных антител, формированию иммунных комплексов и усугублению воспаления. Гуморальные и клеточные иммунологические сдвиги при ревматизме выражаются в повышении титров антистрептолизина-0 (АСЛ-О), антистрептогиалуронидазы (АСГ), антистрептокиназы (АСК), дисиммуноглобулинемии, возрастании процентного и абсолютного количества В-лимфоцитов при снижении процентного и абсолютного количества Т-лимфоцитов. Значительно нарушается функция тканевых базофилов, усиливается их дегрануляция, в ткань и кровяное русло выходят биологически активные вещества — медиаторы воспаления: гистамин, серотонин, брадикинины и др., что способствует развитию воспаления.
Иммунный воспалительный процесс вызывает дезорганизацию соединительной ткани (прежде всего в сердечно-сосудистой системе), протекающую в форме последовательных стадий:
-
Мукоидное набухание (обратимый патологический процесс, заключающийся в разволокнении соединительной ткани); в основе этой стадии лежит деполимеризация основного вещества соединительной ткани с накоплением преимущественно кислых мукополисахаридов.
-
Фибриноидный некроз (необратимый процесс, проявляющийся дезорганизацией коллагеновых волокон, набуханием их, отложением фибриноида, глыбчатым распадом коллагена).
-
Формирование специфических ревматических гранулем вокруг очагов фибриноидного некроза (ашоф-талалаевских гранулем); гранулема представлена крупными базофильными гистиоцитами, лимфоцитами, миоцитами, тучными и плазматическими клетками. Истинная ревматическая гранулема локализуется только в сердце.
-
Стадия склероза — исход гранулемы. Ревматический процесс проделывает указанный цикл в течение 6 мес.
Кроме названных изменений обязательно присутствует неспецифический компонент воспаления, который проявляется отеком, пропитыванием тканей плазменным белком, фибрином, инфильтрацией тканей лимфоцитами, нейтрофилами, эозинофилами.
Особенно ярок этот процесс при ревматизме III ст. активности. Наличие одновременно неспецифического воспаления и ревматической гранулемы рассматривается как морфологический критерий активного ревматического процесса.
Стадии воспалительного процесса
Патологические процессы в тканях при ОРЛ протекают в виде:
- мукоидных набуханий (на данном этапе отмечается разволокнение и набухание соединительнотканных и гиалуроновых волокон);
- фибриноидных набуханий (происходит необратимая дезорганизация соединительнотканных и гиалуроновых волокон, а также появление экссудативного (сопровождающегося скоплением жидкости) воспаления и очагов фибриноидного некроза);
- пролиферативного воспаления (формирования специфических гранулем Ашоффа-Талалаева вокруг некротических очагов в сердечной ткани);
- склеротического поражения (формирование рубцов на месте некротических очагов).
Вследствие склеротического воспаления происходит деформирование и сращение клапанных структур и формирование приобретенных клапанных пороков и признаков СН (сердечная недостаточность).
Лечение

Юношеский ревматоидный артрит требует длительной, комплексной терапии. Лечение должно начаться сразу после установления диагноза. В остром периоде необходимо изменить режим двигательной активности ребенка.
Полное обездвиживание пораженного сустава с наложением лонгеты не показано, это может стать причиной формирования контрактур и атрофии мышечной ткани. Физическая нагрузка обеспечивает функционирование сустава.
Рекомендуется заниматься плаванием, гулять пешком ездить на велосипеде. Не следует длительно пребывать на солнце. Пересматривается диета: ограничивается соль.
Цели терапии:
- снижение воспалительной реакции;
- подавление симптоматики;
- восстановление функции суставов;
- остановка процесса деструкции;
- достижение ремиссии;
- профилактика осложнений.
Согласно клиническим рекомендациям, лечение ювенильного ревматоидного артрита в острой стадии начинается в стационаре, после подавления острого процесса и достижения ремиссии ребенка направляют в специализированный санаторий. В дальнейшем показано диспансерное наблюдение в поликлинике.
Медикаментозная терапия
Медикаментозная терапия включает в себя симптоматическое и иммуносупрессивное лечение.
- Симптоматическая терапия:
- применение нестероидных противовоспалительных средств, которые позволяют быстро снизить боль и воспаление (Индометацин, Вольтарен, возможна комбинация различных препаратов этой группы);
- использование глюкокортикостероидов (Преднизолон) возможно только в тяжелых случаях при суставно-висцеральной или генерализированной суставной формах.
- Иммуносупрессивная терапия при лечении ревматоидного артрита проводится длительно и непрерывно, даже в период ремиссии (Метотрексат, Делагил, Плаквенил). Эти средства, в отличие от симптоматических, снижают уровень антител и иммунных комплексов – воздействуют на основной патогенетический фактор.
В настоящее время в лечении ювенильного ревматоидного артрита у детей используются препараты-биологические агенты: Актемра, Хумира, Оресния. Суть их действия – связывание с иммунными клетками и подавление их активности. Лечение этими средствами является дорогостоящим и проводится не во всех лечебных учреждениях.
Физиотерапия
Важное значение в лечении ревматоидного артрита у ребенка имеют физиотерапевтические методы. Они могут применяться как на начальном этапе развития болезни, так и в период ремиссии для восстановления функций сустава
Методы физиотерапии, используемые для лечения ревматоидного артрита:
- лазеротерапия;
- ультразвуковая терапия;
- индуктотермия;
- лечение импульсными токами;
- облучение ультрафиолетом;
- электрофорез;
- грязелечение;
- парафинотерапия.
Кроме того, в период ремиссии для восстановления функций суставов показана лечебная физкультура, массаж, соблюдение диеты, санаторное лечение. С помощью специальных шин, отрезов проводится ортопедическая коррекция. Если суставы значительно деформированы может потребоваться проведение операции с протезированием пораженного сочленения.
Методы лечения
Основными методами лечения являются:
- Применение этиотропных препаратов.
- Борьба с патогенами.
- Укрепление иммунной системы и организма в целом методом санаторного лечения.
- Использование народных средств.
Лечение медикаментами
При остром течении у детей лечение заключается в приёме лекарств, устраняющих симптомы, а также в соблюдении постельного режима первые 2 — 3 недели. Если течение болезни лёгкое, то ребенку назначается полупостельный режим. Длительность лечения составляет приблизительно 1,5 — 2 месяца. Когда состояние улучшится, пациент переводится на свободный режим.
Детям, страдающим острой ревматической лихорадкой, необходимо ограничить потребление соли.
Этиотропное лечение включает применение антибиотических препаратов пенициллинового ряда (бензил-пенициллин и др.), которые ликвидируют причину возникновения болезни — стрептококк. В случаях, когда лечение такими средствами противопоказано по причине непереносимости, назначаются макролиды. Пенициллиновые препараты принимаются курсом 7 — 10 дней. Если у ребёнка наблюдается затяжное и непрерывно рецидивирующее течение болезни, то врач назначает хинолиновые препараты, которые необходимо принимать не менее одного года. Наиболее распространённым среди таких препаратов является «Хлорохин» («Делагил»). Эффект от приёма данных препаратов наступает примерно через 3 — 6 недель, а видимые результаты появляются через полгода непрерывного лечения.
Патогенетическое лечение заключается в применении глюкокортикоидов и НПВП. Детям, страдающим кардиоревматологическими заболеваниями, назначают «Преднизолон». В первые дни суточная доза этого препарата должна составлять примерно 30 мг, а при высокой активности болезни — от 40 мг. Далее при необходимости врач может уменьшить дозировку «Преднизолона».
Для уменьшения активности воспаления необходимо принимать нестероидные противовоспалительные средства — «Ибупрофен» или «Диклофенак». Если у детей наблюдается задержка жидкости в организме, то врач может прописать мочегонное средство. Длительность курсов лечения и дозы лекарственных средств устанавливаются индивидуально, в зависимости от того, насколько тяжелое состояние больного.
Сердечные болезни лечат антиаритмическими препаратами, способствующими нормализации сердечного ритма.
Санаторное лечение назначается детям после устранения симптомов острого течения болезни. При этом активность ребёнка во время курортного лечения должна быть минимальной. В это время нельзя применять любые методы физиотерапии. При ревматизме 1 и 2 степени, а также при наличии порока сердца и нарушении функции кровообращения санаторно-курортное лечение ребёнку противопоказано.
https://youtube.com/watch?v=kHiJbkhVLhQ
Народные средства
Кроме медицинских препаратов, желательно проводить лечение и народными средствами. Острая ревматическая лихорадка пройдёт быстрее, если в рацион ребёнка включать арбузы, чернику, клюкву и бруснику. Кроме того, для борьбы с этой болезнью используют и такие народные средства:
- Свежий натёртый на тёрке картофель, используемый в качестве компрессов на ночь. Для приготовления компресса необходимо натереть картофель, слегка отжать сок и завернуть жмых в марлю. Сверху на картофельный компресс нужно поместить целлофан и укутать тёплым шарфом.
- Пропаренные листья осины также используются в виде компресса. Для его приготовления берут горсть листьев, заливают кипятком на 20 минут, а затем сливают воду. После этого тёплые листья тщательно отжимают и прикладывают к больному месту на ночь, укутывая целлофаном и тёплым шарфом.
- Настой из малины (для приготовления берут горсть ягод и заливают 200 мл кипятка. Давать ребёнку в горячем виде перед сном).
- Сосновые почки или листья черной смородины использовать для ванн. Для этого большое количество листьев запаривают в ведре кипятка в течение 40 минут, а затем выливают полученный настой в ванну. Ребёнок должен провести в такой ванне не менее 20 минут.
При подозрении на возникновение у ребёнка ревматической лихорадки родители должны срочно обратиться к ревматологу и кардиологу, которые по существующим симптомам, а также с помощью медицинских анализов установят точный диагноз и назначат своевременное и адекватное лечение.
Прогноз
Сейчас коротко о том, каковы прогнозы ювенильного артрита у детей. Сразу стоит сказать, что примерно в пятидесяти процентах случаев системного варианта ЮА прогнозы благоприятные. Как правило, наступают ремиссии на несколько месяцев, а в некоторых случаях и лет. Но болезнь может дать о себе знать, спустя несколько лет. В одном случае из трех наблюдается непрерывный рецидив. Если наблюдается постоянная лихорадка при ювенильном артрите – прогноз менее благоприятный. В половине случаев развивается деструктивный артрит, 20% — развитие амилоидоза во взрослом возрасте, 60% — развитие тяжелой формы функциональной недостаточности.
Если вам поставили диагноз «серопозитивный полиартрит», то высока вероятность развития деструктивного артрита и получения инвалидности. Олигоартрит (раннее начало) грозит симметричным полиартритом или (позднее начало) трансформацией в анкилозирующий спондилоартрит. Кроме этого, высока вероятность развития увеита, что может привести к слепоте.
Смертность от заболевания крайне мала, она связана с развитием амилоидоза или инфекционных осложнений. Часто к этому приводит длительная глюкокортикоидная терапия.
Другие заболевания из группы Болезни системы кровообращения:
| Алкогольная дилатационная кардиомиопатия |
| Аневризма брюшной аорты |
| аортальная недостаточность |
| Аортальный стеноз |
| Аритмогенная дисплазия правого желудочка |
| Аритмогенная правожелудочковая кардиомиопатия |
| Артериальная гипертензия |
| Вирусный кардит |
| Гипертрофическая кирдиомиопатия |
| Дилатационная кардиомиопатия |
| Идиопатическая дилатационная кардиомиопатия |
| Изолированный губчатый миокард |
| Ишемическая дилатационная кардиомиопатия |
| Кандидозный эндокардит |
| Миокардиты |
| митральная болезнь |
| митральный стеноз |
| Митральный стеноз (стеноз митрального клапана) |
| Нейроциркуляторная дистония |
| Первичный гиперальдостеронизм |
| Перикардиты |
| Пороки сердца приобретённые |
| Ревматическая хорея |
| Рестриктивные кардиомиопатии |
| Симптоматические артериальные гипертензии |
| Сочетанный аортальный порок сердца |
| трикуспидальная недостаточность |
| трикуспидальный стеноз |
| Эндокардит инфекционный |
| Эссенциальная артериальная гипертензия |
Методы диагностики
Чтобы распознать острую ревматическую лихорадку у детей, по клиническим рекомендациям ведущих специалистов, помимо изучения истории болезни и составления анамнеза, важно провести комплексное обследование. На практике большинство врачей ставят диагноз только при наличии критериев, входящих в содержание диагностической методики Киселя-Джонса-Нестерова
Заподозрить у ребенка ревматическую болезнь специалист может при наличии одного или нескольких показателей, основными из которых считаются:
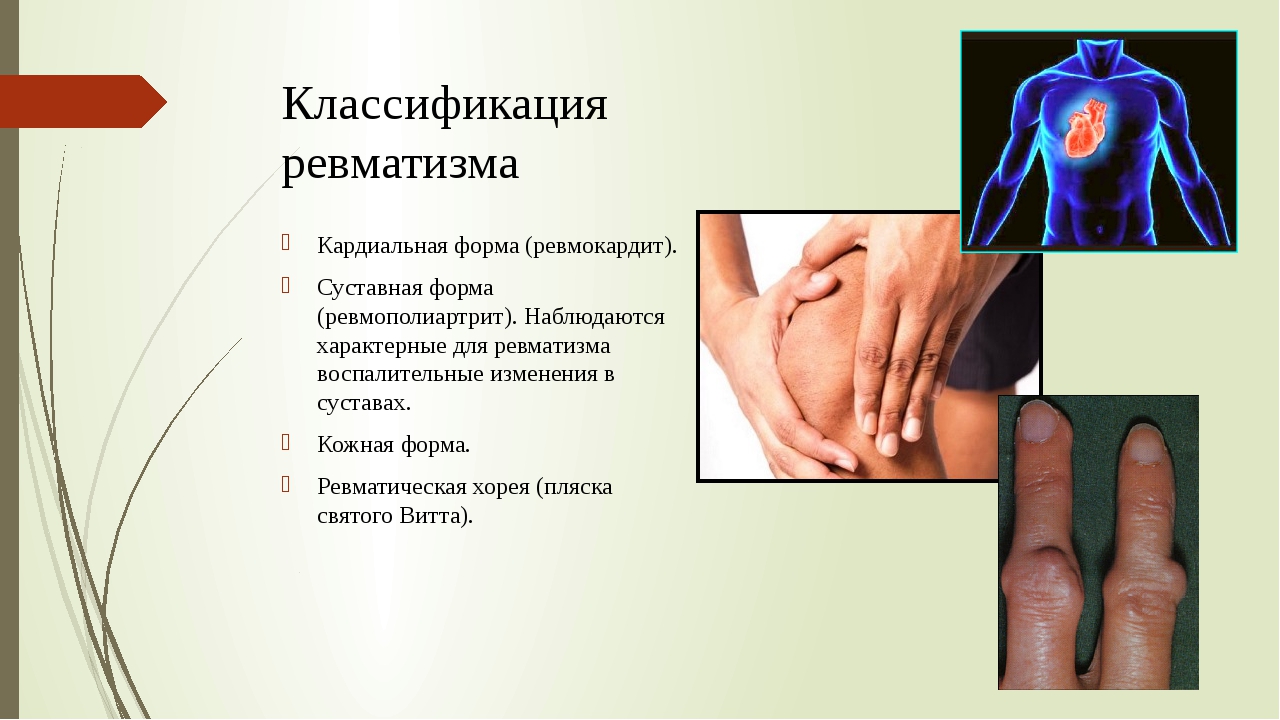
- кардит (воспаление сердца) ;
- полиартрит (воспаление нескольких суставов) ;
- хорея (некоординированная двигательная активность, затрагивающая руки и лицо) ;
- появление подкожных узелков на ребрах, лопатках, ключицах, коленях;
- красная непостоянная сыпь, локализующаяся преимущественно на туловище.
Вторичными критериями диагностики, по данной методике, являются жалобы больного на:
- стойкое повышение температуры тела;
- боль в одном или нескольких суставах;
- болезненность в области грудины, аритмия.
При изменении схемы электрокардиограммы, подтверждении аномальной скорости седиментации или наличии С-реактивного белка врач делает вывод о ревматическом поражении организма. Для этого потребуется сдать лабораторные анализы крови.
Данный диагноз устанавливается пациентам, при обследовании которых подтверждаются минимум два основных критерия. Аналогичную значимость имеет сочетание двух вторичных показателей и одного базового. Обязательно учитываются другие признаки стрептококковой инфекции.
При этом максимально точного диагностического теста для выявления ревматизма не существует. К методам исследований, результаты которых могут свидетельствовать о течении ревматических процессов, прибегают во всех случаях при подозрении на данную патологию. Помимо анализов крови, обязательно проводится ЭКТ. Благодаря полученной схеме электрокардиограммы или ЭКГ специалист оценивает электрическую активность сердечной мышцы, выявляет аномальные ритмы (стенокардию или тахикардию). Если таковые нарушения имеют место, пациента направляют на прохождение ультразвукового исследования, в ходе которого могут быть обнаружены повреждения миокарда.
Менее эффективным способом диагностики ревматической лихорадки является носоглоточный мазок. При подтверждении наличии стрептококковых бактерий вероятность ревматизма возрастает, но при этом следует учитывать, что на начальных стадиях заболевания результат данного теста может быть ложноотрицательным.
Диагностика и анализы
Заподозрить у ребенка развитие ревматизма может педиатр или детский ревматолог. Маленького пациента обязательно направляют на комплексное обследование при наличии у него полиартрита, кардита, подкожных узелков или хореи.
Повышает риск подтверждения диагноза недавно перенесенная стрептококковая инфекция.
При диагностике ревматизма проводится не только осмотр ребенка у профильных специалистов, но и ряд лабораторных исследований биологического материала.
При диагностике используются следующие методики:
- биохимический анализ крови;
- клинический анализ крови;
- рентгенография грудной клетки;
- тесты на СОЭ и лейкоциты;
- ЭхоКГ и ЭКГ;
- фонокардиография;
- иммунологическое исследование крови;
- консультация детского невролога.
Как лечить остеопороз у детей? Узнайте об этом из нашей статьи.
Лечение
Проводят этапное лечение. В острую фазу терапию осуществляют в условиях стационара, затем больного долечивают в местном кардиологическом санатории с последующим диспансерным наблюдением в кардиоревматологическом кабинете поликлиники.
Этиопатогенетической терапией являются антибиотики пени-циллинового ряда курсом 7—14 сут с последующим назначением бициллина-5 (экстенциллина); НПВС (диклофенак, ибупрофен). В тяжелых случаях назначают системные стероиды (преднизолон) или препараты хинолинового ряда (делагил, плаквенил.). В комплексной терапии при наличии сердечной недостаточности назначают сердечные гликозиды, а также витамины, препараты, улучшающие обменные процессы в сердечной мышце.
Прогноз. При ОРЛ прогноз зависит от своевременного назначения специфической терапии. В настоящее время кардит у большинства детей заканчивается выздоровлением. Исходом кардита могут быть сформировавшийся кардиосклероз, пролапсы клапанов. При повторных эпизодах ОРЛ, как правило, формируются клапанные пороки сердца с развитием сердечной недостаточности. Впоследствии это приводит к инвалидизации, а при отсутствии хирургической коррекции порока — к летальному исходу.
Профилактика. Первичная профилактика ОРЛ является неспецифической. Она включает закаливание, соблюдение санитарно-гигиенических норм (проветривание, борьба со скученностью в детских коллективах), раннее выявление и лечение стрептококковой инфекции, рациональную антибактериальную терапию забо-
Новые материалы
- Дерматомиозит — 27/09/2011 15:35
- Системная красная волчанка — 27/09/2011 15:30
- Ювенильный ревматоидный артрит — 27/09/2011 15:26
Старые материалы
- Хроническая почечная недостаточность — 27/09/2011 14:54
- Острая почечная недостаточность — 27/09/2011 14:46
- Энурез — 26/09/2011 17:26
Меры профилактики
Профилактические меры по предотвращению детского ревматизма включают в себя элементарные правила, которые должны соблюдать родители. За здоровьем малыша надо следить с первых дней его жизни.
При наличии симптомов ревматизма обследование следует проводить незамедлительно.
Особую опасность имеет стрептококковая инфекция, считающаяся обязательным предшественником патологии.
Лечение этого заболевания следует проводить своевременно и полноценно.
Профилактика ревматизма в детском возрасте включает в себя следующие рекомендации:
- щадящее закаливание с раннего возраста;
- контроль питания ребенка;
- соблюдение режима дня;
- физическая активность в соответствии с возрастом;
- исключение контакта с источниками инфекций;
- повышение иммунитета ребенка;
- своевременное лечение любых заболеваний;
- соблюдение правил личной гигиены;
- полноценная санитарная обработка помещения;
- профилактика стрептококковой инфекции;
- санация очагов хронических инфекций.
Своевременная терапия ревматизма у ребенка улучшает прогнозы, но не исключает осложнения, которые могут проявиться во взрослом возрасте.
Если маленькому пациенту установлен такой диагноз, то его здоровью следует уделять особое внимание. Ребенок должен регулярно проходить обследование и наблюдаться у профильных врачей
Ревматизм является опасным заболеванием, а тенденция к выздоровлению может быть лишь переходом патологии в неактивную фазу
Ребенок должен регулярно проходить обследование и наблюдаться у профильных врачей. Ревматизм является опасным заболеванием, а тенденция к выздоровлению может быть лишь переходом патологии в неактивную фазу.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация доктора-УЗИ |
| Консультация специалиста по лечению за рубежом |
| Консультация эндоскописта |
| Консультация специалиста банка пуповинной крови |
| Консультация гастроэнтеролога |
| Консультация эндокринолога |
| Консультация нефролога |
| Консультация психоневролога |
| Консультация дерматолога |
| Консультация онколога |
| Консультация педиатра |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация детского психолога |
| Консультация семейного доктора |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Понятие и характеристика
Острая ревматическая лихорадка представляет собой заболевание системного типа, поражающее соединительные ткани.
Главным очагом поражения при воспалительном процессе является сердечно-сосудистая система.
Болезнь имеет инфекционный характер. Опасность острой ревматической лихорадки заключается в непредсказуемости. В большинстве случаев нарушается работоспособность сердца ребенка, но при наличии некоторых факторов могут быть поражены другие жизненно важные органы.
Особенности патологического процесса:
- Клетки стрептококкового микроорганизма по своей структуре близки к белкам соединительных тканей (организм не воспринимает их в качестве патогенных микроорганизмов и начинает атаковать собственные клетки).
- Склонность к острой ревматической лихорадке способна передаваться на генетическом уровне.
Симптомы острой ревматической лихорадки
Первые симптомы ОРЛ появляются через 2-2,5 недели после перенесенной болезни, обычно после ангины или пиодермии. У человека ухудшается общее самочувствие, температура тела может повыситься до 38-40 градусов, суставы болят и напухают, кожные покровы краснеют. Пальпация болезненна, как и движение суставами. Обычно поражаются крупные суставы организма (коленные и локтевые), редко — суставы кистей и стоп. Воспаление суставов обычно наблюдается одновременно на двух конечностях.
Боль при этом мигрирующая, то есть может передвигаться из одних суставов в другие. Это проявления артрита, который длится не более 10 дней. Через некоторое время признаки артрита исчезают, чаще у детей, а у взрослых иногда артрит может перерасти в синдром Жакку, характеризующийся деформацией костей рук без нарушения функций суставов. В результате повторных атак, артрит поражает большее количество суставов, переходя в хроническую форму.
Одновременно с симптомами артрита развивается и ревмокардит (поражение сердца). Иногда симптомов не наблюдается, но чаще бывает аритмия, одышка, ноющие боли в сердце и отеки. Даже при легком течении ревмокардита затрагиваются сердечные клапаны, они сморщиваются и теряют свою эластичность. Это приводит к тому, что они либо не открываются полностью или неплотно смыкаются, и формируется клапанный порок.
Обычно ревмокардит наблюдается в молодом возрасте от 15 до 25 лет, и ревматическим пороком сердца в результате страдают почти 25% заболевших, особенно при отсутствии адекватного лечения. Кстати, на долю ОРЛ приходится примерно 80% приобретенных пороков сердца.
У многих наблюдается моносимптомное течение ОРЛ, с преобладанием симптоматики артрита или ревмокардита.
На коже симптомы острой ревматической лихорадки проявляются в виде кольцевидных высыпаний (эритема) и подкожных ревматических узелков. Эти узелки обычно имеют размер зернышка, и располагаются в периартикулярных тканях. Они абсолютно безболезненны, кожные покровы не изменены. Ревматические узелки часто образовываются над костными выступами в области суставов. Встречаются они исключительно у детей. Кольцевидная эритема – это заболевание, характерным симптомом которого является появление на теле розовых пятен диаметром примерно 5 сантиметров. Они спонтанно возникают и исчезают, и локализуются на груди, спине и внутренней поверхности конечностей.
Ревматическое поражение нервной системы, вызванное ОРЛ, чаще всего наблюдается у детей в малом возрасте, в результате чего ребенок ставится капризным, он быстро утомляется, изменяется почерк, походка. Малая хорея часто наблюдается у девочек через 1,5-2 месяца после стрептококковой инфекции. Хорея представляет собой непроизвольные подергивания конечностей и мускулатуры, которые исчезают во время сна.
У подростков, перенесших ангину, часто острая ревматическая лихорадка начинается постепенно, температура поднимается до субфебрильной, беспокоят боли в крупных суставах и умеренные признаки кардита. Рецидивы ОРЛ связаны с перенесенной стрептококковой инфекций, и обычно проявляются как ревмокардит.
Причиной возникновения острой ревматической лихорадки является бета-гемолитический стрептококк группы А, который поражает ослабленный организм. Именно после того, как человек переболел ангиной, скарлатиной или тонзиллитом, вызванной стрептококками, у него начинается ОРЛ
Обратите внимание, что острая ревматическая лихорадка — это заболевание неинфекционной природы, т.к. стрептококки не поражают суставы
Просто в результате инфицирования нарушается нормальная работа иммунной системы. Исследования доказывают, что некоторые белки стрептококка имеют много схожего с белками суставов, в результате чего иммунитет, «отвечая» на стрептококковый вызов, начинает атаковать собственные ткани, развивается воспаление.
Велик шанс получить острую ревматическую лихорадку у тех, чьи родственники страдают ревматизмом. Заболеванию подвержены дети от 7 до 16 лет, взрослые болеют гораздо реже. Кроме того, шанс инфицирования стрептококком повышается в плохих условиях жизни, при недостаточном питании и регулярном недоедании.
Симптомы и признаки
Ревматизм может сопровождаться разнообразной симптоматикой.
Ключевую роль играет вид соединительной ткани, которую поразил воспалительный процесс и индивидуальные особенности детского организма.
Интенсивность симптомов напрямую зависит от фазы ревматизма.
В большинстве случаев патологический процесс начинает развиваться через месяц после перенесенной стрептококковой инфекции. Ревматизм может возникать в виде самостоятельной патологии или сопровождаться дополнительными заболеваниями.
Симптомами ревматизма в детском возрасте могут стать следующие состояния:
- общая слабость организма и повышенная утомляемость ребенка;
- болевые ощущения в области сердца;
- одышка после незначительных физических нагрузок;
- учащенное сердцебиение (после активности или в спокойном состоянии);
- ревматические узелки в затылочной части и в области суставов;
- болевые ощущения имеют блуждающий характер;
- болезненность в сочетании с отечностью в области суставов;
- синий оттенок кожи на пальцах ног и рук;
- эмоциональные расстройства;
- двигательные нарушения;
- сыпь в виде колец в области груди и живота;
- нарушения речи.
Симптомы и признаки острой ревматической лихорадки у детей
Проявления обычно представляют собой комбинированное поражение суставов, сердца.
Суставы. Иногда развивается моноартрит. Суставы становятся крайне болезненными и чувствительными и могут быть красными, горячими и опухшими. Как правило, вовлечены лодыжки, колени, локти и запястья. Плечи, бедра и мелкие суставы рук и ног также могут быть затронуты, но практически никогда не встречается поражение отдельно этих суставов. При повреждении суставов позвоночника следует подозревать другое расстройство.
Артралгиеподобные симптомы могут быть связаны с неспецифической миалгией или теналгией в околосуставной зоне; тендовагинит может развиваться в месте прикрепления мышцы.
Сердце. Кардит может протекать бессимптомно или в сочетании с шумами трения перикарда, шумами сердца. У пациентов может быть высокая температура, боль в груди или оба признака. Примерно в 50% случаев поражения сердца (т.е. дисфункции клапана) возникают гораздо позже.
Шумы сердца распространены, и хотя обычно возникают в дебюте заболевания, не всегда выслушиваются при первичном осмотре; в таких случаях рекомендуются повторные осмотры для выявления кардита. Мягкий диастолический шум при регургитации на аортальном клапане может быть трудно обнаружить. Острая ревматическая лихорадка, как правило, не вызывает хронического вялотекущего кардита. Шрамы при острых клапанных повреждениях могут приводить к сморщиванию и изменению клапанов, и вторичные гемодинамические трудности могут развиваться в миокарде без сохранения острого воспаления.
Сердечная недостаточность обусловлена сочетанием кардита и клапанной дисфункции. Выраженные вялость и усталость могут быть ранними проявлениями сердечной недостаточности.
Кожа. Кожные проявления и поражение подкожных тканей почти никогда не развиваются сами по себе, обычно возникая у пациентов, уже имеющих кардит, артрит или хорею.
Ревматическая эритема представлена серпигинозной, плоской или слегка выступающей, нерубцующейся и безболезненной сыпью.
ЦНС. Хорея Сидехема возникает примерно у 10% детей. Начало хореи, как правило, коварное, и ему может предшествовать неуместный смех или плач. Хорея состоит в быстрых и нерегулярных подергиваниях, которые могут начаться в руках. Характерные признаки включают колебание силы захвата (захват доярки), дерганье языка (язык не получается высунуть без стремительных движений), гримасы лица и взрывную речь с «кудахтающими» звуками или без них. Ассоциированные двигательные симптомы включают потерю точного управления движениями, а также слабость и гипотонию (которая может быть достаточно серьезной, чтобы ее ошибочно приняли за паралич).
Обсессивно-компульсивное поведение развивается у многих пациентов.
Другие. Острая ревматическая лихорадка иногда может проявляться в виде лихорадки неизвестного происхождения, пока не разовьются более специфические признаки. Боль в животе и анорексия могут возникнуть в результате вовлечения печени в сердечную недостаточность или из-за сопутствующего брыжеечного лимфаденита. Носовые кровотечения выявляют приблизительно у 4% детей с первичным эпизодом и у 9% с рекуррентным.
Длительные эпизоды острой ревматической лихорадки (>8 мес) встречаются примерно у 5% больных со спонтанными рецидивами воспаления (клиническими и лабораторными проявлениями), не связанными с имеющейся стрептококковой инфекцией или прекращением противовоспалительной терапии. Рецидивы обычно имитируют начальный эпизод.