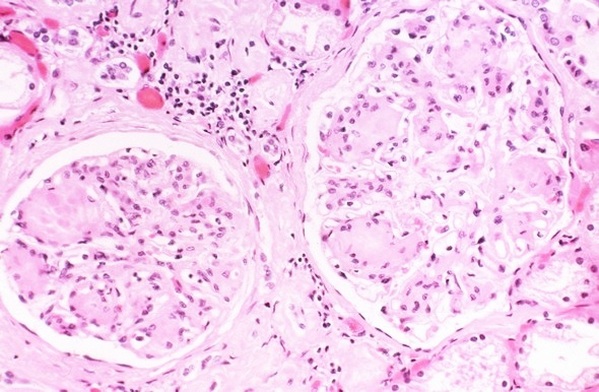
Билиарный цирроз печени: причины, симптомы, лечение
Содержание:
Диета
При ВБЦП больному приписывается строгая диета с суточным количеством употребляемых калорий — 2500—2900 ккал. Запрещается:
- жирная, жареная пища;
- специи, перец;
- холестериновые и молочные продукты;
- меда.
Разрешено употребление овощей и фруктов в приготовленном виде, а в свежем — в виде пюре и свежевыжатых соков. Принципы питания:
- дробный, частый прием пищи — до 5 раз в сутки;
- малые порции — до 350 г;
- обильный питьевой режим — 1,5—2 л/сут.;
- термическая обработка продуктов — варка на пару или в воде, реже — запекание;
- разгрузочные дни на овощах и фруктах — раз в 14 дней.
Если на фоне ВБЦП развился асцит, больного переводят на диету со столом № 10.
Как проводится диагностика?
В диагностике всегда исключают другие похожие по клиническим проявлениям заболевания печени. Чтобы выявить билиарный цирроз печени необходимо изучить жалобы пациента, выяснить особенности наследственности, провести анализ функционирования печени возможными лабораторными тестами, подключить иммунологические исследования, инструментальные методы.
Оценка лабораторных данных
В общем анализе крови обнаруживают анемию, рост СОЭ, лейкоцитоз, панцитопению в случае развития синдрома гиперспленизма. Анализ мочи показывает повышенное содержание белка, билирубинурию при отсутствии уробилина. Анализ кала дает отрицательный или слабо положительный тест на стеркобилин.
В биохимических исследованиях крови на характерный синдром холестаза указывают:
- гипербилирубинемия (за счет роста конъюгированной фракции);
- рост гаммаглобулинов, снижение альбуминовой фракции;
- увеличенное содержание ферментов (щелочной фосфатазы, глютамилтранспептидазы, аминотрансфераз);
- повышенная концентрация желчных кислот (особенно литохолевой);
- нарушенный жировой обмен с измененным соотношением холестерина, фосфолипидов, бета-липопротеинов;
- рост неэстерифицированных жирных кислот;
- содержание железа снижено, а меди увеличено.
Изменения могут быть обнаружены при бессимптомном течении. Иммунологические исследования крови при ПБЦ показывают падение общего количества Т-лимфоцитов, повышение содержания иммуноглобулинов типа М, реже растут IgA и IgG, наличие антимитохондриальных антител на ранних стадиях. Иногда обнаруживают в сыворотке антитела к тиреоглобулину, ревматоидный фактора.
Роль инструментального обследования
Среди инструментальных методик признаки билиарного цирроза помогают обнаружить следующие способы диагностики. УЗИ печени и желчевыводящих путей — регистрируется рост размеров печени, отсутствие изменений в крупных протоках желчи. У 1/3 пациентов находят конкременты в желчевыводящих путях.
УЗИ селезенки — типично значительное увеличение размеров органа. Компьютерная и магниторезонансная томография проводится с целью дифференциальной диагностики. Фиброэзофагогастродуоденоскопия — на стадии цирротических изменений в печени видны расширенная венозная сеть желудка и пищевода. Исследование необходимо для установления причины при вторичном билиарном циррозе.
Радиоизотопное исследование с препаратом, меченным изотопами йода, выявляют степень поражения ткани печени
Холангиография — проводится внутривенным введением контрастного вещества (только если содержание билирубина выше нормы в 4 раза). При этом видны внепеченочные желчные протоки, чаще всего без изменений.
Что дает пункционная биопсия печени?
В исследовании гистологической картины главное значение придается выявлению признаков разрушения внутрипеченочных междольковых и септальных проходов. Установление стадии болезни не является основным. Потому что изменения различаются очаговостью, развиваются с разной скоростью на каждом участке.
Четких морфологических отличий между стадиями нет. Наибольшие сложности возникают при сравнении II и III стадии. При бессимптомном течении можно выявить III стадию процесса. Исследование биоптатов в динамике показали, что одна стадия может стабильно держаться в течение многих лет.
Дифференциальная диагностика
Для решения вопроса о назначении лечения билиарного цирроза печени необходимо в первую очередь отличить первичное и вторичное заболевание. Первичный процесс дифференцируют:
- с склерозирующим холангитом;
- активным гепатитом с холестазом;
- лекарственным гепатитом (к выраженному холестазу приводит прием анаболических гормонов, Аминазина, оральных контрацептивов, Метилтестостерона, Хлорпропамида, сульфаниламидов);
- раком печени и желчевыводящих путей.
Диагностика первичного билиарного цирроза печени
Лабораторные исследования
Биохимический анализ крови. Активность ЩФ, как правило, значительно повышена (в 2—20 раз). Сходным образом повышаются активность 5′-нуклеотидазы и гамма-ГТ. Активность аминотрансфераз несколько увеличена (в 1 — 5 раз). Степень этого увеличения не имеет прогностического значения. Уровень билирубина сыворотки обычно растет по мере прогрессирования заболевания и служит прогностическим фактором. Сывороточный уровень альбумина и ПВ на ранних стадиях заболевания не меняются. Низкий уровень альбумина сыворотки и удлинение ПВ, которое не нормализуется под влиянием витамина К, указывают на позднюю стадию заболевания и являются плохими прогностическими признаками. Уровень липопротеидов сыворотки может быть значительно повышен. На ранних стадиях первичного билиарного цирроза обычно слегка повышены уровни ЛПНП и ЛПОНП и резко повышен уровень ЛПВП. На поздних стадиях значительно повышается уровень ЛПНП, а уровень ЛПВП снижается; при хроническом холестазе выявляют липопротеид X. В отличие от болезни Вильсона уровень церулоплазмина сыворотки не изменен или повышен. Может повышаться уровень ТТГ.
Серологические и иммунологические показатели. Уровень IgM в сыворотке значительно повышен (в 4—5 раз), в то время как уровни IgA и IgG, как правило, в пределах нормы. Отличительным признаком заболевания является наличие антител к митохондриям, которые присутствуют у 99% больных. Их титр обычно высок, и в основном они относятся к классу IgG. Они не подавляют функцию митохондрий и не оказывают влияния на течение заболевания. Высокий титр антител к митохондриям (> 1:40) указывает на первичный билиарный цирроз даже в отсутствие симптомов заболевания и при нормальной активности ЩФ. При биопсии печени у таких больных выявляют характерные для первичного билиарного цирроза изменения. Однако определение антител к митохондриям методом непрямой иммунофлюоресценции недостаточно специфично, поскольку данным методом эти антитела выявляются и при других заболеваниях. Сейчас появились новые, более чувствительные методики выявления антител к митохондриям: РИА, И ФА и иммуноблоттинг. Охарактеризованы специфичные для первичного билиарного цирроза антитела к митохондриям М2. Они взаимодействуют с четырьмя антигенами на внутренней мембране митохондрий, которые представляют собой компоненты пируватдегидрогеназного комплекса — Е2 и белок X. Пируватдегидрогеназный комплекс — один из трех комплексов ферментов цикла Кребса, слабо связанных с внутренней мембраной митохондрий. Два других вида антител к митохондриям, которые обнаруживаются при первичном билиарном циррозе, — антитела к антигенам М4 и М8 — взаимодействуют с антигенами наружной мембраны митохондрий. Антитела к М8 выявляются только при наличии антител к М2; они могут указывать на более быстрое прогрессирование заболевания. Одновременное присутствие антител к М4 и М2 указывает на сочетание первичного билиарного цирроза с врожденной гиперплазией коры надпочечников; антитела к антигену М9 обычно указывают на доброкачественное течение заболевания. Другие антитела к митохондриям встречаются при сифилисе (антитела к М1), побочных эффектах лекарственных средств (антитела к МЗ и Мб), ДЗСТ (антитела к М5) и некоторых формах миокардита (антитела к М7). У некоторых больных обнаруживаются также другие аутоантитела, например антинуклеарные антитела, ревматоидный фактор, антитиреоидные антитела, антитела к ацетилхолиновым рецепторам, антитромбоцитарные антитела и антитела к гистамину и центромерам.
При первичном билиарном циррозе комплемент, по-видимому, находится в постоянно активированном по классическому пути состоянии. Количество циркулирующих Т-лимфоцитов (как CD4, так и CD8) снижено, а регуляция и функция этих клеток нарушена.
Диагностика первичного билиарного цирроза у женщин среднего возраста, жалующихся на зуд, при выявлении в сыворотке повышенной активности ЩФ и наличии антител к митохондриям не вызывает трудностей. Результаты биопсии печени подтверждают диагноз. Однако в атипичных случаях нельзя исключить возможность другой патологии.
Дифференциальный диагноз проводят с желчнокаменной болезнью, опухолями, кистами, обструкцией желчных протоков, вызванной хирургическим вмешательством, саркоидозом, лекарственным холестазом, аутоиммунным гепатитом, алкогольным гепатитом, вирусным гепатитом с признаками холестаза и хроническим активным гепатитом, вызванным иными причинами.
Симптомы
Выделяют доклиническую и клиническую стадию первичного билиарного цирроза. Во время первой симптоматика отсутствует, заподозрить наличие воспалительного процесса невозможно. Во время второй у больного проявляются видимые признаки ухудшения здоровья, с которыми он обращается к врачам.
При доклиническом ПБЦ обнаружить заболевание можно при случайном обнаружении изменений в анализах.
Ранние
Ранние симптомы могут присутствовать на протяжении нескольких месяцев и даже лет, ведь первичный билиарный цирроз развивается медленно. Одним из первых признаков является кожный зуд, который сначала носит периодический характер, затем появляется все чаще и становится постоянным.
 Кожный зуд, относящийся к ранним симптомам, усиливается при воздействии тепла, например, после приема ванны, а также в ночное время.
Кожный зуд, относящийся к ранним симптомам, усиливается при воздействии тепла, например, после приема ванны, а также в ночное время.
Если другие симптомы не развиваются длительное время, многие обращаются к дерматологам. Иногда они получают назначение и ошибочно лечат кожное заболевание, используя средства для наружного применения, но такая терапия не приносит результата. Следующим симптомом, который возникает на фоне зуда, является желтуха.
Кожные покровы приобретают желтый оттенок, но он слабо выраженный, поэтому отличается от типичной желтухи. Иногда могут окрашиваться только склеры. По статистике, этот симптом присутствует у около 50% больных ПБЦ. Еще у большего числа развивается гиперпигментация кожи. Сначала пятна появляются на спине, в области лопаток, затем распространяются по всему телу.
Более чем у 70% больных на ранней стадии появляется синдром хронической усталости, ухудшающий качество жизни человека. Снижается трудоспособность, постоянно присутствуют апатия, упадок сил. Обычно ухудшение состояния приходится на вторую половину дня и особенно сильным становится к вечеру. Если не лечить это психическое расстройство, может развиться депрессия, бессонница и другие осложнения.
Еще один распространенный ранний симптом, встречающийся у каждого третьего больного ПБЦ – это ксантомы. Эти кожные бугорки представляют собой скопления жира и возникают в результате нарушения липидного обмена. Часто они располагаются вокруг глаз и называются ксантелазмами. Другими ранними симптомами являются:
- резкое увеличение размеров печени, легко диагностируемое на УЗИ;
- увеличение размера селезенки;
- болезненные ощущения в пояснице, суставах и костях;
- повышение температуры тела до 37–37,5 градусов.
Поздние
Поздние симптомы ПБЦ серьезно ухудшают качество жизни больного, причиняют много болезненных ощущений, дискомфорта. Кожный зуд становится все более выраженным, терпеть нет сил, поэтому человек может расчесывать себя до крови. Однако, со временем этот симптом пропадает, то есть по мере того как сильно поражается печень, зуд проходит, как бы парадоксально это ни звучало.
Изменяется гиперпигментация кожи. На ранних этапах заболевания она поражает участок между лопатками, затем всю спину, на поздних – кожный покров в других местах. Кожа на участках с гиперпигментацией становится грубой, утолщается, особенно на ладонях и стопах. На других частях тела может появляться сыпь, внешне похожая на аллергию.
 Из-за длительного застоя желчи возникает нарушение усвоения витаминов и минералов, поэтому появляются ухудшение зрения, резкая потеря веса, мышечная слабость.
Из-за длительного застоя желчи возникает нарушение усвоения витаминов и минералов, поэтому появляются ухудшение зрения, резкая потеря веса, мышечная слабость.
Другими поздними симптомами являются такие факторы:
- проявляются диспепсические расстройства в форме проблем со стулом, потери аппетита, болях в животе;
- кожные покровы становятся сухими, ухудшается состояние ногтей и волос – происходит это из-за нарушений усвоения питательных веществ;
- размеры печени увеличиваются намного;
- температура тела увеличивается до 37–39 градусов;
- ухудшается эмоциональное состояние больного, появляются депрессия, нарушения сна, эмоциональное выгорание;
- снижается трудоспособность.
К более поздним симптомам относят такие психические нарушения, как замедление речи (чрезмерное количество пауз между словами, трудности с произношением слов), раздражительность, рассеянность. Эти и другие психические нарушения относятся к печеночной энцефалопатии, она встречается в более чем у 80% всех больных.
Симптомы
Симптомы билиарного цирроза печени на начальной стадии развития неспецифичны и носят стертый характер. Чаще всего их появление связывают с развитием других заболеваний или аллергических реакций. Практически каждого второго пациента беспокоит кожный зуд. У 3% отмечается нестерпимый зуд с расчесами на коже. Такой симптом может беспокоить больных на протяжении длительного времени – от 6 месяцев до 2-3 лет. И только потом появляются другие признаки болезни.
Среди них находится механическая желтуха. Проявляется она в виде пожелтения кожных покровов и склер глаз. Лишь в единичных случаях возникновение желтухи и кожного зуда происходит одновременно.
Помимо признаков желтухи, развитие билиарного цирроза печени также может сопровождаться повышенной утомляемостью, ощущением сухости в глазах и сонливостью. В некоторых случаях больные жалуются на возникновение боли и тяжести в области правого подреберья.
В этот период отмечаются некоторые изменения в составе крови – повышается уровень гамма-глобулинов, нарушается соотношение АСТ к АЛТ. Также у больных наблюдается повышенная склонность к артериальной гипотензии. Любые факторы (стресс, переживания, прием лекарств, чрезмерная физическая активность и т.д.) могут спровоцировать резкое снижение артериального давления.
По мере развития патологических процессов в протоках печени возникают и другие симптомы. Начинает изменяться внешний вид больного:
- лицо, ступни и ладони приобретают красноватый оттенок;
- на кожных покровах появляются сосудистые звездочки;
- отмечается желтушность кожи, склер глаз и слизистых оболочек;
- наблюдается сгибательная контрактура кистей рук.
Сгибательная контрактура кистей рук – 3 стадии развития
Помимо этого, отмечаются изменения в ногтевых пластинах больного. Они становятся широкими и плоскими, на их поверхности возникают поперечные полосы (они могут иметь белесый оттенок), фаланги ногтей утолщаются. Среди внешних признаков также нужно выделить возникновение белесоватых узелков (жировых отложений) в области суставов, лица и век.
В результате нарушения функциональности печени происходит повышение давления в воротной вене. Это становится причиной увеличения в размерах селезенки, что отмечается во время проведения пальпации. Также в венах брюшной полости наблюдаются застойные явления, из-за чего начинает формироваться варикозное расширение геморроидальных и пищеводных вен. Проявляется такое явление образованием расширенной венозной сети по типу «медузиной головы» на передней брюшной стенке.
Важно! Опасность венозного застоя заключается в том, что его возникновение приводит к скоплению жидкости в брюшной полости (асцита) с дальнейшим формированием перитонита. По мере развития билиарного цирроза печени повышается вероятность развития и других осложнений
Среди них находится нарушенное усвоение витамина Д, что приводит к возникновению остеопороза, для которого характерны многочисленные патологические переломы
По мере развития билиарного цирроза печени повышается вероятность развития и других осложнений. Среди них находится нарушенное усвоение витамина Д, что приводит к возникновению остеопороза, для которого характерны многочисленные патологические переломы.
Также на фоне развития билиарного цирроза отмечается нарушение всасывания жирорастворимых витаминов, в частности А, Е, К, из-за чего начинает развиваться полигиповитаминоз. Вместе с калом наблюдается выведение из организма большого количества жиров (кал приобретает неестественный блеск), что проявляется стеатореей.
У некоторых больных на фоне этого заболевания начинает развиваться гипотиреоз, миелопатия и нейропатия. Возникновение варикозного расширения вен пищевода и кишечника становится причиной массивных кровотечений, сопровождающихся геморроидальным шоком.
Варикозное расширение вен пищевода
Помимо этого, активизация патологических процессов в печени провоцирует нарушения в работе других внутренних органов и систем, что приводит к развитию:
- гастропатии;
- колопатии;
- печеночно-легочного синдрома;
- гепаторенального синдрома.
В результате дисфункции печени в организме начинают скапливаться токсичные вещества (именно печень является ответственной за их выведение). Они распространяются по внутренним органам посредством кровеносного русла и когда достигают головного мозга, провоцируют развитие печеночной энцефалопатии.
На последних этапах развития билиарного цирроза у большинства больных отмечается возникновение гепатоцеллюлярной карциномы, то есть злокачественной опухоли (рака), а также дисфункция репродуктивных органов и бесплодие.
Причины возникновения патологии
Современная медицина до конца так и не выяснила истинные первопричины возникновения первичного билиарного цирроза. В частности, его развитие запускает слабый иммунитет, который имеет аномалии в развитии и своей работе. Цирроз также может спровоцировать ревматоидный артрит, склеродермия или же инфекции мочеполовой системы. Заболевание не является инфекционным, однако может передаться наследственно от старших кровных родственников.
Врачи также успели заметить тенденцию развития болезни на почве следующих факторов:
- Наличие желчнокаменных болезней, кист или доброкачественных опухолей;
- Увеличенные лимфоузлы;
- Врожденные природные дефекты желчной системы;
- Наличие холангита.
Симптомы билиарного цирроза
И первичная, и вторичная формы билиарного цирроза имеют схожие симптомы. Однако первичный цирроз развивается медленнее, вторичный – быстрее (скорость во многом зависит от того, насколько серьезно закупорилась желчная протока).
Симптомы, характерные для билиарного цирроза:
- Сильный зуд кожи.
- Повышенная утомляемость.
- Дискомфорт в правом подреберье.
- Желтоватый окрас кожи и глаз.
- Сухость слизистых оболочек.
- Боль в суставах и костях.
Стоит отметить, что при вторичном билиарном циррозе доминируют симптомы холестаза, то есть желтушность и выраженный зуд. Кроме того, при обеих формах патологии присутствуют признаки дефицита жирорастворимых витаминов и белков, поскольку они либо синтезируются, либо скапливаются в печени.
На поздних стадиях к перечисленному могут присоединяться:
- Асцит.
- Кровотечения из пищевода и прямой кишки.
- Выраженное расширение подкожных вен на животе.
- Ксантелазмы или жировые бляшки на теле (особенно в зоне вокруг глаз).
Помимо указанных проявлений, при первичной форме заболевания отмечаются признаки других аутоиммунных заболеваний. Они могут затрагивать щитовидную и поджелудочную железы, легкие, кожу, почки, систему кроветворения. Поэтому клиническая картина может отличаться полиморфностью и тем самым запутывать врачей.
Лечение
Продолжительность жизни больного с циррозом печени, напрямую зависит от того, как протекает заболевание. Своевременные медицинские мероприятия могут сохранить здоровье больному и даже спасти ему жизнь. Методы лечения могут отличаться в зависимости от стадии развития болезни и включать в себя различные терапевтические действия. Кроме непосредственного лечения, врачи предпринимают профилактическое воздействие на организм, чтобы остановить развитие цирроза на начальных стадиях. В некоторых случаях может быть применен гомеопатический метод лечения.
Проведенная профессиональная диагностика может задать врачам правильный курс. Тогда лечение первичного билиарного цирроза печени пройдет в несколько последовательных этапов. В первую очередь для того, чтобы остановить патогенез, больному советуют полностью отказаться от вредных привычек, снизить физическую активность и сесть на специально разработанный режим питания.
Если причиной цирроза является наличие другого заболевания или инфекции в организме, то в первую очередь лечение будет направлено на устранение этой болезни. Чаще всего больного переводят на стационарное лечение и предписывают постельный режим. Для преодоления других болезней и профилактики, больному могут выписать и проколоть курс антибиотиков, которые помогут справиться с вирусами и инфекциями. Больному приписывается строгая диета, которая базируется на употреблении минимального количества белка и соли.
Продолжительность жизни при циррозе напрямую зависит и от физической активности человека. Врачи настоятельно требуют отказаться от физиотерапий, занятий изнуряющим спортом, тяжелой физической работы. Больному также необходимо сменить образ жизни, если его рабочий распорядок дня проходит в изнуряющем и однообразном положении тела. Не допускается также любая активность в сильным температурных колебаниях и перепадах. Лечение примет нужный курс, если больной циррозом будет выполнять легкую гимнастику или физкультуру, заниматься ходьбой.
Патогенез заболевания исключает прием любых лекарственных препаратов на травах или БАДов. Это может касаться и некоторых антибиотиков. Прием подобных средств должен осуществляться только при разрешении лечащего врача, который проследит за реакцией организма при стационарном лечении.
Первичный билиарный цирроз печени на начальных стадиях можно лечить с помощью простых лекарственных препаратов. Их назначение зависит от проведенной диагностики и наличия определенных симптомов. Главным средством против цирроза является иммуносупрессоровый препарат. Его аналоги напрямую влияют на причину развития болезни, снимают воспалительный процесс и замедляют все патологические реакции в организме. В небольших количествах назначают и нестероидные противовоспалительные препараты, которые максимально влияют на воспалительный процесс.
Лечение цирроза невозможно и без применения препаратов на основе урсодексихолиевой кислоты. Они помогают возобновить все функции гепатоцитов, максимально снижая шансы для необходимости пересадки печени. Данный препарат напрямую влияет на продолжительность жизни человека с подобным заболеванием. Для устранения сильного зуда, возможно назначение антигистаминных препаратов. Возможно также назначение витаминных комплексов, которые помогают убирать многие симптомы болезни и делают лечение более эффективным и ускоренным.
Если патогенез болезни печени сильно развивается и напрямую угрожает жизни человека, то тогда может применятся прямое хирургическое вмешательство. Для этого проводится частичная пересадка печени от здорового и подходящего по медицинским показателям донора. Чаще всего шансы на полное выздоровление отсутствуют, однако продолжительность жизни такого больного может увеличиться на 7-10 лет. Повторные симптомы и рецидив после пересадки, проявлялись только у 10% пациентов.
Если больной является носителем второй степени билиарного цирроза, то в таких случаях применяется активное хирургическое вмешательство в виде чистки желчных протоков и назначения курса сильных антибиотиков. При положительном результате работы хирургов, болезнь может перейти в первичную стадию, а диагностика покажет дальнейшие улучшения функций печени и желчных протоков. Прогноз на лечение цирроза, не является точным и не может предугадываться наперед. Конечный результат напрямую зависит от методов воздействия, степени заболевания и возможности устранения первопричин болезни.
Прогноз и профилактика
Несмотря на то что современная медицина шагнула далеко вперед в своем развитии, при развитии билиарного цирроза печени прогноз остается неблагоприятным. Дело все в том, что на ранних этапах он никак себя не проявляет, и больные просто не обращаются к врачам за помощью. С этой болячкой большинство из них ходит более 5 лет, даже не подозревая о ее развитии. За это время в печени возникают серьезные патологические процессы, которые невозможно обернуть вспять.
От начала возникновения заболевания и достижения им своего пика развития проходит около 20 лет. Далее появляется острая клиническая картина, избавиться от которой позволяет только пересадка печени. Однако и после нее нередки случаи летального исхода по истечении 5 лет после трансплантации. И в этом деле огромную роль играет возраст пациента, морфологические признаки и ассоциирование цирроза с аутоиммунными заболеваниями.
Считается, что самыми неблагоприятными симптомами, свидетельствующими о скором «конце», являются:
- уменьшение ксантоматозных бляшек;
- исчезновение кожного зуда;
- снижение уровня холестерина в крови.
Как правило, такая клиническая картина возникает уже на последних стадиях развития билиарного цирроза печени, когда в организме наблюдается нарушение функций большинства органов.
Что касается профилактики этого недуга, то предупредить его развитие практически невозможно. Можно только уменьшить вероятность развития осложнений на его фоне, отказавшись от вредных привычек, своевременно проводя терапию различных заболеваний, следя за своим питанием и ведя здоровый образ жизни.
Лечебное питание
Во время лечения билиарного цирроза нужно придерживаться диеты:
- есть не меньше 4 раз в день небольшими порциями;
- блюда должны быть приготовлены на пару, быть сваренными или запеченными в духовке;
- еду нужно резать как можно мельче;
- обязательно пить много воды;

В рационе должны присутствовать овощные, молочные супы, нежирные сорта мяса (птица, говядина), молочные и кисломолочные продукты. Хлеб можно есть только вчерашний. Разрешено есть ягоды и фрукты некислых сортов. Стоит ограничить употребление в блюдах пряностей и трав. Категорически запрещено принимать алкоголь, есть шоколад, мороженое, жирное мясо, консервы, субпродукты, овощи и фрукты, вызывающие повышенное газообразование, а также любые консервированные продукты.
Прогрессирование патологии
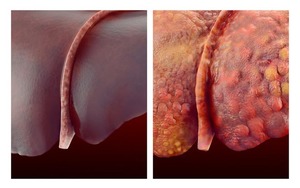
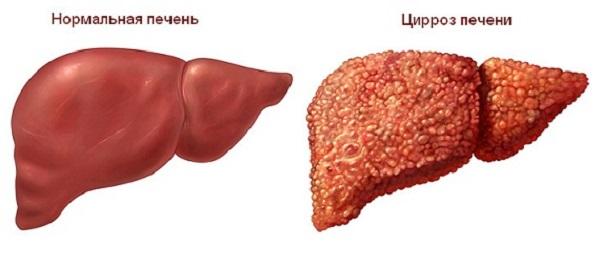
Стадийность заболевания оценивают по морфологическим данным (определение состояния органа врачом после биопсии), а также на основании выраженности клинических симптомов. Патанатомическая характеристика цирроза по макропрепаратам:
- первая стадия (портальная) – воспалительные изменения в органе;
- перипортальный этап – развитие признаков холестаза (застоя желчи) на фоне разрушения протоков;
- септальная стадия – фиброзное перерождение ткани;
- четвертая фаза – образование фиброзных узлов-регенератов, нарушение долькового строения печени, развитие функциональной недостаточности.
Оценка тяжести изменений в органе проводится на основании классификации по Чайлд-Пью. Используют критерии: уровень протромбинового индекса и билирубина, альбумин сыворотки крови, степень асцита и печеночной энцефалопатии.
Классификацию можно представить в виде таблицы:
| Параметры | Класс А (начальные изменения) | Класс В (средняя тяжесть) | Класс С (терминальный этап) |
|---|---|---|---|
| Общий билирубин плазмы крови | 34-50 | >50 | |
| Альбумин плазмы | >3,5 | 2,8-3,4 | |
| Печеночная энцефалопатия | отсутствует | Легкая степень (небольшая дезориентация, легкая заторможенность) | Тяжелые нарушения (спутанность сознания, эйфория, отсутствие критики к собственным действиям, возможна агрессия) |
| Асцит | Отсутствует | Поддается лечению | Лечению не поддается |
| Протромбиновый индекс | >60% | 40-60% |
Кроме классификации Чайлд-Пью используют шкалу Метавир для оценки уровня фиброза ткани печени при данных биопсии.