Первичный и вторичный билиарный цирроз печени
Содержание:
- Особенности болезни
- Синдром портальной гипертензии
- Зависимость от стадии патологии
- Можно ли жить без печени
- Можно ли вылечить цирроз печени на последней стадии
- Вред патологии для организма
- Стадии развития
- Сколько живут с циррозом на разных стадиях?
- Изменения со стороны других органов и систем
- Цирроз 4 степени: сколько можно прожить
- Факторы, влияющие на продолжительность жизни
Особенности болезни
Под циррозом печени понимается хронический процесс замещения ткани печени (паренхимы) клетками соединительной ткани. Основной причиной болезни является злоупотребление алкоголем (около 80%). На втором месте — вирусные гепатиты.
Также цирроз может развиться на фоне других заболеваний ЖКТ: панкреатита, желчнокаменной болезни, паразитарных инфекций. Однако, такие случаи встречаются редко.
Среди остальных причин: токсическое воздействие химических веществ, лекарственных препаратов, операции на печени и кишечнике, травмы органа (обычно огнестрельные или ножевые).
Отдельную группу составляет первичный билиарный цирроз, являющийся результатом генных мутаций. У таких пациентов диагностируется целиакия, системная красная волчанка, эндокринные нарушения.
Механизм развития заболевания следующий:
- Нарушается питание гепатоцитов, что приводит к их разрушению.
- На месте разрушенных печеночных клеток формируются узелки соединительной ткани.
- Узлы давят на сосуды, нарушая кровоснабжение органа. Образование стромы прогрессирует.
- В воротной вене происходит застой крови, основные сосуды расширяются, истончаются, начинается варикоз.
- Вследствие плохого кровоснабжения и метаболизма развивается асцит, начинаются кровотечения и другие осложнения.
- Токсины накапливаются в крови в большом количестве, поражают головной мозг, пациент впадает в кому.
Синдром портальной гипертензии
Синдром портальной гипертензии является важным симптомом цирроза и заключается в повышении давления в бассейне воротной вены.
Портальная гипертензия при циррозе печени возникает вследствие редукции кровотока по синусоидам. Это обусловлено следующими факторами:
- сдавление мелких печеночных вен узлами регенерирующих гепатоцитов;
- редукция конечных и более крупных ветвей портальной вены и печеночной артерии в результате воспалительного процесса в печени;
- сужение просвета синусоидов пролиферирующими эндотелиальными клетками и воспалительными инфильтратами. В связи с редукцией кровотока начинает повышаться портальное давление и развиваются анастомозы между портальной веной и полыми венами.
Наиболее важными являются следующие порто-кавальные анастомозы:
- в кардиальной части желудка и брюшной части пищевода, соединяющие сосуды воротной и верхней полой вены через систему непарной вены;
- верхних геморроидальных вен со средними и нижними геморроидальными венами, соединяющие бассейны воротной и нижней полой вен;
- между ветвями воротной вены и венами передней брюшной стенки и диафрагмы;
- между венами органов желудочнокишечного тракта, забрюшинными и медиастинальными венами, эти анастомозы соединяют воротную и нижнюю полую вены.
Наибольшее клиническое значение имеют анастомозы в области кардиального отдела желудка и пищевода, так как при очень высоком давлении в них могут возникать сильные кровотечения, которые могут стать причиной летального исхода.
С повышением венозного давления в воротной вене связано и появление асцита.
Основные симптомы портальной гипертензии:
- упорные диспептические явления, особенно после еды;
- вздутие живота и чувство переполненного желудка после приема любой пищи («ветер перед дождем»);
- ощущение постоянно переполненного кишечника;
- прогрессирующее похудание и признаки полигиповитаминоза при достаточно полноценном питании;
- периодические поносы без болей и лихорадки, после чего самочувствие улучшается;
- спленомегалия;
- асцит;
- олигурия;
- caput medusae;
- варикозно расширенные вены пищевода и желудка, выявляемые при рентгеноскопии желудка и ФЭГДС;
- желудочные и геморроидальные кровотечения;
- повышение давления в селезеночной вене (распознается с помощью спленопортометрии). Характерно, что после кровотечения давление в селезеночной вене понижается, а селезенка может сократиться.
Различают следующие стадии портальной гипертензии:
Компенсированная стадия характеризуется следующими основными симптомами:
- выраженный метеоризм;
- частый жидкий стул, после которого метеоризм не уменьшается;
- расширение вен передней брюшной стенки;
- повышение давления в воротной и печеночных венах (определяется путем катетеризации этих вен; катетеризация печеночных вен позволяет также судить о синусоидальном давлении);
- увеличение диаметра воротной вены и недостаточное расширение ее во время вдоха (определяется с помощью ультразвукового исследования).
Начальная декомпенсация портальной гипертензии имеет следующие симптомы:
- варикозное расширение вен нижней трети пищевода (определяется при рентгеноскопии желудка и ФЭГДС);
- нередко выраженный гиперспленизм;
- остальные симптомы те же, что в первой стадии.
Декомпенсированная (осложненная) стадия портальной гипертензии характеризуется значительным гиперспленизмом; геморрагическим синдромом; резко выраженным расширением вен нижней трети пищевода и желудка и кровотечениями из них, отеками и асцитом; порто-кавальной энцефалопатией.
Зависимость от стадии патологии
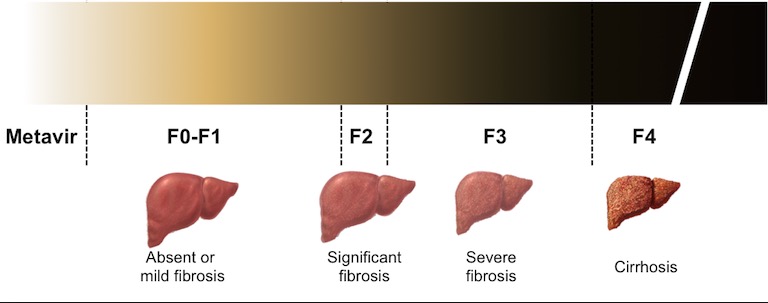
Патологическая деструкция печени имеет четыре стадии развития: компенсированная, субкомпенсированная, декомпенсированная и терминальная. Начальная стадия развития или компенсированный цирроз не отличается яркими проявлениями симптомов. Определить заболевание можно при помощи микроскопии крови или посредством УЗ-диагностики. В организме интенсивно работает компенсаторный механизм, здоровые гепатоциты трудятся с удвоенной нагрузкой, пытаясь выполнить функции пораженных клеток.
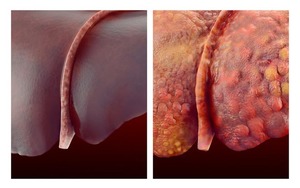
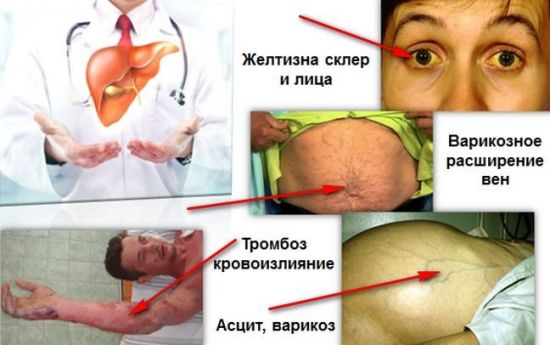 Внешние проявления осложнений цирроза печени
Внешние проявления осложнений цирроза печени
Выраженные осложнения, как правило, отсутствуют. При своевременном выявлении патологии и эффективной терапии, продолжительность жизни может достигать полутора десятков лет. Скоропостижная смерть в течение года составляет не более 1%. Если уже в 1 степени болезни развивается варикоз вен пищевода, быстрая смерть наступает в 4% случаев. Субкомпенсацию болезни или вторую стадию развития характеризуют выраженные симптомы цирроза печени:
- тяжесть в эпигастрии (подложечной зоне), тошнота, регулярный выброс рвотных масс;
- дисания (расстройство сна), усталость, низкая трудоспособность;
- психовегетативные нарушения: астения (нервно-психологическая слабость); атаксия (нарушение координации движений), расстройство памяти, отсутствие способности сосредоточиться, индифферентное отношение к внешним событиям;
- чередующиеся обстипация (запор) и диарея (понос);
- интенсивное газообразование и вздутие живота;
- болезненность в правом подреберье.
По мере прогрессирования заболевания присоединяются симптомы осложнений, в частности, расширение портальных вен, несущих кровь к печени. При установлении цирроза на второй стадии, прожить параллельно с лечением, можно около 6–6,5 лет. Стадия декомпенсации – период, когда симптоматика проявляется особенно ярко. Прогрессируют множественные осложнения. Состояние человека сильно ухудшается, к характерным соматическим ощущениям и внешним признакам относятся:
- расстройство приема пищи;
- желтый цвет кожи и глазных яблок;
- темно-коричневый цвет мочи;
- жирная консистенция экскрементов (стеаторея) и их обесцвечивание;
- отек и изменение цвета языка на фиолетовый («печеночный язык»);
- геморроидальные шишки в прямой кишке и перианальной области;
- регулярные носовые кровотечения;
- горький привкус во рту и кровоточивость десен;
- сосудистая сетка под кожей и гематомы на теле без механического повреждения;
- боли локализуются в правом подреберье с иррадиацией в спину.
Распространенными опасными последствиями 3 стадии являются:
- Асцит (аккумуляция жидкости в брюшной полости). Развивается вследствие нарушенного кровоснабжения и кислородного голодания внутренних органов. На этом фоне у пациента возникает сердечная и дыхательная недостаточность. Водянка при циррозе обычно сокращает продолжительность жизни вдвое.
- Кровотечения желудочно-кишечного тракта (ЖКТ). Возникают вследствие варикозного расширения портальных вен, скапливания в них кровяных сгустков (тромбов). Венозные стенки истончаются, высокое кровяное давление (портальная гипертензия) приводит к их разрыву. Смертность от внутренних кровотечение составляет от 30 до 50% – в случае однократного разрыва сосудов, при рецидиве кровотечения умирает каждый третий пациент.
- Печеночная энцефалопатия. Является результатом перманентной интоксикации ЦНС. Человек теряет способность контролировать эмоции, реакции затормаживаются, прогрессируют нервные расстройства, нарушается мозговая деятельность. Энцефалопатия в 4 стадии цирроза становится причиной смерти в течение года.
 Аббревиатура ВРВП означает варикозное расширение вен пищевода
Аббревиатура ВРВП означает варикозное расширение вен пищевода
Терминальная стадия болезни не оставляет шансов прожить дольше одного года. Токсины проходят гематоэнцифалогический барьер, попадая в ЦНС. У пациента развивается предкоматозное состояние и далее следует печеночная кома. В первой степени развития (угрожающая кома) у больного наблюдаются психические отклонения, «печеночный запах» из ротовой полости, аккумуляция кровяных сгустков на слизистых и под кожей. Во 2 степени (глубокая кома) резко падает АД, учащается сердцебиение, отсутствует сознание. Стремительное развитие коматозного состояния означает неминуемую смерть.
Можно ли жить без печени
Печень, в отличие от жёлчного пузыря, селезёнки, миндалин и крайней плоти, имеет ключевое значение для организма вследствие тех жизненно важных функций, которые она выполняет. Поэтому ответ на вопрос о возможности жить без печени вполне очевиден.
 Удаление печени проводится только в том случае, если её можно заменить на другую. Чаще всего пересадка печени проводится пациентам с термальной стадией цирроза. Пациенты, которые перенесли процедуру трансплантации, должны принимать препараты, подавляющие иммунитет для лучшей приживаемости донорского органа. Это сопряжено с определёнными рисками, связанными с инфекционными болезнями, бактериями и вирусами. Но также стоит понимать, что риск отторжения печени будет существовать постоянно. При появлении признаков отторжения потребуется повторная пересадка.
Удаление печени проводится только в том случае, если её можно заменить на другую. Чаще всего пересадка печени проводится пациентам с термальной стадией цирроза. Пациенты, которые перенесли процедуру трансплантации, должны принимать препараты, подавляющие иммунитет для лучшей приживаемости донорского органа. Это сопряжено с определёнными рисками, связанными с инфекционными болезнями, бактериями и вирусами. Но также стоит понимать, что риск отторжения печени будет существовать постоянно. При появлении признаков отторжения потребуется повторная пересадка.
Пациенты, перенёсшие трансплантацию печени, невзирая на трудности живут после проведённой операции полноценной жизнью и полностью восстанавливают свою трудоспособность.
В заключение хотелось бы отметить: в медицинской практике существует немало случаев, когда доктора даже при запущенных стадиях цирроза предотвращали дальнейшее течение болезни. И человек, которому не давали шансов на выздоровление, проживал ещё много счастливых лет жизни. Поэтому надежда на выздоровление должна быть с человеком всегда.
Originally posted 2017-12-21 11:45:27.
Можно ли вылечить цирроз печени на последней стадии
Терапия цирроза печени на 4 стадии носит паллиативный характер. То есть, все мероприятия направлены на улучшение состояния больного, замедление прогрессирования заболевания. Полного излечения добиться невозможно, так как в печени произошло слишком много необратимых изменений.
Для продления жизни пациента применяют терапевтические методы, которые предотвращают развитие серьезных осложнений и уменьшают тяжелую симптоматику болезни:
- Гемодиализ. Детоксикационную функцию на себя берет специальный аппарат. Для уменьшения симптомов необходимо пройти 3 сеанса в неделю по 6 часов каждый.
- Абдоминальный парацентез. С помощью катетера откачивают избыточную жидкость из брюшной полости. Эту процедуру назначают при асците.
- Немного облегчить состояние больного помогает применение гепатопротекторов, витаминов.
- Больному показана строгая диета с исключением белковой пищи и соли.
Повысить шансы на выживание можно, сделав пересадку печени. К сожалению, есть большие сложности с поиском донора, часто больные попросту не дожидаются своей очереди и умирают. На очередь не ставят больных с алкогольным циррозом. Даже после удачно проведенной операции есть риск, что пересаженный орган не приживется, что в 100% приведет к смерти.
Противопоказаниями к трансплантации печения являются:
- сердечно-сосудистые патологии;
- болезни легких;
- злокачественные опухоли;
- возраст до 3 и после 60 лет.
Вред патологии для организма
Цирроз – это хроническое заболевание, которое вызывает необратимые процессы в печени, влияющие на весь организм. Что происходит с печенью при циррозе? Рассмотрим, как нарушается работа органа и всего организма вследствие цирротических процессов.
Нарушения на каждой из стадий
Болезнь проходит несколько этапов развития, на каждом из которых отмечаются те или иные негативные процессы.
| Стадии | Процессы |
|---|---|
| Этап компенсации |
Это начальная стадия, когда в печени происходит воспалительный процесс. Он провоцирует отмирание печеночных клеток (гепатоцитов). Вначале человек может не замечать никаких изменений, его могут беспокоить лишь общие симптомы (слабость, ухудшение аппетита, проблемы с концентрацией внимания), которые принимаются за признаки переутомления или авитаминоза. На этом этапе клетки печени еще способны восполнять (компенсировать) некротические ткани, но процесс уже запущен. Если выявить болезнь в стадии компенсации и принять соответствующие меры, то прогноз благоприятен, человек может избежать осложнений и прожить 10 и даже 20 лет. |
| Этап субкомпенсации | На этой стадии происходит фиброз печени – замещение паренхимы соединительной тканью (строма). Некоторое время, пока такие участки небольшие, печень продолжает нормально работать и выполнять свои функции. Но дальше фиброзное поражение становится более обширным, что приводит к невозможности печени выполнять свои функции. При этом происходит:
|
| Этап декомпенсации | Эта стадия характеризуется потерей способности печени компенсировать пораженные ткани. То есть процесс замещения здоровой ткани стромой уже невозможно остановить. Именно на этом этапе у больного наблюдаются осложнения (пневмония, печеночная кома, сепсис, тромбоз вен, внутренние кровотечения, раковые опухоли и другие). |
| Терминальная стадия | Пациенту уже практически ничем нельзя помочь. Часто на последней стадии цирроза человек впадает в кому и очень редко выходит из такого состояния. Как правило, это приводит к скорому смертельному исходу. Печень полностью покрывается соединительной тканью, уменьшается и уплотняется. Она больше не способна выполнять свои функции. |
Причины и основные осложнения
Развитие цирроза зависит от его этиологии. Например:
- Алкогольный или медикаментозный цирроз возникает вследствие отравления печеночных клеток химическими веществами, которые содержатся в них. Систематическое поражение печени этими веществами приводит к некрозу и фиброзу, что запускает процесс отмирания печени.
- Вирусные инфекции провоцируют сначала гепатит, который поражает печень. При отсутствии лечения и неправильном образе жизни вирус продолжает атаковать печень, что приводит к циррозу.
- Аутоиммунные патологии провоцируют негативные процессы в печени, запуская защитный механизм (иммунитет). То есть иммунные клетки атакуют свой же орган.
- Проблемы с сердечно-сосудистой системой или процессами обмена провоцируют нарушение кровообращения, что негативно отражается на работе печени.
Причины цирроза
Итак, опасность цирроза заключается в его необратимости, а также развитии осложнений, которые негативно отражаются на здоровье пациента и значительно укорачивают продолжительность его жизни.
Осложнения начинают проявляться вследствие сбоя работы печени. На начальной стадии их еще не заметно, но чем обширнее поражение печени при циррозе, тем более явными становятся признаки таких явлений:
- асцит;
- перитонит;
- отеки;
- кровотечения;
- анемия;
- портальная гипертензия;
- тромбоз вен;
- печеночная кома;
- раковые новообразования в печени;
- судороги и мышечные боли;
- гипоплазия селезенки;
- респираторные проблемы (кашель, одышка), туберкулез.
Рассмотрим более подробно особенности каждого из этих явлений, а также возможность излечения осложнений.
Стадии развития
Выделяют 3 этапа развития цирроза:
- Компенсация (начальная). Характеризуется небольшой выраженностью симптомов. Больные могут жаловаться лишь на метеоризм, чувство тяжести в правом подреберье, астенизацию, снижение работоспособности. При функциональном исследовании выявляют небольшое увеличение печени, край печени плотный, заострен. Незначительное увеличение селезенки отражает начальную стадию портальной гипертензии.
- Субкомпенсация. Исходя из названия, можно понять, что происходит более выраженное снижение функциональных возможностей органа, что обусловлено ростом числа погибших гепатоцитов. На этом этапе человек в состоянии заметить, что с его организмом что-то происходит. Он начинает страдать от слабости, апатии, снижения работоспособности, тошноты, потери веса и прочих ранних симптомов болезни. У мужчин уже на этой стадии появляются первые признаки гинекомастии. Что касается лабораторных показателей, то начинает падать не только билирубин, но альбумин, а протромбический индекс может достигать отметки в 40. Однако, если своевременно начать лечение, ещё есть возможность перевести эту стадию в стадию компенсации. То есть при грамотном приеме лекарственных средств больной орган сможет функционировать без осложнений для здоровья человека.
- Декомпенсация. Характеризуется признаками печеночно-клеточной недостаточности и осложнений портальной гипертензии. Печеночно-клеточная недостаточность является следствием уменьшения массы нормально функционирующих клеток и снижением обезвреживающей функции печени и проявляется энцефалопатией. Осложняется портальная гипертензия кровотечениями прежде всего из варикозного расширенных вен пищевода и желудка, что является основной причиной смерти. Характерно увеличение асцита и периферических отеков, требующих терапии диуретиками в больших дозах.
Сколько живут с циррозом на разных стадиях?
Длительность жизни зависит от сроков установления страшного диагноза. Чем раньше обнаружено заболевание, тем больше шансов остановить развитие, что подарит больному дополнительное время.
1 стадия
Компенсация. Повреждения незначительны. Здоровая часть паренхимы перегружена, но справляется. Клиническая картина стерта, жалобы на ухудшение самочувствия, повышенную утомляемость, снижение аппетита. На этой стадии заболевание обнаруживается редко, при отсутствии лечения пациент может жить до семи лет. Своевременное выявление, терапия, следование врачебным рекомендациям продлят жизнь до двадцати пяти лет.
2 стадия
Субкомпенсация. Площадь поражения увеличивается, начинаются сбои функций. Появляются диспепсические признаки, зуд кожных покровов, снижение веса. Нарушается режим сна, бодрствования, температура поднимается до субфебрильных значений. Желтеют кожные покровы, слизистые, склеры. Моча темнеет, кал обесцвечивается. На данной стадии пациент получает пять лет жизни.
3 стадия
Декомпенсация. Соединительная ткань составляет большую часть. Оставшиеся здоровые клетки не справляются с функциями. Продукты распада, не обезвреженные токсины, яды, гормоны отравляют организм. Состояние пациентов усугубляется осложнениями. Проявления — нарушения деятельности желудочно-кишечного тракта, покраснения ладоней и подошвенной части ступней, сосудистые звездочки на лице, теле.
Температура высокая, развиваются варикозные расширения венозной сети на фоне портальной гипертензии. Увеличивается живот при общей потере веса. Возникают кровотечения различной локализации, асцит, гепаторенальный синдром. Возможно присоединение вторичных инфекций, возникновение злокачественных опухолей, печеночной энцефалопатии. Срок жизни ограничивается тремя годами.
4 стадия
Терминальная. Паренхима полностью заменяется фиброзными рубцами, орган не функционирует. Характерны кровотечения из внутренних органов, от которых погибает большинство больных. Энцефалопатия переходит в печеночную кому. Сколько времени отводится пациентам на этой стадии, зависит от сочетания осложнений, обычно с ним живут около года.
Изменения со стороны других органов и систем
Цирроз – состояние, опасное для всего организма, а не только для печени. Могут наблюдаться достаточно опасные и неприятные процессы.
Гипоплазия селезенки и мышечные судороги
Гипоплазия селезенки – это аномалия, для которой характерно уменьшение размера селезенки. При этом она сохраняет четкие контуры. Селезенка состоит из паренхиматозной ткани, поэтому при поражении печени происходит также поражение селезенки. Она уменьшается в размере до 5 см в длину и 2-3 см в ширину.
Селезенка не выполняет в организме жизненно важных функций, поэтому нарушения ее работы не провоцируют последствий, опасных для жизни человека.
Мышечные судороги – это непроизвольные сокращения мускулатуры, которые сопровождаются болезненными ощущениями. Они длятся от нескольких секунд до нескольких минут. Встречается такая патология у половины больных циррозом. Достоверно неизвестно, почему они появляются при циррозе печени. Скорей всего, это связано с несколькими негативными состояниями:
- Дисфункция периферических нервов. Печеночные патологии приводят к увеличению частоты нервных импульсов, что провоцирует судороги мышечных волокон.
- Нарушение белкового обмена. Печень участвует в обмене белков, в том числе таурина. При циррозе уровень таурина снижается (как в крови, так и в мускулатуре). В результате повышается возбудимость скелетной мускулатуры.
- Уменьшение количества электролитов (кальция, магния, фосфора) в плазме крови. Это приводит к развитию мышечных судорог.
Мышечные судороги не могут серьезно навредить здоровью человека. Но поскольку они довольно болезненны, то могут негативно повлиять на качество жизни, принося дискомфорт и истощение. Лечение судорог направлено на восполнение недостающих микроэлементов, белков и витаминов. С этой целью принимают препараты, которые содержат витамин Е, цинк, таурин и другие химические элементы.
Проблемы с органами дыхания
Кашель, одышка и даже туберкулез являются достаточно распространенными осложнениями при циррозе печени. Это объясняется несколькими явлениями:
- При циррозе печени происходит снижение иммунной защиты организма, что способствует различным инфекционным процессам. Очень часто такая патология сопровождается острыми респираторными заболеваниями, главным симптомом которых является кашель.
- Кашель может сопровождать сердечную недостаточность, которая спровоцировала развитие цирроза.
- Кашель при циррозе может появляться вследствие попадания жидкости из брюшной полости в грудную клетку. Такое происходит очень редко.
Лечение кашля зависит от причины его появления. При асците увеличивается живот, поднимая диафрагму. Это затрудняет нормальную работу сердца, что приводит к появлению одышки. При бактериальной инфекции назначают антибиотики (Рифампицин), при асците показана бессолевая диета и мочегонные препараты (Фуросемид, Маннитол).
Часто на фоне цирроза и снижения иммунитета развивается пневмония – бактериальное поражение органов дыхания. Она встречается у 10 % больных циррозом и в четверти случаев приводит к смерти пациента. Лечение патологии заключается в приеме антибактериальных медикаментозных средств для устранения инфекции.
Ангелина Тимофеевна, 56 лет: «Мой муж – бывший алкоголик. Он бросил пить после того, как ему диагностировали цирроз. Постоянная диета, медикаменты, обследования. Недавно появился кашель. Побежали в больницу. И у него нашли пневмонию. Говорят, иммунитет слабый, поэтому инфекционный процесс пошел. Назначили еще антибиотики. Не знаю, выдержит ли печень».
Цирроз печени является опасным хроническим заболеванием. Часто оно сопровождается тяжелыми осложнениями, среди которых можно назвать асцит, тромбоз вен, внутренние кровотечения, рак и многие другие. При развитии осложнений общее состояние здоровья человека значительно ухудшается, что приводит к снижению качества и уменьшению продолжительности его жизни.
От цирроза печени умирают очень часто. Как правило, последние дни пациенты проводят либо в состоянии комы, либо мучаясь страшными болями. Лечение способно лишь облегчить проявления цирроза, уменьшить болевые ощущения
Поэтому так важно вовремя диагностировать болезнь и начать адекватное лечение, чтобы не допустить развития тяжелых осложнений
Цирроз 4 степени: сколько можно прожить
Прогноз при циррозе 4 стадии крайне неблагоприятный. На данном этапе у пациента возникают множественные осложнения, что практически сводит вероятность выживания на нет. Такое заболевание является настолько опасным, что пациент может прожить максимум до 3 лет. Практически всегда при данной болезни проявляется водянка, ведущая к скоплению лимфатической жидкости. Если в брюшной полости начинают скапливаться излишки жидкости, у человека появляются сильнейшие отеки конечностей. Асцит при циррозе и при гепатите ведет к таким патологиям:
- увеличение размеров живота;
- обвисание кожи с жировыми прослойками;
- формирование грыж;
- при физическом осмотре и касании может прослушиваться специфический звук.
Развитая форма асцита практически всегда приводит к воспалению париетальной плевры, что в 80% случаев является причиной летального исхода. Верными признаками алкогольного цирроза печени 4 стадии являются:
Повышение температуры тела
- появление режущих болей в брюшной полости;
- постоянное повышение температуры тела;
- лейкоз крови;
- при прослушивании кишечника, в органе полностью будут отсутствовать шумы;
- развитие энцефалопатии.
По статистике, на данном этапе многие пациенты еще до смерти впадают в кому. Кома — это отравление головного мозга церебротоксинами. Перед наступлением комы отмечается очень сильная сонливость, сознание пациента путается, появляется очень сильный запах аммиака из ротовой полости. Печень становится меньше в размере, а селезенка, наоборот, увеличивается. Развивается анемия, лейкопения, снижается уровень протромбина, из-за чего возникают кровотечения. Коматозное состояние также может сопровождаться поражением головного мозга. Обычно в таком состоянии, пациент из комы уже не сможет выйти. После наступает смерть пациента.
На продолжительность жизни при циррозе печени влияет и наличие заболеваний других органов. При адекватной лечебной терапии жизнь пациенту можно продлить на 20 лет. По статистике, в среднем люди, больные циррозом печени, живут 7—10 лет. Если болезнь выявлена ранее, то прогноз благоприятный, так как восстанавливающая лечебная терапия сможет остановить прогрессирование болезни.
При субкомпенсированном циррозе происходит сокращение гепатоцитов. При таком виде цирроза они не смогут обеспечить печени полноценное функционирование. Длительность жизни при циррозе печени 2 степени составляет, в среднем, около 5 лет. На 3 этапе выживаемость зависит от тяжести данной болезни. Примерно половина пациентов с таким диагнозом живет более 3 лет. Если же у человека будут наблюдаться осложнения, то срок сократиться, а прогноз будет самым неблагоприятным. При циррозе 4 степени возникают очень серьезные осложнения, поэтому максимальная выживаемость составляет не более 3 лет. Так, при энцефалопатии пациент может прожить не больше одного года, особенно, если наступило коматозное состояние.
Также очень активно развивается заболевание, которое имеет вирусную природу. Алкогольный цирроз в сочетании с вирусом очень быстро развивается. Если алкогольный цирроз нашли у женщин, то прогноз менее благоприятный, чем при таком же состоянии у мужчин. Это объясняется тем, что клетки организма женщины наиболее чувствительны к токсическому воздействию спирта.
Факторы, влияющие на продолжительность жизни
На начальной стадии возможно улучшение общего состояния, регенерация поврежденных клеток печени. Но обнаружить болезнь на первой стадии зачастую не всегда получается, поскольку заболевание может протекать бессимптомно. Период, когда цирроз не дает о себе знать составляет в среднем пять лет. Помимо своевременной диагностики существует ряд причин, влияющих на увеличение срока жизни при циррозе:
сильная иммунная система человека;
регулярность и своевременность прохождения терапии;
отказ от употребления алкоголя;
отсутствие инфекций, атеросклероза, болезней сердца;
замедление роста клеток, разрушающих ткани печени;
избавление от причины заболевания.