Признаки плеврита у взрослых без температуры
Содержание:
Причины появления заболевания и его формы
Плевральная часть грудной клетки представляет своеобразную замкнутую область, которая состоит из внутренних и наружных листов плевры. Она выстилает внутреннюю сторону грудины человека и легкие. Между этими листами плевры есть полость, которая в нормальном состоянии вырабатывается и заполняется жидкостью в количестве не более 10 мл.
Она необходима для того, чтобы избежать трения во время работы легких при вдохе и выдохе. Эта плевральная жидкость полностью всасывается капиллярами и сосудами. При развитии экссудативного плеврита выработка выпота превышает нормальные показатели, а абсорбционные возможности снижаются, что и приводит к развитию скапливания экссудата.

Экссудативный плеврит
По своему происхождению экссудативный плеврит во многом зависит от анамнеза пациента и может быть инфекционного или асептического генеза. В общей сложности такое заболевание классифицируется более чем 10 разновидностями, в зависимости с особенностями экссудации в плевре и легких.
Так, по характеру течения заболевания различают состояния острой, подострой или постоянной формы. Экссудат может располагаться в разных частях легких. В зависимости от этого его классифицируют на такие подвиды:
- диффузный;
- ограниченный.
Также по месту расположения экссудата могут выделять левосторонний, правосторонний и двусторонний плеврит.
Причины развития заболевания могут быть разными, и обусловлены патологическим состоянием легких или же соседних с ним органов. Спровоцировать такое могут и системные недуги организма больного.
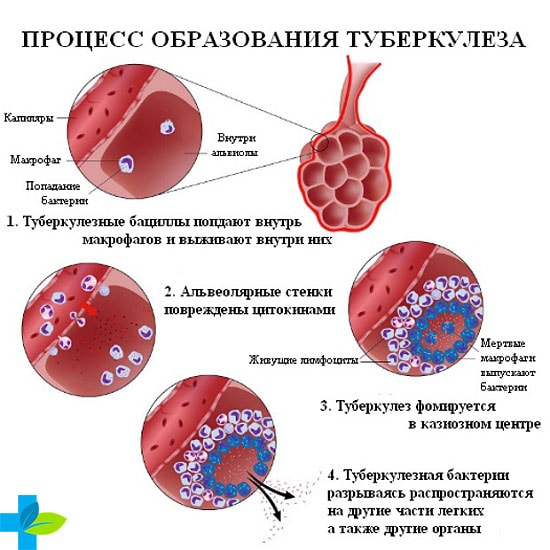
Из общего числа заболеваний, вызванных этой природой, 80% имеют туберкулезные больные, которые болеют более 12 месяцев. Это связано с нарастающей чувствительностью организма пациента к палочке Коха.
В результате этого, в плевральной области накапливается жидкость (выпот), который начинает активно вырабатываться при попадании в область поражения даже единичного микроба. Но туберкулезное начало плеврита развивается в большинстве случаев у взрослых, случаи такого патологического процесса у детей встречаются крайне редко.
 Инфекционное развитие экссудативного плеврита может проявиться и на фоне других заболеваний легких, например:
Инфекционное развитие экссудативного плеврита может проявиться и на фоне других заболеваний легких, например:
- бактериальное воспаление легких;
- гангрена;
- абсцесс органа.
При этом инфекционная составляющая попадает в область плевральной части легких из очага воспаления. Попасть патогенные организмы могут из кровеносной или лимфатической системы.
Иногда накопление выпота может наблюдаться без проявлений других воспалительных процессов в легких. Такое состояние называются неинфекционным экссудативным плевритом. Причинами такого процесса могут быть:
- получение травмы грудной клетки, ушиб легочной ткани, при котором происходит кровоизлияние в плевральный участок;
- закупорка артерии легкого тромбом;
- цирроз печени;
- проблемы с нормальным кровообращением в легочных тканях;
- опухоли злокачественного характера;
- воспалительные процессы в поджелудочной железе
- почечная недостаточность;
- ревматизм и заболевания соединительных тканей.
Лечение плеврита — методы и препараты
1. Основное лечение плевритов состоит в лечебном воздействии на основное заболевание, ставшее причиной воспаления легочных оболочек. На фоне правильной терапии выраженность симптомов плеврита уменьшается. Например, после проведения лучевой терапии, количество опухолевых плевритов уменьшается на 40%.
2. При сухом плеврите для уменьшения болей грудную клетку плотно обматывают эластичным бинтом, который перебинтовывают 1-2 раза в день.
Увеличения неподвижности грудной клетки можно добиться, если к больному боку примотать полужесткую подушку. Мучительный и непродуктивный сухой кашель устраняют назначением препаратов, подавляющих кашлевой рефлекс: кодеин, кодтерпин, либексин и др.
3. Если выявлены характерные для накопления жидкости рентгенологические признаки и сопутствующие экссудативному плевриту легких симптомы, лечение нужно начать с плевральной пункции. Так же эта процедура является и диагностической, уточняющей характер и причину плеврита.
4. Назначение антибактериальной терапии проводится, если причиной появления выпота является инфекционное заболевание. Лучшим считается назначения специфического антибиотика после выявления в плевральной жидкости вида возбудителя болезни.
Современная лаборатория располагает таким видом исследования, как ПЦР-диагностика. Этот метод позволяет определить возбудителя в день исследования (в отличие от бак.посева на питательную среду) и сразу назначить нужный препарат.
5. Дополнительное при экссудативном плеврите лечение включает мочегонные и противовоспалительные препараты. Из мочегонных обычно применяют фуросемид и верошпирон. Противовоспалительная терапия представлена как нестероидными препаратами (ибупрофен), так и стероидными гормонами (преднизолон).
6. Лечение эмпиемы плевры состоит в обязательном установлении дренажа через грудную стенку в сочетании с активной антибиотикотерапией. Через дренаж осуществляют эвакуацию гноя и промывание плевральной полости. При возникновении осумкованной эмпиемы выполняют операцию: эмпиемэктомию, при которой удаляют гнойный мешок целиком.
7. При лечении плевритов туберкулезной природы назначают одновременно 2-3 противотуберкулезных препарата.
8. Физиотерапевтическое лечение оказывает рассасывающее действие и ускоряет выздоровление. Сухой плеврит с умеренной температурой лечат компрессами с водкой, проводят электрофорез с хлористым кальцием.
При рассасывании экссудата для предотвращения образования спаек выполняют электрофорез с гепарином, парафинолечение, применяют дециметровые волны. После ликвидации воспаления рекомендован общий и вибрационный массаж, а так же санаторное лечение в лесных и морских климатических зонах.
Прогноз
При своевременной эвакуации содержимого и назначения эффективного антибиотика плевриты полностью вылечиваются.
Без лечения осумкованый гнойный плеврит может самопроизвольно прорваться на поверхность грудной клетки или через бронх, что приводит к резкому появлению большого количества гнойной мокроты.
Если лечение гнойного плеврита отсутствует или является неэффективным, острый плеврит может перейти в хроническую форму. Это происходит в течение 2-3 месяцев при вялом течении процесса, плохой работе иммунной системы.
Лечение недуга
Лечение экссудативного плеврита начинают с удаления образовавшейся в полости плевры жидкости. Кроме этого, подбирается медикаментозная терапия для устранения патологического процесса, который спровоцировал реакцию плевры. Медицинская практика показывает, что чаще всего диагностируется правосторонний экссудативный плеврит, а в запущенных случаях патология протекает в двусторонней форме.
Медикаментозное лечение
- глюкокортикостероиды;
- антибиотики при выявлении пневматической формы болезни;
- диуретические препараты для лечения болезни, спровоцированной циррозом печени;
- цитостатические лекарства назначаются при выявлении опухолей и метастаз;
- туберкулостатические средства показаны при туберкулезном типе болезни, а также при подтверждении диагноза «левосторонний экссудативный плеврит».
В зависимости от индивидуального течения патологии могут дополнительно приниматься противовоспалительные средства, а также:
- спазмолитики;
- анальгетики;
- противокашлевые средства.
После проведения медикаментозной терапии и появления признаков успешного рассасывания экссудата к основному лечению добавляются процедуры общеукрепляющего и восстановительного характера. Больному назначаются специальные дыхательные упражнения и физиотерапевтические процедуры. Такое лечение позволяет в последующем исключить развитие различных поражений легочных. Кроме этого, дополнительно может назначаться кислородное лечение, вливание плазмозаменяющих комплексов и электровибрационный массаж грудной клетки, помогающий облегчить дыхание.
В том случае, если причиной развития экссудативного плеврита стали опухоли злокачественного характера, то основными методами устранения патологии становится химическое лечение и плевродез.
Операция при болезни
- объем скопившейся жидкости достигает второго ребра;
- усиливается давление на окружающие органы за счет экссудата;
- существует опасность нагноения плевры.
В том случае, если скапливается слишком большое количество экссудата, то прибегают к проведению пункции, то есть делают прокол плевры. С помощью такой процедуры удается избавиться от излишнего количества жидкости, нормализовать температуру, снять одышку и распрямить преобразовавшееся легкое. В ходе такого вмешательства с помощью полой иглы высасывают содержимое плевральной полости, делают ее спринцевание и вводят необходимые медицинские препараты. Обычно для этой цели используются антибиотики и протеолитические ферменты, а также средства противоопухолевого действия.
Прокол плевры выполняется с соблюдением всех правил стерильности и используется местное обезболивание. В том случае, если необходимо удалить скопление большого объема жидкости и воздуха, то выполняют такую процедуру не спеша, что позволяет избежать смещения средостения. Полученные в процессе такой процедуры пробы жидкости отправляются в лабораторию на исследование.
Важно помнить о том, что прогноз при лечении экссудативного плеврита определяется следующими факторами:
- своевременное выявление патологии;
- назначение эффективной медикаментозной терапии и физиотерапевтических процедур.
При подтверждении диагноза «экссудативный плеврит» пациент нуждается в особом уходе, который включает в себя организацию полноценного питания небольшими порциями и обильного питья. Кроме этого, необходимо организовать пациенту спокойную обстановку
Важно соблюдать все назначения и указания специалиста не периодически, а постоянно
Симптомы
Клинические признаки экссудативного плеврита появляются медленно и постепенно, с последующим повышением температуры тела, достигающей субфебрильных цифр.
Когда перед экссудативным плевритом наблюдался сухой плеврит, больной жалуется на острые, сильные боли в грудной области, усиливающиеся при глубоком дыхании.
Далее постепенно появляется тяжесть в грудной клетке, пациентов мучает одышка и сухой кашель, потливость, общая слабость, снижение аппетита.
Больные должны принимать определенную позицию тела – они укладываются на болезненную сторону. При внешнем осмотре врачом пульмонологом или терапевтом отмечается синюшность кожных покровов, набухшие шейные вены, выраженная одышка, резкое увеличение объема грудной клетки на стороне поражения, приглаженность или выпирание промежутков между ребрами.
Также визуально можно отметить снижение экскурсии нижнего края грудной клетки во время вдоха на стороне поражения. Редким патогномоничным симптомом при экссудативном плеврите является оттек, утолщение складки кожи в области грудной клетке, на стороне поражения – симптом Винтриха.
При проверке голосового дрожания грудной клетки, над областью наличия жидкости оно будет резко ослаблено. Перкуторно над областью скопления экссудата отмечается тупой бедренный звук. Если процесс имеет левосторонний характер, то типично исчезновение пространства Траубе и сдвиг сердца в здоровую сторону. При выслушивании легких пациента может не определяться везикулярное дыхание. Иногда можно выслушать бронхиальное дыхание. Над верхней границей выпота иногда выслушивается шум, трение плевральных листков.
В редких случаях у пациентов после обратного развития экссудативного процесса остаются спайки листков плевры. Появление этих спаек может повлечь за собой развитие осумкованного плеврита, который очень плохо поддается обратному развитию.
Диагностика
Врач-пульмонолог ставит диагноз на основании жалоб пациента, клинических проявлений и данных дополнительных методов исследования:
- Клинический анализ крови (отмечается нейтрофильный лейкоцитоз со сдвигом влево, фрагментация ядер лейкоцитов, повышенная скорость оседания эритроцитов, а так же анемия нормо- или гиполхромии).
- Клинический анализ мочи (во время явных проявлений заболевания выявляется протеинурия в моче).
- Биохимическое исследование крови (диспротеинемия, сниженное содержание альбуминов, повышение показателей острой фазы, повышение цитолитических ферментов).
- Плевральная пункция (исследование экссудата).
- Рентгенологическое исследование легких (выявляется при количестве выпота от трехсот миллилитров).
- Компьютерная томография (КТ) легких – хорошо выявляется осумкованные плевриты.
- Ультразвуковое исследование (УЗИ) – определение наличия экссудата в различных положения тела (лежа, сидя, стоя).
Когда следует обратиться к врачу
При возникновении первых симптомов плеврита легких у взрослых необходимо посетить врача. Это болезнь, которая не устраняется сама по себе. Любое промедление может грозить тяжелыми последствиями,. Если признаки плеврита дают о себе знать, то вам необходимо позвонить в клинику и записаться к доктору.
Те пациенты, которые не могут свободно передвигаться по причине острой боли, должны занять специальное положение при плеврите. Для этого нужно лечь на пораженную сторону, чтобы максимально оградить грудную клетку от шевелений. Это позволит уменьшить болевой синдром.
АО «Медицина» (клиника академика Ройтберга) находится в ЦАО по адресу: 2-й Тверской-Ямской пер., 10 (м. «Маяковская», м. «Белорусская», м. «Новослободская», м.«Тверская», м.«Чеховская»).
Методы диагностики плеврита
Диагностика экссудативного плеврита — задача для опытного специалиста. Для определения природы болезни и количества скопившейся жидкости необходимо качественное разностороннее обследование. Важную роль играют лабораторные анализы и инструментальные методы:
- внешний осмотр поможет врачу выявить некоторые косвенные признаки плеврита — изменение формы грудной клетки, синюшность кожи и слизистых. Аускультация лёгких (выслушивание) — метод, применяющийся с незапамятных времён. В нормальных условиях с помощью простого прибора фонендоскопа над лёгкими можно услышать хорошо различимый шум расширяющихся на вдохе альвеол. Жидкость в плевральной полости сильно заглушают этот звук. Эта особенность без труда улавливается специалистом;
- анализ крови — стандартный метод диагностики, который требуется выполнить независимо от предполагаемого диагноза. Воспаление характерным образом меняет состав крови: увеличивается число белых клеток крови лейкоцитов и СОЭ (скорость оседания красных клеток крови эритроцитов на дно пробирки);
- лёгкие и плевра — самые подходящие в организме объекты для исследования методом рентгенографии. Плотные рёбра и воздух в лёгких создают отличный световой контраст. На этом фоне хорошо диагностируются воспалительные очаги и опухоли. Скопление жидкости на снимке выглядит плотным и полностью загораживает собой другие детали. Уровень жидкости в плевральной полости из-за её анатомических особенностей выглядит на снимке не горизонтальным, а косым. По расположению этой линии можно приблизительно оценить количество жидкости в плевральной полости.
- томография — метод более подробной диагностики анатомии лёгких. КТ для построения изображения использует рентгеновские лучи, МРТ — явление ядерно-магнитного резонанса. Снимки, сделанные на разных уровнях, позволяют выявить очаги пневмонии, опухоли, туберкулёзные изменения. Кроме того, КТ и МРТ позволяют с большой точностью оценить количество жидкости, скопившейся в плевральной полости;
- для диагностики природы плеврита исследуется жидкость, взятая с помощью шприца через прокол грудной стенки (плевральная пункция). Изучение материала проводится несколькими способами. Обнаружение белка и лейкоцитов доказывает воспалительный характер жидкости. Под микроскопом специалист обнаружит микробов и клетки злокачественной опухоли. Для определения конкретного вида бактерии-возбудителя жидкость помещается на питательную среду и выдерживается при температуре тела. Выросшие бактерии изучается под микроскопом и с помощью биохимических анализов, что позволяет установить их конкретную видовую принадлежность;
- торакоскопия — современный метод диагностики лёгочных недугов. Через прокол в плевральную полость вводится миниатюрная видеокамера, которая позволяет сделать осмотр висцеральной и париетальной плевры. Во время процедуры специальным инструментом забирается участок плевры и лёгкого. Полученный материал после подготовки и окрашивания изучается под микроскопом. Именно гистология часто ставит точку в окончательном диагнозе;
- при подозрении на инфекционную природу плеврита исследуется кровь на наличие специфических белков-антител методом иммуноферментного анализа и полимеразной цепной реакции.
Виды плеврита
Классификация плеврита производится следующим образом:
По характеру воспаления:
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.
Описание
Плеврит — это воспаление, развивающееся в плевре — тонкой мембране эпителия, покрывающего легкие и выстилающего грудную полость внутри.
Описание плеврита
Заболевание характеризуется появлением воспалительных процессов в плевре, интенсивной болезненностью в грудной клетке при совершении вдохов, трудностями дыхания. Сухой кашель вызывает еще более сильные симптомы, болезненные ощущения отдают в область живота и плечей. Таким образом, боль ощущается по всему телу, может возникнуть одышка. Из-за скопления жидкости в полости плевры появляется лихорадочный синдром, слабость, а также повышение температуры до 38 градусов. Появление синюшного оттенка лица и вздутие шейных вен могут указывать на отек легких.
Причины плеврита
- Слабый иммунитет, который не способен справиться с инфекцией. Небольшая простуда или переохлаждение могут привести к воспалительным процессам в плевре.
- Заболевание может стать последствием других патологий, таких как пневмония, туберкулез, тромбоз, инфаркт.
- Основной причиной плеврита является проникновение инфекции и различных возбудителей серьезных болезней — стафилококковой, кишечной, трепонем и других, в кровеносную систему.
Плеврит у детей
Заболевание является осложнением пневмонии. Возбудителями патологии являются различные бактерии, в раннем возрасте это пневмо- и стрептококки. У детей старшего возраста болезнь могут спровоцировать аллергические реакции.
Тяжесть патологии зависит от характера болезни, возраста малыша, его иммунитета. Плеврит может быть односторонним, если он гнойный, или двухсторонним, если он серозный. Определить заболевание у детей бывает трудно, так как симптомы очень разнообразны: может появиться одышка, температура, ухудшение общего состояния.
В терапии используют нестероидные противовоспалительные медикаменты, глюкокортикостероиды, анальгетики, физиотерапию, лечебную физкультуру.
Классификация плеврита
Существуют следующие виды плеврита, в зависимости от характера заболевания:
- Инфекционный — спровоцирован различными возбудителями.
- Неинфекционный — развившийся из-за другой патологии, например, ревматизма, рака легких.
- Идиопатический — появляется по невыясненным причинам.
Формы плеврита по наличию жидкости в плевре:
- Экссудативный. Если жидкости в избытке, это мешает свободному дыханию. В полости могут содержаться гной, лимфа или кровь, которые при лечении необходимо удалить. Гнойная схожая с экссудативной формой, терапия обоих случаев похожа.
- Фибринозный. Характерен сухой кашель с небольшими выделениями, болезненность в груди, теле, упадок сил. Фибринозный тип развивается при недостаточности жидкости, вызывает дискомфорт при дыхании. Такая форма названа из-за белка фибрина, который образуется на поверхности плевры.
Выделяют следующие стадии плеврита:
- острый;
- подострый;
- хронический.
Осложнения и последствия плеврита
Исход болезни зависит от причин ее возникновения. В случае хронического течения патологии. Не исключено развитие спаечных процессов в полости плевры. Спайки ограничивают подвижную способность легких, снижают дыхательный объем. Также может произойти зарастание полости плевры с соединительнотканными волокнами, что в свою очередь приводит к дыхательной недостаточности.
Болезнь может спровоцировать зарастание щелей между полостями, возникновение массивных шварт, уплотнение листков, а также развитие патологического процесса — пневмосклероза. Нелеченное заболевание может привести к интоксикации. Гнойная форма требует хирургического вмешательства. Из самых серьезных последствий плеврита можно отметить онкологические болезни, некроз тканей.
Прогноз плеврита при вовремя проведённой и адекватной терапии вполне благоприятный.