Экстрасистолия на экг
Содержание:
- Причины развития
- Диагностика
- Желудочковая экстрасистолия
- Методы диагностики
- Виды предсердных экстрасистолий
- Последствия – что будет, если не лечить?
- Диагностика
- Современный подход к диагностике и лечению желудочковой экстрасистолии
- Из-за чего возникает предсердная экстрасистолия?
- Виды и стадии заболевания
- Пароксизмальная форма сердцебиения
- Лечение экстрасистолии
- Что собой представляет?
- Осложнения и прогноз
Причины развития
Нарушение работы и заболевания сердца – основные причины, по которым развивается ЖЭС. Также желудочковую аритмию может спровоцировать тяжелая физическая работа, хронические стрессы и прочие негативные воздействия на организм.
Со стороны кардиологических патологий:
Прием некоторых лекарственных средств (неверно подобранная дозировка, самолечение) также может повлиять на работу сердца:
- Сахарный диабет 2 типа. Одним серьезных из осложнений заболевания, связанного с нарушением углеводного баланса является диабетическая автономная нейропатия, поражающая нервные волокна. В дальнейшем это приводит к изменению работы сердца, что «автоматически» вызывает аритмию.
- Гиперфункция щитовидной железы (средняя и тяжелая степень тиреотоксикоза). В медицине существует такое понятие, как «тиреотоксическое сердце», характеризующееся как комплекс сердечных нарушений – гиперфункция, кардиосклероз, сердечная недостаточность, экстрасистолия.
- При заболеваниях надпочечников происходит повышенная выработка альдостерона, который в свою очередь приводит к гипертензии и нарушению обмена веществ, что взаимосвязано с работой миокарда.
Желудочковая экстрасистолия не органического характера (когда нет сопутствующих сердечных заболеваний), вызвавшаяся провоцирующим фактором, зачастую носит функциональную форму. Если убрать негативный аспект, то во многих случаях ритм приходит в норму.
Функциональные факторы желудочковой экстрасистолии:
- Нарушение электролитного баланса (снижение или превышение калия, кальция и натрия в крови). Основными причинами развития состояния является изменение мочеиспускания (быстрая выработка или наоборот, задержка мочи), нарушение питания, посттравматические и послеоперационные состояния, поражение печени, хирургическое вмешательство на тонкий кишечник.
- Злоупотребление токсическими веществами (курение, алкогольная и наркотическая зависимость). Это приводит к тахикардии, изменению вещественного обмена и нарушению питания миокарда.
- Расстройства вегетативной нервной системы вследствие соматотрофного изменения (неврозы, психозы, панические атаки) и поражения подкорковых структур (возникает при травмах головного мозга и патологий центральной нервной системы). Это напрямую влияет на работу сердца, также провоцирует скачки артериального давления.
Желудочковые экстрасистолии нарушают весь сердечный ритм. Патологические импульсы со временем оказывают отрицательное воздействие на миокард и организм в целом.
Диагностика
Любой вид экстрасистолии нуждается в комплексном обследовании. Заподозрить подобного рода аритмию можно при проведении первичного осмотра больного. После выяснения имеющих симптомов, прослушивания и сбора анамнеза пациента направляют на обязательные инструментальные обследования.
Для выявления предсердной экстрасистолии используют такие методы:
| УЗИ сердца | Позволяет увидеть изменения в размерах левого и правого предсердия и определить есть ли на сердце органические поражения в виде рубцеваний, которые относятся к причинам появления аритмии. |
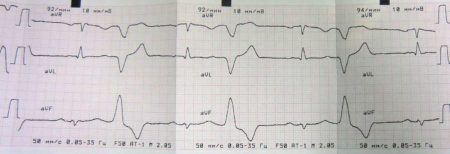
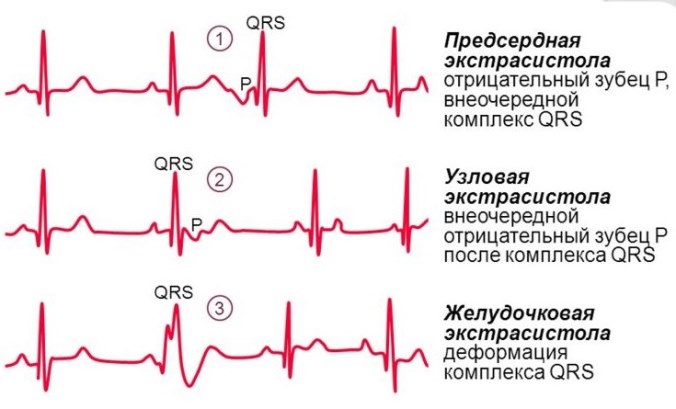
| Электрокардиограмма под нагрузкой и в состоянии покоя | Самой часто применяемой и недорогой процедурой является ЭКГ. Электрокардиограмма относится к обязательным методам диагностики, используемой при подозрении на любую сердечную патологию. Этот метод позволяет зафиксировать каждое сердечное сокращение и его импульсы на снимке, по которым сразу можно определить наличие и тип аритмии.На ЭКГ признаки предсердной экстрасистолии видны по следующим показаниям:
|
| Суточное Холтеровское мониторирование | Проводится по принципу ЭКГ, только при этой процедуре наблюдение за работой сердца происходит в течение суток. Метод позволяет определить связь аритмии между состоянием покоя и лёгких нагрузках. |
| Анализы крови и мочи | Лабораторная диагностика необходима для выявления внутренних заболеваний органов или наличия инфекции в крови, ведь все эти факторы также влияют на развитие предсердной экстрасистолии. |
Только после проведения полной диагностики можно определить тип и тяжесть заболевания, понять, что именно спровоцировало его возникновение и определиться с выбором терапии.
Желудочковая экстрасистолия
Под желудочковой экстрасистолией подразумевается один из видов нарушения сердечного ритма, который характеризуется внеочередными сокращениями миокарда желудочков. Такая патология, в отличие от суправентрикулярной тахикардии, связана обычно не с функциональными нарушениями регуляции сердечной деятельности, а с некоторыми органическими изменениями миокарда.
В основе патогенеза лежит нарушение электрической однородности миокарда вследствие воспалительных заболеваний или рубцовых изменений (к примеру, после перенесенного инфаркта миокарда). В результате в сердечной мышце желудочков появляется очаг повышенного автоматизма и возбудимости, который генерирует нервный импульс, проходящий по проводящей системе и вызывающий внеочередное сокращение миокарда.
Методы диагностики
Для постановки диагноза экстрасистолической аритмии необходимо электрокардиографическое исследование и холтеровское мониторирование. Кардиограмма покажет вид аритмии и состояние сердечной мышцы.
При подозрении на ЖЭС следует обратиться к врачу для подтверждения диагноза. В качестве диагностики используются следующие методы:
- сбор анамнеза;
- лабораторные обследования (общий анализ крови, мочи, биохимический анализ крови, ревматологические и иммунологические пробы);
- инструментальные исследования (ЭКГ, УЗИ сердца, мониторирование ЭКГ по Холтеру, коронароангиография).
Признаки желудочковой аритмии на ЭКГ:
- сегменты S, Т и QRS разной направленности;
- компенсаторная пауза;
- искривление преждевременного желудочного комплекса;
- зубец Р отсутствует.
В качестве консервативного лечения назначаются следующие препараты:
- «Новокаинамид»;
- «Кординорм»;
- «Амиодарон»;
- «Верапамил»;
- «Каптоприл»;
- «Аспирин».
Для установки диагноза необходима консультация врача-кардиолога. На основании осмотра и сбора жалоб назначаются диагностические мероприятия. Проводятся следующие исследования:
- электрокардиограмма: показывает ритм пульсации и работу сердечной мышцы;
- эхокардиограмма: оценивает кровообращение, давление в легочной артерии;
- электрокардиография методом Холтера: круглосуточное наблюдение за работой сердца;
- магнитно-резонансная томография: состояние сердца, сосудов;
- коронароангиография: показывает кровоток в артериях сердца;
- вентрикулография: рентгенологическое обследование сердца;
- эхокардиоскопия: ультразвуковое исследование;
- велоэргометрия: исследование частоты пульсации при физических нагрузках.
Для выявления общих заболеваний, провоцирующих сбои пульсации, проводится диагностика организма. На основании результатов определяется необходимость консультации профильных врачей. Основные диагностические мероприятия:
- общие анализы (кровь, моча);
- биохимический анализ крови;
- анализ крови на наличие инфекционных заболеваний (ВИЧ, гепатиты, сифилис);
- рентгенография грудной клетки;
- ультразвуковое исследование.
Также врач должен выяснить данные анамнеза у пациента:
- болел ли он или его родители сердечно-сосудистыми заболеваниями;
- распорядок дня;
- наличие вредных привычек;
- психологическое состояние.
Аускультация (прослушивание) позволяет выявить преждевременный І и ІІ тон. Первый тон звучит сильнее, так как желудочки не наполняются полностью жидкостью. Второй прослушивается глуше, потому что в аорту и легочную артерию также не поступает достаточного количества крови.
При прощупывании лучевой артерии, сначала наблюдается волна, после которой происходит выпадения пульса. Это также свидетельствует, что при сокращении желудочки не до конца наполняются кровью.
Для диагностики органической экстрасистолии могут понадобиться анализ МРТ, УЗИ грудной клетки и ЭхоКГ.
https://youtube.com/watch?v=VdWTByQXqYE
https://youtube.com/watch?v=_CnU2WMXgto
Виды предсердных экстрасистолий
Если внеочередное сокращение проявляется единичными случаями, говорят о единичной экстрасистоле. Патологическими являются единичные эктопические сокращения, которые повторяются с постоянной закономерностью через определенное количество нормальных интервалов и называются аллоритмиями:
- Бигеминия. Нормальные импульсы чередуются с эктопическими.
- Тригеминия. Экстрасистола появляется на каждом третьем сокращении.
- Квадригеминия – на каждом четвертом.
Если эктопические сокращения повторяются два раза подряд, говорят о парных экстрасистолах.
Очаг эктопического возбуждения может быть постоянным, находиться в одном месте. Такие монотопные экстрасистолы имеют постоянную ЭКГ-картину.
Очаги возбуждения могут возникать и в разных участках предсердия. Такие политопные экстрасистолы имеют непостоянную ЭКГ-картину. По тяжести последствий, осложнений и вызвавших их причин этот вид патологии более серьезный.
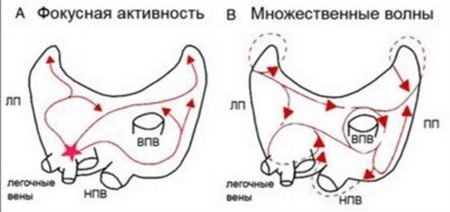 Схема прохождения импульсов
Схема прохождения импульсов
На кардиограмме предэкстрасистолический интервал позволяет определить расположение очага эктопического возбуждения относительно синусового узла. Этот интервал называют интервалом сцепления, так как он отражает время возникновения экстрасистолы после синусового импульса, который ее и вызвал.
Монотопная экстрасистолия на ЭКГ проявляется одинаковым интервалом сцепления в каждом периоде. Политопность будет характеризоваться разнодлинными периодами сцепления, разными вариациями формы зубца P.
От расположения эктопического очага зависит скорость возникновения экстрасистолы относительно предыдущего такта. По этому признаку выделяют раннюю и позднюю экстрасистолу.
Поздние экстрасистолические возбуждения предсердий проводятся к желудочкам сердца без задержки (зубец P расположен в отдалении от предыдущего зубца T, в пределах 20 мс, присутствует нормальный комплекс QRS).
Ранние экстрасистолы имеют картину аберрантного провождения импульса к желудочкам. В этом случае эктопический импульс застает ножки Гиса и клетки Пуркинье в состоянии полной или относительной рефрактерности. При замедленном проведении, которое проходит по левой ножке Гиса (правая остается в рефрактерном состоянии более продолжительное время), и ЭКГ может показать разные по форме комплексы, похожие на желудочковые экстрасистолы с изменениями по типу блокады правой ножки пучка Гиса.
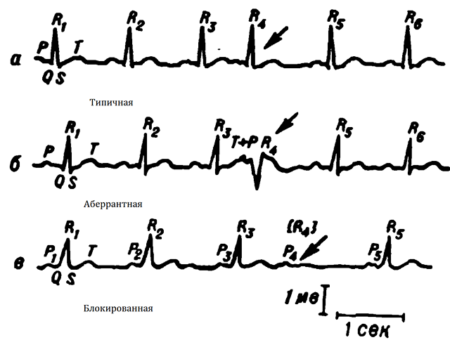 ЭКГ во втором отведении типичной, аберрантной и блокированной экстрасистолы
ЭКГ во втором отведении типичной, аберрантной и блокированной экстрасистолы
Если возбуждение застает желудочки в абсолютной рефракции, то импульс не проходит, и желудочки не сокращаются. В этом случае на ЭКГ после зубца P комплекс QRS отсутствует. Такой тип предсердной экстрасистолы называется блокированной.
Последствия – что будет, если не лечить?
Прогноз ЖЭС полностью зависит от тяжести нарушения импульса и степени дисфункции желудочков. При выраженных патологических изменениях в миокарде экстрасистолы могут вызвать мерцание предсердий и желудочков, стойкую тахикардию, что в будущем чревато развитием летального исхода.
Если внеочередной удар во время расслабления желудочков совпадает с сокращением предсердий, то кровь, не опорожнив верхние отсеки, поступает обратно в нижние камеры сердца. Такая особенность провоцирует развитие тромбообразования.
Это состояние опасно тем, что сгусток, состоящий из кровяных клеток, при попадании в кровеносное русло становится причиной тромбоэмболии. При закупорке просвета сосудов, в зависимости от места поражения, возможно развитие таких опасных заболеваний, как инсульт (поражение сосудов головного мозга), инфаркт (поражение сердца) и ишемия (нарушение кровоснабжения внутренних органов и конечностей).
Чтобы не допустить осложнений, важно вовремя обратиться к специалисту (кардиологу). Правильно назначенное лечение и выполнение всех рекомендаций – залог быстрого выздоровления
Диагностика
Установленные отдельные признаки не являются достаточным основанием для формирования однозначного диагноза и назначения лечения. Для этого требуется комплекс исследований, включающий такие методы:
- подробное выяснение субъективных ощущений пациента на данный момент;
- уточнение времени появления первых признаков заболевания – одышки, «провалов» в сердцебиении, «сосущей» боли;
- выяснение образа жизни пациента – употребление спиртного, курение, переносимые физические нагрузки, наличие вредных для сердца условий труда;
- установление генетической предрасположенности – не болеют ли сердечными болезнями родители и другие предки, близкие (единокровные) родственники;
- УЗИ области сердца;
- наличие других хронических либо перенесенных заболеваний, совершенных хирургических вмешательств;
- анализ психоэмоционального состояния, ведь должны быть отмечены такие состояния – подавленность, вялость, безынициативность, равнодушие;
- получение данных электрокардиографии (ЭКГ), что даст четкое представление о наличии и формах экстрасистолии;
- Магнитно-резонансная томография;
- возможное проведение холтеровского наблюдения – запись деятельности сердца в течение суток с применением миниатюрного ЭКГ-регистратора;
- возможное проведение нагрузочных тестов – предложить пациенту совершить подъем по лестнице, сделать несколько приседаний, покрутить педали на велотренажере или пройтись по беговой дорожке (тредмил-тест);
- введение в сердце специального электрода, чтобы провести искусственные сокращения предсердий и желудочков, а далее небольшими импульсами вызвать стимуляцию сердца при параллельной записи данных на ЭКГ.
Экстракардиальные (не вызванные заболеваниями собственно сердца) причины также не должны исключаться. Для проверки делаются анализы крови и мочи, а также гормонального фона.
Современный подход к диагностике и лечению желудочковой экстрасистолии
Желудочковая экстрасистолия (ЖЭ) – одно из часто встречающихся нарушений ритма, связанное с повышенной электрической активностью миокарда желудочков, проявляющееся внеочередным, не связанным с синусовым, возбуждением (сокращением) сердца.
Этиология ЖЭ многофакторная, идиопатическая (не связана с какой либо органической патологией), ЖЭ на фоне органических, диспластических, склеротических, рубцовых изменений, дилатации, гипертрофии, миокарда желудочков.
Пациенты с ЖЭ жалуются на перебои в работе сердца, иногда связанную с этим общую слабость головокружение и даже обмороки (синкопы).
В сочетании со сниженной фракцией выброса сердца и перенесенным инфарктом миокарда, ЖЭ является предиктором внезапной смерти пациентов.
Основным методом диагностики ЖЭ является электрокардиография (ЭКГ), которая позволяет не только установить диагноз, но и с достаточно большой долей вероятности, определить локализацию эктопии, а при суточной её записи – абсолютное количество экстрасистол. Существует ряд классификаций ЖЭ, наиболее употребляемая из них, классификация B.Lown и M.
Wolf (1971), по которой желудочковая экстрасистолия делится на пять градаций: 0 – отсутствие ЖЭ, 1 – редкая монотопная до 30 в час, 2 – частая монотопная более 30 в час, 3 – полиморфная ЖЭ, 4 – А спаренные ЖЭ, Б – залповые ЖЭ, пробежки желудочковой тахикардии (3 и более комплексов), 5 – ранние ЖЭ R на Т.
Однако, позднее по данным некоторых исследований было установлено, что ранние экстрасистолы не несут такой большой прогностической нагрузки, и была принята исправленная классификация (B.Lown и M.Wolf (1971), в модификации M.Ryan и сотр.
(1975)): отсутствие ЖЭ за 24 часа мониторного наблюдения – 0; не более 30 ЖЭ за любой час мониторирования – I; более 30 эктопических желудочковых комплексов за любой час мониторирования – II; полиморфные ЖЭ – III; мономорфные парные ЖЭ – IV-А; полиморфные парные ЖЭ – IV-Б; желудочковая тахикардия (ЖТ)- три или более подряд ЖЭ с частотой более 100 в 1 мин) – V. 3-5 функциональные классы авторами отнесены к экстрасистолии высоких градаций. Пациенты с редкой бессимптомной ЖЭ не нуждаются в антиаритмической терапии (ААТ). Частая монотопная ЖЭ (4, 5 градаций) без органической природы (идиопатическая) подлежит ААТ, при этом чаще всего используются препараты I класса по классификации Vaughan Williams E.M. 1984 (Этацизин, Пропафенон), при неэффективности III класса (d-Соталол, Амиодарон). При отсутствии эффекта от адекватной медикаментозной терапии и количестве экстрасистол 10 тысяч в сутки и более, либо при возврате ЖЭ после отмены антиаритмиков, показано оперативное лечение, катетерная радиочастотная деструкция экстрасистолического очага (рис. 1 – 3), эффективность которой составляет более 90%. ЖЭ, связанная с электролитными нарушениями (гипокалиемия), требует коррекции этих нарушений.
Таким образом, желудочковая экстрасистолия – весьма серьёзная проблема, больные, страдающие ей, нуждаются в тщательном обследовании, постоянном наблюдении, адекватной антиаритмической терапии и коррекции патологии, лежащей в основе возникновения эктопии. Все эти пациенты должны быть консультированы врачом-аритмологом.
В настоящее время в Клинической больнице №1 Управления делами Президента РФ, г.
Москва, на базе отделения рентгенхиругических методов диагностики и лечении успешно работает аритмологическая служба, в арсенале которой имеется самое современное оборудование и расходные материалы лучших мировых фирм-производителей. В отделении выполняется весь спектр высокотехнологических исследований и операций при любых нарушениях ритма.
Мезенцев П. В., к.м.н. Закарян Н. В.
Статья добавлена 9 января 2013 г.
Из-за чего возникает предсердная экстрасистолия?
Прогрессирование предсердной экстрасистолии происходит в зависимости от факторов, влияющих на возникновение патологии. Среди них могут быть как заболевания и хронические патологии, так и иные факторы, негативно сказывающиеся на сердце.
К заболеваниям, относят патологии сердца, так как преимущественно они влияют на появление предсердной экстрасистолии:
- Замена клеток сердца рубцовыми тканями (Кардиосклероз);
- Поражение сердца, вызванное нарушение кровотока, либо тромбированием сосудов сердца (Инфаркт);
- Воспаление мышцы сердца (Миокардит);
- Врожденные и приобретенные пороки сердца;
- Различные виды стенокардии;
- При нарушениях белкового обмена (Амилоидоз);
- Артериальная гипертензия;
- Саркоидоз (хроническое воспалительное заболевание, которое поражает многие органы);
- и другие патологии.
Некоторые факторы функционального типа провоцируют появление экстрасистолии:
- Употребление спиртных напитков;
- Прием наркотических средств;
- Курение;
- Стрессовые состояния, психологические отклонения, перенапряжение;
- Частые употребления кофеина, энергетиков, крепко заваренного чая и острой еды;
- Во время вынашивания ребенка, а также в периоды менструации;
- Вегетососудистая дистония;
- Нехватка в организме калия;
- Низкий гемоглобин.
Определенные виды лекарств, при употреблении, провоцируют предсердную экстрасистолию:
- Антидепрессанты;
- Симпатолитики;
- Пирацетам;
- Амитриптилин;
- Глюкокортикоиды;
- Оральные контрацептивы.
Средней возрастной категории следует контролировать потребление кофеина и сигарет в день, а также понизить стрессовую составляющую. Это поможет с большим шансом предотвратить появление предсердной экстрасистолии.
Виды и стадии заболевания
Если учитывать количество появляющихся последовательных сокращений, то можно определить одиночные предсердные несвоевременные сокращения сердца, триплетов. Это происходит при прохождении непериодичных сокращений подряд. Этот факт называют тахикардией неустойчивого характера. Если экстрасистолы выстраиваются в определённом порядке, они называются аллоритмией, которая в свою очередь разделена на несколько видов:
Строение сердца
- бигеминия – каждый нормальный импульс «преследуется» патологическим, что создаёт последствие;
- тригеминия – аритмические сокращения образуются с периодичной точностью, каждое третье;
- квадригеминия – здесь уже периодичность меняется на 4 сокращения.
По очагу образования импульсов делят на два типа:
- Монотопные – участок образования совпадает, одно и то же место возникновения;
- Политопные – место возникновение различное, импульс возникает в разных участках.
Различие по степени происходит согласно взаимоотношениям с последним комплексом желудочка:
- ранняя степень – считают сокращения, выходящие из нормы в течение одного часа. Допустимая норма составляет не больше 30;
- поздняя степень – допустимая норма составляет больше 30.
Дальше разделяют на политопные экстрасистолы и парные.
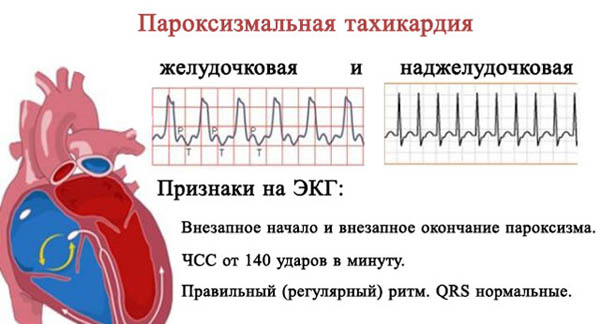
Пароксизмальная форма сердцебиения
Возвратная тахикардия желудочков проявляется в виде коротких приступов – пароксизмов. Этот вид аритмии характеризуется более активной работой сердца, чем обычно.
При пароксизмальной тахикардии на ЭКГ зафиксирован цикл из 15– 20 экстрасистол. Приступы наблюдаются при органической патологии, а провоцируют их возникновение физическое и эмоциональное перенапряжение, курение. Употребления алкоголя и кофе также вызывают активацию симпато-адреналовой системы с развитием пароксизма сердцебиения.
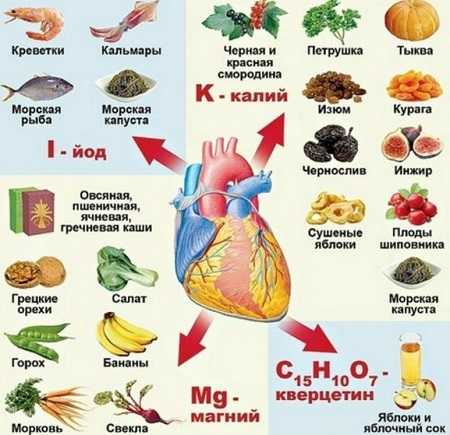
У здоровых людей тахикардия возникает внезапно, без видимой причины. При отсутствии патологии сердца лечение не требуется. Рекомендуется соблюдать режим дня, перейти на сбалансированную диету, избегать стрессов и физического перенапряжения. В рацион необходимо добавлять продукты, содержащие магний, калий и кальций.
Лечение экстрасистолии

А это может кончиться внезапной смертью. Именно
поэтому больные с потенциально злокачественными экстрасистолами нуждаются в обязательном лечении. Какие показания к лечению? Плохая переносимость экстрасистол.
Даже если они вполне безобидные, но человек испытывает дискомфорт, это служит поводом для лечения. Во-вторых, если причиной экстрасистолий служит серьезное заболеваний сердца: порок сердца, миокардит, ИБС.
В-третьих, частые экстрасистолии: более 720 экстрасистол в сутки. При предсердных экстрасистолах назначают бета-блокаторы. Как вариант, может быть назначен метопролол, о котором пишет читатель, в дозе 50-100 мг в сутки.
Так как метопролол требует 2-3-кратного приема, более удобно пить бисопролол (конкор) 5-10 мг в сутки. Лечение при серьезных заболеваниях сердца может быть пожизненным, так как подобным образом мы предупреждаем более серьезные нарушения ритма.
Если же речь идет о плохой переносимости экстрасистол в отсутствие серьезных заболеваний сердца, то курсы бывают короткими. Например, стал человек больше нервничать, пусть недельку попьет конкор, поедет в отпуск, расслабится, успокоится, таблетки не нужны.
Цель — снять неприятные ощущения. В данном случае лекарства выполняют роль костыля для сломанной ноги: когда кость срастется, вы его бросите. Если бета-блокаторы противопоказаны по каким-то поводам, могут назначаться препараты верапамила в среднесуточной дозе 120-240-320 мг.
Препараты для лечения экстрасистолии сердца
Существуют и более серьезные антарктические препараты — кордарон (амиодарон), соталол и др., но при предсердной экстрасистолии они используются редко. Ими проводят терапию желудочковой экстрасистолии, если лечение необходимо. Выбор препарата — не простое дело для врача.
Вспомогательную роль может иметь настойка боярышника, а в случае если экстрасистолы вызваны стрессом, — различные седативные средства, как растительные (пустырник), так и медикаментозные (феназепам, клоназепам и др.).
Стоит помнить, что к ним же относятся знаменитые валокордин, корвалол, основным компонентом которых является сильное снотворное и успокаивающее средство — фенобарбитал.
Основной критерий эффективности лечения аритмии — это результаты повторного Холтеровского мониторирования (снижение количества экстрасистол на 75-80%). Его можно проводить через месяц после приема бета-блокаторов, а дальше, если все препараты хорошо подобраны, можно проводить мониторирование 1 раз в год.
При частых упорных экстрасистолах применяют хирургическое лечение, которое возможно только после проведения так называемого электрофизиологического исследования (ЭФИ). Оно проводится в крупных кардиологических центрах.
Прогноз заболевания
Если в предсердиях или в желудочках при ЭФИ выявляют один очаг аритмии, то в последующем его можно просто уничтожить, подведя катетер к сердцу. Такая процедура называется «радиочастотная абляция» (РЧА).
Больной реально вылечивается, потому что именно тот участок «взбесившейся» электрической активности просто уничтожается. После процедуры человек может попрощаться со своим диагнозом, если новый очаг не возникнет.
При более тяжелых заболеваниях (не бывает одного такого участка) нет технической возможности провести такую процедуру. Но, повторюсь, процедура возможна только после ЭФИ. Подводя итог, могу сказать, что для высокого, сутулого молодого человека с пролапсом митрального клапана, который пошел в армию с 500 предсердными экстрасистолами, ничем плохим подобная ситуация не грозит.
А вот 54-летний больной, который перенес инфаркт, имеет шанс однажды утром не проснуться. Поэтому я и призываю своих пациентов не заниматься самолечением, а проводить регулярные обследования, чтобы выявить малейшие нарушения в работе сердца на ранних этапах.
И помните, что очень многое зависит от вас самих: Соблюдение режима труда и отдыха, правильное питание, отказ от вредных привычек гарантируют вам бесперебойную работу сердца. Экстрасистолия сердца управляема!
https://youtube.com/watch?v=zKuboaDm9kM
Антиаритмические препараты при экстрасистолических нарушениях способствуют понижению уровня проводимости в отделах сердца, предупреждению развития систолических шумов органического характера и экстрасистол суправентрикулярной формы. После приема антиаритмиков значительно снижается сила сокращений в миокарде и нормализуется их частота.
Что собой представляет?
Экстрасистолия — это несвоевременно возникающий процесс деполяризации и сокращения кроветворного органа и его отделов. Возникает в результате появлением одного или нескольких импульсов эктопического происхождения с нарушением последовательности сердечных сокращений.
Патологический процесс диагностируют у 60-70% пациентов. У детей он носит нейрогенный характер, а обнаружить его можно только во время прохождение медицинских комиссий перед детским садом или школой. У взрослых функциональные экстрасистолы образуются в результате курения, стресса, употребления горячительных напитков или кофе.
Отличается аритмия от экстрасистолии по следующим признакам:
- более длительные приступы, а при их появлении сердце начинает сильно «трепетать» и внеочередные сокращения могут стать причиной ощущения толчка в сердце;
- наблюдается заметное возрастание частоты сердечный сокращений – иногда до 400 уд/мин;
- могут меняться показатели артериального давления.
Однако в целом эти нарушения имеют схожие признаки. Отличие мерцательной аритмии – это неопасная болезнь сердца, но ее приступы иногда доставляют пациенту сильные неудобства. Неопасной является и экстрасистолия, которую могут обнаружить, как у больных, так и здоровых людей.
Осложнения и прогноз
Осложнения в основном возникают при злокачественных вариантах с частыми приступами. К ним относятся желудочковая тахикардия с недостаточностью кровообращения, трепетание/фибрилляция желудочков, ведущая к полной остановке сердечной деятельности.
В других случаях прогноз чаще благоприятный. При соблюдении всех лечебных рекомендаций даже при наличии сопутствующих заболеваний значительно снижается смертность от данного заболевания.
http://zdorovko.info/zheludochkovaya-ekstrasistoliya/
http://medsimptom.org/zheludochkovaya-ekstrasistoliya/
http://www.webmedinfo.ru/zheludochkovaya-ekstrasistoliya.html