Ревматические заболевания
Содержание:
- Ревматолог и его функции
- Лечение ревматизма народными методами
- Диета при ревматизме: рекомендации по питанию
- Ревматизм суставной: причины, симптомы, диагностика, лечение.
- РЕВМАТИЗМ
- Тактика лечения
- Что лечит ревматолог
- Прием ревматолога и основные методы диагностики
- Когда нужно обратиться к ревматологу? — «Бест Клиник»
- Диагностика ревматической болезни сердца
- Ревматизм у детей
- Причины возникновения
- Осложнения ревматической болезни сердца
Ревматолог и его функции
Кто такой ревматолог и что лечит у взрослых указанный специалист? Это врач, занимающийся диагностическими мероприятиями по выявлению болезней соединительной ткани, а также их своевременной терапией. Также в сферу деятельности врача входит лечение широкого спектра патологий суставов.
Поскольку ревматология представляет собой обширную сферу медицины, то специалист должен обладать знаниями в кардиологии, а также иммунологии.
Представленная ниже таблица дает полное представление о том, чем занимается врач-ревматолог.
| Тип заболевания, который лечит специалист | Конкретные патологии, входящие в данный тип |
| Воспаления сосудов (васкулиты) | Болезнь Бюргера, узелковый периартериит, полиангиит, геморрагический васкулит |
| Патологии суставов | Различные формы артрита, в том числе подагра |
| Диффузные заболевания соединительной ткани | Красная волчанка, ревматизм и системный склероз |
| Воспаления в мягких околосуставных тканях | Тендинит, бурсит, фасцит, периартрит |
Терапевт-ревматолог также занимается терапией системных патологий, при которых происходит поражение как соединительной ткани, так и внутренних органов. Это касается системной красной волчанки, склеродермии и ревматизма.
Отличие данного специалиста от ортопеда
Ревматология и ортопедия являются разделами медицины. При этом оба направления имеют различия. Выделяют следующие признаки, чем отличаются ортопед от ревматолога.
| Критерий отличия | Ортопед | Ревматолог |
| Основная функция | Диагностика и терапия болезней опорно-двигательной системы, возникших вследствие врожденных патологий, травм, нарушения развития и первичных заболеваний | Диагностика и лечение патологий соединительной ткани (ревматические заболевания) |
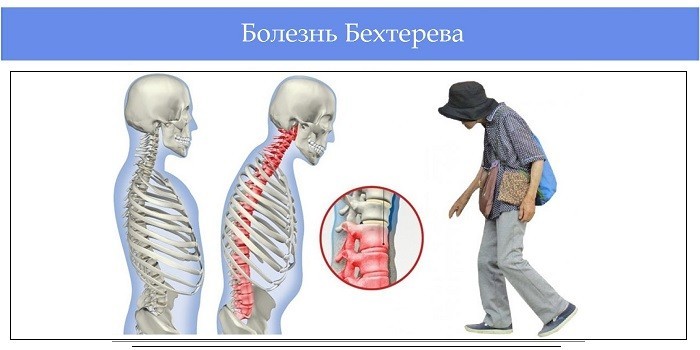
| Виды патологий, которые лечит специалист | Бурсит, артрозы, ревматоидный артрит, остеохондроз, плоскостопие, косолапость, костные переломы, искривления стопы, суставные вывихи | Различные типы артрита, системные болезни (ревматизм и красная волчанка), васкулит, болезнь Бехтерева, остеопороз, бурсит |
И ревматолог, и ортопед-артролог могут заниматься лечением одних и тех же заболеваний, но при этом разница в их работе будет заключаться в терапевтическом (лечебном) подходе.
Лечение ревматизма народными методами
Заполнить литровую емкость свежими майскими сосновыми иглами, доверху залить 56%-ным спиртом и поставить настаиваться на 21 день в теплое место. Принимать по 8 капель на сахаре три раза в день за полчаса до еды. Курс лечения до полугода.
Залить стаканом кипятка столовую ложку толокнянки, настоять два часа, затем процедить. Употреблять по 2-3 стакана в день.
Заварить в стакане кипятка 5-6 цветков картофеля, оставить на час настаиваться, процедить. Настой выпить в течение дня. Курс лечения 2 месяца, затем нужно сделать двухмесячный перерыв и вновь повторить курс лечения.
Очистить и разрезать три крупные луковицы репчатого лука, варить их в литре воды в течение четверти часа, затем процедить. Отвар принимать по одному стакану утром, после пробуждения, и стакан вечером, перед сном. Средство эффективно при лечении и профилактике ревматизма.
Залить стаканом холодной воды десертную ложку кукурузных рылец, поставить на огонь, довести до кипения, огонь убавить и кипятить 10 минут. В день выпивать по 2-3 стакана такого отвара. Курс лечения 2 месяца.
Растолочь две чайные ложки ягод черники и залить 200 мл кипятка, дать охладиться минут 20. Принимать по 2-3 стакана в день при ревматизме, а также подагре.
Завернуть в марлевую ткань сухую траву вербены лекарственной (4 ст. ложки), опустить в кипяток на 15-20 секунд, вынуть и дать охладиться до терпимой температуры, прикладывать к больным суставам.
Диета при ревматизме: рекомендации по питанию
Диета при активной фазе (во время обострения) ревматизма направлена в первую очередь на ослабление воспалительных процессов.
Для этого предпринимаются следующие меры.
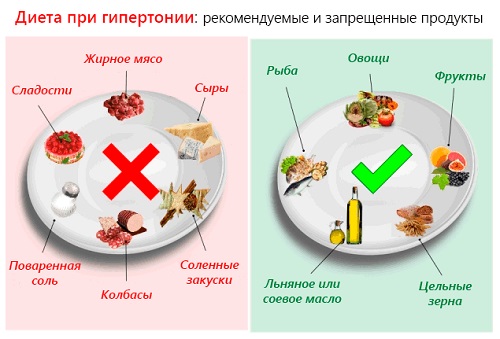
Ограничение углеводов, особенно легко всасываемых (сахар, варенье, мед и др.). Они способствуют аллергическим и воспалительным реакциям. Вместо них вводятся фрукты и фруктовые соки, ягоды и овощи, богатые витаминами и минеральными веществами.
Полный отказ от поваренной соли.
Снижение объема потребляемой жидкости до 1 л в сутки.
Незначительное снижение количества белков за счет исключения мяса и мясных продуктов. Разрешаются молочные и кисломолочные напитки, творог, яйца и рыба. Низкая калорийность такого питания должна удовлетворять энергетические потребности организма, поскольку в этот период больной соблюдает постельный режим. Чем строже будет соблюдаться диета, тем короче будет срок активной фазы ревматизма.
Разрешается употребление большинства белковых продуктов, но ограничивается количество углеводных (легкоусвояемых).
Сокращается количество животных жиров, крепких бульонов, копченых мясных продуктов.
Исключаются любые пищевые аллергены; их негативное влияние особенно существенно при ревматизме.
Количество поваренной соли ограничено 3-5 г в сутки.
При лечении гормональными препаратами необходимо поступление калия и кальция в повышенных количествах. По этой причине рекомендуется употреблять больше молочных продуктов, фруктов и овощей.
При вялотекущей форме болезни назначают чередование дней с обычным питанием (включающим нежирное мясо, рыбу, молоко и пр.) и разгрузочных овощных дней.
При ревматизме назначается частое дробное питание: 5-6 приемов пищи в день.
Ревматизм суставной: причины, симптомы, диагностика, лечение.
Ревматизм — это болезнь детей и подростков в возрасте от 6 до 15 лет. Шанс заполучить эту болезнь у тех, кому больше 30 лет, практически равен нулю. И даже в классической для ревматизма возрастной группе детей 6-— 15 лет им страдает лишь один ребенок из тысячи.
РЕВМАТИЗМ
Ревматизм
(болезнь СокольскогоБуйо) характеризуется системной дезорганизацией
соединительной ткани аутоиммунной природы с преимущественным поражением
сердечно-сосудистой системы, развивающейся у людей, сенсибилизированных
β-гемолитическим стрептококком группы А. Характерна системная
дезорганизация соединительной ткани с преимущественным поражением
сердечно-сосудистой системы. Термином «острая ревматическая лихорадка»
обозначают острый ревматизм, или ревматизм в активной фазе.
Эпидемиология.
Ревматизм диагностируют во всех странах мира, однако заболеваемость в
развивающихся государствах составляет 100-150 случаев в год на
100 тыс. населения, а в промышленно развитых странах не превышает
2 случаев на 100 тыс. населения. Из-за полиорганного поражения
ревматизм — важная причина временной и стойкой утраты
трудоспособности.
Этиология. β-гемолитический стрептококк группы А (Streptococcus pyogenes),
преимущественно М-серотипа 1 вызывает хронический фарингит,
создающий сенсибилизацию организма. Стрептококки образуют ферменты и
вещества, обладающие патогенным действием на ткани и клетки
организма-хозяина. Эти вещества:
∨ C5a-пептидаза, разрушающая соответствующий хемотаксический фактор;
∨ пневмолизин, повреждающий мембрану клеток-мишеней;
∨ стрептолизины О и S;
∨ стрептокиназа, активирующая плазминоген, что приводит к образованию плазмина и растворению фибрина;
∨ гиалуронидаза, облегчающая перемещение бактерий по соединительной ткани;
∨ ДНКаза и другие ферменты.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.
Инфекционные агенты.
Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.

Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;
- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.
После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Что лечит ревматолог
Все ревматологические болезни врачи условно классифицируют на 6 групп:
- Системные заболевания, характеризующиеся поражением соединительных тканей.
- Патологии, развивающиеся вследствие патологического нарушения работы иммунной системы.
- Заболевания суставов костной основы позвоночника, черепа и груди.
- Патологии суставов верхних и нижних конечности.
- Кардиоваскулярные заболевания.
- Системные васкулиты.
К самым распространенным заболеваниям, которые лечит ревматолог, относятся следующие:
- Анкилозирующий спондилоартрит – хроническое системное поражение, локализующееся в крестцово-подвздошных сочленениях, суставах позвоночного столба и мягких тканях.
- Артроз – хроническая патология суставов, вызывающее деформацию сустав и ограничение подвижности.
- Бурсит – воспаление суставной сумки, возникающее при сильных нагрузках на сустав.
- Болезнь Адамантиадиса-Бехчета – болезнь, характеризующаяся иммунопатологическим воспаление суставов и поражение слизистых ротовой полости, органов зрения, кожных покровов и половых органов.
- Болезнь Либмана-Сакса – диффузная патология соединительной ткани, сопровождающаяся ее поражением и вовлекающая сосуды микроциркуляции.
- Гранулематоз с полиангиитом – аутоиммунное воспаление стенок сосудов, захватывающее капилляры, кровеносные сосуды, глаза, легкие, почки и другие органы.
- Дерматомиозит – тяжелое системное заболевание мышечных, соединительных и кожных тканей, сопровождающееся поражением внутренних органов, появлением эритем на коже, отека сосудов и мышечных дисфункций. При отсутствии лечения дерматомиозит приводит к кальцинозу и гнойным процессам.
- Клещевой боррелиоз – патология, возникающая при укусе клещей и проникновению в организм различных бактерий. Она может поражать органы зрения, сердечно-сосудистую систему, ткани суставов.
- Остеопороз – болезнь, затрагивающая костные ткани из-за дефицита кальция в организме. Вызывает повышенную ломкость костей, сутулость, боль в спине и перелом кости даже при незначительной нагрузке. У женщин остеопороз встречается чаще, чем у мужчин.
- Подагра – хроническая патология, возникающая вследствие нарушения обменных процессов, что приводит к отложению солевой мочевой кислоты в суставах.
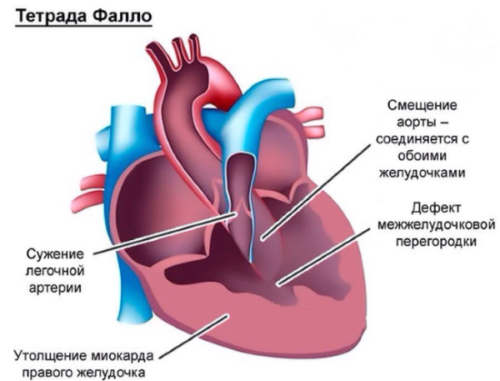
- Приобретенные пороки сердца – группа заболеваний, развивающихся при функциональных или морфологических изменениях одного или нескольких клапанов сердца, провоцирующих нарушения работы сердца.
- Реактивный артрит – болезнь, развивающаяся при инфекционном поражении организма. Сопровождается воспалением связок и суставов, болевым синдромом и припухлостью пораженных мест.
- Ревматоидный артрит – системное заболевание, для которого характерно аутоиммунное развитие и течение, поражение мелких сосудов, приводящее к их деформации.
Рематоидный артрит – заболевание, лечением которого занимается врач-ревматолог
- Синдром Шарпа – смешанное заболевание, сочетающее в себе симптомы системной красной волчанки, системной склеродермии и дерматополимиозита. Если не начать лечение, оно может привести к перфорации толстой кишки, почечной недостаточности, инфаркту миокарда и инсульту.
- Синовит – патология, характеризующаяся воспалением синовиальной оболочки сустава. Постепенно в ней скапливается экссудат и развивается воспалительный процесс.
- Системная склеродермия – аутоиммунная болезнь соединительных тканей, развивающаяся при генерализованном фиброзе и вызывающая расстройства кровообращения.
- Спондилез – заболевание позвоночника, характеризующееся изнашиванием и старением анатомических структур позвоночника. Оно приводит к резкому ограничению подвижности сустава, болевому синдрому в пораженном суставе, онемению, слабости и хромоте.
- Фибромиалгия – хроническая патология, вызывающая постоянную боль в определенных точках на теле человека.
Прием ревматолога и основные методы диагностики
На прием к этому специалисту нередко пациенты попадают не в первую очередь, а по направлению от других специалистов, например, от терапевта или от хирурга с предварительным обращением к ним по причине актуальных жалоб. Учитывая тесноту связи ревматологии с иными областями в медицине, не удивительно, что заболевания, которые лечит ревматолог, имеют сходство с заболеваниями инфекционными, онкологическими, гематологическими, кардиологическими и прочими.
Первым делом, ревматолог выслушивает жалобы пациента, осматривает его и изучает историю болезни (абсолютно все патологические процессы в организме). Об использовании в диагностике результатов лабораторных исследований крови красноречиво свидетельствует список анализов, которые нужно сдать при обращении к ревматологу. На их основе специалист делает вывод об активности воспалительного процесса и состоянии иммунной системы больного. Так, определение СОЭ поможет выявить воспаление, ревматоидный артрит диагностируется на основе показателей ревматоидного фактора, а точный диагноз при системной красной волчанке гарантируют данные об антинуклеарных антителах.
Врач, направляющий пациента к ревматологу, также должен назначить предварительную рентгенографию. Рентгеновский снимок – ключ к работе врача-ревматолога. На нем в достаточной степени отображаются все детали патологических изменений в соединительной ткани. Врач фиксирует их и заносит в амбулаторную карту в качестве первоначального диагноза. Именно рентгенография является простейшей и самой информативной диагностической процедурой ревматических заболеваний. На первых стадиях их развития на информации, полученной ревматологом с рентгеновского снимка, диагностика и консультация врача заканчивается и выполняется назначение соответствующих терапевтических и профилактических процедур.
В более сложных ситуациях возможно применение нескольких других диагностических процедур.
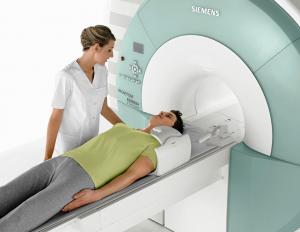
МРТ (магнитно-резонансная томография) – послойное сканирование определенного участка или всего тела пациента пульсирующими магнитными полями и радиоволнами. В плане ревматических болезней снимки МРТ необходимы, чтобы уточнить состояние мягких тканей, окружающих очаг заболевания. Осуществляется для уточнения диагноза и деталей плана лечения при ревматических патологиях межпозвоночных дисков, сосудистых связок и нервных волокон.
КТ (компьютерная томография) – аналог МРТ, но производится рентгеновскими лучами, дающими сведения о физических свойствах исследуемой патологии. К-томограмма представляет собой набор рентгеновских снимков, что значительно лучше, чем простая рентгенография. Однако, в большинстве случаев одного снимка вполне достаточно, поэтому затраты на томографию неоправданны. Однако в последнее время при остеопорозе все чаще используется полученная с её помощью информация, так как именно по снимкам КТ можно проводить денситометрию – определение плотности тканей.
Когда нужно обратиться к ревматологу? — «Бест Клиник»
Эта отрасль занимается лечением более 200 различных заболеваний суставов и соединительной ткани (к которой относятся костная, хрящевая, жировая ткани и даже кровь и лимфа). А значит, симптоматика болезней, которыми занимаются врачи-ревматологи, настолько разнообразна, что только практикующий специалист может поставить правильный диагноз и назначить соответствующее лечение.
Ревматологи лечат ревматоидные и ревматические артриты, бурситы, подагру, остеопорозы, артрозы, приобретённые ревматические пороки сердца и множество иных болезней, каждая из которых может нанести организму невосполнимый урон, но легко корректируется при своевременном обращении к врачу.
Согласно статистике, почти 40 процентов населения земного шара страдают от болей в суставах. Однако далеко не все заболевшие отдают себе отчёт в серьёзности собственного состояния и потому не обращаются вовремя к врачу. Такое равнодушие к своему здоровью может повлечь самые печальные последствия, ведь запущенные ревматологические патологии зачастую приводят к инвалидности.
Давайте же разберёмся, какие телесные ощущения должны побудить вас к посещению ревматолога, и как именно поможет вам этот врач.
Врач-ревматолог: специалист широкого профиля
Как отдельная отрасль медицины ревматология была выделена всего лишь порядка 50 лет назад. Сегодня она существует в тесной связи с травматологией, ортопедией, эндокринологией, кардиологией, нефрологией, иммунологией, гематологией, онкологией и т. п.
Действительно, врач-ревматолог должен обладать обширными познаниями во многих медицинских отраслях — только в этом случае он сможет оказать своим пациентам всестороннюю помощь.
Можно вспомнить шутливые афоризмы писателей прошлого. Например: «Ревматизм — головная боль в ногах». Или: «Ревматизм лижет суставы и кусает сердце». Они абсолютно правдивы и отражают серьёзный характер ревматологических патологий.
Есть и ещё одно интересное высказывание: «Жизнь начинается после сорока, и тогда же начинается ревматизм». Однако не стоит думать, что с наступлением зрелого возраста обязательно начинаются болезни суставов. Нужно просто заблаговременно пойти на приём к ревматологу, особенно если вы замечаете у себя один из неприятных и пугающих симптомов.
Какие же симптомы должны побудить к походу в кабинет ревматолога?
Итак, если специалисты-ревматологи лечат более 200 болезней костно-мышечной системы, нет ничего удивительного в том, что их симптоматика весьма обширна. Однозначно необходимо направиться к врачу в том случае, если вы наблюдаете у себя:
- боли и ощущение скованности в суставах после пробуждения;
- отёк сустава, увеличение его размера;
- постоянная боль и ограничение движений в шее, пояснице и иных суставах.
Сегодня большинство людей ведёт малоподвижный образ жизни, и если раньше основной группой риска были водители-дальнобойщики, проводящие за рулём долгие часы, то сегодня заболевания позвоночника грозят огромному числу офисных работников, которые, кроме того, из-за постоянной работы за компьютером испытывают огромную нагрузку на суставы пальцев рук.
Людям с лишним весом необходимо проходить проверку у ревматолога, чтобы исключить артрозы — «изнашивание» хрящевой прослойки в суставах.
Специалист начнёт подозревать у вас возникновение такого заболевания при симптомах, которые обычно не связывают с ревматологическими патологиями, например:
- частые ангины и иные вирусные заболевания;
- длительное повышение температуры без видимых причин;
- резкое похудание.
Да, ряд ревматологических патологий — настоящие хамелеоны, и их симптомы могут напоминать совершенно иные болезни. Необходима тщательная диагностика, которая позволит поставить соответствующий диагноз и назначить курс лечения.
Диагностика ревматической болезни сердца
Для обследования больного с подозрением на РБС в первую очередь используют физиологический осмотр. Далее выясняется история жизни и болезни, тщательно собираются жалобы. После этого проводится инструментальная диагностика, которая может включать:
При сборе анамнеза жизни и болезни выясняется недавно перенесенного инфекционного заболевания горла, также могут определяться другие болезни инфекционного генеза.
При физиологическом осмотре может определяться шум или треск. Шум возникает из-за того, что кровь течет вокруг поврежденного клапана. Треск образуется воспаленными сердечными тканями, которые двигаются или трутся друг о друга.
Наряду со сбором полной медицинской истории и физическим осмотром используются тесты для диагностики ревматического заболевания сердца, к которым относится:
- Эхокардиография. При этом исследовании используются звуковые волны для проверки состояния камер и клапанов сердца. Когда ультразвуковой датчик располагается на коже в сердечной области, создаваемые эхозвуковые волны передают изображение на экране. Эхо может определить повреждения клапанов сердца, обратный ток крови через клапан (регургитацию), жидкость в околосердечной сумке и расширение границ сердца. Это самый полезный тест, широко применяемый для диагностики проблем со сердечными клапанами.
- Электрокардиография. С помощью этого теста фиксируется сила и время электрической активности сердца. Он показывает ненормальные ритмы (аритмии или дисритмии) и может иногда обнаруживать повреждение сердечной мышцы (инфаркт миокарда). Для его проведения используются маленькие датчики, прикрепленные к коже груди, рук и ног.
- Рентгенография грудной клетки. Рентген можно сделать, чтобы проверить состояние легких и посмотреть размеры сердца.
- МРТ сердца. При этом способе диагностики делается черед изображений, которые содержит подробные снимки сердца. Тест можно использовать для более точного анализа состояния сердечных клапанов и сердечной мышцы.
- Анализ крови. Некоторые анализы крови могут использоваться для поиска инфекции и воспаления.
Видео: Diagnosis of acute rheumatic fever and rheumatic heart disease
Ревматизм у детей
У детей ревматизм является нередким явлением. Он связан с различными заболеваниями. В том числе с болезнями инфекционного характера. Имеет значение и наследственная предрасположенность.
У детей также поражается сердечная мышца. Характерна следующая симптоматика:
- острое воспаление миокарда;
- одышка;
- сердечная боль;
- тахикардия;
- бледность кожных покровов;
- набухание вен шеи.
Возбудителем инфекционных заболеваний у детей является стрептококк. Если инфекция не лечиться должным образом, то возникает ревматизм у детей. Лечение данной инфекции должно проводиться с применением антибиотиков.
Наибольший риск в возникновении ревматизма имеют простудные заболевания. Если ребенок часто болеет простудными заболеваниями, то ревматизм возникает с наибольшим риском. Также предрасполагающими факторами являются следующие признаки:
- переутомление (преимущественно в школьном возрасте);
- неполноценное питание;
- переохлаждение.
Наиболее подвержены ревматизму дети от восьми до шестнадцати лет. К симптомам ревматизма у детей относят:
- миокардит;
- перикардит;
- одышка;
- повышенная утомляемость;
- боль в суставах;
- нервные расстройства.
В последнем случаи нервные расстройства затрагивают по большей части девочек. При этом возможны произвольные движения, которые усиливаются при эмоциях. Необходимо вовремя предупредить развитие данной патологии.
Причины возникновения
Очень важно знать при каких заболеваниях ревматоидный фактор играет ключевую роль, а также по каким именно причинам возникают подобные нарушения. Этиология этих болезней на сегодняшний день еще недостаточно изучена
Наибольшее значение придают вирусам и инфекциям, генетическому фактору, а также влиянию целого ряда физических аспектов, в частности, таких как переохлаждение и травмы. Также в некоторых случаях заболевания развиваются при непереносимости некоторых медикаментозных препаратов.

Среди основных факторов, повышающих риск развития ревматоидных заболеваний, нужно выделить такие, как:
- табакокурение;
- лишний вес;
- старение;
- некоторые профессии, связанные с перегрузкой суставов.
Ревматические заболевания могут возникать в любом возрасте, независимо от пола, однако, зачастую от подобных болезней страдают именно женщины.
Осложнения ревматической болезни сердца
Основной причиной смерти и инвалидности от РБС является сердечная недостаточность. В частности этому способствуют структурные изменения и повреждения клапанов. Это нарушает функционирование сердца, поэтому жидкость скапливается в легких и теле, вызывая такие симптомы, как одышка, отек и усталость. При отсутствии лечения больной погибает.
Инсульт
Это осложнение возникает, когда часть мозга лишена адекватного кровоснабжения. Инсульт может возникнуть из-за сгустка, который блокирует кровеносный сосуд (возникает ишемический инсульт) или из-за разрыва кровеносного сосуда (геморрагический инсульт). Сгустки крови могут образовываться в сердце и затем с кровотоком попадать в сосуды головного мозга, блокируя ток крови и лишая мозговые структуры кислорода и питательных веществ.
Аритмия
Фибрилляция предсердий (ФП) является аномальным сердечным ритмом. Люди с РБС подвергаются риску возникновения ФП из-за поражения сердечного клапана. Аритмия имеет тенденцию осложняться сердечной недостаточностью. Также при наличии ФП значительно увеличивается риск развития инсульта.
Эндокардит
Инфекционный эндокардит (ИЭ) является бактериальной инфекцией, поражающей клапанные структуры сердца. Клапаны, которые повреждены РБС, более подвержены ИЭ, чем неповрежденные клапаны.
Больные часто страдают лихорадкой, из-за чего сердце не может эффективно прокачать кровь. По этой причине усложняется диагностика ИЭ, и при правильном определении болезни лечение антибиотиками может быть неэффективным.
Минимизация риска возникновения ИЭ является важной частью управления РБС. Бактерии, которые вызывают ИЭ, как правило, поступают из рта, поэтому хорошая гигиена полости рта является важным способом минимизации риска
Предоставление профилактических антибиотиков перед стоматологической работой и некоторыми другими процедурами является стандартной процедурой во многих странах.
Осложнения при беременности
Женщины с РБС подвергаются риску значительных заболеваний или смерти во время беременности и родов. Физиологические изменения во время беременности заставляют сердце работать усерднее. Поврежденные на фоне РБС сердечные структуры могут не позволить приспособиться к этим изменениям.
Иногда симптомы сердечной недостаточности путаются с признаками поздней беременности, поэтому столь нужное лечение не проводится. Это вызывает сердечно-сосудистый коллапс и смерть. Женщины, которым была проведена операция на сердечном клапане или имеют искусственный клапан сердца, подвержены серьезному кровотечению из-за приема антикоагулянтных препаратов. Эти лекарства могут также влиять на развивающегося в утробе ребенка.
“Высокий уровень подростковой беременности в сочетании с эндемической распространенностью ревматического заболевания в развивающихся странах приводит к тому, что ревматическая болезнь сердца является одной из самых часто встречаемых сопутствующих состояний во время беременности”