Инфекционный эндокардит история болезни
Содержание:
- Пятна Рота
- ЛЕЧЕНИЕ
- Диагностика и течение болезни
- Как лечить эндокардит?
- уход за выздоравливающим
- Симптомы и особенности заболевания
- Диагностика
- Описание патологии
- Другие симптомы при инфекционном эндокардите
- Патогенез
- Профилактика инфекционного эндокардита
- Ты можешь сделать это сам
- Узелки Ослера, патогенез
- Мази при узелках Гебердена
- Лечение и терапия
- Диагностика и течение болезни
- Причины возникновения болезни
- Что такое инфекционный эндокардит
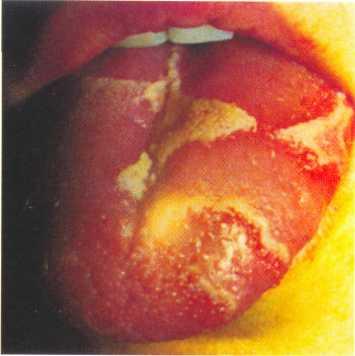
Пятна Рота
Помимо узелков Ослера, при инфекционном эндокардите могут проявляться сыпь геморрагического характера на боках и конечностях, кровоизлияния под ногтевыми пластинками, пятна Жаневье, возникающие также, как узелки Ослера, на ладошках и ступнях. Но, в отличие от узелков, эти пятна абсолютно безболезненны, не похожи на горошины и являются следствием прилива крови к капиллярам.
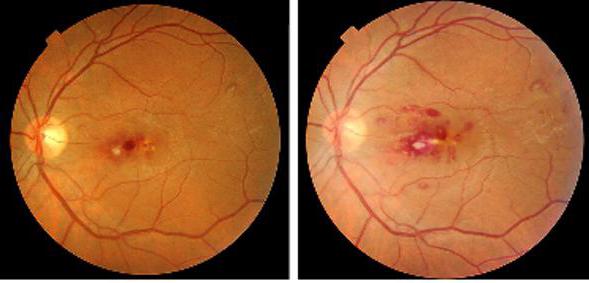
При инфекционном эндокардите, кроме кожи, могут поражаться и глаза. Одним из часто встречающихся признаков такой реакции на воспаление являются пятна Рота. Описал их швейцарский врач Roth. Пятна Рота представляют собой микрокровоизлияния в сетчатку глаз. По форме они бывают овальными либо круглыми с белой точкой в середине. У пациентов эти образования могут вызывать снижение зрения, которое после лечения основного заболевания восстанавливается.
Пятна Рота являются симптомом не только инфекционного эндокардита, но и анемии, коллагеноза. Поэтому для постановки диагноза нужно проводить дополнительные исследования.
ЛЕЧЕНИЕ
- Посевы крови (2-3 раза) и госпитализация при подозрении на эндокардит для внутривенного введения антибиотиков.
- Эмпирическое назначение антибиотиков.
- Направленные на стрептококков при поражении нативного клапана: пенициллин G 12-18 млн. единиц в сутки каждые 4 часа и гентамицин 1,5 мг/кг каждые 8 часов.
- Направленные на стафилококки при внутривенном употреблении наркотиков: нафциллин 2 г каждые 4 часа и гентамицин; применение ванкомицина вместо нафциллина, при подозрении на резистентную к метициллину инфекцию (наличие в анамнезе).
Направленные на метициллин-резистентный стафилококк при эндокардите протезированного клапана:
- ванкомицин 30 мг/кг в стуки через каждые 8 часов и гентамицин.
- Смена антибиотика в зависимости от результатов посева крови.
- Лечение грамположительной инфекции бета-лактамными антибиотиками: на сегодняшний день не рекомендуется добавление аминогликозидов.
- Обсуждение консультации с хирургами для хирургического удаления инфицированной ткани, в особенности, если имеет место:
- Тяжелая степень застойной сердечной недостаточности с митральной или аортальной регургитацией.
- Лихорадка и/или бактериемия сохраняется в течение 7-10 дней, несмотря на адекватную антибактериальную терапию, возникают абсцессы или вовлекаются ткани вокруг клапана, обнаружены грибы. Эмболии рецидивируют на фоне адекватной антибактериальной терапии или высок риск эмболии из-за размера вегетации более 10 мм. Антикоагулянты и аспирин не показаны при инфекционном эндокардите и противопоказаны при наличии церебральных осложнений или аневризм.
РЕКОМЕНДАЦИИ
Бактериальный эндокардит — тяжелое жизнеугрожающее заболевание, требующее длительного применения антибиотиков и постоянного мониторинга.
Информировать пациентов с высоким риском развития эндокардита о важности профилактического приема антибиотиков перед некоторыми процедурами. Согласно рекомендациям 2007 г
Американской кардиологической ассоциации:
Профилактический прием антибиотиков назначается только пациентам с максимальным риском:
- Пациентам с протезированными клапанами сердца.
- Пациентам с анамнезом бактериального эндокардита.
- Пациентам после трансплантации сердца и валь-вулопластики.
- Пациентам с врожденными пороками сердца: неоперированный врожденный порок сердца с цианозом, операция протезирования при врожденном пороке сердца в последние шесть месяцев, состояние после операции по поводу врожденного порока сердца с оставшимся дефектом в месте протезирования или прилежащим к области протезирования.
- Профилактический прием антибиотиков в настоящее время не рекомендуется пациентам с пролапсом митрального клапана.
о Профилактический прием антибиотиков назначается только при следующих процедурах:
- Любое стоматологическое вмешательство, затрагивающее ткани десны или периапикальную зону зуба или перфорирующие слизистую полости рта.
- Вмешательства на дыхательных путях, включая иссечение или биопсию слизистой дыхательных путей, такие как тонзилэктомия и аденоидэктомия.
- Вмешательства на инфицированной коже, костях или мышцах.
- Профилактика эндокардита на сегодняшний день не рекомендуется пациентам, которым выполняются манипуляции на органах желудочно-кишечного тракта и мочеполовой системы.
Назначается режим с однократным приемом за 30-60 минут до процедуры:
Диагностика и течение болезни
Диагноз узелков Ослера ставит дерматолог. Узелки Ослера следует отличать от поражений Джейнуэя. Они очень похожи на узелки, но абсолютно безболезненны для пациента. Кроме того, они отличаются от кожных изменений при болезни Ослера.
Здесь они врожденные и генетические изменения. Пораженные участки также поражают слизистые оболочки, желудочно-кишечный тракт и участки кожи лица. Узелки Ослера влияют на изменения кожи на кончиках пальцев рук и ног. Кроме того, они могут возникать на ладонях или на руках или ногах.
Однако их нельзя найти внутри тела. Характерны их большое количество и групповой вид. Дальнейшие исследования не требуются и не рекомендуются для узелков Ослера. Диагноз ставится после анамнеза, визуального осмотра и опрессовки. Последнее должно быть связано с болью у пациента.
Типичное течение болезни узелков Ослера следует классифицировать как ремиттирующее. Даже без посещения врача или точного диагноза симптомы могут уменьшиться через несколько дней. Это происходит особенно при выявлении и лечении основного заболевания. Если этого не произойдет, можно ожидать повторения узелков Ослера.
Как лечить эндокардит?
Чрезвычайно важное значение имеет раннее выявление и своевременно начатое этиотропное и патогенетическое лечение эндокардита. Как только клинически заподозрен инфекционный эндокардит, следует немедленно выполнить посевы крови, а затем назначить эмпирическую антибактериальную терапию и продолжать ее до получения результатов посевов крови
Антибактериальный препарат должен быть:
- бактерицидным;
- назначенным в достаточной дозе и на достаточное время (не существует курса антибактериальной терапии, ее продолжительность устанавливает врач, оценивая ход болезни);
- предназначенным для внутривенного введения;
- наименее токсичным, тем более в случае длительного применения;
- не следует назначать антикоагулянты для профилактики эмболии, они неэффективны.
Надежными в лечении инфекционного эндокардита является нафцилин, пиперациллин, рифампицин, тобрамцин, флуконазол, фторцитозин, цефазолин.
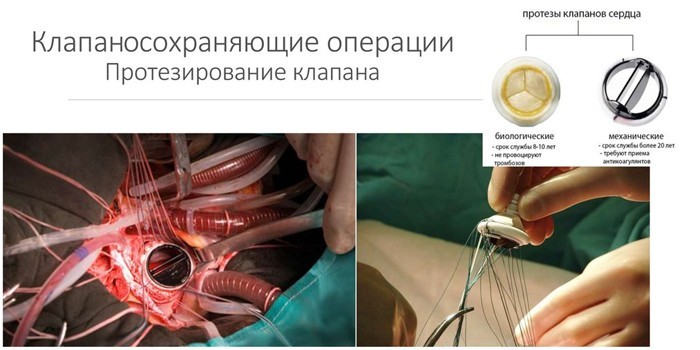
Хирургическое лечение больных инфекционным эндокардитом показано в случае:
- хронической застойной сердечной недостаточности, рефрактерной к медикаментозной терапии;
- обструкции клапанов;
- рецидивной септической эмболии;
- постоянного персистентного возбудителя, несмотря на адекватное лечение;
- грибкового эндокардита;
- распространения гнойной инфекции на миокард, перикард;
- раннего инфекционного эндокардита протезированных клапанов;
- рецидива инфекционного эндокардита.
Прогноз зависит от типа возбудителя, его чувствительности к антибиотикотерапии, наличия осложнений, возраста пациента, запущенности болезни до начала лечения. Неблагоприятные прогностические признаки такие:
- возраст пациента старше 60 лет;
- поражение аортального или протезированного клапана;
- стафилококковый инфекционный эндокардит и инфекционный эндокардит, вызванный грамотрицательными бактериями, грибами;
- сопутствующие заболевания: сахарный диабет, цирроз печени;
- осложнения;
- поздняя диагностика и запоздалое лечение.
уход за выздоравливающим
Как правило, тем, у кого есть узелок Ослера, доступны лишь некоторые или ограниченные меры последующего наблюдения. Однако это не всегда необходимо, поэтому болезнь не всегда нужно лечить напрямую. Ранняя диагностика положительно влияет на дальнейшее течение болезни, а также может предотвратить возникновение дальнейших осложнений или жалоб.
Заболевание обычно относительно хорошо лечится с помощью различных лекарств. Заинтересованное лицо всегда должно следовать указаниям врача и принимать лекарства регулярно и в правильной дозировке. При приеме антибиотиков также следует учитывать, что их нельзя запивать алкоголем.
При наличии серьезных побочных эффектов также следует проконсультироваться с врачом. Во время лечения очень полезны регулярные осмотры у врача. Как правило, кожу узелка Ослера необходимо защищать особенно хорошо, избегая контакта с возбуждающими веществами. Состояние не снижает продолжительность жизни человека.
Симптомы и особенности заболевания
В каждом отдельном случае болезнь может протекать по-разному. Примерно в трех случаях из десяти она протекает бессимптомно. Как правило, все развивается безболезненно, но в некоторых случаях на ранних стадиях развития полиосеоартроза больной может испытывать болевой синдром и жжение в области сустава. Узелки Гебердена на пальцах рук развиваются одновременно на нескольких суставах сразу. Деформация пальцев происходит постепенно. Изначально больной чувствует безболезненное уплотнение в области пораженного сустава. Ноющая боль и покраснение кожи в области пораженного сустава могут возникнуть после физических нагрузок.
Полиостеоартроз – хроническое заболевание. Период обострения сопровождается болевым синдромом пульсирующего характера. Кроме того, на коже могут образовываться небольшие пузырьки с жидкостью.
Узелки Бушара менее болезненны в сравнении с узелками Гебердена
Важно отметить, что образование узелков не несет влияния на функционирование организма в целом
Диагностика
Диагностические меры нацелены на то, чтобы распознать воспаление, развивающееся в организме
Очень важно высеять бактериальную культуру из крови и выявить повреждения на сердечных клапанах и эндокарде. Этих целей помогают добиться лабораторные исследования
О наличии инфекции говорит повышение концентрации воспалительных маркеров и ускорение СОЭ. Благодаря этому можно отличить это заболевание от других патологий сердца, например, от лучевого или аллергического поражения.
Инструментальные методы позволяют распознать признаки поражения клапанов. Хорошим способом является ЭХО-кардиография, с помощью которой можно определить размер и происхождение вегетаций. Благодаря проведенным исследованиям медики выбирают лечебную тактику и дальнейший режим пациента.
Подострый бактериальный эндокардит лечится длительным назначением основательных доз адекватных антибиотиков. Чтобы выбрать наиболее подходящие из них, необходимо определить чувствительность микроорганизмов, выделенных из крови.
Если заболевание вызвано зеленящим стрептококком, лечение начинается с применения определенной, но умеренной дозы бензилпенициллина на протяжении четырех недель. Это средство вводится внутривенно. Если патология выявлена у человека пожилого возраста или вызвано энтерококком, доза этого же препарата более высокая.
Полусинтетические пенициллины применяются при стафилококковом эндокардите. Их сочетают с аминогликозидами или с цефалоспоринами. Если у пациента отмечена непереносимость пенициллинов, могут быть назначены макролоиды или аминогликозиды. Это же лечение используется тогда, когда выявляются грамотрицательные бактерии.

Высокой эффективностью обладают фторхинолоны и ванкомицин. Другие антибиотики назначают, учитывая чувствительность. Кровь может быть проверена еще раз, особенно в том случае, если проводимая терапия не приносит ожидаемых результатов.
Возможно, понадобится прибегнуть к хирургическому лечению. Такое решение принимается в том случае, если положительная динамика отсутствует на протяжении двух недель. Тогда проводится иссечение и протезирование клапанов, которое выполняется на фоне противогрибкового антибиотика. Однако следует помнить, что заболевание имеет неблагоприятный прогноз. На сегодняшний день летальный исход случается в тридцати процентах случаев. Смерть наступает от интоксикации, сердечной или почечной недостаточности или от тромбоэмболий.
Может произойти рецидив эндокардита, что обычно случается в течение четырех недель после того, как заканчивается терапия. Подобная ситуация говорит о сниженной активности антибиотиков. Их появление может служить показанием к хирургическому лечению. Рецидивы порождают повреждение клапанов, которое имеет тяжелый характер, прогрессирует сердечная недостаточность. Если симптомы эндокардита проявляются позже шести недель после того, как закончилось лечение, это говорит о новом инфицировании.
Описание патологии
Заболевание проявляется образованием телеангиэктазий и ангиом различной локализации с проявлением геморрагии.
Это означает появление сосудистых аномалий (сетки, звездочек) на лице, слизистых носа или ротовой полости, коже или внутренних органах. При этом присутствует склонность сосудов к дефектам, и как следствие — к возникновению внутренних кровотечений.
Этот патологический процесс способствует развитию хронической анемии. Болезнь в равной мере поражает мужчин и женщин независимо от этнической принадлежности с вероятностью 1/5 тыс. человек.
Спорадические случаи генной мутации встречаются крайне редко.
Наследственный патогенез болезни выявлен и описан врачами-генетиками А. Рандю, Ф. Вебером и У. Ослером.
Могут встречаться разные названия данной болезни:
- синдром Ослера;
- семейная телеангиэктазия;
- семейная геморрагическая телеангиэктазия;
- геморрагический ангиоматоз.
Несмотря на доминантный тип, императивной (принудительной) передачи болезни не выявлено (болезнь передается не всем потомкам). То есть наследственность проявляется не всегда, степень тяжести и выраженности симптомов строго индивидуальна.
Другие симптомы при инфекционном эндокардите
Существует около десятка симптомов, позволяющих заподозрить воспаление эндокарда по причине внедрения инфекции.
Узелки Ослера, пятна Лукина (или правильно симптом Лукина-Либмана), симптомы Рока, Дмитриенко, Джейнуэя и другие помогают врачам поставить диагноз, особенно в тех случаях, когда другие характерные признаки заболевания выражены нечетко либо отсутствуют.
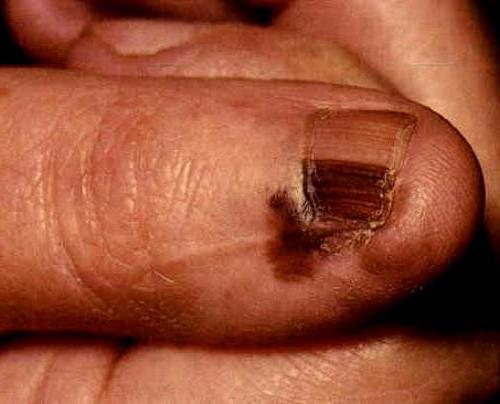
Симптом Лукина-Либмана заключается в появлении точечных петехий с беловатым центром на складках век и конъюнктиве.
Симптом Рока проявляется в расширении зрачка левого глаза.
Симптом Джейнуэя – это эритематозные образования, как и пятна Рота, выступающие на ладонях и ступнях, только в данном случае они небольшие по размеру.
Симптом Дмитриенко, заключается в некотором смягчении тембра I тона, из-за чего его еще называют «бархатным тоном». Наблюдается этот признак на самых первых этапах заболевания.
Патогенез
Возбудитель
ИЭ оседает на створки клапанов сердца
из тока крови при транзиторной бактериемии
и здесь размножается. Частота возникновения
бактериемии (в %) после диагностических
и лечебных процедур:
|
Вмешательства |
88 |
|
Экстракция |
60 |
|
Аденомэктомия |
60 |
|
Бужирование |
45 |
|
Тонзилэктомия |
35 |
|
Бужирование |
28 |
|
Катетеризация |
13 |
|
Ирригоскопия |
10 |
Имеют
значение:
-
повреждение
слоя эндотелиальных клеток, покрывающих
клапан или эндоваскулярные поверхности
как одна из причин фиксации микробов.
Небактериальный тромботический
эндокардит является благоприятным
очагом колонизации микробов во время
транзиторной бактериемии;
-
нарушение
тромбоцитарного звена гомемостаза,
-
три
гемодинамических факторов: регургитация
крови, повышенный градиент внутриполостного
давления, сужение межполостных сообщений;
-
инвазивность
бактерий,
-
нарушение
гуморального и клеточного иммунитета,
иммунокомплексные механизмы повреждения
органов.
Профилактика инфекционного эндокардита
Первичная профилактика основывается, прежде всего, на мероприятиях, направленных на повышение иммунологической реактивности детей. Кроме того, необходимы тщательное лечение очагов хронической инфекции, активные и своевременные меры по профилактике и лечению ревматизма, врожденных пороков сердца и других заболеваний, при которых возможно развитие заболевания. Любые оперативные вмешательства, включая катетеризацию подключичных вен, должны проводиться по строгим показаниям и сопровождаться обязательным пятидневным курсом антибиотиков с целью предупреждения и подавления бактериемии.
Вторичная профилактика (предупреждение рецидивов эндокардита) включает диспансерное наблюдение за больными в кардиоревматологическом кабинете поликлиники (3 — 5 лет), контроль анализов крови, мочи, фонокардиограммы и т. д., обязательную антибактериальную терапию интеркуррентных заболеваний и любых неясных лихорадочных состояний. Кроме того, в течение первого года после выписки больного из стационара один раз в 2 месяца производится посев крови, через полгода и год проводятся двухнедельные курсы антибактериального лечения.
Назначение антибиотиков для профилактики эндокардитов
При стоматологических, оториноларингологических и бронхоскопических процедурах чтобы провести лечение инфекционного эндокардита назначают:
Стандартная методика:
- Пенициллин 2 гр. рer os за 60 мин. до операции и 1 гр. спустя 1 час после окончания операции.
- Пенициллин 50 000 ЕД/кг за 1 час до операции и 25 000 ЕД/кг через 6 часов операции в/в или в/м. 3. При непереносимости антибиотиков пенициллинового ряда: эритромицин 20 мг/кг per os за 1 час до операции и 10 мг/кг через 6 часов. Или, ванкомицин 20 мг/кг в/в в течение 60 мин.
Для пациентов с пороками развития клапанов сердца:
- Ампициллин 50 мг/кг и гентамицин 1,5 мг/кг в/в или в/м за 30 мин. до операции, и пенициллин 1 гр. per os (при весе
- При непереносимости антибиотиков пенициллинового ряда: эритромицин 20 мг/кг per os за 1 час до операции, и 10 мг/кг через 6 часов. Или, ванкомицин 20 мг/кг per os за 1 час до операции и 10 мг/кг спустя 6 часов.
Профилактика инфекционного эндокардита
Профилактику проводят преимущественно в группах риска.
- Превентивная антибактериальная терапия при любых оперативных вмешательствах и длительных внутривенных, а также стоматологических манипуляциях.
- Соблюдение гигиены полости рта, регулярное наблюдение у стоматолога.
- Своевременная санация всех очагов хронической инфекции.
Прогноз лечения. В настоящее время инфекционный эндокардит у детей протекает доброкачественно, чем прежде, благодаря применению массивной антибактериальной терапии. Раннее лечение инфекционного эндокардита с применением адекватных сочетаний и доз антибактериальных средств позволяет в большинстве случаев ликвидировать патологический процесс в течение 2 — 4 нед. Наряду с этим, особенно у детей раннего возраста, после оперативного вмешательства на сердце и при подостром инфекционном эндокардите возможно прогрессирующее ухудшение состояния, развитие сердечной недостаточности и тяжелых поражений внутренних органов и мозга, которые могут привести к летальному исходу. По-прежнему часто наблюдается быстрое разрушение клапанов и формирование пороков сердца.
Ты можешь сделать это сам
В зависимости от основной причины узелков Ослера и того, какие шаги лечения уже были предприняты, пациент может поддержать выздоровление с помощью различных мер самопомощи.
Прежде всего, доказала свою ценность строгая личная гигиена. Пораженный участок необходимо обработать подходящими препаратами, чтобы избежать развития перхоти и других изменений кожи. В то же время пациенту следует расслабиться. Во избежание серьезных осложнений нельзя подвергать пораженный участок дальнейшему воздействию раздражителей, особенно после операции. Следует всегда беречь руки, руки и ноги, желательно надевать специальные перчатки и достаточно отдыхать в постели.
В дальнейшем процессе восстановления узелки Ослера не должны соприкасаться с тканью и не должны теряться ни при каких обстоятельствах. Продукты, которые раздражают кожу, следует избегать в течение первых нескольких дней или недель. Это касается не только личной гигиены, но и уборки дома и профессиональной деятельности. Ответственный врач может подробно ответить, какие меры указаны. Поскольку узелки Ослера могут появляться в самых разных формах и количестве, любые меры самопомощи следует использовать только после всесторонней консультации с дерматологом.
Узелки Ослера, патогенез
Эти образования появляются на ладонях, подушечках пальцев, ступнях из-за вызванного инфекцией воспаления стенок мелких кровеносных сосудов и представляют собой инфильтрат. При гистологическом исследовании узелков в них обнаруживают расширенные венулы и артериолы. Иногда их путают с аллергической сыпью или септической пурпурой. Как выглядят узелки Ослера, фото демонстрирует достаточно наглядно. Это выпуклые, размером с горошину или чуть меньше подвижные образования красного или пурпурного оттенка, иногда болезненные, иногда нет. Развиваются они быстро, исчезают сами по себе, отдельным заболеванием не являются, поэтому лечения таблетками или мазями не требуют. Но если человек заметил у себя такие узелки, он должен без промедления обратиться к врачу для проведения дополнительных лабораторных и клинических исследований.
Мази при узелках Гебердена

- Горчичная мазь. 250 г поваренной соли + 150 г порошка горчицы + керосин в объеме, необходимом для получения смеси консистенцией густой сметаны.
- Жидкая мазь. 10 мл аптечной желчи, по 10 мл нашатырного и муравьиного спирта, а также 10 мл глицерина и 5 капель йода смешать до однородного состояния и втирать в пораженные суставы.
- Мазь из хрена. 50 г хрена измельчить и соединить с немного большим количеством вазелина.
- Пихтовое масло и пчелиный яд также помогают уменьшить боль и воспаление в суставах, способствуют улучшению микроциркуляции в пораженном суставе и расширению объема движений. Следует чередовать втирание пихтового масла и пчелиного яда через день, предварительно разогрев суставы компрессом из морской соли или песка. После втираний обязательно наложить пергаментную или компрессную бумагу и укутать сустав.
- Лечебная мазь. Растолочь равное количество свежей крапивы (листья), зеленые ягодки можжевельника и овечьего масла. Хранить такую мазь, обернув емкость в бумагу или ткань, чтобы в содержимое не попадали солнечные лучи, в прохладном месте. Использовать утром и вечером в течении двух недель.
Лечение и терапия
Лечение узелков Ослера зависит от причины. Пока это не будет окончательно прояснено, болезненные изменения кожи будут повторяться. Если у вас эндокардит, мы рекомендуем обратиться к терапевту. Системная красная волчанка лечится мазью или кортизоном, в зависимости от стадии.
Однако мазь не наносится непосредственно на участки кожи с узелками Ослера, так как ингредиенты адаптированы для лечения ревматических заболеваний. Диссеминированную гонококковую инфекцию лечат пенициллином или антибиотиками, в зависимости от возбудителя. При условии, что причина образования узелков установлена и меры лечения успешно начаты, узелки Ослера обычно заживают без дальнейшего медицинского вмешательства.
В процессе дальнейшего заживления кожа постепенно сама сбрасывает верхний слой кожи. Этот процесс длится несколько дней и обычно безболезнен для пациента. В это время следует избегать царапин или умышленного трения поверхности кожи.
Раздражающие кожу или химические продукты, например, из бытовой химии, не должны контактировать с кожей без защиты. При желании в качестве поддержки можно использовать средства по уходу за кожей без добавления спирта. Следует избегать действий, оказывающих давление на пораженные участки кожи.
Желательно защищать руки, руки и ноги на несколько дней. Ношение резиновых перчаток рекомендуется только при выполнении напряженных действий.
Диагностика и течение болезни
Диагноз узелков Ослера ставит дерматолог. Узелки Ослера следует отличать от поражений Джейнвей. Они очень похожи на узелки, но абсолютно безболезненны для пациента. Кроме того, они отличаются от кожных изменений при болезни Ослера.
Здесь они врожденные и генетические изменения. Больные участки также поражают слизистые оболочки, желудочно-кишечный тракт и участки кожи на лице. Узелки Ослера влияют на изменения кожи на кончиках пальцев рук и ног. Кроме того, они могут возникать в ладонях рук или на руках или ногах.
Однако их нельзя найти внутри тела. Характерно их большое количество и групповой вид. Дальнейшие исследования узелков Ослера не требуются и не рекомендуются. Диагноз ставится на основании анамнеза, визуального осмотра и опрессовки. Последнее должно быть связано с болью у пациента.
Типичное течение болезни при узелках Ослера следует классифицировать как ремиттирующее. Даже без посещения врача или точного диагноза симптомы могут уменьшиться через несколько дней. Это происходит особенно тогда, когда основное заболевание распознано и лечится. Если этого не произойдет, можно ожидать повторения узелков Ослера.
Причины возникновения болезни
Пока что врачи не выделяют каких-то четких причин развития патологии. Однако на эту тему проводились исследования, которые показали, что появление узелков Гебердена может быть вызвано фактором наследственности. Патология в некоторых случаях проявляется как в последующем поколении, так и через несколько. Таким образом особенности анатомического развития суставных сочленений могут передаваться с помощью генов.

Сам механизм патологических изменений в виде деформирующего артроза может запускаться из-за:
- Гормонального дисбаланса;
- Возрастных изменений;
- Сахарного диабета;
- Перенесение вирусных заболеваний;
- Излишней массы тела;
- Повышенной активности ферментных веществ, синтезируемых в лизосомах;
- Врожденных суставных и костных аномалий;
- Патологий щитовидки;
- Травм костей и суставов пальцев.
Больше всего появлению узлов на пальцах подвержены представительницы женского пола старше 50 лет. Это связано с возрастными гормональными перестройками.
Еще одной причиной появления узлов может тяжелая работа и постоянные переохлаждения рук. Узелки Бушара и Гебердена появляются у рабочих, работающих с перфораторами, дрелями, молотками, занимающихся трудной немеханизированной работой и у женщин, часто стирающих в прорубях и холодной воде. В группу риска также попадают спортсмены, занимающиеся теннисом, волейболом и баскетболом.
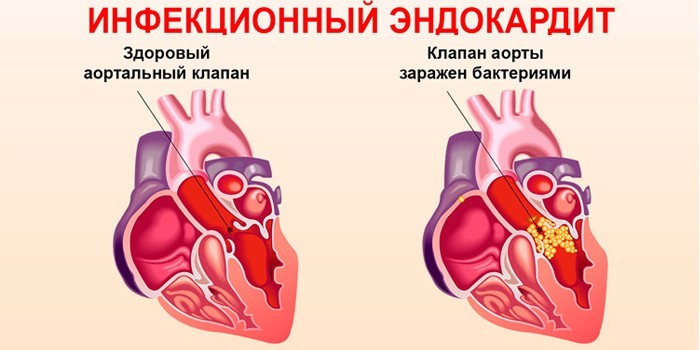
Что такое инфекционный эндокардит
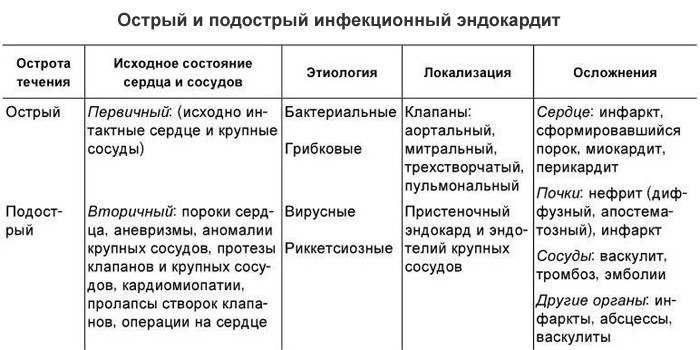
Болезнь связана с воспалением внутренней оболочки сердца, которая состоит из клеток эпителия и покрывает поверхности всех камер. Поражаются эндотелий и клапанный аппарат. Патология развивается на фоне инфекции. Другое ее название – бактериальный или септический эндокардит. Заболевание снижает качество жизни, опасно летальным исходом. Мужчины болеют в 2-3 раза чаще женщин. В группе риска находятся дети с пороками сердца.
Виды и формы
При формулировке диагноза указывают типы патологии по нескольким категориям. В классификации по причине появления эндокардит делится на 2 типа:
- Первичный – развивается в здоровом сердце при септическом состоянии. Редкая форма эндокардита, поскольку бактериальная флора не поврежденным тканям не опасна.
- Вторичный – возникает у пациентов с имеющимся поражением клапанов.
По клинической картине инфекционное воспаление эндокарда имеет 3 вида:
- Активный – развивается на фоне заражения стафилококком, имеет ярко выраженные симптомы.
- Излеченный (неактивный) – возникает у лиц с ревматизмом сердца, красной волчанкой, имеет стертые септические проявления или полностью их лишен.
По клиническому течению болезни выделяют 3 формы эндокардита:
- Острая – длится до 8 недель, имеет ярко выраженные септические симптомы, часто возникает при заражении крови стафилококком. Развитие болезни быстрое, осложнения появляются рано, патология опасна для жизни.
- Подострая – развивается у пациентов с 9-й недели, если острый эндокардит (или его причина) не получил достаточного лечения. В этой форме болезнь длится до 1,5 лет.
- Хроническая (затяжная) – возникает при изменении структуры или работы клапана сердца, у 85% пациентов есть первичный дефект. Патология в такой форме наблюдается в 40% случаев эндокардита инфекционного происхождения, свойственна детям до года, наркоманам.
По характеру изменения клапанов сердца патология делится на такие виды:
- Диффузный – эндотелий здоровый, шансы на полное излечение пациента высокие. Створки клапана утолщены, на поверхности возникают гранулемы.
- Острый язвенный – в створках появляются аневризмы, прободения, через которые выпадают тромботические массы. Клапаны расплавлены, на них находятся колонии бактерий. Края створок имеют некротические изменения.
- Полипозно-язвенный – затяжная септическая форма болезни, при которой деструкция тканей возникает на склерозированных клапанах. Здоровые затронуты редко.
- Фиброзный – не часто встречающийся вид эндокардита инфекционного происхождения, имеет продуктивное воспаление, деформацию клапана и приводит к пороку сердца.
По наличию осложнений септический эндокардит делят на 2 формы:
- Изолированная (не осложненная) – воспалительный процесс протекает на 1 участке.
- Осложненная – инфекционные агенты распространяются за пределы сердца, затрагивают соседние с пораженным клапаны, головной мозг.
Этиология
Подострое инфекционное воспаление эндокарда часто вызывают зеленящие стрептококки, острое – золотистый стафилококк (Staphylococcus aureus). Реже к болезни приводят такие бактерии:
- энтерококк – становится патогенным под влиянием факторов риска, вызывает бактериальный эндокардит в 10-15% случаев;
- пневмококк – поражает эндокард у детей, которые не получили полноценное лечение менингита, пневмонии;
- бактерии группы НАСЕК (гемофильная палочка, кингелла) – плохо поддаются диагностике, поражают эндокард в 3-7% случаев;
- коксиелла – инфекцию передают больные животные, вызывают симптомы пневмонии, поражают печень, редко затрагивают эндокард;
- шигелла, сальмонелла – приводят к воспалению сердца с вероятностью 5-14%.
Инфекционное воспаление, кроме бактериальной флоры, вызывают грибы и вирусы:
- кандида;
- герпесвирус;
- цитомегаловирус.