Перитонит (абдоминальный, поддиафрагмальный, интраабдоминальный, внутрибрюшинный абсцесс; абсцесс органов брюшной полости; острый гнойно-воспалительный процесс брюшной полости)
Содержание:
Послеоперационный уход
Ранняя фаза ухода за больным наступает как только больного привозят из операционной.
Необходим контроль над состоянием больного после выхода из наркоза (температура, давление, иные жизненные показатели, симптомы воспаления).
Очень важно восстановить работу кишечника
Особое внимание уделяется работе дренажа, который устанавливают в брюшине
После операции больного кормят через зонд, питательные вещества помогают организму продолжить борьбу с воспалением. На 3-4 день после операции дренажи либо удаляют, либо заменяют на новые.
Видео:
Важно не допустить развитие сепсиса, для этого необходима грамотная антибактериальная терапия. Чтобы не ошибиться в назначении, важна точная диагностика типа перитонита
Поэтому необходимы микробиологические анализы, которые помогают скорректировать схему приема препаратов.
Так как у большинства больных перитонит – вторичное заболевание, первостепенно устранить инфекцию, провоцирующую возникновение заболевания.
Назначают препараты, которые помогают выходу токсинов из организма, купируют тошноту и рвоту. При необходимости корректируют работу иных органов, пострадавших от перитонита.
Следят, чтобы не возникли осложнения после хирургического вмешательства:
- абсцесс;
- гепатит;
- воспалительные поражения головного или спинного мозга;
- пневмония;
- нехватка жидкости;
- нарушение в перистальтике;
- расхождение швов;
- язвы и свищи.
Важное условие выздоровления – соблюдение предписаний врача и диеты. В первые дни после операции больным назначают седативные препараты
Главное правило питания – отказ от жареного, жирного, консерваций и копченостей, исключение спиртного, сигарет, лимонадов.
Здоровое питание из натуральных продуктов – основа послеоперационной диеты. Также необходимо принимать витаминные и минеральные комплексы.
Питаться нужно не реже чем каждые 2 часа и только небольшими порциями. Необходимо обязательно следить за реакцией желудка и кишечника пациента на еду.
Видео:
Нужно помнить, что острый перитонит – серьезное заболевание, которое заканчивается летальным исходом в 30 % случаев, т. е. каждый третий человек умирает.
Для профилактики следует своевременно лечить заболевания в брюшине, обращаться за медицинской помощью при подозрениях на перитонит, знать симптомы, которые должны насторожить.
Симптомы и первые признаки
К местным симптомам перитонита у взрослых можно отнести:
- болевой синдром;
- напряжение мышц живота;
- признаки раздражения брюшины, обнаруживаемые при диагностике.
К общим симптомам перитонита можно отнести:
- повышение температуры тела;
- частая рвота;
- учащённое биение сердца;
- низкие показатели АД;
- снижение диуреза;
- сухость кожи и заострённые черты лица;
- повышенная кислотность;
- спутанность сознания.
Внешние проявления перитонита зависят от симптомов того заболевания, которое стало причиной перитонита, и могут сильно варьировать. Но все-таки, в зависимости от времени, которое прошло от начала воспаления, условно выделяют несколько стадий перитонита.
У взрослых острый перитонит имеет несколько фаз развития:
- Реактивная фаза, длится от 12 до 24 часов;
- Токсическая фаза, длительность от 12 до 72 часов;
- Терминальная фаза, наступает после промежутка от 24 до 72 часов от начала заболевания и длится несколько часов.
Первая стадия
Первая стадия – реактивная – первые сутки развития заболевания. Характеризуется выраженными местными проявлениями. Как правило, боль возникает внезапно, в четко определенной области. Появление и характер боли иногда сравнивают с ощущениями при ударе кинжалом. В это время эпицентр боли определяется, как правило, в области пораженного органа, например, при разрыве червеобразного отростка – в правой нижнебоковой зоне, прободении язвы желудка – левой подреберной области и/или в эпигастральной области. Боль очень интенсивная, с тенденцией к распространению. Часто боль постоянная, но иногда возникает симптом мнимого благополучия. При этом болевые ощущения становятся менее интенсивными, больные успокаиваются. Через 2-3 часа боль появляется снова.
Характерен внешний вид больного – кожа бледная, иногда серо-землистого или синюшного оттенка, покрыта холодным потом, на лице выражение страдания. Больной всячески пытается облегчить страдания – принимает вынужденное положение на спине или на боку с приведенными к животу ногами, пытается при дыхании не надувать живот, сдерживает кашель.
Напряжение мышц настолько выражено, что говорят о доскообразном животе. Как правило, ощупывание живота вызывает значительные болевые ощущения. При перитоните боль усиливается при быстром отнятии руки после надавливания на живот. Этот признак настолько типичный, что был выделен в отдельный симптом – симптом Щеткина-Блюмберга. У больного возможно возникновение многократной рвоты, которая не приносит облегчение, ложных позывов на мочеиспускание, дефекацию. Уже на этой стадии проявляются такие симптомы отравления организма, как повышение температуры тела до 38 градусов, ознобы, частый слабый пульс, сухость языка, щек, выраженная жажда.
Вторая стадия
Вторая стадия перитонита – токсическая – характеризуется более тяжелым общим состоянием с выраженными симптомами отравления организма. Развивается через 24-72 часа от начала заболевания.
При этом местные проявления, такие как боль в животе, напряжение мышц передней брюшной стенки, выражены слабо или вообще отсутствуют. Черты лица заостряются на фоне выраженной бледности губ, кончик носа, ушные мочки, ногти становятся синюшными. Руки и ноги холодные на ощупь. Развивается нарушение сознания (сильное возбуждение, или чаще, полная безучастность). Периодически полная потеря сознания. Больной неподвижно лежит на спине, ощупывание живота не вызывает никаких ощущений. Беспокоит сухость во рту и жажда. Продолжается мучительная рвота, не приносящая облегчение.
Рвотные массы темно-бурые, с неприятным запахом. Резко снижено количество мочи вплоть до её отсутствия. Температура тела до 40-42 градусов, дыхание прерывистое, пульс частый, едва ощутимый.
Третья стадия
Третья стадия – необратимая или терминальная. Развивается спустя 3 суток от начала болезни и, к сожалению, через 2-3 суток заканчивается смертью.
Общее состояние крайне тяжелое. На этой стадии внешние проявления настолько характерны и сходны у всех заболевших, что их объединили под названием «лицо Гиппократа»: влажная бледно-синюшная кожа, запавшие щеки, заострившиеся черты лица. При ощупывании напряжение мышц живота отсутствуют, болевых ощущений нет. Отсутствует или резко нарушено дыхание, артериальное давление и пульс не определяются.
Как правило, в это время больные находятся в реанимационных отделениях в условиях искусственного обеспечения жизнедеятельности.
Классификация заболевания
Болезнь классифицируется за такими признаками: природа развития, форма и область воспалительного процесса, вид экссудата.
По природе развития
В зависимости от природы происхождения патологии, различают четыре типа воспалительного процесса:
- Травматический тип развивается на фоне нарушения целостности брюшной стенки механического характера.
- Аппендикулярный вид возникает как осложнение острого аппендицита.
- Перфоративный тип является результатом разрыва либо перфорации пищеварительного органа.
- Постоперационный вид проявляется вследствие случайного поражения брюшины в ходе её оперирования.
Если возможность установить точную причину развития воспаления отсутствует, врач ставит диагноз криптогенный перитонит.
По форме выделяют патологии
Выделяют две основных формы патологии – острую и хроническую. Острая форма развивается как сопутствующая патология туберкулеза либо сифилиса. Особенности хронической формы определяются с учетом фазы, в которой она пребывает – реактивной, токсической либо термальной.
 Реактивная фаза длится не более 24 часов и характеризуется местным поражением серозной оболочки. Первичным симптомом, свидетельствующем о развитии первой стадии, является резкая боль, которая имеет спонтанный характер. Помимо болевого синдрома, пациент жалуется на повышение температуры, возникновение рвоты и образование отека.
Реактивная фаза длится не более 24 часов и характеризуется местным поражением серозной оболочки. Первичным симптомом, свидетельствующем о развитии первой стадии, является резкая боль, которая имеет спонтанный характер. Помимо болевого синдрома, пациент жалуется на повышение температуры, возникновение рвоты и образование отека.
Вторая стадия называется токсической фазой, что обусловлено проявлением симптомов общей интоксикации организма и токсикоза. Больной страдает от продолжительной сильной рвоты и учащенного пульса: в организме нарушается водный баланс, вследствие чего образуется обезвоживание.
Термальная фаза является завершающей: её первичные признаки проявляются через трое суток после окончания второй стадии. К характерным особенностям термальной фазы относят сильную интоксикацию и общее плохое самочувствие пациента: он испытывает апатию и болевые ощущения, которые постепенно утихают вследствие некроза нервных волокон. Клиническая картина предполагает наличие также низкого артериального давления и слабого пульса.
По распространению
В зависимости от степени распространения воспаления, различают три типа:
- Местное поражение характеризуется воспалением одной анатомической зоны серозной оболочки.
- Распространенный тип предполагает распространение деструктивного процесса более чем на два отдела брюшной стенки.
- Тотальный тип диагностируется при целостном поражении брюшины.
По виду экссудата
Классификация по виду жидкости, которая выделяется из пораженной серозной ткани, состоит из гнойного, желчного, фибринозного, калового, а также геморрагического типа. Существует также смешанный тип, который характеризуется сочетанием в себе двух и более видов экссудата.
2). Распространенный
А. Диффузный перитонит, это перитонит, охватывающий значительную часть брюшной полости (1 или 2 этажа брюшной полости, но не всю). Например поступил больной с перфорацией червеобразного отростка, на операции у него обнаружен гной в обоих подвздошных областях, он достиг пупка и выше, но верхний этаж брюшной полости остался свободным – такой перитонит будет считаться диффузным. Надо отметить, что в других классификациях слово «диффузный» может иметь другое значение, например, быть синонимом слова разлитой.
Б. Разлитой перитонит, это перитонит, охватывающий все три этажа брюшной полости
В. Общий перитонит или тотальный, по сути то же самое, что и разлитой перитонит, но подчеркивающий тотальность поражения брюшной полости. В настоящее время это термин почти не используется.
В последнее время рассматриваются предложения упростить эту классификацию и разделить ее только на две формы (Савельев В.С., Ерюхин Е.А. 2009): 1. Местный перитонит; 2 Распространенный (разлитой) перитонит.
ПО ХАРАКТЕРУ ВЫПОТА
- Серозный перитонит. Указывает на непродолжительные сроки воспаления. В брюшной полости имеется прозрачный светлый выпот без запаха, светло-желтого или желтого выпота. Количество его может быть небольшим или значительным.
- Серозно-фибринозный перитонит. Появляются сгустки фибрина белого цвета, они плавают в выпоте, или находятся на брюшине. Обычно их больше там, где находиться источник воспаления. Их легко удалить или смыть с кишечной стенке или брюшины.
- Гнойный перитонит. Выпот превращается в гной, сгущается, становится непрозрачным. Гной в брюшной полости обычно рано или поздно становится колибациллярным (Гр-) и отличается от тех гнойников которые мы видим в мягких тканях (кокки, Гр+), где гной обычно сливкообразный. В брюшной полости гнойный выпот жидкий, грязно-серого цвета, с пятнами жира. Постепенно появляется резкий специфический запах.
- Гнойно-фибринозный перитонит. В брюшной полости не только появляется большое количество гноя и фибрина, но последний начинает покрывать обширные участки брюшины. Фибрин проникает глубоко в стенки органов и просто удалить его со стенок кишок не удается, если приложить усилия то с фибрином будет содрана брюшина вплоть до мышечного слоя. Богато покрытый инфекцией фибрин склеивает кишечные петли в обширные конгламераты в центре которых формируются гнойники.
Одна из важных классификаций перитонита, эта классификация по СТАДИЯМ (по Симоняну К. С.).
Она в первую очередь отражает патофизиологические изменения в организме в зависимости от стадии процесса, а так же связанные с этими процессами клиническиепроявления.
Данная классификация предполагает три этапа патофизиологических изменений происходящих в организме. Она основана на взаимоотношении защитных (иммунных) сил и сил инфекции, находящихся в брюшной полости. При постепенном истощении иммунных свойств организма и поражении внутренних органов за счет интоксикации одна стадия перитонита переходит в другую. Деление на стадии по времени (24, 24-72 часа, 72 часа и более) носит приблизительный и условный характер. В зависимости от индивидуальных особенностей организма, наличие сопутствующих иммунно-депрессивных заболеваний (диабет, ВИЧ, туберкулез), а так же от особенностей инфекции эти сроки могут значительно меняться в ту и другую сторону.
Симптомы перитонита
Все симптомы, наблюдаемые при перитоните, можно разделить на местные и общие. Местные симптомы возникают в ответ на раздражение брюшины экссудатом, желчью, желудочным содержимым. К ним относят боль в животе, напряжение мышц передней брюшной стенки, а также положительные симптомы раздражения брюшины, которые удается выявить врачу при осмотре. Общие симптомы развиваются на фоне интоксикации организма. Это такие неспецифические симптомы, как повышение температуры, слабость, тахикардия, тошнота, рвота, спутанность сознания.
Кроме того, у больного отмечаются не только признаки воспаления брюшины, но и симптомы основного заболевания, спровоцировавшего перитонит.

Симптомы первой стадии перитонита
Первые признаки перитонита — это постоянная, не утихающая боль в животе, которая усиливается при смене положения тела. Поэтому больной лежит на спине или же на боку с приведенными к животу коленями и старается лишний раз не двигаться. Локализация боли зависит от расположения патологического процесса в брюшине.
Во время осмотра пациента врачу удается выявить напряжение мышц передней брюшной стенки. При перитоните отмечаются положительные симптомы раздражения брюшины. Так, чтобы определить симптом Щеткина-Блюмберга, нужно медленно надавливать на живот, зафиксировать руку на пару секунд, а затем резко отдернуть. Если в этот момент возникает резкая боль, значит, у человека перитонит.
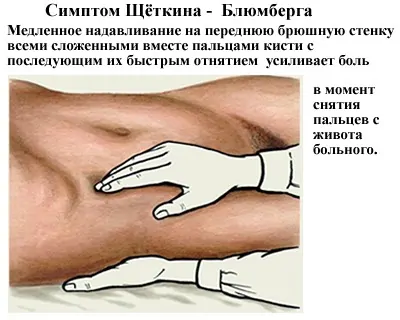
Симптом Менделя определяется при перкутировании (постукивании) всего живота. По реакции больного врач может не только определить усиление боли, но и локализацию патологического процесса.
Из общих симптомов у больного отмечаются повышение температуры, тахикардия, повышение артериального давления, сухость слизистых оболочек, а также тошнота с рвотой.
Симптомы второй стадии перитонита
 В этот период боль в животе может стать менее выраженной. Напряжение мышц передней брюшной стенки, а также симптомы раздражения брюшины присутствуют, но становятся менее явными. На первый план выступают такие симптомы как задержка стула, метеоризм, вздутие живота, вызванные парезом кишечника. Отмечается обильная рвота со зловонным запахом.
В этот период боль в животе может стать менее выраженной. Напряжение мышц передней брюшной стенки, а также симптомы раздражения брюшины присутствуют, но становятся менее явными. На первый план выступают такие симптомы как задержка стула, метеоризм, вздутие живота, вызванные парезом кишечника. Отмечается обильная рвота со зловонным запахом.
Нарастают общеинтоксикационные симптомы. У больного учащается сердцебиение (свыше 120 ударов в минуту), падает артериальное давление. Повышается температура, язык и слизистая рта сухие, а черты лица заостренны.
Симптомы третьей стадии перитонита
Интоксикация становится еще более выраженной. На фоне обезвоживания кожа у больного бледнеет, черты лица заостряются, слизистая оболочка рта и язык сухие. Сохраняются учащенное сердцебиение и низкое давление, а дыхание становится частым, поверхностным.
Живот вздут, перистальтика отсутствует, наблюдается обильная рвота желудочным и кишечным содержимым.
Из-за выраженной интоксикации страдает нервная система: больной то адинамичен, то впадает в эйфорию. Могут отмечаться спутанность сознания, бред.
Способы лечения
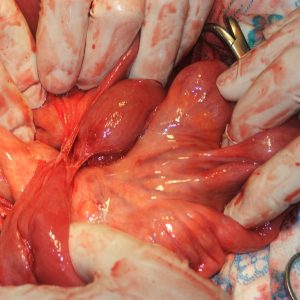
Лечение перитонита предполагает проведение хирургического вмешательства, в ходе которого врач купирует воздействие провоцирующего фактора и удаляет излишек жидкости из брюшной полости.
Операция осуществляется путем лапаротомии, которая основывается на прямом проникновении в брюшину. На первом этапе доктор проводит подготовку: вводит анестезирующий препарат и приступает к промыванию желудочно-кишечного тракта. После завершения подготовительных мероприятий, врач формирует на передней стенке живота надрез.
Второй этап оперирования предполагает ликвидацию воспалительного очага. В зависимости от причины, спровоцировавшей образование перитонита, доктор удаляет аппендикс либо язвенное образование, восстанавливает стенки больного пищеварительного органа, извлекает желчный пузырь. После купирования очага воспаления, доктор вторично промывает брюшную полость и дезинфицирует её с помощью антисептического раствора.
На третьем этапе врач выполняет декомпрессию кишечника, что предполагает извлечение из его полости излишнего газов и патогенного экссудата. Данная процедура осуществляется посредством тонкой дренажной трубки, которая вводится в брюшину через ротовую полость. После завершения декомпрессии доктор аккуратно зашивает разрез.
Лечение перитонита
Общая площадь брюшинного покрова составляет 1,5–2 м2. Инфекции есть, где развернуться, а значит и ее лечение должно быть комплексным, включающим сразу несколько мероприятий: инфузионную терапию, антибиотикотерапию и хирургическое вмешательство.
Важно! Болезнь ни в коем случае нельзя лечить самостоятельно. Как первичный, так и вторичный перитонит являются опасными для жизни состояниями
При наличии других инфекций в организме, например цирроза, смертность от перитонита может
Лечение перитонита медикаментами
При перитоните важно повысить иммунитет организма и устранить инфекцию. Для этих целей применяют инфузионные растворы (коллоидные и кристаллоидные) и антибиотики (пенициллины, аминогликозиды, макролиды)
И те, и другие вводят внутривенно. Эти меры служат также подготовкой к операции.
Среди медикаментов при перитоните могут быть также показаны:
- дезинтоксикационные средства и сорбенты,
- мочегонные средства,
- жаропонижающие, противорвотные препараты,
- ферментные препараты,
- анаболические препараты,
- антикоагулянты.
Операция при перитоните
Выявление перитонита — это абсолютное показание к проведению экстренной операции. Чтобы не дать инфекции распространиться, необходимо устранить ее источник. Для этого нужно хирургическое вмешательство.
Задача хирурга в этом случае состоит в устранении очага воспаления, промывании (санации) брюшной полости специальным растворами, удалении излишней жидкости, гноя, желчи и крови (дренировании) устранения перитонита, если это возможно — ушивание прободной язвы кишечника, удаление воспаленного аппендикса или желчного пузыря.
Лечение после операции
После хирургического вмешательства врачи должны убедиться в том, что инфекция полностью удалена. В брюшную полость вводятся дренажные трубки для ее промывания и удаления скопившейся жидкости. Для предотвращения обезвоживания организма по-прежнему показана терапия инфузиями.
От боли вводят наркотические и ненаркотические анальгетики. Продолжается терапия антибиотиками.
Диета
Болезнь затрагивает иммунитет человека, влияет на его жизненные силы. Из-за того, что поражается брюшная полость и органы, находящиеся в ней, нарушается метаболизм. Поэтому большую роль играет правильное питание на разных этапах перитонита, а также в послеоперационный период.
Питание на первом этапе
При обнаружении симптомов перитонита не следует кормить и поить больного. Нужно обратиться к врачу, а при острой боли и трудностях в передвижении — вызвать скорую помощь. По мнению врачей, большинство случаев перитонита происходит из-за позднего обращения за помощью.
Питание на втором и третьем этапах
Для восстановления функций органов брюшной полости врачи еще на этапе до операции проводят внутривенное введение растворов для восстановления количества жидкости в организме и антибиотиков. Перед операцией пациента переводят на стол 0: пища, сваренная или приготовленная на пару. Она должна быть перетертой и разбавлена водой. Во время операции желудок опорожняют с помощью зонда.
Диета после операции
Брюшная полость — пространство с собственной микрофлорой
После операции важно уделить внимание ее восстановлению. Для этого пациент должен получать достаточное количество питательных веществ. В зависимости от типа операции и того, как быстро брюшные органы возвращаются к нормальному усвоению пищи, назначают парентеральное или энтеральное питание
В зависимости от типа операции и того, как быстро брюшные органы возвращаются к нормальному усвоению пищи, назначают парентеральное или энтеральное питание.
При парентеральном — питательные вещества вводятся внутривенно напрямую в кровь. При энтеральном — пациенту дают специальные смеси. Если он не в состоянии самостоятельно есть, смеси доставляются в желудочно-кишечный тракт через зонд.
Дома еда должна быть только кашеобразной. Питаться обязательно нужно дробно, несколько раз в день небольшими порциями. Еда не должна быть горячей или холодной: желудку легче всего переваривать теплую пищу. Необходимо пить много жидкости: воды, киселей, молока. Следует отказаться от жареной, жирной, копченой, острой, чересчур соленой пищи, а также от тех продуктов, которые приводят к газообразованию (бобы, капуста, горох, газированные напитки, сухофрукты, хлеб и т. д.). Подробная информация о разрешенных и запрещенных продуктах представлена на рисунке 2.
Острая фаза заболевания
Острый перитонит
Острый перитонит – это такое заболевание, при обнаружении которого требуется срочная госпитализация. Если вовремя не оказать пациенту медицинскую помощь, то возможен летальный исход.
Способствует развитию этой формы недуга острый гнойный аппендицит, перфорации язвы желудка и кишечника. Различают следующие стадии острого перитонита:
- Реактивная. Длительность фазы составляет 12–24 часа. Проявляется острой болью, которая поражает весь живот. С максимальной интенсивностью болевой синдром воздействует в зоне первичного поражения. При реактивной стадии у пациента отмечается напряжение мышц живота, усиление боли при малейшей попытке сменить пользу, а спит он всегда в позе зародыша. Такое состояние в медицине получило название симптом Щёткина-Блюмберга. Острый панкреатит в реактивной фазе способствует возникновению озноба и лихорадки.
- Токсическая. Она длится 12–72 часа. Для неё характерно улучшение состояние пациента, но все это только кажется. У человека уменьшается выраженность болевого синдрома, уходит напряжённость живота, возникает состояние эйфории и заторможенности. У пациента заостряются черты лица, кожа имеет бледный оттенок. Возникает рвота, чувство тошноты. Перистальтика кишечника и мочевыделение снижаются. Острый перитонит в токсической стадии начинает формировать первые проявления обезвоживания организма – сухость во рту. Принимать жидкость человеку очень сложно по причине рвоты. При диагностировании токсической стадии перитонита смертность составляет 20%.
- Терминальная. Её симптомы начинают поражать человеческий организм спустя 24–72 часа после того, как сформировался вирусный перитонит. Её продолжительность не более нескольких часов. Возникают проявления в нарушении работоспособности всех органов и систем. Пациент находится в прострации и не понимает, что с ним происходит. Западают глаза и щёки, возникает землистый оттенок кожных покровов. Нередко такое состояние сопровождается рвотой гнилостными массами. Помимо представленных проявлений, у человека возникает холодный пот, тахикардия, одышка, резкое падение температуры, вздутие живота. Терапия на терминальной стадии недуга не даёт нужного эффекта, поэтому смертность при таком состоянии около 90%. Перитонит в терминальной фазе приводит к смерти на протяжении 24 часов от начала недуга.
Симптом Щёткина-Блюмберга
Как проявляет себя разлитой перитонит в острой фазе?
Острый разлитой перитонит служит осложнением различных болезней брюшной полости. К таким патологиям можно отнести:
- прободную язву желудка, кишечника;
- гнойный аппендицит;
- тромбоз мезентериальных сосудов;
- абсцесс печени.
Причиной развития воспалительного процесса служит наличие в брюшине кишечной микрофлоры: кишечная палочка в комбинации со стрептококками, дизентерийной палочкой, стафилококками. Выделяют следующую классификацию перитонита:
- Прободной – имеется связь с прободной язвой желудка, толстых и тонких кишок, двенадцатипёрстной кишки.
- Жёлчный – причина его развития – это результат перфорации жёлчного пузыря.
- Септический – послеродовой.
- Пневмококковый – возникает при пневмонии и у пациентов с тяжёлым нефритом.
- Послеоперационный перитонит.
- Травматический – возникает по причине механических травм, ранения холодным и огнестрельным оружием.
Такое заболевание имеет следующие проявления:
- болевой синдром;
- резкое усиление боли при малейшем движении, кашель;
- бледные кожные покровы лица;
- падение артериального давления;
- нитевидный пульс.
В дальнейшем может происходить ослабление болей, особенно на момент накопления экссудата в брюшной полости. Отмечается отсутствие отхождения газов и фекалий, усиливается рвота и икота. В рвотных массах присутствуют остатки еды. Если заболевания находится на последней стадии, то рвота приобретает каловый характер.
Характеристика острого гнойного перитонита
Острый гнойный перитонит может возникать по следующим причинам:
- Воспалительное поражение любого из органов брюшной полости. К таким недуга можно отнести аппендицит, холецистит, воспаление внутренних половых органов у женщин, ущемлённая грыжа. В таком случае острый гнойный перитонит возникает по причине распространения инфекции из основного очага на брюшину.
- Прободение брюшных органов. К таким заболеваниям можно отнести прободную язву желудка, тонкой кишки. Результатом такого процесса становится инфицирование брюшной полости.
- Повреждение органов брюшной полости.
- Гематогенное распространение инфекции на брюшину из какого-то воспалительного очага. Острый гнойный перитонит наблюдается при ангине, остеомиелите, сепсисе.