Почему у женщин болят почки: как определить заболевание и лечить?
Содержание:
Полностью или частично ограниченные продукты
Диетическое питание при нефрите предусматривает ограничения:
- Поваренной соли и продуктов ее содержащих — соления, маринады, консервы, колбасы, копчености.
- Не разрешается включать в рацион питания хлеб обычной выпечки и мучные изделия с добавлением соли.
- Нельзя употреблять мясные, рыбные и грибные бульоны, жареные блюда, мясо без предварительного отваривания, жирные сорта мяса (утка, гусь, свинина). Исключаются фасолевый суп и отвар из бобовых.
- Запрещается употреблять жирные виды рыбы, рыбные консервы, соленую/копченую рыбу, икру, твердый соленый сыр. Под запретом все животные жиры, жирные сливки и сметана.
- Следует исключить из рациона свежий лук, чеснок, редьку, щавель, бобовые, редис, шпинат, грибы, соленые, маринованные и квашеные овощи.
- Из соусов необходимо исключить горчицу, перец, хрен. Не разрешается употреблять крепкий кофе, какао, минеральные воды, содержащие натрий.
Диагностика и лечение
Если обнаружены хоть малейшие симптомы, которые могут быть следствием заболевания почек, необходимо срочно обратиться к лечащему врачу. Специалист проводит опрос и осмотр пациента. Чем детальнее он опишет свои симптомы, тем легче будет поставить правильный диагноз и назначить курс лечения. Одни лишь анализы не покажут, что происходит в почках.
Первичный осмотр может провести семейный врач или терапевт
Обычно особое внимание он уделяет отекам, если таковые имеются, а также области поясницы. При первичном осмотре врачи постукивают в зоне почек с целью определить насколько сильны болевые ощущения у пациента
После осмотра врач выдает больному направление на анализ. Лабораторные методы диагностики помогают поставить точный диагноз. К ним относятся такие процедуры:
- общий анализ крови;
- общий анализ мочи;
- УЗИ почек;
- биохимический анализ крови;
- биопсия почек.
Сдавать кровь на общий анализ можно как в частных, так и в государственных лабораториях. Анализ крови может показать наличие воспаления в организме. В случае заболевания растет количество лейкоцитов, а также увеличивается концентрация белка С.
Помимо общего анализа крови, следует сдать более подробный – биохимический. На бактериальную экспансию в организме указывает наличие антител антистрептолизина.
УЗИ почек проводится после того, как был поставлен предварительный диагноз. Процедура необходима, поскольку позволяет более полно оценить состояние пациента, а точнее, предположить, что делается в его почках. Огромное преимущество УЗИ в том, что оно проводится без всякого вмешательства в организм, то есть, не требует введения дополнительных медикаментов. Кроме того, УЗИ может сделать каждый пациент.
Биопсия позволяет получить тканевый фрагмент почки для проведения морфологического изучения. Ткань берется при помощи специальной тонкой иглы. На сегодняшний день это самый точный анализ, который позволяет быстро поставить правильный диагноз, узнать, какие существуют проблемы, определить стадию заболевания и назначить необходимое лечение.
Такой анализ назначают в крайних случаях, поскольку осуществляется непосредственное вмешательство в организм. Показания к исследованию следующие:
- мочевыводящие пути поражены инфекцией;
- присутствие в моче белка или крови;
- если место имела пересадка почки и наблюдается нестабильность в ее функционировании;
- хронические патологии органа;
- контроль лечения.
Противопоказания к биопсии:
- аллергическая реакция на новокаин;
- опухоль в почках;
- плохая свертываемость крови;
- стабильное функционирование организма обеспечивает только одна почка;
- аневризма почечной артерии.
Все вышеизложенное необходимо учитывать обязательно. Сейчас в диагностике очень популярно и эффективно УЗИ. Но оно не так уж и безопасно. Следовательно, прохождение УЗИ необходимо согласовать с лечащим врачом.
Лечение пиелонефрита
Воспаление почек является серьезной патологией, требующей приема антибиотиков. Первая доза антибиотика обычно вводится в клинике при помощи инъекции, затем пациент может продолжать лечение на дому. В случае, если при лечении в течение двух суток не произошли изменения, больному в срочном порядке необходимо сообщить об этом лечащему врачу. Следует быть готовым к тому, что назначенный антибиотик может оказаться неэффективным в отношении бактерии-возбудителя. В таком случае специалист порекомендует произвести замену лекарственного препарата.
Если у пациента наблюдается высокая температура тела, сильная боль, рвота и интоксикация организма, врач посоветует продолжить лечение в стационаре. Лечение пиелонефрита у женщин, находящихся в положении, также обязательно должно проводиться в стационарных условиях. Заболевание является очень опасным для будущей матери и ее ребенка, поэтому требуется круглосуточное наблюдение специалистов.
Методы лечения воспаления почек
Чем лечить воспаление почек? Чтобы подобрать правильную терапевтическую схему, необходимо точно установить вид нефрита и по возможности устранить причину его вызвавшую. В стадии обострения лечение должно проводиться в стационаре больницы под строгим наблюдением врача и контролем динамики развития болезни. Пациенту назначается постельный режим, снижающая нагрузку на почки диета и прием лекарственных препаратов. В качестве вспомогательного метода терапии может применяться лечение народными средствами.
Совет: После окончания основного курса терапии людям, перенесшим нефрит, рекомендуется оздоровление в профильном санатории.
Медикаментозное лечение
Медикаментозное лечение при нефрите должно быть комплексным и включать средства для устранения причины заболевания, выведения накопившихся токсинов, снятия симптомов.
Из лекарств от воспаления почек назначают:
- антибактериальные препараты;
- диуретики;
- препараты кальция;
- антигистаминные препараты;
- глюкокортикостероиды;
- иммуностимуляторы;
- гипотензивные средства;
- препараты для улучшения кровообращения и питание в почечных тканях;
- цитостатики;
- витамины ( C, P, B).
В тяжелых случаях при накоплении в крови токсических продуктов для дезинтоксикации организма проводят плазмаферез и гемосорбцию. Пот гломерулонефрите в составе комплексной лекарственной терапии также назначают иммуносупрессоры.
Антибиотики при воспалении почек подбираются на основании бактериологического исследования мочи с определением чувствительности выявленных микроорганизмов к конкретным препаратам. Наиболее эффективными при нефритах являются производные фторхинолона.
Важно: При назначении антибиотиков следует учитывать противопоказания и возможные побочные эффекты, в том числе их негативное влияние на ослабленные болезнью почки. При своевременном и правильно подобранном лечении состояние пациента значительно улучшается уже через одну неделю, а окончательное выздоровление наступает через четыре недели
При своевременном и правильно подобранном лечении состояние пациента значительно улучшается уже через одну неделю, а окончательное выздоровление наступает через четыре недели.
Диета и питьевой режим при воспалении почек
При отсутствии отеков и повышенного артериального давления больному рекомендуется обильное питье. Разрешается минеральная вода, компоты, натуральные соки. Особенно полезны будут и морсы, приготовленные из клюквы и брусники и обладающие выраженным противовоспалительным действием.
Диета при воспалении почек направлена на снижение нагрузки на пораженный орган. Рацион должен в основном состоять из фруктов, овощей, хлеба, круп. Мясные продукты и другие источники белка, а также соль, рекомендуется ограничить в употреблении. Предпочтительным способом готовки является отваривание или приготовление на пару. Категорически недопустимо принимать в пищу жареные, копченые, острые и соленые блюда с избытком специй, маринадов и приправ. Также не разрешается употребление солений и консерваций.
Хороший мочегонный и очищающий организм эффект дают арбузы, яблоки, дыня, тыква. Рекомендуются цитрусы как ценный источник витамина C, необходимого для укрепления организма при борьбе с инфекцией.
Народные методы лечения при воспалении почек
При воспалении почек лечение народными средствами часто используется в составе комплексной терапии. Оно проводится определенными курсами с небольшими перерывами и может занимать длительное время. Назначаются отвары или настои лекарственных растений и их сборов, обладающие противовоспалительным, мочегонным, гипотензивным действием и нормализующие работу пораженного органа. Среди них применяют:
- цветки василька синего, ромашки, липы;
- траву хвоща полевого, горца птичьего, пикульника;
- листья толокнянки, шалфея;
- корень стальника, солодки;
- березовые почки;
- кукурузные рыльца;
- плоды можжевельника, шиповника;
Важно: Лечение народными средствами должно быть согласовано с врачом, так как многие лекарственные растения имеют противопоказания
От чего происходит воспаление почек?
Часто основным возбудителем воспаления почек считается кишечная палочка, редко являются стафилококки и энтерококки.
Зачастую воспаление почек появляется из-за острой почечной недостаточности, мочекаменных болезней, простатита, гинекологических болезней. Воспаления почек могут быть следствием послеоперационного периода, либо беременности.
Статистика следующая: болезням почек подвергаются примерно 3,5% населения страны. Втрое больше заболевших — это представительницы слабого пола (из-за своей физиологии).
Острый пиелонефрит: симптомы
- повышение температуры, лихорадочное состояние, болит голова;
- повышение потливости;
- болезненное состояние в мышцах и суставах;
- напряженность в мышцах живота и в пояснице;
- тошнота и рвота;
- частое болезненное мочеиспускание;
- мутная моча, наличие в ней хлопьев.
Признаки хронического воспаления почек
Хроническое воспаление почек характеризуется следующими признаками (без исключения симптоматики острого пиелонефрита):
- периодически повышается температура;
- потливость в ночное время;
- землистый тон кожи, желтое лицо;
- сухость кожного покрова;
- снижается аппетит;
- повышение утомляемости, головная боль;
- повышается артериальное давление, возникает тошнота и рвота.
Причиной пиелонефрита могут являться эндогенные (внутренние) инфекции. Эти микроорганизмы всегда живут в нашем организме. И экзогенные (внешние) инфекции — мельчайшие организмы, которые попали в мочеполовые органы с внешней среды. Зачастую это бывает кишечная палочка, энтерококк, протей, стафилококк, клебсиеллы, синегнойная палочка. Пиелонефрит может развиться и с участием вирусов, грибов, микоплазм.
Многие микроорганизмы под влиянием неблагоприятных условий (применение антибиотиков, изменение кислотно-щелочного баланса мочи) преобразуются в иные формы, устойчивые к внешним воздействиям и пережидают неблагоприятную среду. В таком случае заболевание никак не выражается. Однако при появлении благоприятных условий мельчайшие организмы преобразуются в активную форму и вызывают болезнь, которая трудноизлечима.
Микроорганизмы могу проникать в почку тремя способами:
Гематогенный путь (через кровь). Так первичный воспалительный процесс может быть в любом органе (синусит, тонзиллит, кариес, отит, бронхит, абсцесс и т.п.), либо в иной части мочеполовой системы. С кровью эти микроорганизмы оказываются в почках.
Чтобы инфекция осталась в почках, нужны предрасполагающие условия: зачастую из-за нарушения оттока мочи и расстройства кровообращения в почке. Однако определенные микроорганизмы могут поразить и совершенно здоровую почку, к примеру, некоторые разновидности стафилококков.
Микробы, занесенные с кровью остаются на сосудистых петлях почечных клубочков, вызывающие перемены внутренней оболочки сосудов, разрушая ее, попадая в почечные канальцы, и выходят вместе с мочой.
Около данных микробных тромбов формируется островоспалительный процесс. На десятый день от начала инфекции острый период завершается. Восстановление тканей почки начинается спустя три недели, а на шестой неделе на участке воспаления создается рубец.
Восходящий, либо уриногенный путь. Данный путь попадания инфекции в почки зачастую бывает у детей. Эти микроорганизмы оказываются в почке с нижележащих мочевых путей с возвратным током мочи. При этом необходимо нарушение динамичности движения мочи. По норме моча перемещается с мочеточников в мочевой пузырь, а обратное поступление мочи в мочеточники не происходит.
Но если заброс мочи с мочевого пузыря попадает в мочеточники, который именуется пузырным рефлюксом, может быть проникновение бактерий с мочевого пузыря в почку. Иные причины патологии динамики движения мочи — удвоение почки, нефроптоз, гидронефроз, камни в мочевых путях.
Другой путь попадания бактерий в почки — восходящий по стенке мочевых путей, а собственно по стенке мочеточника. Помимо этой инфекции, поднимающейся по стенке мочеточника, воспаление данной стенки сможет явиться причиной патологии движения мочи по мочеточнику и заброса инфекции с мочой в почку.
Если Вам нужна рекомендация уролога, звоните по указанным на сайте телефонам.
Лечение воспаления почек (нефрита)
Как лечить воспаление почек? Лечение нефрита обычно включает в себя следующие этапы:
1. Помещение больного в нефрологическое отделение медицинского учреждения – лечение проводить в условиях стационара;
2. Назначается соблюдение постельного режима, а также пребывание с сухом теплом помещении с минимальными физическими нагрузками;
3. Назначается низко солевая диета с ограничением количества выпиваемой жидкости;
4. Медикаментозное лечение: применение диуретиков, глюкокортикостероидов, антигистаминных препаратов, цитостатиков, препаратов кальция, витаминов С (аскорбиновая кислота) и Р (рутин), а при необходимости – антибиотиков и препаратов для сердца.
5. Дополнительное лечение:
5.1. Плазмаферез – очищение крови от токсических и метаболических компонентов;
5.2. Гемосорбция – очищение крови от токсинов путем их адсорбции.
6. Соблюдение правил профилактики нефрита;
7. Оперативное лечение.
8. Санаторно-курортное лечение с предпочтением стран сухого жаркого климата.
Медикаментозное лечение нефрита (лекарства от воспаления почек)
Назначение препаратов при воспалении почек, их дозировки и схема лечения проводиться только лечащим врачом на основании диагностики, и во многом зависит от типа и формы нефрита, а также этиологии и патогенеза данного заболевания.
Если говорить о лекарствах от воспаления почек, то можно выделить следующие препараты…
Для выведения из организма токсинов назначают мочегонные средства (диуретики): «Фуросемид», «Диакарб».
Для уменьшения воспалительного процесса и ограничения образования антител к почечной ткани назначают:
- Глюкокортикостероиды: «Дексаметазон», «Гидрокортизон».
- Антигистаминные препараты: «Кларитин», «Супрастин».
При подозрении на злокачественную опухоль назначают цитостатики, которые предотвращают процессы роста и развития клеток организма: «Азатиоприн», «Доксорубицин», «Фторурацил», «Циклофосфан».
Иногда врач может назначить функционально-пассивную гимнастику почек, для чего 1-2 раза в неделю применяют 20 мл фуросемида.
Для нормализации артериального давления назначают: бета-адреноблокаторы («Атенолол») или диуретики («Фуросемид»).
Витамины. При воспалении почек назначается дополнительный прием витаминов А (ретинол, β-каротин), С (аскорбиновая кислота), Е (токоферол) и Р (рутин), а также микроэлементов убихинон (коэнзим Q10), селен и другие.
При проявлении симптомов почечной недостаточности применяют оксиданты – кокарбоксилазу, пиридоксальфосфат и витамин В2 (рибофлавин).
Антибиотики и противовирусные препараты при нефрите
Антибактериальная и противовирусная терапия нефрита применяется лишь на основании диагностики, если причиной воспаления почек являются бактерии или вирусы.
В качестве антибиотиков при нефрите (уросептиков) применяют следующие комбинации: пенициллин + аминогликозиды или фторхинолоны + цефалоспорины.
Гемодиализ
Гемодиализ является методом очищения крови с помощью специальной аппаратуры и назначается в случае, если почки на данный момент не справляются со своей функцией по очищению организма от продуктов метаболизма. Если применить гемодиализ нет возможности, тогда применяется перитонеальный (кишечный) диализ.
Диета при воспалении почек
Диета при воспалении почек подразумевает под собой ограничение в потреблении соли – не более 2-5 г в сутки, а также употреблении пищи, богатой на витамины и микроэлементы.
М.И.Певзнером разработана лечебная система питания, применяемая при нефрите — диета №7а (стол №7а).
Первые два дня при остром нефрите показан голод. В этот период разрешается выпить 2 стакана сладкой воды – по 50 г сахара на стакан.
Способ готовки – на пару, варить, запекать.
Количество жидкости в день – не более 1,5 литра.
При нефрите нельзя есть – соленую, острую, жирную, жаренную и копченную пищу. Также не рекомендуется кушать горох и другие бобовые, редьку, морскую капусту.
Для устранения отеков можно применить молочную диету, а чтобы избежать от молочной диеты вздутие живота, в молоко можно добавить немного соды.
В качестве питья хорошо себя зарекомендовал отвар из шиповника, в котором содержится большое количество витамина С.
Полезным при нефрите является употребление арбуза, дыни, тыквы, различные ягоды.
- При обструктивной форме острого пиелонефрита, когда нарушен отток мочи. Здесь может быть применена катетеризация мочеточника;
- Когда медикаментозная терапия не привела к необходимым результатам;
- Когда диструктивные изменения почки не позволяют ей справляться со своими функциями, тогда назначают трансплантацию (пересадку) почки.
Как лечить воспаление почек у женщин
Лечение начинается сразу после установления диагноза. Назначаются антибактериальные препараты немедленно, не дожидаясь результатов бакпосева и определения чувствительности высеянной флоры к антибиотикам, т. к. ответ бакпосева возможен на пятый — шестой день. Но к этому времени состояние при вовремя начатом лечении улучшается, и довольно часто не приходится менять назначенный сразу антибиотик. Только в случае отсутствия эффекта необходима замена препарата. Иногда назначается одновременно два антибиотика разных групп.
Используются при воспалении почек фторхинолоны, защищённые пенициллины (аминопенициллины), цефалоспорины, макролиды.
В настоящее время категорически нельзя использовать в лечении препараты пенициллинового ряда (ампициллин и др.), т. к. в 40% к ним развивается резистентность, 5 — НОК, бисептол. Успешно используются защищённые полусинтетические пенициллины ( тазобактам, сульбактам (уназин) и др.).
Фторхинолоны назначаются эмпирически (спарфлоксацин — «Спарфло» — применяется при воспалении почек у молодых женщин; левофлоксацин — «Леволет» — назначается при воспалении почек у пожилых женщин. Это связано с некоторыми изменениями на ЭКГ, которые могут возникать при лечении).
Макролиды (эритромицин, кларитромицин, рокситромицин, спирамицин) подавляют синтез белка в микробной клетке, поэтому их назначение эффективно при воспалении почек.
Цефалоспорины можно назначать в таблетированной форме, если женщина хорошо переносит их приём (ципрофлоксацин, цефалексин, зиннат) и не беспокоят тошнота и рвота при приёме препарата. Если эти побочные действия выражены, препарат вводится парентерально (цефтриаксон, цефатоксим) два раза в сутки. Если в течение трёх суток не наступает эффект, антибиотик меняется. При этом необходимо провести дополнительные методы исследования для исключения осложнений (абсцесса, сепсиса).
Лечение антибиотиками проводится не менее 10 дней.
Одновременно для усиления эффекта лечения назначаются уроантисептики — нитрофураны: фурагин, фурамаг, монурал. Монурал разрешён к применению даже у беременных, используется однократно одной дозой.
Применяются растительные противооспалительные препараты (канефрон, цистон, фитолизин). Канефрон практически не имеет побочных действий, совершенно безопасен, оказывает спазмолитическое, противовоспалительное и обезболивающее действие.
Используются также антигистаминные препараты (тавегил, кларитин, супрастин и др.), мочегонные при необходимости (фуросемид), спазмолитики (но — шпа, дротаверин), поливитамины, общеукрепляющие, повышающие иммунитет.
Дополнительно применяются почечные сборы в виде чая, диетическое питание (бессолевая диета, ограничение белков, больше ягод /калина/, фруктов, большое количество жидкости — до двух литров чистой воды (при отсутствии противопоказаний), свежие соки). Категорически нужно исключить при воспалении почек у женщин спиртные напитки, газированную воду кофе.
Во время лечения желательно прекратить половые контакты из — за риска дополнительного инфицирования.
Нужно помнить, что лечение должно назначаться индивидуально, в зависимости от тяжести заболевания, течения воспалительного процесса почек, общего состояния женщины и сопутствующих заболеваний. При самолечении может произойти прогрессирование заболевания, возникновение различных серьёзных осложнений. К осложнениям относятся абсцесс, сепсис, почечная недостаточность. И хоть воспаление почек у женщин изначально не является тяжёлым заболеванием, его осложнения при неадекватном лечении могут привести к летальному исходу. По статистике, если после установления диагноза пиелонефрит женщина не изменит образ жизни и не начнёт лечение, продолжительность жизни не превышает десяти лет. Сепсис же, как показывают цифры, становится смертельным осложнением у каждого третьего человека, из тех, у кого он возник.
Из известных женщин, погибших от сепсиса, явившегося осложнением воспаления почек, была известная бразильская модель Марианна Бриди Коста. В попытке остановить септический процесс ей были ампутированы руки и ноги, но спасти от смертельного исхода не удалось.
Перенесла воспаление почек, осложнённое сепсисом, ещё одна известная женщина — певица, обладательница премии Грэмми, Этта Джеймс.
Но, несмотря на печальную статистику, с воспалением почек женщина может прожить полноценную жизнь, не ограниченную какими — либо временными рамками, если будут соблюдаться важные условия: профилактика и своевременное лечение воспаления почек.
Симптомы и лечение воспаления почек
Как уже говорилось выше, симптоматика нефритов может быть как хорошо выражена, так и нет. Несмотря на всю неприятность симптомов, все-таки лучше, когда они присутствуют, потому что в таком случае существенно облегчается процесс постановки диагноза. Человек, страдающий от заболевания, рано или поздно все равно обратится за помощью. А вот если воспаление протекает бессимптомно, то это грозит постепенным ухудшением состояния здоровья и, в частности, почек, и исправить сложившуюся ситуацию будет очень сложно.
Симптомы при воспалении почек разнообразны, многое зависит от типа заболевания. Тем не менее, главным признаком того, что начинает развиваться патология, вне зависимости от ее особенностей, будет тянущая, режущая, тупая, периодическая или постоянная боль в области поясницы. Также многих больных мучает характерная тяжесть в этой области. Этого уже достаточно для того, чтобы посетить профильного специалиста пройти соответствующие диагностические исследования, например, УЗИ.
Если этого не сделать, в дальнейшем симптоматика будет лишь ухудшаться:
- болевой синдром начнет иррадировать в область живота, спины и даже паха;
- мочеиспускание начнет сопровождаться болевыми ощущениями и жжением;
- изменится внешний вид мочи – она поменяет цвет, появятся характерные белые хлопья;
- вероятно, в урине будет содержаться кровь и гной (актуально для обостренных и осложненных форм нефритов);
- запах мочи станет крайне неприятным;
- существенно увеличится количество позывов к мочеиспусканию;
- повысится температура тела. Также возможна лихорадка. Температура при воспалении почек присутствует только в случае обострения недуга.
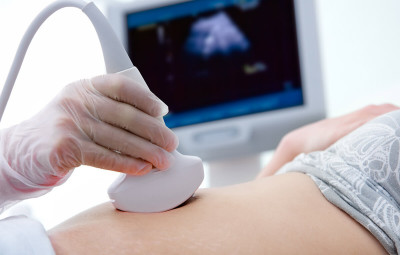 При болях в почках следует сдать анализы и пройти диагностику
При болях в почках следует сдать анализы и пройти диагностику
Симптомы воспаления почек у женщин затрагивают не только мочеиспускательную систему. Заболевшего человека начнет мучить жажда, во рту постоянно будет сухо. Пропадет аппетит, появится непреодолимая слабость. Традиционные симптомы – отек конечностей и головная боль.
Для хронического течения нефритов характерно уменьшение выраженности симптоматики. При этом признаков заболевания все равно достаточно – нужно просто внимательно следить за своим организмом. Например, помимо потери аппетита и частого мочеиспускания (с патологическими примесями в урине), проблема выражается так же в снижении веса, существенном ухудшении состоянии волос и ногтей, нездоровой бледности кожного покрова и повышенной потливости (преимущественно ночью).
Острые нефриты несут с собой такие крайне неприятные симптомы, как диарея, тошнота, рвота, резкое повышение температуры тела, снижение артериального давления, общая слабость и чувство разбитости. При обострении заболевания существенно усиливается болевой синдром. Иногда боль просто невозможно терпеть.
С развитием воспалительного процесса симптомы могут исчезать и появляться вновь, но при этом к ним добавляются и новые признаки. Например, онемение конечностей и их покалывание, одышка, судороги, частые мышечные боли непонятного происхождения.
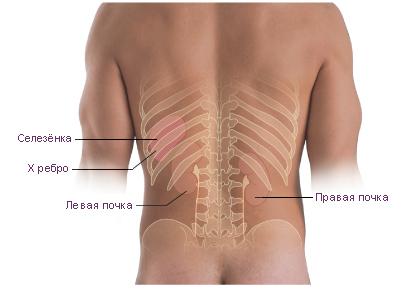
Примечательно, что воспалительный процесс, как правило, затрагивает только одну почку. Двустороннее воспаление – это редкость, и очень хорошо, потому что подобные случаи отличаются своей сложностью и непредсказуемостью для здоровья пациента. При этом нет никакой разницы, с какой именно стороны есть воспаление. Соответственно, симптомы воспаления левой почки будут аналогичны тем, которые проявляются при нефрите правой почки.