Как лечить внутреннее неязвенное кровотечение желудочно-кишечного тракта (жкт) у взрослых и какие симптомы крови в кишечнике
Содержание:
- Особенности при заболеваниях пищеварительного тракта
- Основные причины
- Инфузионная терапия
- Тактика лечения
- Диагностика желудочного кровотечения
- Методы лечения
- Диагностические мероприятия
- Признаки, симптомы и первая помощь при кишечном кровотечении
- Также в разделе
- Причины возникновения
- Лечение желудочного кровотечения
Особенности при заболеваниях пищеварительного тракта
Мы остановимся на наиболее распространенных заболеваниях, для которых кровотечения считается серьезным осложнением.
Эрозивный или геморрагический гастрит
На слизистой оболочке желудка или двенадцатиперстной кишки образуются множественные дефекты поверхностного характера. В начале болезни в стенке желудка сосуды спазмируются. Это вызывает участки ишемии (гипоксии тканей). В результате высвобождается большое количество пепсина и гистамина.
Эти гормональные вещества способствуют кровоизлиянию и отеку слизистой, образованию изъязвлений, за несколько дней дефекты достигают размеров в 20 мм, сливаются в крупные язвы. Обычно процесс острый, возникает под действием ядовитых или лекарственных средств (Аспирин, Атофан, стероиды).
Острые язвы могут быть стрессовыми. Они появляются после травмы, ожога, операции, замерзания, сепсиса, инфаркта миокарда, почечно-печеночной недостаточности. По механизму не отличаются от эрозий. Доходят по глубине только до мышечного слоя. В образовании эрозий имеет значение васкуляризация разных частей желудка.
Наиболее уязвим кардиальный отдел, поскольку в этой зоне нет подслизистого сосудистого сплетения. Сосуды входят непосредственно в слизистую.
Синдром Мэллори-Вейсса
На фиброгастроскопии проявляется линейными продольными разрывами слизистой пищевода и кардии желудка. Чаще болеют мужчины 30–50 лет. Главная причина разрыва сосудов — внезапный рост внутрижелудочного давления из-за нарушения связи в работе сфинктеров. Растянутый желудок вызывает рвоту и разрыв слизистого слоя.
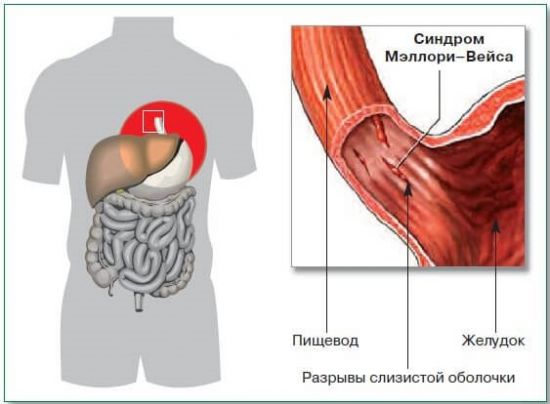 Часто сочетается с другими хроническими болезнями желудка, с диафрагмальной грыжей
Часто сочетается с другими хроническими болезнями желудка, с диафрагмальной грыжей
Варикозное расширение вен пищевода
Считается осложнением портальной гипертензии. Ее вызывают: рак и цирроз печени, реже — тромбоз печеночных вен. Кровотечение образуется при значительном повышении давления в системе воротной вены и имеющихся анастомозах между венами пищевода и желудка.
Эти сосуды становятся вспомогательными и осуществляют отток из портальной системы. Разрушению сосудистой стенки способствует воздействие кислоты и пепсина при гастропищеводном рефлюксе. У пациентов часто из-за заболеваний печени нарушена свертываемость крови.
Синдром Золлингера-Эллисона
Аденома поджелудочной железы, называемая «ульцерогенной» из-за стимуляции изъязвления. Размерами она достигает до 12 см в диаметре. Прорастает двенадцатиперстную кишку
В половине случаев дает злокачественные метастазы в лимфоузлы, печень, легкие. Обладает способностью активизировать секрецию соляной кислоты в желудке. У 94% больных обнаруживают язву в тощей или двенадцатиперстной кишке.
Возможно аденоматозное течение болезни с гормональными нарушениями. Лишний гастрин стимулирует выделение обилия желудочного сока, поджелудочного секрета, желчи, нарушает соотношение сокращений сфинктеров. У 1/5 больных язвы множественные
Важно, что заболевание устойчиво к консервативной терапии. Главное лечение — ваготомия и резецирование поврежденного участка кишки
Основные причины
В последние годы, несмотря на развитие медицины, частота желудочных кровотечений не уменьшается. При этом встречаемость главного провоцирующего фактора, а именно язвенного поражения, несколько сократилась, но все большую роль начинают играть другие причины, связанные с особенностями образа жизни и профессии пациентов, с наличием различных фоновых заболеваний и необходимостью регулярно принимать определенные группы лекарственных средств.
 Нестероидные противовоспалительные средства негативно воздействуют на слизистую оболочку ЖКТ
Нестероидные противовоспалительные средства негативно воздействуют на слизистую оболочку ЖКТ
Все причины желудочного кровотечения очень разнообразны и многочисленны, но их можно объединить в следующие группы:
- формирование язвенных поражений слизистой оболочки и более глубоких слоев желудка, вызванное различными факторами («агрессия» соляной кислоты желудочного сока, разрыв или тромбоз кровеносных сосудов, воздействие острых или хронических стрессов, влияние лекарственных препаратов, особенно нестероидных противовоспалительных средств);
- новообразования злокачественные и доброкачественные (рак желудка с распадом опухоли, полипоз, сопровождающийся травмой или ишемией полипов);
- дивертикулез желудка, то есть наличие «выростов» на стенке желудка в его просвет (кровотечение возможно при травмировании или воспалении дивертикулов);
- синдром Меллори-Вейса, характеризующийся разрывом кровеносных сосудов слизистой оболочки верхней части желудка и пищевода, что и приводит к сильному кровотечению. Провоцирует же такое явление резкое повышение внутрибрюшного давления, к примеру, во время рвоты, сильного кашля, при ударе в живот;
- диафрагмальная грыжа, то есть выпячивание верхнего отдела желудка в грудную полость через несостоятельную диафрагму (повреждение кровеносных сосудов и дальнейшее кровотечение происходят в результате воздействия желудочного сока на нижнюю часть пищевода или формирования язвы);
- сосудистые патологии (варикозная болезнь, системные васкулиты, гипертоническая болезнь, атеросклероз);
- патологии крови, затрагивающие, прежде всего, показатели ее свертываемости (лейкозы, гемофилия, тромбоцитопении, геморрагические диатезы).
Следует отметить, что патологии сосудов или крови часто становятся последствиями очень многих заболеваний. Например, варикозная болезнь пищевода, достаточно часто приводящая к кровотечениям, может сформироваться при патологиях печени (опухоли, цирроз), при тромбозе или сдавливании воротной вены. Нередко кровоизлияние начинается при сердечно-сосудистых и эндокринных заболеваниях, сепсисе, хронической почечной недостаточности. Снижение свертываемости крови может быть наследственным или приобретенным, что приводит к кровотечениям в желудке даже в детском возрасте.
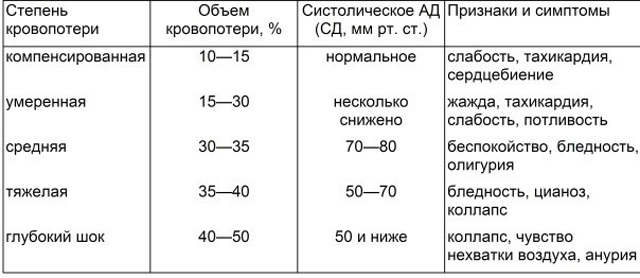
 Падение артериального давления может свидетельствовать о значительной кровопотере
Падение артериального давления может свидетельствовать о значительной кровопотере
Инфузионная терапия
Начать проведение инфузионной терапии с введения сбалансированных солевых растворов.
Важно! Если есть признаки продолжающегося кровотечения или достигнут нестойкий гемостаз – артериальное давление надо поддерживать на минимально приемлемом уровне (САД 80-100 мм рт. ст.), т.е
инфузионная терапия должна быть не слишком агрессивной. Гемотрансфузии проводятся, если проведением адекватной инфузионной те-рапии не удается стабилизировать гемодинамику у пациента (АД, ЧСС). Рассмотреть необходимость гемотрансфузии:
– при снижении уровня гемоглобина ниже 70 г/л. при остановившемся кровотечении;
– при продолжающемся кровотечении, когда гемоглобин ниже 90-110 г/л.
При массивной кровопотере (больше 50-100% ОЦК) трансфузионное лечение проводится в соответствии с принципами «Гемостатической реанимации» . Считается, что каждая доза эритроцитарной массы (250-300 мл) повышает уровень гемоглобина на 10 г/л. Свежезамороженную плазму назначают при клинически значимой коагулопатии, в том числе, и медикаментозно индуцированной (например, пациент получает варфарин). И в случае массивной кровопотери (>50% ОЦК). Если надежный гемостаз достигнут, нет необходимости во введении СЗП даже при значительной кровопотере (более 30% ОЦК). Декстраны (полиглюкин, реополиглюкин), растворы гидроксиэтилкрахмала (ГЭК) могут усилить кровоточивость, и их применение не рекомендуется.
Тактика лечения
 Лечение профузного кровотечения является сложной задачей ввиду быстрого ухудшения состояния больного. С целью остановки кровотечения производится медикаментозный гемостаз, эндоскопический гемостаз или хирургическое вмешательство. Параллельно должны осуществляться мероприятия, направленные на восстановление объема циркулирующей крови, улучшение микроциркуляции. После остановки кровотечения больному показано лечение железодефицитной анемии и основного заболевания, вызвавшего кровотечение.
Лечение профузного кровотечения является сложной задачей ввиду быстрого ухудшения состояния больного. С целью остановки кровотечения производится медикаментозный гемостаз, эндоскопический гемостаз или хирургическое вмешательство. Параллельно должны осуществляться мероприятия, направленные на восстановление объема циркулирующей крови, улучшение микроциркуляции. После остановки кровотечения больному показано лечение железодефицитной анемии и основного заболевания, вызвавшего кровотечение.
Лечение хронического кровотечения выполняется консервативными методами с параллельным лечением заболевания, ставшего его причиной.
Диагностика желудочного кровотечения
К какому врачу необходимо обращаться при желудочном кровотечении?
- при болях и дискомфорте в верхней части живота, тошноте, нарушении пищеварения – к терапевту, гастроэнтерологу;
- при повышенной кровоточивости, появлении на теле большого количества синяков – к терапевту, гематологу.
В каких случаях нужно вызывать «Скорую помощь»?
- Резкая слабость, бледность, заторможенность, быстрое ухудшение состояния.
- Потеря сознания.
- Рвота «кофейной гущей».
Какие вопросы может задать врач?
Вопросы, которые вам могут задать на приеме
- Какие жалобы беспокоят на данный момент? Когда они возникли? Как изменялось ваше состояние с того момента?
- Бывали ли у вас желудочно-кишечные кровотечения в прошлом? Обращались ли вы к врачам с похожими проблемами?
- Есть ли у вас язва желудка или двенадцатиперстной кишки? Если есть – как долго? Какое лечение получали?
- Есть ли у вас следующие симптомы: боли в верхней части живота, тошнота, рвота, отрыжка, изжога, нарушения пищеварения, вздутие живота?
- Были ли у вас операции по поводу заболеваний желудка и вен живота? Если были – по какому поводу, когда?
- Страдаете ли вы каким-либо заболеванием печени, нарушением свертываемости крови?
- Как часто и в каком количестве вы употребляете алкоголь?
- Бывают ли у вас кровотечения из носа?
Какое обследование может быть назначено?
| Название исследования | Описание | Как проводится? |
| Фиброгастродуоденоскопия | Эндоскопическое исследование, во время которого врач осматривает слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. Чаще всего при этом можно установить место и источник кровотечения. | Исследование проводят натощак.
Обычно смотр не занимает много времени. |
| Рентгенография желудка | Для выявления причины желудочного кровотечения проводится рентгенография с контрастом. Врач может оценить состояние стенок органа, выявить язвы, опухоли, диафрагмальную грыжу и другие патологические состояния. | Исследование проводится натощак. Желудок должен быть пустым, иначе контраст не сможет его равномерно заполнить.
|
| Ангиография | Рентгенконтрастное исследование сосудов. Выполняется, когда есть подозрение, что желудочное кровотечение является следствием атеросклероза или других сосудистых нарушений. | Через специальный катетер в нужный сосуд вводят контрастный раствор. Затем делают рентгеновские снимки. Прокрашенный сосуд на них хорошо виден. |
| Радиоизотопное сканирование | Проводится по показаниям, когда не удается обнаружить другими способами место кровотечения. В кровь пациента вводятся эритроциты, меченые специальным веществом. Они скапливаются в месте кровотечения, после чего их можно выявить, сделав снимки при помощи специального аппарата. | В вену пациента вводят раствор с мечеными эритроцитами, после чего делают снимки. |
| Магнитно-резонансная томография | Проводится по показаниям, когда для постановки правильного диагноза врачу нужна дополнительная информация. При помощи МРТ можно получить снимки с послойными срезами или трехмерным изображением определенной области тела. | Исследование выполняется в специализированном отделении при помощи специальной установки. |
| Общий анализ крови | Отклонения, которые можно выявить в общем анализе крови при желудочном кровотечении:
|
Кровь берут обычным способом из пальца или из вены. |
| Исследование свертываемости крови – коагулограмма | Исследование применяется в случаях, когда имеется подозрение, что желудочное кровотечение связано с нарушением свертываемости крови. | Кровь исследуют при помощи специального аппарата. Оценивают ряд показателей, на основании чего делают выводы о состоянии свертывающей системы. |
Методы лечения
Терапевтический подход всегда осуществляется индивидуально и зависит от объема кровопотери и тяжести состояния пациента. Если кровотечение хроническое или умеренное, то после проведения диагностических мероприятий в большинстве случаев назначается амбулаторное консервативное лечение, под наблюдением терапевта или гастроэнтеролога. Оно будет включать в себя следующие направления:
- строгий постельный режим;
- «холод» на область живота (эти первые два мероприятия одновременно являются и способами оказания доврачебной помощи при подозрении на кровотечение в ЖКТ);
- промывание желудка посредством инструментов (в домашних условиях практически не проводится, только в стационаре);
- гемостатические препараты (помогают остановить кровотечение);
- коррекция постгеморрагической анемии (железосодержащие средства).
Если кровопотеря значительна, но не требуется хирургического вмешательства, то указанные пункты дополняются переливанием крови или кровезаменителей, осуществляемым в условиях больницы. Одновременно с этим проводится терапия фоновых патологий, ставших причинами кровопотерь.
При необходимости кровотечение в желудке останавливается хирургическими способами
Лечение желудочного кровотечения оперативным способом необходимо в случаях, когда консервативные способы не эффективны. Методы хирургических вмешательств очень различны и зависят от размеров и глубины патологического очага, от скорости истечения крови в полость желудка. При умеренных кровопотерях часто очень результативны эндоскопические методы (коагуляция, прошивание нитями, аппликация клея). Полостные операции современной хирургии осуществляются в тяжелых случаях и представляют собой ушивание стенки желудка, резекцию части органа, пластику органа, вмешательства на кровеносных сосудах или нервных стволах.
После хирургического вмешательства следует период восстановления, длительность которого зависит от диагноза и способа операции. Пациенту назначается особое питание (двухдневное голодание постепенно заменяется на обычный рацион), дыхательная гимнастика, лечебная физкультура, поддерживающие курсы лекарственных средств.
Прогноз чрезвычайно серьезен при острых желудочных кровотечениях. Легкие и умеренные хронические кровопотери, при адекватной терапии основных заболеваний, в большинстве случаев заканчиваются благоприятно.
Диагностические мероприятия
Предположить причину кишечного кровотечения можно по сопутствующей симптоматике. Дивертикулярное кровотечение возникает обычно остро, оно безболезненное и проявляется в виде выделения ярко-красной крови со стулом, хотя, может возникнуть и мелена, если дивертикул находится в тонкой кишке.
При внутреннем геморрое часто болевой синдром отсутствует, а кровь больной замечает на туалетной бумаге, вокруг кала. При анальных трещинах кровь также не смешивается со стулом, но присутствует болевой синдром. Такая же клиника возникает при ректальных полипах и карциноме прямой кишки. При опухолевых процессах на ранней стадии редко возникает острая геморрагия, чаще они вызывают хронические скрытые кровотечения и железодефицит.
 Скрытая кровопотеря, как правило, сопутствует и язвенному колиту, болезни Крона, поскольку при этих болезнях крупные сосуды не повреждаются
Скрытая кровопотеря, как правило, сопутствует и язвенному колиту, болезни Крона, поскольку при этих болезнях крупные сосуды не повреждаются
Эзофагогастродуоденоскопия – наиболее информативный метод диагностики. С помощью обследования удается не только диагностировать болезнь, но и дать прогноз на успешность лечения консервативными методами. В заключении эндоскопист указывает, продолжается ли кровотечение или уже завершилось, если продолжается, то оно струйное или капельное, а если состоялось, то образовался ли тромб или тромбированные сосуды только на дне язвы (классификация кровотечения по Forrest).
Последний показатель важен для оценки риска рецидива, поскольку если тромб не сформировался, то высока вероятность повторного открытия язвы.
Во время проведения эндоскопии могут осуществляться лечебные мероприятия, которые остановят кровотечение (диатермокоагуляция, лазерная коагуляция, обработка гемостатическими или сосудосуживающими лекарствами, использование пленкообразующих аэрозольных средств или биологического клея).
Чтобы определить степень кровопотери необходимо расспросить, сколько крови потерял больной, оценить цвет кожи и слизистой, частоту дыхания, пульс, АД. Лабораторные анализы покажут отклонения от нормы в количестве эритроцитов, уровне гемоглобина, величине цветного показателя, размере удельного веса крови и плазмы.
Если кровотечение неязвенной этиологии, то может потребоваться проведение следующих обследований:
- фиброгастродуоденоскопия;
- рентгеноскопия;
- ангиография;
- радиоизотопное сканирование;
- колоноскопия;
- ректороманоскопия;
- аноскопия;
- компьютерная томография.
Если хроническое или неинтенсивное кишечное кровотечение, то важную роль в диагностике играют лабораторные методы исследования. Клинический анализ крови позволяет определить уровень гемоглобина, форменных элементов крови, СОЭ (скорость оседания эритроцитов), объем циркулирующей крови. При выраженном кровотечении эти показатели в первые часы изменяются несущественно, поэтому они не могут дать объективную оценку кровопотери.
Коагулограмма при острых геморрагиях показывает повышение активности свертываемости крови. Всегда при ЖКК повышается уровень мочевины, а концентрация креатинина остается в пределах нормы. Выявить это можно сдав кровь на биохимию.
Бензидиновая проба (реакция Грегерсена) позволяет выявить даже наличие скрытой крови в кале, однако, положительный результат может быть получен при кровоточивости десен, заражении власоглавом, после употребления яблок, орехов, слив, бананов, ананасов, жареного мяса, колбас, ветчины, помидоров, некоторых лекарств, в составе которых железо или висмут.
Дифференциальная диагностика проводится между желудочно-кишечным, носоглоточным и легочным кровотечением. Диагноз подтверждается после изучения анамнеза, перкуссии и аускультации (простукивания и прослушивания) легких, показателей температуры, результатов рентгеноскопии грудной клетки.
Признаки, симптомы и первая помощь при кишечном кровотечении
Заболевание имеет ряд характерных признаков, они зависят от вида состояния и от заболевания, которое привело к потере биологической жидкости.
Какие симптомы внутреннего кровотечения в кишечнике:
- Боль в животе.
- Общая слабость.
- Бледность кожных покровов.
- Привкус железа во рту.
- Изменение цвета каловых масс.
- Рвота или диарея с кровью.
На фоне инфекционного заболевания, помимо крови в кале у человека поднимается температура, возникают признаки интоксикации организма.
Слабость, бледность кожных покровов, снижение уровня АД – это признаки железодефицитной анемии, которая развивается при умеренном и незначительном кровотечении.
Но если же потери биологической жидкости носят острый характер, наблюдается резкая боль в животе, потеря сознания, частые позывы к дефекации с выходом сгустков крови и слизи.
Признаки кровотечения в кишечнике могут нарастать, носить скрытый характер, проявляться периодически. При сборе анамнеза, пациент припоминает 2–3 случая, когда он заметил появление прожилок красного оттенка в кале, изменение его цвета.
О чем расскажет оттенок
О том, какой характер носит кровотечение рассказать может цвет каловых масс:
- если стул изменил оттенок, стал темным, жидким и человек жалуется на частые позывы, то потери крови обильные;
- если в кале есть сгустки крови и слизи, стул имеет яркий красный или алый оттенок, то кровотечение носит либо умеренный, либо обильный характер;
- если каловые массы не изменили цвет и лишь иногда на их поверхности появляются прожилки, напоминающие кровь, то потери биологической жидкости незначительны.
По оттенку фекалий доктор может определить, в какой части кишечника расположен очаг кровотечения:
- Если стул темный, то обследовать стоит толстый кишечник.
- Если каловые массы имеют более яркий оттенок – тонкий кишечник.
- Если же кровь появляется после опорожнения и напоминает алую струйку, находящуюся на поверхности, то причиной такого явления считается геморрой.
Как признак заболевания:
- туберкулез кишечника: длительная диарея с примесью крови, значительная потеря веса, общая интоксикация организма;
- неспецифическое воспалительное заболевание: поражение глаз, кожных порывов и суставов;
- инфекции: повышение температуры тела, длительного течения диарея с примесью слизи и крови;
- геморрой и анальная трещина: боль в области промежности, затрудненное опорожнение кишечника, кровь на туалетной бумаге;
- онкологические опухоли: боль в области живота, обильная рвота с кровью, снижение аппетита, ухудшение общего самочувствия.
Если кал изменил цвет, а акт дефекации не доставляет человеку дискомфорта, нет боли и самочувствие нормальное, то причиной всему могут быть употребляемые накануне продукты. Окрасить каловые массы могут фрукты, ягоды и овощи (черника, гранат, свекла и т. д.).
Как остановить кишечное кровотечение
Если потери крови носят обильный характер, то в домашних условиях необходимо оказать человеку первую помощь:
- Уложить его на ровную поверхность.
- Положить на область живота лед или бутылку с холодной водой.
- Вызвать Скорую помощь.
Чего делать не рекомендуется:
- пить горячие напитки;
- принимать пищу;
- купаться в горячей ванной.
Запрещается выполнять любые физические нагрузки, которые могут стать причиной повышения уровня АД и усиления интенсивности кровотечения.
Когда прибудет бригада врачей, она окажет пациенту следующую помощь:
- измерит уровень артериального давления;
- внутривенно введет препараты, кровоостанавливающего действия.
Установить причину патологического состояния без специального оборудования у медиков не получиться. По этой причине человеку сделают инъекцию препарата, который поможет уменьшить интенсивность потери крови. После укола больного уложат на носилки и отвезут в больницу.
Также в разделе
|
Хронические вирусные гепатиты Выделяют две биологические фазы развития HBV:
репликативная — вирусная ДНК — полимераза реплицирует ДНК HBV, а все вирусные субкомпоненты кодируются в большом… |
|
| Желтуха Желтуха — синдром, развивающийся вследствие накопления в крови избыточного количества билирубина. В клинике он диагностируется по желтушному окрашиванию кожи,… | |
| Бластоцисты Бластоцисты — простейшие, местом обитания и размножения которых является кишечник взрослого или ребенка. Это возбудители болезни под названием бластоцитоз…. | |
|
Хронический аутоиммунный гепатит В большинстве случаев этиология аутоиммунного гепатита не известна. Выделяют хронический аутоиммунный гепатит, который сопровождается выраженными… |
|
| Аутоиммунный цирроз печени Цирроз печени как исход аутоиммунного гепатита (аутоиммунный цирроз печени) развивается, как правило, у женщин в начале или в конце репродуктивного периода…. | |
| Осложнения циррозов печени. Печеночно-почечный синдром. Асцит-перитонит. Печеночно-почечный синдром определяется как прогрессирующая олигурическая почечная недостаточность на фоне хронических и острых болезней печени при… | |
| Инструментальная и радиологическая диагностика панкреатита На основании данных общеклинических и лабораторных исследований не всегда удается поставить окончательный диагноз панкреатита . Часто панкреатит следует… | |
| Первичный хронический гастродуоденит Особой клинико-морфологической формой хронического гастрита с нормальной и повышенной секрецией является хронический первичный гастродуоденит ,… | |
| Причины дисбактериоза кишечника Дисбактериоз кишечника — ведущий симптом острых и хронических заболеваний тонкой и толстой кишок: острых и хронических энтеритов, острых гастроэнтеритов,… | |
| Острая печеночная недостаточность Печень — непарный орган желудочно-кишечного тракта, который находится в правом поддиафрагмальном участке. Печень выполняет важную функцию в процессах… |
Причины возникновения
Условия кровообращения в желудке очень благоприятны для происхождения кровоизлияний в слизистую оболочку. Так как более крупные сосудистые стволы проходят вне желудочной мускулатуры, а капилляры разветвляются в мышечном слое и слизистой оболочке, то каждое более или менее значительное нарушение кровообращения вследствие венозного застоя, причина которого находится вне желудка, или вследствие препятствия для кровообращения в стенке желудка (особенно судорога мускулатуры), затрудняющего отток венозной крови, может легко привести к разрыву мелких сосудов или, при патологических изменениях стенок сосудов, к большей проницаемости их. Следствием этого бывают кровоизлияния от разрыва или диапедезное кровотечение. Подобные кровотечения бывают мелкими, точечными или более обширными, или же они могут быть настолько обильны, что кровь изливается в полость желудка.
Обычно, однако, желудочные кровотечения бывают вызваны более грубыми изменениями, а именно нарушением целостности более крупных сосудов вследствие разъедания или разрыва их стенок, ведущего к обильному излиянию крови в полость желудка.
Самой частой причиной таких желудочных кровотечений бывают язвы желудка и распадающиеся раковые опухоли. Вследствие разъедания обнаженных сосудистых стволов могут происходить в таких случаях более или менее обильные, иногда очень опасные кровотечения.
Следующей частой причиной является застой в венозной системе. Венозный застой в легких, сдавление полой вены могут, при одновременном застое в печеночных венах, дать повод к желудочным кровотечениям. Нередко источником таких кровотечений служат варикозные расширения вен пищевода, образующиеся при болезнях печени, которые ведут к расстройству кровообращения в системе воротной вены.
Иногда причиной желудочных кровотечений могут быть травматические повреждения желудка, а также проглоченные острые предметы.
Бывают также случаи, в которых кровавая рвота наблюдается после операций, без всякого повреждения желудка или какой-либо другой причины (послеоперационная кровавая рвота).
Лечение желудочного кровотечения
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
Лечение без операции
| Мероприятие | Описание | Как проводится? |
| Строгий постельный режим | Покой способствует стиханию кровотечения, а во время движений оно может усилиться. | |
| Холод в подложечную область | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Чаще всего используется пузырь со льдом, обернутый тканью. |
| Промывание желудка ледяной водой | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Промывание желудка осуществляется при помощи зонда – трубки, которая вводится в желудок через рот или через нос. |
| Введение в желудок через зонд адреналина или норадреналина | Адреналин и норадреналин – «гормоны стресса». Они вызывают спазм сосудов и остановку кровотечения. | В желудок пациента вводят зонд, через который можно ввести лекарства. |
| Внутривенное введение кровоостанавливающих растворов | Специальные кровоостанавливающие растворы содержат вещества, повышающие свертываемость крови. | Лекарства вводятся внутривенно при помощи капельницы. |
|
Переливание крови и кровезаменителей проводится в тех случаях, когда больной потерял в результате желудочного кровотечения много крови. | |
| Другие препараты, предназначенные для борьбы с имеющимися нарушениями в организме |
Эндоскопическое лечение
Способы эндоскопического лечения
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
Операция при желудочном кровотечении
Хирургическое лечение желудочного кровотечения необходимо в следующих случаях
- попытки остановить кровотечение без операции не дают результата;
- сильное кровотечение и значительное снижение артериального давления;
- тяжелые нарушения в организме больного, которые могут привести к ухудшению состояния: ишемическая болезнь сердца, нарушение кровотока в головном мозге;
- повторные кровотечения после того, как они уже были остановлены.
Наиболее распространенные виды операций при желудочном кровотечении
- Ушивание кровоточащего участка.
- Удаление части желудка (или всего органа полностью, в зависимости от причины кровотечения).
- Пластика места перехода желудка в двенадцатиперстную кишку.
- Операция на блуждающем нерве, который стимулирует выделение желудочного сока. В итоге улучшается состояние пациента с язвенной болезнью, снижается риск рецидива.
- Эндоваскулярные операции. Врач делает прокол в паховой области, заводит через бедренную артерию зонд, достигает кровоточащего ссуда и перекрывает его просвет.
Реабилитация после операции на желудке
В большинстве случаев реабилитационные мероприятия проводятся по схеме
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.
Диета в послеоперационном периоде (если операция не была очень тяжелой, и нет осложнений)
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.