Что такое радиочастотная абляция сердца. показания для её проведения, подготовка и ход операции
Содержание:
Как проводится операция при аритмии?
Перед тем, как пациента доставят в отделение рентгенохиругии, его осматривает врач анестезиолог для выяснения возможных противопоказаний к наркозу. Наркоз является комбинированным, то есть больному внутривенно вводятся седативные препараты, а в кожу на месте введения катетера вводится местный анестетик. Чаще всего выбирается бедренная артерия или вена в паховой области.
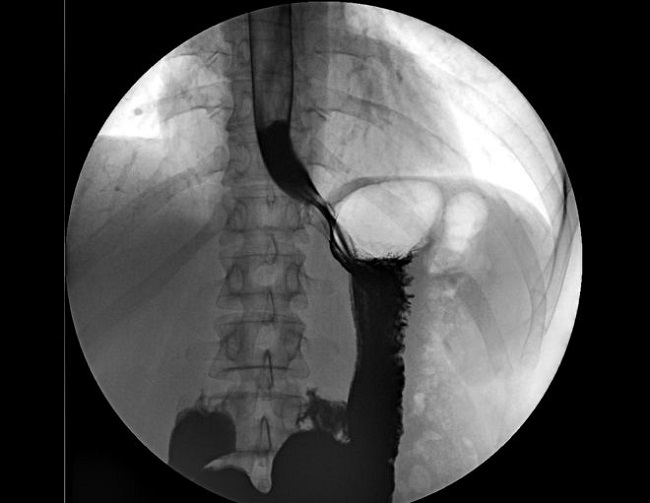
Далее осуществляется введение проводника (интродьюсера), по которому проводится тонкий зонд с миниатюрным датчиком на конце. Каждый этап контролируется с помощью новейшего рентгенологического оборудования, пока зонд не будет установлен в том или ином отделе сердца, в зависимости от того, откуда исходит аритмия – в предсердии или в желудочке.
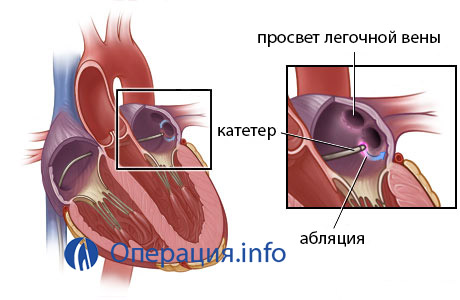
Следующим этапом после осуществления доступа к сердцу “изнутри” является установление точной локализации дополнительного источника возбуждения сердечной мышцы. “На глаз” такое место, разумеется, установить невозможно, тем более, что волокна представляют собой мельчайшие участки мышечной ткани. В этом случае на помощь врачу приходит проведение эндоЭФИ – эндоваскулярное (внутрисосудистое) электрофизиологическое исследование.
Проводится ЭФИ следующим образом – через интродьюсеры, которые уже установлены в просвете ведущей артерии или вены, вводится электрод от специального оборудования, и происходит стимуляция сердечной мышцы физиологическими разрядами тока. Если данный стимулируемый участок сердечной ткани проводит импульсы в нормальном режиме, то значимого учащения ЧСС не возникает. Значит, этот участок прижигать не нужно.
Далее электрод стимулирует следующие участки до тех пор, пока по ЭКГ не будет получена патологическая импульсация с сердечной мышцы. Такой участок и является искомым и требует абляции (разрушения). Именно в связи с поиском нужного участка ткани длительность операции может варьировать от полутора до шести часов.
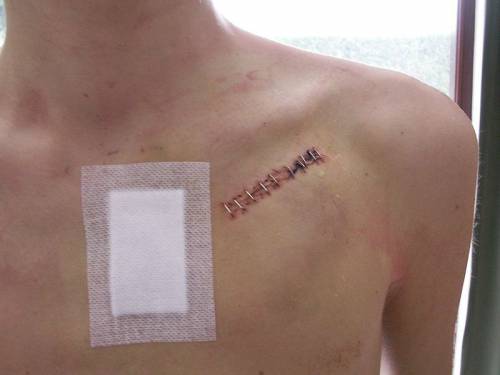
После процедуры врач ожидает 10-20 минут, и, если по ЭКГ продолжает регистрироваться нормальный сердечный ритм, извлекает катетер и накладывает давящую асептическую повязку на место пункции (прокола) кожи.
После этого пациент в течение суток должен соблюдать строгий постельный режим, а по прошествии нескольких дней может быть выписан из стационара под наблюдение в дальнейшем в поликлинике по месту жительства.
После РЧА сердца
После выполнения операции пациенту требуется строгий покой в течение суток. В этот период осуществляется кардиомониторинг. В преобладающем большинстве процедуры РЧА сердца не сопровождаются осложнениями. Потенциально после РЧА сердца могут развиться патологические состояния, связанные с выполнением пункции и катетеризации сосудов – локальные гематомы, тромбозы глубоких периферических вен, артериовенозные фистулы, перфорации артерий, пневмоторакс.
Среди внутрисердечных осложнений РЧА сердца иногда наблюдаются микроэмболии, повреждения клапанов, диссекция или тромбоз коронарной артерии. К осложнениям, вызванным непосредственно радиочастотным воздействием, относятся случаи перфорации миокарда или венечного синуса, окклюзии или спазма венечных артерий, цереброваскулярных нарушений.
Стоимость радиочастотной аблации в Москве
РЧА – современная малотравматичная хирургическая методика, позволяющая осуществлять коррекцию нарушений сердечного ритма без проведения объемных операций или использования лекарственной терапии. Выполняется в кардиологических отделениях специализированных и многопрофильных клиник столицы. Относится к категории вмешательств средней или высокой ценовой категории. Цена радиочастотной аблации в Москве зависит от сложности корригируемой патологии, вида анестезиологического пособия, квалификации оперирующего кардиохирурга и других факторов. При прочих равных условиях стоимость операции в государственных лечебных учреждениях обычно ниже, чем в частных центрах.
Предоперационная подготовка к РЧА. Какие анализы необходимо сдать перед РЧА.
Радиочастотная абляция (РЧА) вен нижних конечностей проводится амбулаторно, перед процедурой лишь необходимо провести ряд исследований. В стандартную предоперационную подготовку входят:
- общий анализ крови
- коагулограмма
- общий анализ мочи
- биохимическое исследование крови
- исследование на сифилис, ВИЧ, гепатиты «В» и «С»
- ЭКГ с заключением терапевта
Непосредственно перед процедурой врач определяет длину пораженного варикозом участка магистральной вены, на котором будет проводиться радиочастотная абляция (РЧА). Стоимость процедуры оговаривается с пациентом во время первичной консультации, после принятия решения о применении этой методики.
Перед проведением радиочастотного воздействия пациент должен побрить волосы на ногах и приобрести специальный компрессионный трикотаж. Пациент не должен прекращать прием препаратов, которые назначены ему курсом лечения. Нет необходимости проведения процедуры натощак. Никаких дополнительных медицинских препаратов перед операцией не назначается.
Важно: в день операции пациенту нельзя садиться за руль автомобиля!
Жизнь после катетерной абляции
Послеабляционный период можно разделить на два основные промежутки времени: после процедуры и после возвращения домой.
После процедуры места пункции прижимаются и в таком состоянии находятся до 20 минут. В некоторых случаях место разреза зашивается малозаметными швами. Затем несколько дней придется находится в послеоперационном отделении, где будут периодически проводится перевязки. Разрешение кушать и пить иногда дается сразу, в других случаях нужно подождать некоторое время.
Первые часы после операции следует лежать на спине и не сгибать ноги, что позволит избежать кровотечения. Если же подобное все же обнаружилось, тогда нужно немедленно о случившимся сообщить медсестре. В обязательном порядке медперсонал контролирует пульс и артериальное давление. Для контролирования сердечной деятельности устанавливается специальное устройство. В тот же день или на следующий будет проведен врачебный осмотр.
Большая часть больных после катетерной абляции отправляется домой на первые или вторые сутки. В редких случаях требуется более длительное наблюдение и проведение дополнительных мероприятий. Последнее посещение врача перед выпиской зачастую включает в себя рекомендации по общему образу жизни, физическим упражнениям. Также советуются лекарственные препараты, которые могут оказаться необходимыми в последующие несколько недель.
Важно помнить, что даже при хорошем самочувствии больным после катетерной абляции нужно своевременно проходить осмотры у врача-кардиолога. После возвращения домой следует ограничить физическую нагрузку, нельзя поднимать тяжести, двигаться также нужно умеренно
В некоторых случаях после процедуры остается припухлость или гематома, которая при правильном уходе за местом повреждения проходит через две-три недели
После возвращения домой следует ограничить физическую нагрузку, нельзя поднимать тяжести, двигаться также нужно умеренно. В некоторых случаях после процедуры остается припухлость или гематома, которая при правильном уходе за местом повреждения проходит через две-три недели.
Важно узнать у лечащего доктора, какие вещи нельзя делать и когда возможно вернуться к привычному образу жизни. Первое время больных после катетерной абляции нередко беспокоит сердцебиение и нарушение сердечной деятельности
Этого пугаться не следует, поскольку в большинстве случаев подобные симптомы через некоторое время проходят. С лекарственными препаратами нужно быть осторожней, поскольку от некоторых из ранее принимаемых нужно отказаться, тогда как требуемые остаются в назначении. Подобные вопросы разъясняются врачом-кардиологом и крайне важно, чтобы больной придерживался других рекомендаций доктора
Первое время больных после катетерной абляции нередко беспокоит сердцебиение и нарушение сердечной деятельности. Этого пугаться не следует, поскольку в большинстве случаев подобные симптомы через некоторое время проходят. С лекарственными препаратами нужно быть осторожней, поскольку от некоторых из ранее принимаемых нужно отказаться, тогда как требуемые остаются в назначении
Подобные вопросы разъясняются врачом-кардиологом и крайне важно, чтобы больной придерживался других рекомендаций доктора
Видео Избавиться от аритмии без разрезов и анестезии?
Ход операции
Процедура абляции очага эктопических сигналов проходит в несколько этапов:
- Перед направлением в отделение рентгенохиругии пациент должен проконсультироваться с анестезиологом. Специалист проведет опрос и изучит результаты анализов и медицинскую карту, чтобы выявить или исключить противопоказания к наркозу.
- После осмотра анестезиолога больного доставят в отделения для проведения РЧА. Первоначально проводится обезболивание. Внутривенно врач введет седативные лекарства, а рядом с местом надреза уколет анальгетик. Локализоваться прокол будет в районе бедра или паха.
- В обезболенной зоне делается надрез. Далее в бедренную вену или лучевую артерию вводят проводник, также называемый «интродьюсером». Через него пройдет катетер по нижней полой вене в сердечную мышцу. Он представляет собой тонкую гибкую трубку с датчиком на конце.
- Для точной локализации очага эктопического импульса выполняется эндоваскулярное электрофизиологическое исследование. Через электрод, установленный на катетере, проводят ток, стимулируя сердце. Участки мышечной ткани, не реагирующие на разряды и сохраняющие привычный ритм, являются здоровыми. На поиск очага сигнала может уйти от 1 до 5-6 часов. Весь процесс контролируется на ЭКГ.
- Выявленный участок разрушают путем подведения к нему кончика катетера. При выполнении РЧА на эктопический очаг воздействуют тепловой энергией. Если он небольшой, то выполняется фокусная абляция. Крупные участки устраняются ремоделирующим типом процедуры.
- Через 15-20 минут после завершения процесса абляции вновь проводится электрофизиологическое исследование. Если не будет выявлено прочих очагов ложных сигналов и результаты устроят врача, то катетер извлекают. На место прокола накладывают давящую повязку и в течение 24 часов больной должен соблюдать постельный режим.
Спустя сутки после процедуры пациент может начинать вставать с кровати, но еще в течение 2-3 дней придется находиться в условиях стационара. В дальнейшем ему предстоит наблюдаться у врача-кардиолога по месту жительства.
Осложнения после операции
После проведения РЧА обычно полностью устраняется мерцание желудочков или предсердий. Процедура относится к неопасным типам вмешательства и имеет минимальный риск возникновения осложнений. Шанс их развития равен примерно 1%. Проявляются нежелательные последствия в нижеприведенных случаях:
- плохая свертываемость крови;
- декомпенсированный сахарный диабет;
- преклонный возраст (старше 65-70 лет).
Осложнения могут проявиться фактически сразу после радиочастотной абляции, или спустя определенное время. Их перечень выглядит следующим образом:
- кровотечение из места прокола;
- развитие новых сбоев в ритме сердца;
- повреждение стенки сосуда в момент проведения катетера;
- образование тромбов;
- стеноз (сужение) легочных вен;
- дисфункция почек.
Связаны осложнения с неаккуратным введением проводника или катетера, несоблюдением постельного режима или наличия прочих патологий, повлиявших на их развитие. Лечение зависит от причины возникновения последствия, если дело касается рецидива аритмии, то врач посоветует установить кардиостимулятор или провести повторное оперативное вмешательство.
Цена процедуры
РЧА при мерцательной аритмии проводится фактически в любом городе, где есть клиника с кардиохирургическим отделением, а стоимость операции тесно связана с ценовой политикой больницы. Она может варьироваться от 30 до 300 тыс. руб., в зависимости от локализации и количества очагов ложных сигналов. Получить средства на оплату операции можно из бюджета (федерального, регионального). Если у пациента нет времени на ожидание или он не входит в группу людей, которым положена квота, то он имеет право самостоятельно оплатить РЧА. Список наиболее крупных и известных центров, где могут выполнить операцию, выглядит следующим образом:
- московский центр имени А. Н. Бакулева;
- новосибирский исследовательский университет Е. Н. Мешалкина;
- национальный хирургический центр Н. И. Пирогова.
Примерную цену можно узнать по телефону или на сайте кардиоцентра, но окончательная сумма станет известна лишь после обследования. Посоветоваться насчет выбора места проведения операции можно со своим лечащим врачом.
Преимущества методики
Большинство специалистов советуют пациентам, страдающим от сердечно аритмии, проводить такой тип хирургического вмешательства, поскольку оно имеет следующие преимущества:
- выполняется с минимальным наркозом;
- отсутствует необходимость осуществления разрезов;
- нет риска травмирования здоровых участков сердца;
- в ходе процедуры миокард не контактирует с окружающей средой, так как операция проводится путем проколов сосудов;
- процедура осуществляется с использованием высококлассного оборудования, что сводит риск возникновения побочных эффектов и осложнений к минимуму.
В зависимости от того, какую проблему нужно решить, стоимость процедуры варьируется от 30 000 до 250 000 рублей. Наиболее дорогой вид вмешательства – при трепетании предсердий.
Как проходит РЧА
Во время РЧА аритмогенную зону в сердце прижигают электроволнами
Перед началом операции анестезиолог проводит неглубокий наркоз, чтобы пациент не двигался и был спокоен, затем – местную анестезию. Врач делает пунктирование, через интродьюсер в сосуд вводит катетер с электродом, далее продвигает его по направлению к сердцу.
По мере продвижения инъецируют рентгеноконтрастный препарат, который дает возможность с помощью рентгена следить за катетером на мониторе.
Когда все катетеры достигают полости сердца, их размещают в разных камерах и проводят электрофизиологическое исследование, результаты которого выводятся на монитор. Таким способом обнаруживают аритмогенные очаги.
В процессе проведения ЭФИ возможны болезненные или просто дискомфортные ощущения в груди – это нормально. Кардиохирург проводит тесты, провоцирующие аритмию, чтобы найти аномальные участки. Сердечный ритм периодически ускоряется или замедляется, происходят секундные остановки – это результат воздействия электроимпульсов, врач целиком контролирует ситуацию.
Когда аритмогенная зона определена, на нее, прижигая, воздействуют радиоволнами. Нагреваются и, соответственно, разрушаются лишь те ткани, с которыми взаимодействует электрод, здоровым участкам абляция не вредит.
Каждый отдел сердца последовательно диагностируют, нейтрализуют аномальные участки. Через двадцать минут после разрушения всех очагов проводится контрольное ЭФИ. При удовлетворительных показателях процедуру завершают: катетеры извлекают, места пункций обрабатывают и закрывают стерильной тугой повязкой.
Типы операций на сердце
В последнее время все большую популярность наряду с операциями на открытом сердце приобретают методы малоинвазивной хирургии, основанные на приемах лапароскопии и катетеризации:
Операции на открытом сердце
Наряду с медикаментозной терапией некоторые заболевания сердечно-сосудистой системы в определенный момент могут потребовать и прямого хирургического вмешательства, которое осуществляется путем открытия грудной клетки, непосредственного обнажения сердца и принудительной его остановки (при этом кровообращение в организме пациента поддерживается с помощью аппарата искусственного кровообращения «сердце – легкие»).
Подобная остановка сердца производится, к примеру, с целью пересадки сердца, замены клапана, устранения врожденных дефектов сердца и кровеносных сосудов, шунтирования и др. После успешного проведения операции сердце снова «запускается» – восстанавливается его нормальная деятельность.
Операция коронарного шунтирования сердца
атеросклероза коронарных артерийаорто-коронарное обходное шунтированиеинфарктоминсультом
На сегодняшний день существует несколько способов шунтирования: традиционный – с открытием грудины и принудительной остановкой сердца, и новые, выполняемые на бьющемся сердце, – методики OPCAB и MIDCAB. В результате операции шунтирования с помощью системы шунтов хирургом создается дополнительный путь в обход пораженного участка сосуда.
Операция по замене клапанов сердца
Четыре сердечных клапана (трикуспидальный, митральный, аортальный и пульмональный), поддерживающих правильное направление кровотока, т. е. от левого желудочка – к аорте, в силу разных причин (врожденный порок сердца, различные инфекции или травмы, артрит, слабость тканей, кальцификация и др.) могут с годами изнашиваться раньше времени. В итоге работа сердца нарушаются, что и приводит к необходимости операции по коррекции или замене клапанов, дабы избежать сердечной недостаточности и возможного летального исхода.
Чаще всего данный тип операции не требует открытия грудной клетки. Хирурги могут получить доступ к клапанам путем торакотомии – срединного рассечения грудины, однако все большую популярность приобретает хирургическая лапароскопия – операция с произведением небольшого разреза (0,5—1,5 см) между ребрами на груди. Получая, таким образом, прямой доступ к сердцу, хирург посредством камеры и специальных инструментов корректирует работу клапана или осуществляет его замену на другой – биологический или механический – клапан, восстанавливая нормальный кровоток.
Операция на аорте
Являясь в организме человека крупнейшим кровеносным сосудом (около 3 см в диаметре), аорта отвечает за доставку крови ко всем органам. В случае некоторых ее патологий (аневризма, т. е. расширение, расслоение или разрыв аорты), угрожающих больному летальным исходом, ему может быть назначена инвазивная операция по замене пораженного участка на синтетическую трубку из лавсана.
Подобная операция предполагает открытие грудной клетки, подключение к аппарату «сердце – легкие», резекцию поврежденного участка аорты и замену его на лавсановый имплантат.
Хирургическое лечение фибрилляции предсердий
Фибрилляцией предсердий (ФП) в медицинской терминологии называется нарушение ритма сердца (мерцательная аритмия). Оно может быть спровоцировано повышенным количеством электрических контуров в предсердиях, которые приводят к беспорядочным сокращениям желудочков сердца и к недостаточности эффективного сокращения предсердий. Это, в свою очередь, становится причиной образования сгустков крови в предсердиях, что может в итоге привести к закупорке сосудов головного мозга и смерти пациента.
Среди основных методов лечения при мерцательной аритмии на сегодняшний день – медикаментозная терапия, катетеризация, а также хирургическая лабиринтная методика (Maze) – довольно сложная и потому не очень популярная среди кардиохирургов.
Проведение криоабляции
Криоабляция с целью изоляции легочных вен проводится в отделении рентгенохирургии.
Во время операции осуществляются следующие манипуляции:
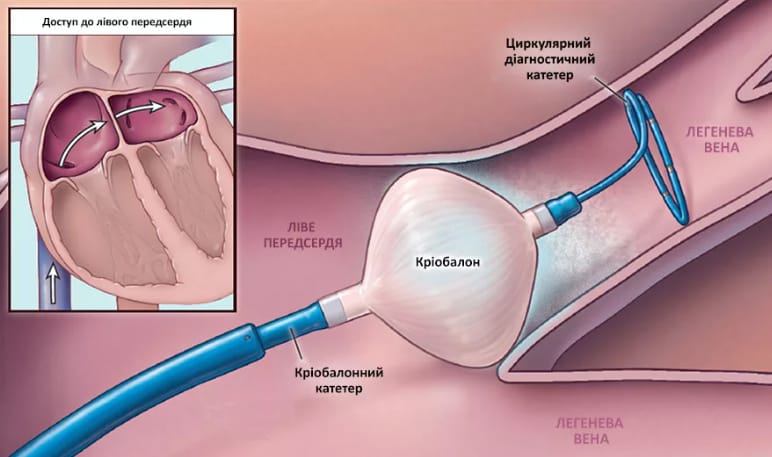
- хирург-аритмолог делает прокол в паховой области, через бедренную артерию вводит диагностический катетер и ведет его к сердцу;
- достигая правого предсердия, врач делает пункцию (прокол) межпредсердной перегородки. Это позволяет обеспечить доступ к левому предсердию;
- вводится контрастное вещество, с помощью диагностического катетера врач определит паталогический очаг и увидит необходимое место для абляции на экране рентгеновского аппарата;
- вслед за диагностическим катетером вводят криобаллонный, достигая левого предсердия баллон раздувают;
- врач подводит баллон к устью легочной вены и закрывает проход, тем самым останавливая кровоток между предсердием и веной;
- как только закрытие подтверждено, врач вводит холодовой агент в криабаллон;
- криабаллон, испаряясь, забирает тепло из поврежденной ткани сердца. На этом месте ткань рубцуется и не может больше генерировать и распространять электрические импульсы, которые были причиной нарушений ритма сердца;
- баллон сдувается, катетеры извлекаются. На место прокола накладывают тугую антисептическую повязку;
- пациента из операционной перевозят в отделение интенсивной терапии.
Криоабляция — современный метод лечения аритмий, который появился в медицинской практике совсем недавно, но успел зарекомендовать себя, как эффективный и безопасный. Ежедневно наши хирурги-аритмологи проводят эту операцию и видят, насколько она эффективна и безопасна. Если у вас есть опасения или сомнения, вы всегда можете позвонить нам и проконсультироваться со специалистом.
Возможные осложнения
Радиочастотная абляция относится к категории процедур с малой степенью риска: вероятность наступления негативных последствий не превышает 1%. Осложнения чаще наблюдаются у пациентов, страдающих нарушениями свертываемости крови, сахарным диабетом и преодолевших 75-ти летний возрастной порог.
Среди вероятных осложнений радиочастотной абляции присутствует риск развития:
- кровотечения в месте пункции артерии;
- нарушения целостности сосудистой стенки при продвижении проводника или катетера;
- формирования тромбов и их перенос с током крови;
- нарушения целостности тканей миокарда при абляции;
- стеноза легочных вен;
- сбоя в проводящей системе сердца, усугубляющего аритмию и требующего имплантации водителя ритма;
- Кровотечение из пунктируемого сосуда — возникает чаще всего в первый послеоперационный период, причин кровотечения не много:
- нарушение свертываемости крови,
- неправильное наложение послеоперационной давящей повязки,
- неправильное поведение пациента после операции, необходимо беспрекословно выполнять рекомендации хирурга.
- Нарушение работы почек — так как контраст выводится именно через почки и он достаточно токсичен, поэтому на фоне исходной болезни почек может возникать острая почечная недостаточность;
- Тромбоэмболические осложнения — в связи с необходимостью отмены перед операцией препаратов уменьшающих свертываемость крови (варфарин), в сосудах могут развиваться тромбы, которые способны оторваться и вызвать различные тромбоэмболические осложнения;
- Нарушение сердечного ритма — возможно развитие новых видов аритмий, и причин этому огромное количество;
- Это не все, а только основные возможные осложнения процедуры, более подробно вы можете узнать у своего хирурга;
- При развитии каких-либо осложнений период реабилитации после рча удлиняется.
Противопоказания
РЧА при мерцательной аритмии проводится часто, так как этот вид заболевания считается наиболее опасным для жизни.
Можно ли делать прижигание при аритмии всем пациентам? Этот вопрос интересует многих людей, которые страдают от проблем с сердцем и не желают ложиться на стол под хирургический скальпель. Существует довольно много противопоказаний для проведения этой процедуры. РЧА не проводится людям с:
- инфекционными заболеваниями различной тяжести;
- заболеваниями дыхательной системы и почек;
- наличием тромбов в области сердца и его полости;
- анемией;
- гипокалемией;
- аллергическими реакциями на йод;
- нестабильной стенокардией на протяжении месяца;
- инфарктом миокарда в тяжелой форме.
Перед РЧА следует тщательно обследоваться и подойти к предоперационному периоду со всей серьезностью.
Не назначают проведение радиочастотной операции сердца, если человек страдает от:
- Острой формы инфекционных процессов;
- Острой формы инфаркта в отделе миокарда сердца;
- Анемийных, эндокардитных заболеваний;
- Поражения большой области сердца вследствие инфаркта с появлением некротических зон;
- Серьёзных болезней внутренних органов и систем;
- Развития декомпенсированной недостаточности сердца;
- Развития в тяжёлой степени гипотонического и гипертонического состояния сосудов;
- Стенокардии, развивающейся в затяжной и нестабильной степени;
- Развития аневризма в области ЛЖС.
Кроме того, операция противопоказана вследствие:
- Наличия тромбов в области сердечных камер;
- Дисбаланса электролитических веществ кровеносной системы;
- Аллергической реакции при введении контрастного препарата;
- Ухудшения общего самочувствия пациентов.
Показаниями к операции являются:
- тахикардия АВ-узлового реципрокного типа;
- чрезмерное разрастание сердца;
- мерцание предсердий;
- тахикардия желудочков;
- врожденный синдром WPW.
Восстановление сердечного ритма током имеет ряд противопоказаний. Наличие несовместимых с операцией состояний выявляется перед ее проведением.
РЧА не назначается при:
- недостаточной свертываемости крови;
- хронической гипертензии;
- заболеваниях органов дыхательной системы;
- индивидуальной непереносимости йода, проявляющейся аллергическими реакциями;
- почечной недостаточности;
- анемии;
- эндокардите;
- декомпенсации сердечной недостаточности;
- выраженной гипокалиемии и острой интоксикации гликозидами.
Сердце является одним из самых важных органов в нашем организме. Любые нарушения в его работе способны существенно ухудшить качество жизни человека, а то и вовсе привести к летальному исходу. Нередко у пациентов встречается нарушение сердечного ритма – аритмия. При таком заболевании успешно применяется радиочастотная абляция сердца.
Данный метод широко применяется при наличии таких заболеваний, как тахикардия желудочковая и наджелудочковая, мерцательная аритмия, сердечная недостаточность, фибрилляция предсердий, при которой они имеют один ритм, а желудочки другой. Также радиочастотная абляция сердца проводится при снижении сердечного выброса, увеличении сердца. Применяют данный метод при недостаточной эффективности медикаментозного лечения или когда имеются ограничения к его использованию.
Но каждое оперативное вмешательство имеет свои противопоказания. Не является исключением и радиочастотная абляция сердца. Отзывы специалистов говорят о том, что ее проведение нежелательно при тяжелом состоянии пациента, наличии воспалительных процессов в сердце, нарушениях в работе почек и довольно низком уровне гемоглобина в крови.
Радиочастотная абляция сердца не является процедурой, которую по желанию может выбрать пациент для своего лечения. Врач решает, когда именно следует применять эту операцию. Показания для ее проведения:
- неудовлетворительные результаты при использовании медикаментозного лечения;
- появление побочных эффектов при приеме лекарственных препаратов;
- очень большая вероятность неожиданной остановки сердца.
А еще советуем прочитать: Сцинтиграфия миокарда с нагрузкой
Процедура катетерной абляции имеет множество противопоказаний. К ним относятся:
- постоянно повышенная температура тела;
- постоянная гипертония;
- проблемы с легкими;
- сильная чувствительность к йоду;
- недостаточность почек;
- плохое свертывание крови.
Суть метода
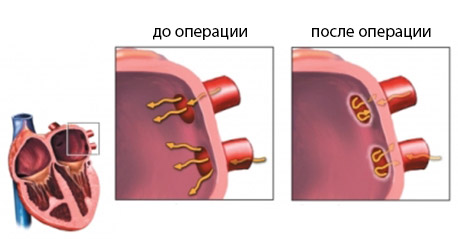
Радиочастотная абляция сердца — это вмешательство, которое проводится с целью устранения аритмии. Для нормализации ритма сердца его участок, провоцирующий аритмию, прижигается, из-за чего создается АВ-блокада. Область сердца, на которой было выполнено прижигание, блокирует прохождение импульса.
Это процедура, суть которой заключается в регистрации биологических потенциалов с внутренней поверхности сердца. Для ее выполнения применяются электроды-катетеры, подсоединенные к регистратору. Также исследование сердца перед операцией включает:
- электрокардиографию, в том числе и суточный мониторинг;
- эхокардиографию;
- лабораторные анализы крови;
- магнитно-резонансную томографию сердца.
Не менее чем за 8 часов до РЧА пациенту нельзя принимать пищу и медикаменты. Радиочастотная абляция проводится с введением комбинированной анестезии: сперва пациенту вводят анестетик местно, а затем внутривенно. После этого приступают к проведению РЧА:
- Специальный катетер проводится через сосуд к сердцу. Он позволяет снять необходимую информацию о состоянии сердца и обеспечить мониторинг процедуры.
- Пациенту устанавливаются зонды-электроды, которые обеспечивают беспрерывную кардиостимуляцию и стимуляцию левого желудочка. В переднесептальной области правого предсердия устанавливается абляционный электрод.
- На этом этапе РЧА исследуется функционирование пучка Гиса: для этого осуществляется многократная перестановка электродов и высокочастотное воздействие на источник аритмии. Воздействие осуществляется при температуре около 60 градусов.
- После создания АВ-блокады необходима временная электростимуляция. Если нормальный ритм является стабильным, абляция сердца заканчивается, однако при необходимости пациенту может имплантироваться водитель ритма.
РЧА при мерцательной аритмии длится до 6 часов. Кроме радиочастотной, существуют и другие виды абляции:
- криодиструктивная;
- лазерная;
- ультразвуковая.
Однако абляция сердца с созданием АВ-блокады, судя по отзывам пациентов, считается наиболее безопасным способом лечения мерцательной аритмии.