Цервикальный канал: что это такое
Содержание:
- Анатомические и физиологические особенности
- Как развивается заболевание
- Цервикальный канал открыт
- Зачем делать УЗИ шейки матки?
- Как проводится выскабливание
- Что представляет собой эта операция?
- Симптомы патологий
- Как защитить себя от возникновения недуга
- Причины заращения цервикального канала
- Как устранять бактериальную флору?
Анатомические и физиологические особенности
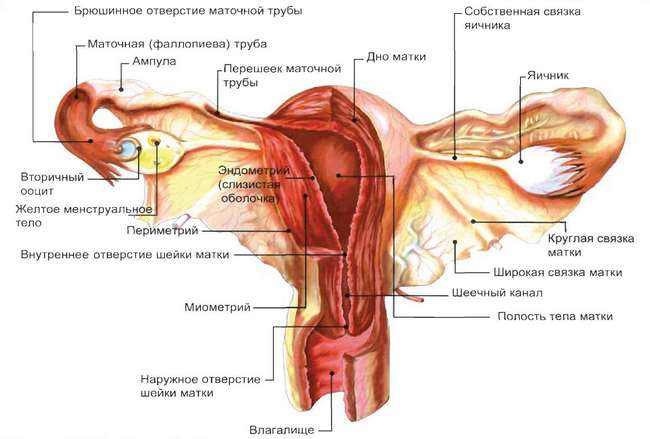
С анатомической точки зрения, цервикальный канал представляет собой веретеновидный участок маточной шейки, соединяющий влагалище с маточной полостью через наружное и внутреннее отверстия (зевы). Внутри этот канал устлан эпителием цилиндрического вида, способным секретировать слизистый состав – цервикальную слизь или гидрогель, основу которого составляет гликопротеины. Длина цервикального канала в нормальном состоянии (у нерожавшей женщины) составляет в среднем 35-45 мм, а диаметр – порядка 6,5-8,5 мм. После родов, при различных воздействиях, а также под влиянием ряда факторов эти параметры могут изменяться. Внутренний и наружный зев создают естественные сужения для удержания пробки внутри канала, а при беременности удерживают еще и плод.
Физиологические задачи, решаемые цервикальным каналом, очень важны для функционирования репродуктивной системы и защиты маточной полости от инфицирования. Самая важная функция – создание защитной слизистой пробки в маточной шейке, которая предотвращает проникновение инфекции. При этом пробка имеет пористую структуру, и поры имеют тенденцию к расширению в период овуляции, что обеспечивает беспрепятственное прохождение сперматозоидов и яйцеклеток.
Выработка слизи в эпителии является гормонозависимым процессом. Количество секрета и его состав целиком зависят от поступления женских гормонов, т.е. регулируется гипофизом головного мозга. Состав слизи существенно изменяется в зависимости от стадии менструального цикла. В начале цикла секретируемый состав имеет выраженную кислую среду, которая губительна для большинства патогенных микроорганизмов, что и предотвращает их проникновение в маточную полость. Кроме того, в этот период сохранившиеся сперматозоиды теряют подвижность и способность к оплодотворению.
Картина резко изменяется в период овуляции, когда существенно повышается содержание эстрогенов. Вырабатываемая слизь приобретает щелочной характер и жидкую консистенцию, что на несколько дней обеспечивает свободный доступ сперматозоидам к яйцеклеткам, т.е. максимально поддерживает процесс оплодотворения во время овуляции. По завершению этого этапа в яичниках начинается активная выработка прогестерона, который превращает цервикальную слизь в вязкую массу. Образующаяся пробка становится прочной и надежно закрывает вход в полость матки, тем самым защищая эмбрион от любых инфекций.
Как развивается заболевание
Плоскоклеточный рак шейки матки развивается из многослойного плоского эпителия, которым покрыта влагалищная часть шейки матки (80 — 90% всех случаев). Аденокарцинома (составляет 10 — 20% всех случаев) развивается из однослойного железистого цилиндрического эпителия, выстилающего канал шейки матки. Переходная зона (Т-зона) является самой уязвимой для ВПЧ и повреждений разного вида происхождения (механическое травмирование, воспалительные процессы и др.).
- При инфицировании под влиянием нормально функционирующей иммунной системы происходит элиминация ВПЧ. Транзиторный (временный) характер отмечается в 90% случаев инфицирования. Разрешение наступает в течение 1,5 — 2 лет.
- У оставшейся части женщин развивается персистирующее носительство. В связи с тем, что уровень антител, вырабатываемый организмом низок, элиминация вирусов не происходит и они могут длительное время сохраняться в толще эпителиального слоя, что в конечном итоге приводит к атипической трансформации — дисплазии. Персистирующее является самым опасным состоянием.
Различают несколько стадий дисплазии — легкую, среднюю и тяжелую (CIN I, CIN II и CIN III). Стома и поверхностный слой при заболевании в патологический процесс не вовлекаются. Эпителиальные клетки не разрушаются. Вирусы в общий кровоток не попадают. Отмечается локальная иммуносупрессия, причиной которой являются вирусные белки. Дисплазия является первым шагом к раковому перерождению.
Основная роль в развитии опухолевой трансформации принадлежит вирусным онкогенам Е6 и Е7, под влиянием которых вырабатывается целый спектр сигнальных белков, инициирующих развитие целого ряда патологических процессов. В ходе канцерогенеза за счет активизации теломеразы онкопротеином Е6 зараженная клетка получает способность к неограниченному бесконтрольному делению, создаются условия для формирования опухолевидного процесса и новой сети капилляров (неогенез).
Важнейшее влияние на развитие канцерогенного процесса, обусловленного ВПЧ, оказывает эстроген-зависимый фактор. Активная репродукция вирусов в инфицированных клетках приводит к образованию «агрессивного» эстрадиола — 16α-гидроксиэстрона, что в свою очередь стимулирует синтез онкобелка Е7.
Таким образом в формировании необратимой неоплазии ведущую роль играют:
- Экспрессия онкогенов Е6 и Е7.
- Индукция «агрессивного» эстрадиола — 16α-гидроксиэстрона.
- Индукция в инфицированной клетке множественных повреждений хромосомной ДНК.
- Блокирование противовирусной иммунологической защиты.
Инвазивный рак шейки матки начинается с прорастания стромы (базальной мембраны). Далее он распространяется в параметрий, где располагается жировая клетчатка и лимфатические узлы, вплоть до тазовых стенок, сдавливая прямую кишку и мочевой пузырь и прорастая в них. Раковые клетки, распространяясь с током крови и лимфы, образуют метастазы.
Переход дискенизии шейки матки в онкологический процесс длится годы и десятилетия, поэтому своевременное выявление и лечение заболевания является основным способом профилактики и устранения грозных осложнений
Рис. 3. При дисплазии злокачественно измененные клетки (сиреневая окраска) находятся в пределах эпителиального слоя. При раке шейки матки в патологический процесс вовлекаются строма и поверхностный слой, что можно заметить невооруженным глазом.
Цервикальный канал открыт
У нерожавших пациенток цервикальный канал имеет длину не более 4.5 см и диаметр не больше 8 мм. После рождения малыша канал приобретает форму щели (линейный). На нем наблюдаются следы надрывов, что не является патологией. Сейчас отверстие смыкается уже неплотно. То есть, в норме ширина просвета не должна превышать 6-8 мм. Если же отверстие открыто более, чем на 8 мм, это служит поводом к назначению дополнительного обследования.
Особую опасность в гинекологии дилатация несет во время беременности. При этом женщина подвергается таким рискам:
- Угроза прерывания беременности в первом триместре. Среди дополнительных признаков отмечается гипертонус матки, отслойка плода.
- Истмико-цервикальная недостаточность. Данное состояние часто становится причиной самопроизвольного прерывания беременности.
- Самопроизвольный аборт или преждевременные роды.
Медики выделяют такие причины раскрытия ЦК, как наличие кист и других образований в этой области, эндометриоз, опухоли, цервицит (воспаление эпителия) и другие.

Тактика лечения напрямую зависит от факторов, спровоцировавших патологию.
Зачем делать УЗИ шейки матки?
При помощи ультразвука врач может визуально осмотреть шейку. Во время исследования он оценивает такие параметры:
- расположение;
- длина шеечного канала;
- проходимость;
- особенности строения органа;
- эхогенность тканей;
- наличие новообразований, кондилом.
На основании этих данных врач может выявить такие патологии:
- Анатомические аномалии. Врожденные аномалии строения нарушают функции половых органов. Например, на УЗИ определяют укороченную или удлиненную шейку, врожденную непроходимость, измененный угол наклона. Иногда строение органа нарушается при травмах и после операций.
- Эндометриоз. При этом заболевании внутренний слой матки (эндометрий) разрастается, выходя за пределы маточной полости. Иногда эндометрий появляется на стенках цервикального канала. По структуре ткани эндометрия отличаются от оболочек шейки. Эти отличия заметны на УЗИ.
- Шеечная беременность. Иногда оплодотворенная яйцеклетка прикрепляется вне маточной полости. Шеечная беременность – это опасное состояние для жизни женщины. Плод не может полноценно развиваться, а ткани цервикального канала травмируются. Если внематочную беременность не выявить вовремя, высок риск опасных кровотечений и даже смерти пациентки.
- Кисты и миомы. Это доброкачественные опухоли. Они не угрожают жизни женщины, но могут затруднять наступление зачатия и травмироваться. Такие опухоли образуются на фоне гормональных сбоев и разрастания соединительных тканей.
Показывает ли УЗИ шейки рак?
Рак — это злокачественная опухоль шейки. На УЗИ хорошо видны опухоли, но определить тип новообразования этот метод не позволяет. Чтобы отличить кисты от рака, проводят биопсию. Небольшой участок опухоли исследуют под микроскопом для выявления атипичных клеток.
Показывает ли УЗИ шейки матки эрозию?
Незначительные язвы и повреждения слизистой оболочки на УЗИ не видны. Однако опытный врач заметит изменения в тканях, если дефект достаточно большой. Чаще всего для постановки диагноза «эрозия» проводят дополнительные исследования.
Как проводится выскабливание
Оптимальным сроком для проведения выскабливания считаются дни непосредственно перед месячными. В этом случае уже в первый менструальный период эндометрий полностью восстановится.
В случае сочетания выскабливания с осмотром матки (гистероскопия с РДВ) процедуру лучше проводить сразу после окончания месячных. В этот период эндометрий довольно тонкий, поэтому на нем хорошо видны все имеющиеся образования. Сроки проведения РДВ подбирает лечащий врач, исходя их методов и целей такого обследования.
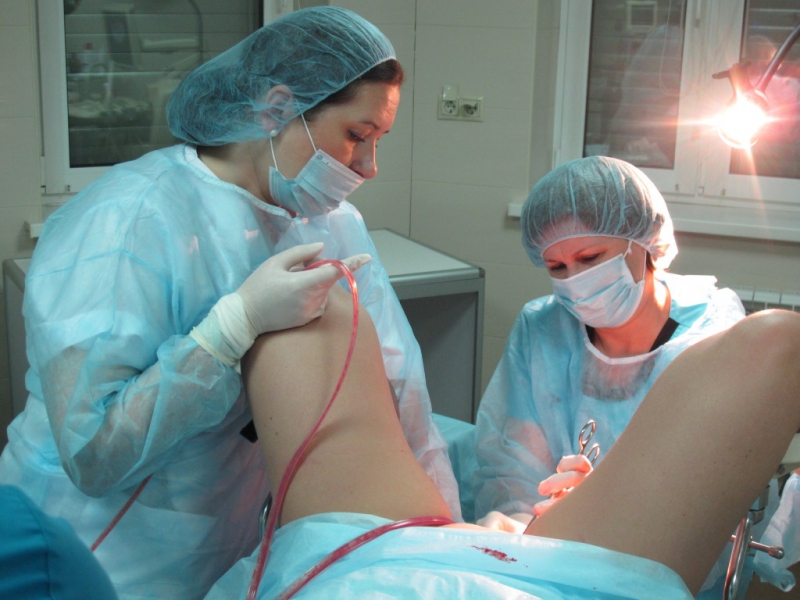
Проведение раздельного диагностического выскабливания матки осуществляется амбулаторно на гинекологическом кресле. В Университетской клинике в качестве анестезии применяется легкий внутривенный наркоз, не вызывающий тошноту, рвоту и головную боль. Поэтому после пробуждения женщина чувствует себя хорошо и может через некоторое время покинуть клинику.
Врач обрабатывает дезинфицирующим раствором наружные половые органы, после чего вводит во влагалище специальное зеркало, позволяющее получить доступ к шейке матки. Затем с помощью инструмента – пулевых щипцов специалист фиксирует шейку, чтобы она не сдвинулась во время выскабливания. Глубина маточной полости измеряется с помощью зонда, чтобы узнать, насколько глубоко можно продвинуть инструмент.
В цервикальный канал вводят специальные металлические устройства – расширители. Расширение начинают с самого тонкого инструмента и заканчивают более крупным, пока размер цервикального канала и не станет достаточным для введения инструментария
После этого в цервикальный канал вводятся гинекологический инструмент – кюретка, напоминающая металлическую ложку с острым краем. Кюретки бывают разных размеров от №2 до №6, что позволяет взять образцы даже с самых труднодоступных и сложных участков.
Кюретка для выскабливания
Вначале проводится выскабливание цервикального канала, соединяющего влагалище и шейку матки. Полученные образцы слизистой помещают в консервирующий раствор, чтобы впоследствии отправить в лабораторию.
Затем делают выскабливание внутренней поверхности матки. Врач водит кюреткой в направлении от шейки матки ко дну, поочередно обрабатывая переднюю, заднюю и две боковых стенки органа. Выскабливание проводится очень тщательно. Это нужно чтобы случайно не пропустить какой-то патологический очаг. Образцы, полученные из полости матки, консервируют с помощью специального раствора и впоследствии отправляют в лабораторию.
Что представляет собой эта операция?
Выскабливание цервикального канала – что это такое? Для опытного врача – это несложная манипуляция, суть которой заключается в инструментальном удалении поверхностного слоя эпителия шеечного канала вместе с возможными патологическими образованиями.
Данная операция проводится с двумя целями: лечебной и диагностической.
Кроме того, эта манипуляция является неотъемлемой частью раздельного диагностического выскабливания полости матки и цервикального канала, выполняемого при маточных кровотечениях, гиперплазии эндометрия или при мажущих кровянистых выделениях в менопаузе.
Симптомы патологий
Существует много патологий цервикального канала, имеющих различный характер. Наиболее распространенными считаются:
- цервицит;
- полипы;
- сужение, искривление;
- киста;
- гиперплазия.
Большинство патологий удается обнаружить только после использования специальных инструментов либо после анализов.
Практика показала, что симптоматика патологий цервикального канала может быть общей. В частности речь идет о выделениях жидкости, которые могут иметь разный цвет и разную консистенцию. При воспалительных процессах, перешедших в острую стадию, может подниматься температура тела.
Для получения более точной информации необходимо провести детальный осмотр пациентки и направить ее на анализы. Только в таком случае можно поставить точный диагноз.
Только после использования специальных инструментов удается обнаружить большинство патологий
Канал расширен
Размер цервикального канала у женщин в разный период жизни будет разным. Кроме того, на этот факт влияют индивидуальные особенности тела. Например, в период менструации цервикальный канал расширен, потому что синтез слизи в данный момент максимальный. Если же наблюдается расширение цервикального канала в постменопаузе то это указывает на наличие патологического состояния женщины. Именно в данный период, в женском организме происходят изменения, которые могут осложнить здоровье.
Сомкнут
Многие женщины часто задаются вопросом: «Закрыт цервикальный канал, что это значит?». Прежде всего, необходимо знать, что определить такую патологию можно только после тщательного осмотра пациентки. В основном проблему диагностируют при помощи проведения УЗИ.
При закрытом цервикальном канале невозможно забеременеть. В таком случае необходимо провести лечебные мероприятия, позволяющие устранить патологическое состояние пациентки.
Еще один термин, который можно услышать от врачей, и о значении которого пациентки не имеют представления – «окклюзия цервикального канала». По своей сути он обозначает нарушение проходимости.
Стеноз цервикального канала – анатомическая патология, ведущая к нарушению проходимости. Стеноз может быть как врожденной проблемой, так и приобретенной. В любом случае диагностировать ее можно только при посредстве использования специальных инструментов или компьютерной техники. Как правило, патология возникает в результате перенесенных заболеваний шейки матки.
Атрезия цервикального канала в постменопаузе считается нормой. Но в некоторых случаях атрезия может быть результатом различных нарушений, ведущих к сложным последствиям. Учитывая этот факт, специалист может назначать курс лечения, который поможет устранить проблему.
Анатомическая патология, ведущая к нарушению проходимости-стеноз цервикального канала
Воспалительные процессы
Воспаление цервикального канала – это часто встречающаяся проблема, с которой женщины приходят к врачу. Результатом данной проблемы может быть бесплодие, а в некоторых случаях значительное ухудшение состояния женщины.
Существуют определенные признаки, при наличии которых можно определить проблему. Воспаление цервикального канала симптомы:
- зуд;
- слизь в цервикальном канале в больших количествах;
- боль внизу;
- дискомфорт при половом акте.
Если воспаление слишком запущено, то может подняться температура тела. Обычно температура поднимается, если присутствует в цервикальном канале жидкость гнойного типа.
Киста
Киста цервикального канала считается доброкачественным образованием. Данное образование имеет в себе жидкое или кашеобразное наполнение. Главной причиной появления проблемы является закупорка желез, находящихся в слизистой оболочке шейки матки. Кисты могут быть как одиночным образованием, так и множественным. Характерной особенностью патологии считается возможность самоисчезновения.
Полипы
Полип – это образование доброкачественного характера. Причиной возникновения полипа является воспалительный процесс. Рост этого новообразования провоцируется гормональными нарушениями или же может быть последствием травм после абортов или родов. Патология требует обязательного оперативного вмешательства. Более того, терапия назначается только после гистологического исследования.
Воспалительный процесс является причиной возникновения полипа
Гиперплазия
Гиперплазия цервикального канала, как правило, характеризуется доброкачественным течением. В качестве причины возникновения болезни является употребление гестагеносодержащих препаратов. В результате гиперплазии существует вероятность развития бесплодия. Но, кроме бесплодия, если своевременно не начать лечение, может образоваться онкология.
Как защитить себя от возникновения недуга
Цервицит — довольно распространённая патология, которая приводит к нарушению репродуктивных функций женского организма. Именно поэтому многие акушеры-гинекологи ставят своей прямой задачей его профилактику. С этой целью на базах различных больниц и поликлиник создаются анонимные кабинеты здоровья, где все желающие могут получить полную консультацию по интересующему вопросу и сдать анализы.
Во время обучения в медицинском университете мне доводилось участвовать в организации семинаров по гинекологии, которые были посвящены проблеме раннего бесплодия. Для этого доктора отобрали более 200 историй болезни пациенток в возрасте от 18 до 30 лет, которые не могли иметь детей по каким-то причинам. Во время анализа полученных данных было выяснено, что 60% из них страдали от острого или хронического цервицита, но не обращались к врачу. Медики приняли решение организовать переносную гинекологическую службу в виде автомобиля со специальным оборудованием, где каждая пациентка сможет пройти исследование. Такая машина за первые несколько месяцев объездила пару десятков школ, колледжей и университетов, многие девушки без лишних очередей смогли сдать анализы. С помощью этого метода было выявлено много случаев цервицита на начальной стадии, а также начато специфическое лечение и восстановление репродуктивного здоровья. Через полгода почти все пациентки смогли раз и навсегда забыть об имеющейся проблеме и завести здоровое потомство. Доктора решили устраивать подобные проверки в сочетании с ежегодным профилактическим медицинским осмотром, что позволило обнаружить и другие воспалительные заболевания.
Правила индивидуальной профилактики цервицита:
- Подберите для себя подходящий способ защиты от нежелательной беременности. Большинство воспалительных заболеваний репродуктивной системы — это следствие абортов. При этих процедурах значительно повреждается слизистая оболочка и возрастает чувствительность к микробным воздействиям. Именно поэтому врачи настоятельно советуют избегать подобных вмешательств. Для защиты от нежелательной беременности используют свечи, импланты, кольцо Новаринг, гормональные контрацептивы в форме таблеток или презервативы. Последние рекомендуется использовать при половом акте с новым партнёром: латекс надёжно защищает от проникновения патогенных микроорганизмов, которые вызывают воспалительный процесс в шейке матки.
- Соблюдайте правила личной гигиены. В период менструации необходимо каждые 2–3 часа менять тампон или прокладку, чтобы не происходило развитие бактерий в толстом слое ваты. Утром и вечером нужно проводить подмывания с использованием щадящих средств для интимной гигиены. Это позволит вам поддерживать чистоту промежности и наружных половых органов в течение суток.
- Не забывайте следить за своим питанием. Обилие жирной, жареной, копчёной и солёной пищи — это серьёзный удар для организма. Многие сладости, острые закуски, газированные напитки, полуфабрикаты и фастфуд содержат вредные добавки и усилители вкуса, которые замедляют обмен веществ. Именно поэтому пациентки с таким рационом имеют гораздо большую предрасположенность к развитию воспалительных заболеваний. Доктора советуют питаться небольшими порциями и употреблять много свежих овощей, фруктов, ягод, каш и нежирного мяса, молочных продуктов.
- Занимайтесь спортом и старайтесь вести активный образ жизни. Постоянное нахождение в вынужденном положении вызывает застой крови в области малого таза. Различные упражнения способствуют улучшению циркуляции жидкости по сосудам, в результате чего органы репродуктивной системы получают необходимое количество кислорода и питательных веществ. Рекомендуется заниматься в зале 2–3 раза в неделю, или же подобрать для себя другой вид спорта: плавание, теннис, активные игры с мячом. Альтернативой служат танцы, йога, гимнастика. Если же у вас совсем нет времени на посещение зала, необходимо выделять 5–10 минут в течение суток и проводить лёгкую разминку.
Причины заращения цервикального канала
Цервикальный канал находится внутри шейки матки. Он защищает полость матки от проникновения болезнетворных бактерий, отвечает за транспортировку спермы и является родовым путем. Цервикальный канал хорошо растягивается, но вследствие отека и набухания слизистой оболочки может сужаться, а в результате рубцевания или разрастания соединительной ткани — зарастать.
Для женщины заращение цервикального канала опасно, так как увеличивается риск хронических воспалительных процессов и даже онкопатологии. Кроме того, женщина, с узким просветом цервикального канала не сможет забеременеть.
Канал шейки матки может сужаться у женщин разного возраста. При этом причины возникновения патологии будут разные: у девочек подростков стеноз может быть врожденным, у молодых женщин — возникнуть в результате травм слизистой оболочки шейки матки. У пациенток старше 40-летнего возраста причиной могут стать новообразования или возрастные изменения, характерные для менопаузы: в связи со снижением производства эстрогенов увеличивается фолликулостимулирующий гормон, но уменьшается чувствительность к нему и цервикальный канал становится более коротким, тонким и уязвимым.
Основными причинами заращения цервикального канала принято считать:
Хронический эндоцервицит — воспалительный процесс в слизистой оболочке шеечного канала, который длится более двух месяцев. Чаще им страдают молодые женщины, которые ведут активную половую жизнь и часто меняют половых партнеров. Главные возбудители заболевания — хламидии, мико- и уреаплазмы, генитальный герпес, гонококки и другие патогенные микроорганизмы. При длительном воспалительном процессе отек слизистой оболочки осложняется фиброзными изменениями шейки матки. Из-за этого сужается просвет цервикального канала.
Травмы цервикального канала
Сужение просвета может стать следствием разрывов шейки матки при родах, повреждения в ходе абортов, неосторожного зондирования, выскабливания, которые проводят в диагностических целях. Шеечный канал может пострадать в результате разных видов операций на шейке матки: криодеструкции, петлевой электроэксцизии, радиоволновой коагуляции, диатеромокаугуляции, лазерной вапоризации.
Рост новообразований
В этом случае канал будет перекрыт в результате механического воздействия. Критичным может оказаться рост полипов и миом, злокачественных опухолей. Если онкологические образования лечат при помощи лучевой терапии, это дополнительно увеличивают опасность стеноза.
Инволюция шейки матки. В этом случае сужение просвета происходит как следствие дистрофических изменений половых органов в период менопаузы.
Отсутствие беременностей и физиологически естественных родов.
Как устранять бактериальную флору?
Кроме типа паразитов, что обитают во влагалище женщины, диагностика позволяет определить их чувствительность к определенному типу медикаментозных препаратов. В зависимости от штамма бактерии, назначают определенные медикаментозные средства.
Для борьбы с золотистым стафилококком, что часто встречается в мазке применяют: Оксациллин, Метициллин, Ванкомицин, Тейкопланин, Фузидин, Линезолид.
В отношении эхинококка чувствителен Ванкомицин и Рифаксимин. Для лечения бактерии цитробактер используют препараты под названием Левофлоксацин и Ципрофлоксацин. Бактерия протей — реже остальных встречается в мазке, чувствительна она к Рифаксимину, Амоксицилину, Нифурателу и Клотримазолу. Вовсе не чувствителен протей к Тетрациклину и Доксицилину, их в лечении данного типа бактерий использовать нет смысла.
Самым ужасающим для женщины является диагноз гонорея. Болезнь провоцируют гонококки, которые чувствительны к следующим препаратам: Цефтриаксон, Спектиномицин, Ципрофлоксацин. Трихомонаду лечат с помощью Метронидазола, Тинидазола, Солкотриховака и Клиндамицина. В лечении гарднереллы рекомендовано использовать Макмиррор, Гексикон, Клиндамицин и Орнидазол.
Для лечения грибковой инфекции, что в простонародье называется «молочница», используют препараты Флюкостат, Микофлюкан, Дифлазон, Флуконазол. Достаточно одной таблетки, чтобы снять неприятную симптоматику грибковой инфекции и для полного ее устранения.
Читать дальше Аллергия горла фото
Длительность лечения и дозировку медикаментозных средств в индивидуальном режиме назначат врач. Ни в коем случае, не покупайте вышеперечисленные средства самостоятельно, и не корректируйте дозировку на свое усмотрение. Большинство препаратов имеют в своем составе токсические вещества, что могут ухудшить ваше самочувствие, а также вызвать аллергическую реакцию организма. Не стоит использовать рецепты, которые были выписаны вашим знакомым с похожими диагнозами. Те средства, что помогли им, могут существенно навредить вам и спровоцировать непредвиденные осложнения и отклонения от норм.
Большинство женщин, услышав о наличии бактериальной среды в своем мазке, задумываются, что могло спровоцировать их рост. Среди самых частых причин развития патогенных микроорганизмов отмечают:
- снижение защитных свойств организма;
- гормональный дисбаланс;
- воспаление рядом лежащих органов;
- недостаточная гигиена половых органов;
- частая смена половых партнеров.
Устранив вышеперечисленные причины в комплексе с приемом антибактериальных препаратов, вы сможете привести микрофлору в норму и избежать множества заболеваний, лечение которых требует нахождения в условиях стационара. Уделяйте больше времени своему питанию, ведь именно с ним организм получает все необходимые витамин и микроэлементы. Женщина с повышенным иммунитетом менее подвержена атаке бактерий и соответственно, их массовому размножению.
- 4 минут на чтение
Соскоб из цервикального канала – это наиболее эффективный и информативный метод диагностического обследования, благодаря которому удается определить наличие опасных патологических процессов еще в начале их формирования. Данный анализ относится к плановым процедурам и может назначаться при плановом гинекологическом осмотре в целях профилактики.