Хронический миелолейкоз. лечение хронического миелолейкоза
Содержание:
- Клинические проявления заболевания
- Лечение
- Диета
- Причины развития
- Что провоцирует / Причины Хронического миелоидного лейкоза:
- Филиалы и отделения Центра, в которых лечат хронический миелолейкоз
- Общая характеристика болезни
- Общие сведения
- Что провоцирует / Причины Хронического миелоидного лейкоза:
- Официальные редакторы для открытия XML
- Патогенез (что происходит?) заболевания
- Оценка состояния костного мозга
- Симптомы Хронического миелоидного лейкоза:
- Симптомы
Клинические проявления заболевания
При развитии ОМЛ наблюдают ряд синдромов:
- гиперпластический;
- геморрагический;
- анемический;
- интоксикацию и нейролейкоз;
- лейкостазы.
Они проявляются в виде типичной симптоматики, свидетельствующей о системном поражении всего организма. Для общей картины заболевания характерны постоянная усталость, плохой аппетит, бледность кожных покровов. Могут быть спонтанные скачки температуры, которые вначале принимают за проявления обычной простуды. В начале болезни увеличения лимфоузлов не наблюдают. Иногда возникают болезненные ощущения в ногах при ходьбе, которые поначалу проходят. Острый миелоидный лейкоз развивается постепенно, поэтому его симптомы появляются не сразу. Распознать заболевание в начальной стадии можно на основании развёрнутого анализа крови. Далеко не все пациенты подозревают у себя опасную болезнь, а тревожные симптомы часто списывают на усталость и переутомление.
На поздних стадиях ОМЛ возникают тяжёлая форма интоксикации, лейкостазы и нейролейкоз.
Гиперпластический синдром
Когда недозрелые клетки с током крови разносятся по организму, в органах человека возникает инфильтрация тканей. У больного появляются следующие признаки:
- увеличение периферических лимфоузлов, нёбных миндалин;
- увеличение селезёнки (спленомегалия);
- ощущение тяжести в области печени и её увеличение;
- отёчность верхних и нижних конечностей, лица;
- боли в мышцах, костях и суставах.
Отёки появляются вследствие разрастания средостенных лимфатических узлов. Увеличенные лимфоузлы сдавливают область верхней полой вены, и происходит нарушение кровообращения. Шея отекает, лицо приобретает синеватый оттенок, больному трудно дышать. В тяжёлых случаях возникает стоматит Венсана. Его симптомы: отёчность дёсен, боль, трудности при приёме пищи.
Геморрагический синдром
Незрелые миелобласты мешают выработке других кровяных клеток – в том числе и тромбоцитов. В результате этого возникает геморрагический синдром. Он выражается в типичных симптомах:
- истончение сосудистых стенок;
- кровотечения из носа и под кожей, образование множественных гематом на теле;
- кровь идёт долго, её трудно остановить;
- постоянно кровоточат дёсна.
Гематомы на теле появляются даже при незначительном надавливании на кожу. При геморрагическом синдроме высок риск кровоизлияния в мозг.
Анемический синдром
Для анемического синдрома характерны:
- сильная слабость;
- бледность кожных покровов;
- апатичное состояние;
- беспричинные головные боли;
- обмороки;
- головокружения;
- сердечные боли;
- желание есть мел.
Анемические проявления коварны тем, что их легче всего принять за обычное недомогание. Выпадение волос и ломкость ногтей больные часто принимают за недостаток витаминов. Если такое состояние не прекращается, нужно пройти обследование, чтобы заранее исключить злокачественную патологию крови.
Интоксикация и нейролейкоз
При интоксикации возникают:
- быстрая потеря веса;
- снижение аппетита;
- проливной пот;
- высокая температура (37-40С);
- тошнота и рвота;
- понос.
Вследствие снижения иммунитета на поздней стадии ОМЛ присоединяются бронхиты, воспаления лёгких и тяжёлые грибковые поражения слизистых.
Нейролейкозом называют комплекс симптомов, которые возникают при поражении мозга. Пациента мучают сильные головные боли, тошнота и рвота. Могут возникнуть приступы, похожие на эпилептические. При обследовании выявляют стойкое повышение внутричерепного давления. У больного ухудшается слух, нарушается речь, падает острота зрения. При системном поражении мозговых отделов возникают сумеречные состояния и нарушения восприятия окружающего мира.
Лейкостазы
Если при остром миелобластном лейкозе наблюдают общее замедление кровотока (или лейкостаз), прогноз жизни неутешителен. Число незрелых клеток в крови составляет 100 000 1/мкл и больше. Кровь становится густой и вязкой, происходит застой кровообращения во всех органах. Поскольку сосуды больного истончены, риск геморрагического инсульта становится во много раз выше. При лейкостазах высока частота летальных исходов.
Если лейкостаз возникает в малом кругу кровообращения, это чревато не только проблемами с дыханием, но и двусторонней пневмонией. Лечить её непросто, поскольку иммунная система больного подавлена, а содержание кислорода в крови падает с каждым днём. Все инфекционные заболевания, которые присоединяются на поздней стадии ОМЛ, протекают тяжело, с осложнениями, опасными для жизни.
Лечение
При таком заболевании, как хронический миелолейкоз, лечение определяется в зависимости от стадии развития опухолевых клеток. Если речь идет о слабовыраженных клинико-гематологических проявлениях в хронической стадии болезни, то в качестве актуальных лечебных мероприятий стоит рассматривать полноценное питание, обогащенное витаминами, регулярное диспансерное наблюдение и общеукрепляющую терапию. На течение заболевания благоприятно может повлиять «Интерферон».
В случае развития лейкоцитоза врачи назначают «Миелосан» (2-4 мг/сутки). Если приходится иметь дело с более высоким лейкоцитозом, то доза «Миелосана» может подниматься до 6 и даже 8 мг/сут. Ожидать проявления цитопенического эффекта стоит не ранее 10 дней после первого приема препарата. Уменьшение размеров селезенки и цитопенический эффект происходит в среднем во время 3-6-й недели лечения, если общая доза препарата составляла от 200 до 300 мг. Дальнейшая терапия подразумевает прием один раз в неделю 2-4 мг «Миелосана», который на данном этапе оказывает поддерживающий эффект. Если о себе дают знать первые признаки обострения, проводится миелосанотерапия.
Возможно использование такой методики, как лучевая терапия, но только в том случае, когда в качестве основного клинического симптома определяется спленомегалия. Для лечения пациентов, чья болезнь находится в прогрессирующей стадии, актуальна поли- и монохимиотерапия. Если фиксируется значительный лейкоцитоз, при недостаточно эффективном воздействии «Миелосана» назначается «Миелобромол» (125-250 мг в день). При этом осуществляется строгий контроль показателей периферической крови.
В случае развития значительной спленомегалии назначается «Допан» (однократно 6-10 г/сутки). Препарат пациенты принимают один раз в течение 4-10 дней. Интервалы между приемами определяются в зависимости от степени и скорости уменьшения числа лейкоцитов, а также размеров селезенки. Как только снижение лейкоцитов достигает приемлемого уровня, использование «Допана» прекращается.
Если у больного развивается резистентность к «Допану», «Миелосану», лучевой терапии и «Миелобромолу», для лечения назначается «Гексафосфамид». В целях эффективного воздействия на течение заболевания в прогрессирующей стадии используются программы ЦВАМП и АВАМП.
Если развивается резистентность к цитостатической терапии при таком заболевании, как хронический миелолейкоз, лечение в стадии прогрессирования будет ориентировано на использование лейкоцитофареза в сочетании с конкретной схемой полихимиотерапии. В качестве срочных показаний к лейкоцитофарезу можно определить клинические признаки стаза в сосудах головного мозга (чувство тяжести в голове, снижение слуха, головные боли), которые обусловлены гипертромбоцитозом и гиперлейкоцитозом.
В случае выявления бластного криза актуальными можно считать различные программы химиотерапии, используемые при лейкозах. Показаниями к трансфузиям эритроцитарной массы, тромбоконцентрата и антибактериальной терапии служат инфекционные осложнения, развитие анемии и тромбоцитопенической геморрагии.
Касаясь хронической стадии заболевания, стоит отметить, что на данном этапе развития миелолейкоза достаточно эффективной является трансплантация костного мозга. Эта методика способна обеспечить развитие клинико-гематологической ремиссии в 70 % случаев.
Срочным показанием для применения спленэктомии при хроническом миелолейкозе является угроза разрыва или сам разрыв селезенки. К относительным показаниям можно причислить тяжелый абдоминальный дискомфорт.
Тем пациентам, у которых были выявлены экстрамедуллярные опухолевые образования, представляющие угрозу для жизни, показана лучевая терапия.
Диета
Диета при лейкозе (рак крови)
- Эффективность: нет данных
- Сроки: до выздоровления/пожизненно
- Стоимость продуктов: 3000-4600 руб. в неделю
В период лечения важно придерживаться рекомендаций по поводу правильного питания. Правильный рацион с достаточным содержанием важных для организма веществ поспособствует эффективности лечения болезни
В ходе лечения миелолейкоза очень важно не допускать дефицита железа, кобальта, меди, марганца, никеля, а также витамина С. Все эти компоненты важны для восстановления кровяных телец, а также для поддержания оптимального общего состояния больного. В рацион следует ввести такие продукты:
- белковую пищу – морскую рыбу и морепродукты, мясо кролика и птицы, яичные желтки, субпродукты, молочные продукты;
- овощи – зелень, перец, капусту, бобовые, морковь, тыкву, кукурузу, кабачки;
- фрукты – цитрусовые, грушу, ягоды, яблоки, сливу, персики, абрикос, облепиху;
- крупы;
- хлеб с отрубями;
- мед.
Рекомендуется исключить из рациона:
- баранину и говядину, которые содержат тугоплавкий жир;
- кофе, чай и другие продукты, содержащие кофеин;
- продукты с уксусом – консервацию и др.;
- алкоголь;
- острые специи.
Рекомендуется снизить количество потребляемых жиров.
Причины развития
Рост и функционирование здоровых клеток в организме происходит на основе информации, которую содержат хромосомы. Когда конкретная клетка делится, это создает новую копию ДНК в хромосомах. Если такой процесс деления нарушен, могут образовываться мутирующие гены, которые и влияют на развитие онкологических патологий.
В организме человека имеются гены, которые стимулируют процесс развития клеток – онкогены. Также содержатся и гены, которые замедляют их рост, что необходимо для смерти клетки в нужное время – супрессоры. При нарушении деятельности таких генов наблюдается перерождение здоровых клеток в онкологические и выключение из данного процесса супрессоров.
Современная медицина не имеет достаточно конкретных сведений о том, почему развивается хронический миелолейкоз, в том числе и острый. Этот вопрос находится в стадии изучения. Имеются предположения, что на развитие заболевания влияют некоторые предрасполагающие факторы:
- Воздействие на организм радиоактивного облучения. Доказательством этому можно назвать случай с Нагасаки и Хиросимой. История болезни (МКБ 10 – С92) японцев, находящихся в области аварии, гласит, что большинство из них были подвержены развитию хронического миелолейкоза.
- Вирусное поражение организма, а также электромагнитные лучи и химические вещества, воздействующие на организм. Такой фактор, как потенциальная причина развития заболевания, на сегодняшний день еще рассматривается исследователями.
- Наследственная предрасположенность. Люди, страдающие врожденными хромосомными патологиями, находятся в зоне повышенного риска заболеваемости миелоидным лейкозом. В большинстве случаев – это лица, у которых диагностирован синдром Дауна или Клайнфелтера.
- Лечение опухолевидных новообразований определенными медикаментами по типу цитостатиков в комплексе с облучением.
Все такие предрасполагающие факторы вызывают структурное нарушение клеточных хромосом в красном костном мозге и образование новых ДНК с аномальным строением. При этом число последних начинает настолько увеличиваться, что они вытесняют здоровые клетки. В это время наблюдается бесконтрольный рост аномальных клеток по аналогии с раковыми.
Что провоцирует / Причины Хронического миелоидного лейкоза:
Как и подавляющее большинство других лейкозов, хронический миелоидный лейкоз возникает в результате приобретенного (т. е. не врожденного) повреждения хромосомного аппарата одной-единственной стволовой клетки костного мозга.
Точная причина такого изменения хромосом у пациентов с ХМЛ пока неизвестна. Скорее всего, происходит случайный обмен генетическим материалом между хромосомами, которые на определенной стадии жизни клетки расположены в непосредственной близости друг от друга.
Остается спорным вопрос о влиянии на заболеваемость ХМЛ таких факторов, как малые дозы радиации, слабое электромагнитное излучение, гербициды, инсектициды и т. д. Достоверно доказано увеличение частоты развития ХМЛ у лиц, подвергшихся воздействию ионизирующей радиации. Среди химических агентов связь с возникновением ХМЛ установлена только для бензола и иприта.
Субстрат хронического миелолейкоза составляют в основном созревающие и зрелые клетки гранулоцитарного ряда (метамиелоциты, палочкоядерные и сегментоядерные гранулоциты).
Филиалы и отделения Центра, в которых лечат хронический миелолейкоз
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
Общая характеристика болезни
Лейкоз – это рак крови. Эту патологию называют еще белокровием или лейкемией. Ведь особенностью заболевания является то, что нарушается работа кроветворной системы, особенно функционирование красных кровяных телец. Костный мозг производит большое количество незрелых лейкоцитов, которые не могут выполнять свои обычные функции. Причем они не гибнут через некоторое время, как обычные лейкоциты, а продолжают циркулировать в крови. В результате этого кровь теряет свои функции и нормальная жизнедеятельность организма нарушается.
Симптомы лейкоза не являются специфическими, они могут присутствовать при разных других заболеваниях. Поэтому самым показательным способом диагностики этой патологии являются анализы крови. Их рекомендуется делать регулярно, особенно при появлении таких признаков:
- сильная слабость, снижение работоспособности;
- повышение температуры тела;
- неожиданное снижение веса;
- потеря аппетита;
- частое появление кровоизлияний под кожей;
- повышенная кровоточивость слизистых, кровотечения из носа;
- появление синяков;
- частые инфекционные заболевания;
- одышка;
- увеличение лимфоузлов.
Такое состояние должно стать поводом для обращения к врачу и полного обследования. Клинический анализ крови при этом поможет выявить заболевание на начальном этапе. Ведь эта патология вызывает серьезные изменения качественного и количественного состава кровяных телец.
Лейкоз бывает острым и хроническим. Обе формы патологии могут быть диагностированы не только у взрослого человека, но и у ребенка. При остром течении заболевания быстро происходит метастазирование, патология распространяется за пределы костного мозга. Это приводит к поражению всех внутренних органов, особенно печени и почек.
Частые носовые кровотечения должны стать поводом для обследования
У взрослых чаще всего встречается миелобластный острый лейкоз. Это злокачественная опухоль миелоидного ростка крови. Риск развития этой патологии повышается с возрастом, хотя встречается она нечасто
Миелолейкоз без лечения быстро приводит к смерти больного, поэтому так важно вовремя провести диагностику
Детей чаще всего поражает острый лимфобластный лейкоз. Это самая распространенная разновидность заболевания. Лимфолейкоз характеризуется увеличением числа незрелых лейкоцитов или лимфобластов. При острой форме патологии быстро развивается поражение всех органов из-за того, что нарушаются функции кровяных телец.
Хронический лейкоз развивается медленно и часто бессимптомно. Больной при этом ощущает недомогание, слабость.
Внимание: специфических симптомов при лейкозе не наблюдается, только анализы помогают выявить заболевание на начальной стадии.
Это позволяет улучшить прогноз выздоровления. Поэтому даже при незначительном ухудшении самочувствия рекомендуется пройти обследование и сделать анализы крови.
Общие сведения
Хронический миелоидный лейкоз – одно из медленно прогрессирующих, но при этом очень опасных злокачественных заболеваний. В процессе развития болезни те клетки, которые при нормальном состоянии организма развиваются в базофилы, эозинофилы, нейтрофилы, моноциты, приобретают злокачественную природу.
К сожалению, люди, у которых развивается миелолейкоз, что это такое преимущественно узнают не на самых ранних этапах. Ведь в первое время их беспокоят только неспецифические признаки – слабость, плохой аппетит, потеря веса. По мере развития болезни увеличивается селезенка и лимфоузлы, проявляются другие признаки. Лечение проводят ингибиторами тирозинкиназы, иногда требуется пересадка стволовых клеток. При правильном подходе к лечению жизнь пациента удается продлить и сохранить ее качество.
Хронический миелолейкоз, код по МКБ-10 которого — C92.1, может поражать людей в любом возрасте. Но все же чаще всего хронический миелолейкоз диагностируется у людей 40-60 лет. В большинстве случаев – примерно в 90% — болезнь развивается в хронической форме. Заболевание не является наследуемой патологией.
О том, как проявляется эта болезнь, а также о наиболее прогрессивных методах ее лечения речь пойдет в этой статье.
Что провоцирует / Причины Хронического миелоидного лейкоза:
Как и подавляющее большинство других лейкозов, хронический миелоидный лейкоз возникает в результате приобретенного (т. е. не врожденного) повреждения хромосомного аппарата одной-единственной стволовой клетки костного мозга.
Точная причина такого изменения хромосом у пациентов с ХМЛ пока неизвестна. Скорее всего, происходит случайный обмен генетическим материалом между хромосомами, которые на определенной стадии жизни клетки расположены в непосредственной близости друг от друга.
Остается спорным вопрос о влиянии на заболеваемость ХМЛ таких факторов, как малые дозы радиации, слабое электромагнитное излучение, гербициды, инсектициды и т. д. Достоверно доказано увеличение частоты развития ХМЛ у лиц, подвергшихся воздействию ионизирующей радиации. Среди химических агентов связь с возникновением ХМЛ установлена только для бензола и иприта.
Субстрат хронического миелолейкоза составляют в основном созревающие и зрелые клетки гранулоцитарного ряда (метамиелоциты, палочкоядерные и сегментоядерные гранулоциты).
Официальные редакторы для открытия XML
Список программ, специализирующихся на взаимодействии с XML огромен, из-за чего невозможно перечислить и половины вариантов. А потому – инструкция по использованию на примере XML Marker, бесплатно распространяемом инструменте, воспринимаемом разную кодировку, подсвечивающем синтаксис, отображающем одновременно и древо документа, и всю текстовую информацию. Кроме того, разработчики обещают автоматические обновления, исправляющие некоторые ошибки и недоработки, целую коллекцию дополнительных советов и рекомендаций, позволяющих, к примеру, избавиться от каких-нибудь ошибок при вводе (даже некоторые неправильно заданные теги в конце информационного кода могут привести к проблемам при воспроизведении).
Из дополнительных плюсов – поддержка разных языков, возможность менять формат, а еще – невероятная скорость обработки данных (даже состоящие из тысячи ячеек таблицы открываются за считанные секунды). И, раз уж подобный редактор настолько всесилен, почему бы не приступить к установке?

На открывшейся странице остается лишь выбрать необходимую для загрузки версию. Доступно несколько вариантов – и совсем «древние» и «тестируемые», и последние со всеми необходимыми обновлениями. Вариантов, с какого сервера все сохранять, тоже несколько – тут уж дело вкуса (в любом случае, дистрибутив весит всего несколько десятков мегабайт).
2. Дальше – запустить дистрибутив, прочитать строки приветствия, нажать Next.

Принять все лицензии и пользовательское соглашение.

Выбрать папку для установки (какой-то гигантской разницы нет).

Последний этап – выбрать, нужны ли ярлыки на рабочем столе и в меню «Пуск», и стоит ли ассоциировать формат «XML» с программой. Если подобной необходимости нет, то все галочки можно спокойно поснимать.
После завершения установки останется лишь запустить инструмент и приступить к непосредственному использованию.

3. Итак, для запуска нужного файла нужно нажать на пункт «File» и вызвать выпадающее меню, затем – кликнуть на «Open» для непосредственного перехода к поиску.
После открытия на экране появится все сохраненная в документе информация, с поддержкой всех атрибутов и тегов. Кроме того, любые данные разрешат править и изменять, а затем – просматривать визуальные копии в дополнительном окне.

Ну, и коротко о ключевых возможностей. Слева – иерархия всех данных (какие теги складываются, какая информация важнее и все остальное), справа – выделенный код, снизу – отображение. Если появятся какие-то ошибки, то система сразу же обо всем предупредит, да еще и выделит место, где нужны срочные изменения.
В общем, идеальный инструмент для тех, кто не просто что-то открывает, а реально взаимодействует и применяет.
Из минусов – цена. Разработчики предлагают или абонентскую плату с переводом денег каждый месяц, или одноразовый платеж. Впрочем, опробовать инструмент можно совершенно бесплатно без функциональных ограничений, но на основе пробного периода.
Патогенез (что происходит?) заболевания
Сублейкемический миелоз — заболевание костного мозга
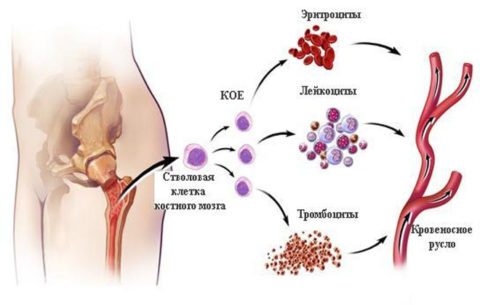
Красный костный мозг содержит клетки, которые являются предшественницами гемопоэза, то есть дают полноценные генерации разных ветвей кроветворения. Гигантские мегакариобласты и мегакариоциты ККМ являются предшественниками мелких пластинок кровотока — тромбоцитов. Эритробласты дают эритроциты, миелобласты — миелоциты и, в дальнейшем, разные виды содержащих гранулы лейкоцитов кровотока.
При сублейкемическом миелозе происходит мутация именно предшественниц зрелых клеток на уровне ККМ, это приводит к усилению пролиферации этих юных клеток, их быстрому и массивному делению, наводнению костного мозга и кровотока. Обычно в процесс вовлечены все перечисленные выше ростки кроветворения.
Избыточный синтез клеток не является благоприятным процессом, так как превалируют именно юные их формы, зачастую не имеющие даже хорошо сформированного ядра, гранул и других органелл, а в эритробластах, напротив, ядерная масса есть, но нет места для гемоглобина, занимающего почти весь объём зрелой клетки.
Заключительным этапом изменений в ККМ является рост соединительной ткани, постепенно вытесняющей пролиферирующие клетки. Сначала это тонкие ретикулиновые волокна, заменяющиеся в дальнейшем плотными коллагеновыми нитями. В конце можно наблюдать полное уплотнение (склероз) костного мозга, поэтому очаги кроветворения зачастую смещаются в печень и селезёнку, но и там со временем начинаются те же процессы фиброза.
Оценка состояния костного мозга
Очевидно, что слово «норма» может применяться только по отношению к костному мозгу, ибо миелоциты в крови априори присутствовать не могут. И повышены они там только в силу определенных причин, а не просто так. Поэтому далее – о месте миелоцитов в костном мозге.
В настоящее время биопсия костного мозга и его исследование (цитологический анализ) является обязательной процедурой при подозрении на развитие гематологической патологии. Морфологические характеристики костного мозга после тестирования сопоставляют с показателями периферической крови.
Следует заметить, что при исследовании костного мозга (миелограмма) врачи обе генерации миелоцитов рассматривают вместе, не разделяя их на дочерние и материнские, поскольку подобное разделение не имеет абсолютно никакого значения ни для нормы, ни для патологии.
Таблица: клеточный состав костного мозга в норме (белый росток кроветворения)
| Элементы костного мозга | Границы нормальных значений,% | Средние значения,% |
|---|---|---|
| Ретикулярные клетки (клетки ретикулярной стромы) | 0,1 – 1,6 | 0,9 |
| Бласты | 0,1 – 1,1 | 0,6 |
| Миелобласты | 0,2 – 1,7 | 1,0 |
| Нейтрофилы: — промиелоциты — миелоциты — метамиелоциты — палочкоядерные — сегментоядерные | 1,0 – 4,1 7,0 – 12,2 8,0 – 15,0 12,8 – 23,7 13,1 – 24,1 | 2,5 9,6 11,5 18,2 18,6 |
| Все нейтрофильные элементы | 52,7 – 68, 9 | 60,8 |
| Индекс созревания нейтрофилов | 0,5 – 0,9 | — |
| Эозинофилы (все генерации) | 0,5 – 5,8 | 3,2 |
| Базофилы | 0 – 0,5 | 0,2 |
| Лимфоциты | 4,3 – 13,7 | 9,0 |
| Моноциты | 0,7 – 3,1 | 1,9 |
| Плазматические клетки | 0,1 – 1,8 | 0,9 |
Базофильные и эозинофильные миелобласты в здоровом костном мозге, как правило, не определяются (их трудно распознать), зато становятся довольно заметными при высокой эозинофильной реакции или хроническом миелолейкозе. Примерно то же самое происходит и с промиелоцитами – больше всех себя проявляют молодые клетки, которые стремятся стать нейтрофилами.
Что касается миелоцитов (эозинофильных, базофильных и нейтрофильных), то здесь ситуация несколько меняется, если к главному органу кроветворения нет претензий. Эозинофильный миелоцит, хотя ядром и похож на нейтрофильный, но отличается густой, заполняющей всю цитоплазму, зернистостью, базофильный миелоцит тоже легко распознается, он первым приобретает специфическую зернистость, которая негусто покрывает цитоплазму. При зарождении патологического процесса в костном мозге представители 3 генераций миелоцитов трудно различимы между собой и все напоминают нейтрофилы.
На стадии метамиелоцита, клетки уже «определились» в своей «профессии», поэтому специалисту, знающему их особенности и основные черты, нетрудно понять «кто есть кто». Между тем, описание ядра, цитоплазмы и других характеристик вряд ли заинтересует читателя, во всем этом трудно разобраться, тем более, если рядом нет микроскопа и клетку нельзя увидеть воочию. Поэтому не стоит попусту тратить время, более полезно будет рассказать о тех ситуациях, которые действительно могут волновать человека, например, о появлении миелоцитов у ребенка или их присутствии при беременности у женщины.
Симптомы Хронического миелоидного лейкоза:
Момент возникновения хронического миелоидного лейкоза, как и любого другого лейкоза, не имеет симптомов и всегда проходит незамеченным. Симптоматика развивается тогда, когда общее количество опухолевых клеток начинает превышать 1 килограмм. Большинство пациентов жалуются на общее недомогание. Они быстрее устают, и при физической работе у них может возникать одышка. В результате анемии кожа становится бледной. Пациенты могут испытывать дискомфорт в левой половине брюшной полости, вызванный увеличением селезенки. Нередко пациенты теряют в весе, отмечают усиленную потливость, похудание и неспособность переносить жару. При клиническом осмотре чаще всего единственным патологическим признаком является увеличение селезенки. Увеличения размеров печени и лимфатических узлов в ранней стадии ХМЛ практически не встречается. Примерно у четверти заболевших хронический миелоидный лейкоз обнаруживают совершенно случайно, во время планового медицинского обследования. Иногда диагноз ХМЛ ставится уже на более агрессивной стадии — акселерации или бластного криза.
Хронический миелоидный лейкоз (хронический миелоз) протекает в две стадии.
Первая стадия — доброкачественная, длится несколько лет, характеризуется увеличением селезенки.
Вторая стадия — злокачественная, длится 3-6 месяцев. Селезенка, печень, лимфатические узлы увеличены, появляются лейкозные инфильтрации кожи, нервных стволов, мозговых оболочек. Развивается геморрагический синдром.
Часто регистрируются инфекционные заболевания. Типичны признаки интоксикации — слабость, потливость. Иногда первым симптомом является небольшая боль, тяжесть в левом подреберье, что связано с увеличением селезенки, в последующем бывают инфаркты селезенки. Без видимой причины поднимается температура, появляются боли в костях.
В типичном случае характерен нейтрофильный лейкоцитоз (повышение уровня нейтрофильных лейкоцитов) с появлением молодых форм нейтрофилов, сопровождающийся увеличением количества тромбоцитов, уменьшением содержания лимфоцитов. По мере развития болезни нарастают анемия и тромбоцитопения. У детей чаще наблюдается ювенильная форма хронического миелолейкоза без увеличения количества тромбоцитов, но с повышенным содержанием моноцитов. Часто увеличивается число базофилов, имеет место повышенный уровень эозинофилов. В первую доброкачественную стадию клетки костного мозга по всем параметрам соответствуют норме. Во вторую стадию в костном мозге и крови появляются бластные формы, отмечается быстрый рост числа лейкоцитов в крови (до нескольких миллионов в 1 мкл). Характерными признаками конечной стадии является обнаружение в крови осколков ядер мегакариоцитов, угнетение нормального кроветворения.
Болезнь протекает хронически с периодами обострения и ремиссиями. Средняя продолжительность жизни — 3-5 лет, но известны отдельные случаи длительного течения хронического миелолейкоза (до 10-20 лет). Клиническая картина зависит от стадии заболевания.
Прогноз неоднозначен и зависит от стадии заболевания. В течение первых двух лет после постановки диагноза умирают 10% больных, каждый последующий год — чуть меньше 20%. Медиана выживаемости составляет примерно 4 года.
Для определения стадии заболевания и риска летального исхода используют прогностические модели. Чаще всего это модели, основанные на многофакторном анализе наиболее важных прогностических признаков. Одна из них — индекс Сокала — учитывает процент бластных клеток в крови, размеры селезенки, число тромбоцитов, дополнительные цитогенетические нарушения и возраст. В модели Тура и комбинированной модели Кантарджана учитывается число неблагоприятных прогностических признаков. К таким признакам относятся: возраст 60 лет и старше; значительная спленомегалия (нижний полюс селезенки выступает из левого подреберья на 10 см или более); содержание бластных клеток в крови или в костном мозге, равное или превышающее 3% и 5% соответственно; содержание базофилов в крови или в костном мозге, равное или превышающее 7% и 3% соответственно; уровень тромбоцитов, равный или превышающий 700000 1/мкл, а также все признаки стадии ускорения. При наличии перечисленных признаков прогноз крайне неблагоприятный; риск летального исхода в течение первого года заболевания втрое больше обычного.
Симптомы
Для симптоматики миелоидного лейкоза характерны следующие первичные признаки:
У пациентов наблюдается истончение хрящей и повышается хрупкость костей. Селезёнкой вырабатывается всё больше тромбоцитов, чтобы компенсировать их недостаток, вследствие чего сильно увеличивается. Также наблюдается типичная картина заболевания с характерными симптомами: повышение температуры тела, ночное потоотделение, учащённое сердцебиение, ощущение сильных болей в суставах, увеличение лимфатических узлов, высыпания на коже и слизистых.
Реже замечаются такие признаки болезни, как головные боли, нарушение зрения, рвота, не двигаются лицевые мышцы, у мальчиков может увеличиться яичко (иногда оба). Отмечаются гипертрофия тканей дёсен и появляются хлоромы – опухолевидные образования зелёного или голубоватого цвета, которые появляются в лимфоузлах, на костях или вокруг глаз.
У больных с хроническим миелоидным лейкозом развивается лейкостаз, который может проявляться и приапизмом. При отсутствии лечения повышенная кровоточивость, которая вначале выражается петехиями, приводит к таким серьёзным осложнениям, как внутренние кровотечения или геморрагический инсульт.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.