Вторичная катаракта: причины, лечение методом лазерной дисцизии
Содержание:
- Осложнения
- Особенности восстановительного периода
- Прогноз и профилактика
- Дисцизия Вторичной Катаракты – Как Проводится Операция
- Коррекция при смещении интраокулярной линзы
- Суть метода
- Диагностика
- Что включает подготовка к процедуре?
- Вторичная катаракта
- Диагностика
- Техника проведения операции
- Противопоказания
- Патогенез вторичной катаракты
- Особенности процедуры
- Ограничения в послеоперационном периоде
Осложнения
Вторичная катаракта характеризуется как осложнение после операции первичной катаракты. Представленная офтальмологическая патология лечится хирургическим или лазерным методом. Удаляется помутневший хрусталик, имплантируется искусственный или линза.
В некоторых случаях операционные мероприятия сопровождаются осложнениями:
- Травмированием искусственной линзы. Обычно это результат некачественной калибровки лазерной аппаратуры или неверной фокусировки луча.
- Отечностью молекулярной сетчатки. Последствия вызваны значительной нагрузкой на зрительный орган. Во избежание представленных последствий операцию рекомендовано проводить не ранее чем через год после оперирования первой катаракты.
- Отслойкой сетчатки. Осложнение встречается в редких случаях. Причины: врачебные ошибки или ограничительная лазеркоагуляция.
- Смещением имплантата. При лазерном лечении вероятность данного осложнения ничтожна мала. Нарушение происходит во время хирургического вмешательства.
- Повышением внутриглазного давления. Причины: засорение дренажа глазного органа. Для ликвидации осложнения прописываются капли, стабилизирующие давление. В редких случаях промывается или прокалывается передний камерный отсек.
Зафиксированы случаи, когда вторичная катаракта осложняется астигматизмом (близорукостью). Проводится имплантация интраокулярной линзы. Контактная оптика целенаправленно борется с проявлением катаракты и астигматизма.
Особенности восстановительного периода
После лазерной дисцизии и устранения помутневшей капсулы достаточно часто у пациентов происходит повышение нормальных показателей ВГД, поэтому в первые полчаса после процедуры проводится его измерение, и затем на протяжении последующего часа. Как только показатели нормализуются, и врач убедится в успешности процедуры, отсутствии осложнений, пациента отпускают домой. Назначаются препараты в виде капель с противовоспалительным действием. Длительность их применения от 7-ми до 10-ти дней, медикаментозные препараты предотвращают возможное развитие инфекции, а также возникновение воспалительных.
Врач предупреждает пациента о возможном увеличении ВГД в последующие несколько часов, но в течение суток его показатели нормализуются. Если давление не приходит в норму, назначаются глазные капли с гипотензивным эффектом и требуется ежедневный контроль состояния у офтальмолога до полной стабилизации состояния.
После проведения лазерной дисцизии улучшение зрения отмечается уже впервые дни..
Прогноз и профилактика
Профилактика вторичной катаракты не разработана. Вероятность развития фиброза зависит от строения соединительной ткани пациента и точного проведения экстракции “первичной” катаракты.
Прогнозы при вторичной катаракте во многом зависят от того, как быстро за помощью обратился пациент. Если терапия была начата в самом начале, когда зрение только начало падать, то есть шанс приостановить медикаментозно патологию или устранить образовавшуюся белковую пленку оперативным путем.
Если пациент обратился, когда симптоматика стала проявляться более интенсивно, то положительный исход операции гарантирован, но медикаментозное лечение результатов уже не дает в таких случаях. Хирургическое или лазерное лечение позволяет вернуть до 90% зрительной функции.
При обращении на поздних стадиях следует понимать, что патологические процессы слишком долго прогрессировали. В таких случаях врачи, как правило, могут незначительно улучшить зрительную функцию оперативным или лазерным методом, но полностью восстановить зрение уже не получится. Медикаментозная терапия будет актуальна только при наличии сопутствующих патологий. На последней стадии нередко развиваются осложнения вроде глаукомы, а потому есть риск полной утраты зрительной функции.
Стоит отметить, что вторичная катаракта не имеет каких-либо профилактических мер. Единственное, что может предпринять человек в таких случаях – это регулярно посещать врача на предмет профосмотров. Если вторичная катаракта будет выявлена на ранних стадиях, то есть шанс остановить патологический процесс медикаментозно без развития осложнений.
Стоит отметить, что в таких случаях использовать лекарственные средства придется практически постоянно, периодически их меняя. Делается замена для того, чтобы не развилась толерантность на состав средств. Правильный подход к реабилитации и лечению позволит сохранить зрение на длительный период после операции. после операции проконсультируйтесь с врачом в отношении того, какие меры предпринять, чтобы не допустить в будущем такое развитие событий.
Передний увеит – второе по частоте осложнение после операции. Для его профилактики назначают антибактериальные и противовоспалительные местные средства. Крайне редко отекает макула или радужка, отслаивается сетчатка, повреждается ИОЛ, возникает кровоизлияние. Причины кроются в дефектах операции.
Почти у всех людей с вторичной формой прогноз благоприятный. В начале восстановительного периода возвращается качество зрительных функций. В первый месяц люди предъявляют жалобы на плавание точек, появление вспышек перед глазами. Жалобы пройдут, когда орган зрения полностью восстановится. В целом человек начинает четко видеть уже в первые дни после лазерного лечения.
В период восстановления соблюдайте рекомендации для сохранения положительного эффекта операции:
- При выходе на улицу надевайте солнцезащитные очки.
- Откажитесь от макияжа глаз на 2–3 недели.
- Закапывайте назначенные капли 3–4 р/д, длительность 1 нед.
- Проходите плановый осмотр на следующий день, через неделю и месяц после операции.
- При первых подозрительных симптомах сразу обращайтесь к офтальмологу.
Вторичная катаракта – патология, которая развивается у пациентов после проведения экстракапсулярной экстракции первичной катаракты, то есть после удаления хрусталика глаза с признаками помутнения.
У больных вторичной катарактой отмечается замедленное понижение зрительной функции, которое постепенно сводит достигнутые от операции положительные результаты на нет.
Это осложнение обычно наблюдается у 10-50% пациентов, которые проходили экстракапсулярную экстракцию.
У данного заболевания есть много причин развития. Но, как правило, действуют они в совокупности.
Определив и устранив его, можно заметно снизить интенсивность процессов, которые протекают в капсуле хрусталика. При этом следует сразу же начинать лечение, так как это позволит сохранить до 90% зрительной функции.
Прогноз патологии при ее своевременном обнаружении и лечении благоприятный. Если адекватная терапия отсутствует, у пациента может возникнуть потеря зрительных функций. Профилактика вторичной катаракты осуществляется с помощью правильного подбора модели, производителя, материала и дизайна края интраокулярной линзы с учетом строения и физиологии глаза конкретного пациента.
Дисцизия Вторичной Катаракты – Как Проводится Операция
Среди болезней глаз, приводящих к слепоте, лидирующую позицию занимает катаракта, или помутнение хрусталика. Благо современная медицина научилась решать эту проблему оперативным вмешательством, а именно экстракцией катаракты. Такая операция проводится в амбулаторных условиях, занимает немного времени и совершенно безопасна для человека.
Однако при всей кажущейся простоте, прооперированный человек не застрахован от рецидива заболевания. Как показывает статистика, примерно 50% взрослых пациентов обращаются к врачам с жалобами на вторичную катаракту. У детей данный рецидив и вовсе встречается в 90% случаев. Для решения этой проблемы назначается дисцизия вторичной катаракты. Что это за операция и как она проводится? Следует во всем разобраться.
Причины развития вторичной катаракты
Не стоит думать, будто первичную катаракту лечат лазером. Для удаления помутневшего хрусталика врачи используют скальпель. Именно скальпелем удаляется помутневший хрусталик, а на его место вставляется искусственный. Однако в этом случае в глазу могут остаться частички пораженного хрусталика, которые со временем начинают размножаться и распространяться по всей задней капсуле. Они то и приводят к вторичной катаракте, что требует повторной операции.
Симптомы вторичной катаракты
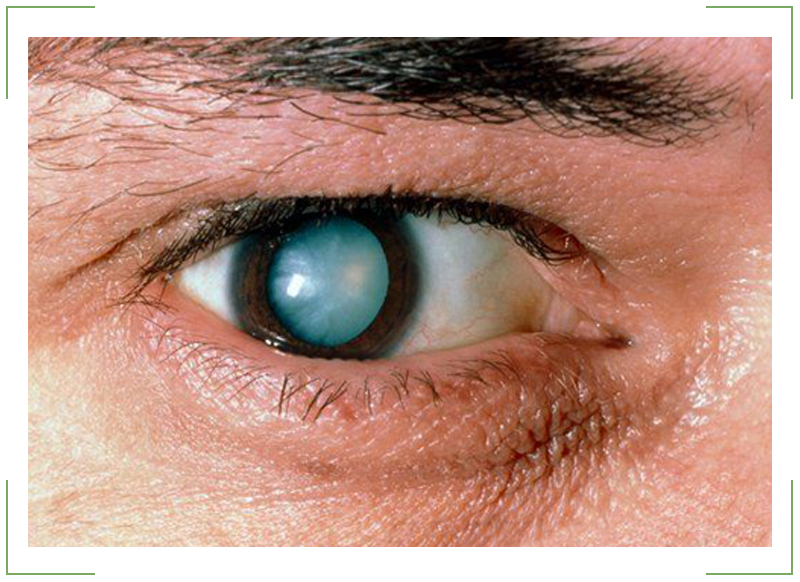
Важнейшим признаком развития вторичной катаракты является постепенное ухудшение зрения. Как правило, больной в этом случае жалуется на появление «мушек» или тумана перед глазами, а также ореола вокруг источника света.
Если диагностика подтверждает развитие вторичной катаракты, офтальмологи решаются на дисцизию задней капсулы.
Что представляет собой процедура дисцизии
Лазерная дисцизия – это наиболее прогрессивный метод лечения повторно развившегося заболевания. Проводится она при помощи лазерного офтальмологического аппарата (YAG). Посредством тончайшего лазерного луча, опытный специалист воздействует на разрастающиеся клетки, разрушая их и создавая оптическое отверстие. В результате таких манипуляций больному возвращается полноценное зрение.
Как проводится операция
Перед проведением оперативного вмешательства пациенту вводят местную анестезию, благодаря которой процесс не причиняет ему абсолютно никакого дискомфорта. Кроме того, на роговицу наносят препараты для расширения зрачков (капли Фенилэфрин 2,5% или Тропикамид 1,0%). Для предупреждения повышения глазного давления может вводиться препарат Апраклонидин 0,5%.
Осложнения оперативного вмешательства маловероятны, чаще уже через 2 часа после вмешательства пациент сможет покинуть клинику. Причем, никаких повязок и швов после этой процедуры носить не придется. Дабы избежать воспаления, некоторое время после операции пациенту необходимо закапывать в глаза стероидные препараты
А спустя неделю важно вновь посетить врача и удостовериться, что лечение было пройдено успешно. Как правило, вторичную катаракту лечат за один сеанс и лишь в единичных случаях требуется две операции
Абсолютные противопоказания к проведению дисцизии
- наличие отеков или рубцов на роговице глаза, из-за которых хирург не может рассмотреть его структуру;
- помутнение роговицы глаза;
- развитие некомпенсированной глаукомы;
- воспаление радужной оболочки.
К относительным противопоказаниям данной операции можно отнести лишь период менее 6 месяцев с удаления первичной катаракты.
Послеоперационные осложнения
Как правило, в 90% случаев дисцизия вторичной катаракты проводится успешно без каких-либо негативных последствий. В редких случаях это вмешательство может обернуться:
- отечностью или воспалением роговицы;
- смещением внутриглазной линзы;
- отеком сетчатки;
- разрывом либо отслоением сетчатки.
В этих случаях требуется дополнительная помощь офтальмологов. Здоровья вам и четкого зрения!
Коррекция при смещении интраокулярной линзы
В зависимости от степени дислокации искусственного хрусталика, врач выбирает тот или иной хирургический доступ. Также учитываются наличие сопутствующих осложнений, например, макулярного отека, отслойки сетчатки, хрусталиковых масс в области глазного дна или стекловидного тела.
Выделяют два типа доступа: передний, или роговичный, и задний, осуществляемый через плоскую часть цилиарного тела. Роговичный доступ чаще используют в том случае, когда линза или ее гаптика расположены в поле зрения хирурга, и он может захватить из транспупиллярно. Показанием для заднего доступа является полная дислокация ИОЛ в вещество стекловидного тела или в плоскость глазного дна. Эта операция относится к разделу витреоретинальной хирургии. Задний доступ помогает провести все необходимые витреоретинальные манипуляции.
При дислокации ИОЛ можно заменить заднекамерную модель линзы на переднекамерную, выполнить репозицию заднекамерной линзы, удалить ИОЛ, не имплантируя другую линзу.При замене заднекамерной ИОЛ на переднекамерную проводится в том случае, если строение линзы таково, что невозможно провести ее репозицию и шовную фиксацию. Современные модели переднекамерных линз используют для замены заднекамерных устройств. При этом имплантация безопасна, а шовная фиксация не требуется. В этом случае процент специфических осложнений очень мал. Итоговая острота зрения сопоставима с той, которую можно получить при реимплантации заднекамерной линзы. Иногда она даже превышает этот показатель.
При репозиции заднекамрной ИОД проводят ряд манипуляций:
- Помещение линзы в цилиарную борозду и транссклеральная ее шовная фиксация, включая эндоскопический контроль.
- Размещение линзы в цилиарной борозде с использованием оставшихся фрагментов капсульного мешка (без шовной фиксации).
- Шовная фиксация линзы к радужной оболочке.
- Перемещение ИОЛ в переднюю камеру (выполняют очень редко).
Чаще всего размещают заднекапсульную ИОЛ в цилиарной борозде, а затем дополнительно фиксируют шовным материалом путем транссклерального доступа. Этот тип операции техничеки выполнить довольно сложно, так как высок риск осложнений (эндофтальмит, гемофтальм, вялотекущий увеит хронического течения, склеральные свищи, ущемление стекловидного тела, повторная дислокация ИОЛ, отслойка сетчатки). Также при проведении ультразвуковой биомикроскопии после операции было установлено, что менее половины вмешательств (37-40%) привели к правильному положению ИОЛ в цилиарной борозде. В остальных случаях происходит смещение гаптической части линзы кпереди или кзади относительно цилиарной борозды.
Следует еще раз отменить, что дислокация искусственного хрусталика является довольно редким, но очень тяжелым осложнением оперативного лечения катаракты. В зависимости от наличия остатков капсульного мешка, модели дислоцированной линзы, сопутствующих осложнений изменяется дальнейшая тактика лечения. При правильном подходе удается получить отличные функциональные и анатомические результаты.
Суть метода
Факоэмульсификая — это сложная операция, выполнить которую может только офтальмохирург. Врач получает право оперировать больных лишь после окончания специальных обучающих курсов. ФЭК выполняют в условиях операционной, а больного перед вмешательством обязательно госпитализируют в стационар. Проведение факоэмульсификации требует специального оборудования.
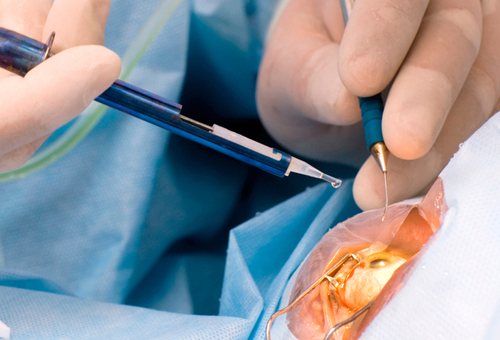
Как правило, операция проходит под местной анестезией.
Больницы и клиники, в которых делают ФЭК, оснащены факоэмульсификаторами. Помимо машин для хирургического вмешательства нужны инструменты и расходные материалы. В последние годы для проведения ФЭК используют одноразовый инструментарий.
Набор для факоэмульсификации включает:
- векорасширитель;
- ножи;
- пинцеты;
- шпатель Коха;
- одноразовые канюли;
- коаксиальная АИС.
При наличии сопутствующих заболеваний и высокого риска интраоперационных осложнений врачи могут использовать дополнительные инструменты или расходные материалы. В этом случае ФЭК обойдется больному дороже обычного.
Диагностика
Самостоятельно обнаружить заднекапсулярную катаракту невозможно, поэтому рекомендуется посетить врача-офтальмолога при появлении первых признаков нарушения зрения. А поскольку на начальной стадии развития симптоматика может не проявляться, рекомендуется проходить ежегодный профосмотр. При подозрении на помутнение хрусталика врач назначает следующие диагностические мероприятия:
- осмотр глазного дна. Позволяет обнаружить изменения в его структуре;
- оценка состояния хрусталика и параметров глаза с помощью специального прибора;
- проверка остроты зрения, внутриглазного давления;
- УЗИ сетчатки глаза и зрительного нерва. Назначается для подтверждения диагноза, уточнения особенностей течения патологии;
- определение степени развития катаракты с помощью щелевой лампы.
Читайте в отдельной статье: Операция по удалению катаракты: как проводится, показания и реабилитация
С помощью таких методов врач может диагностировать заднекапсулярную катаракту, определить степень ее развития и особенности течения заболевания. Иногда назначаются дополнительные исследования.
Что включает подготовка к процедуре?

Лечение проводится амбулаторно, при этом до процедуры разрешается только пить сладкий чай. Особенностью лазерного лечения заболеваний органа зрения является то, что операция проходит без общего наркоза и длится 5—10 минут, поэтому нет специальных подготовительных манипуляций. Если коррекция проводится с утра, то не рекомендуется употреблять еду в ночь перед вмешательством. В случае если вечером — разрешается пить сладкий чай утром. Вечером лучше принять успокоительное средство.
Подготовка также включает множество диагностических мероприятий для точной постановки диагноза, изучения индивидуальных параметров хрусталика пациента, выявления сопутствующих патологий. Удаление вторичной катаракты лазером требует более тщательного подхода к больному, поскольку есть этиологический фактор возникновения заболевания, на который также нужно влиять. Больной должен обследоваться у кардиолога, терапевта и стоматолога, сделать ЭКГ и флюорографию.
Вторичная катаракта
Вторичная катаракта – это позднее осложнение, которое возникает у пациентов после перенесенной хирургической операции по замене хрусталика. Патология проявляет себя медленным снижением остроты зрения, которое постепенно сводит на нет все результаты, достигнутые после проведенного хирургического вмешательства. По различным данным статистики данное осложнение может проявляться в 10–20% случаев.
Симптомы и причины вторичной катаракты
Проявления патологического процесса у пациентов, перенесших операцию по замене хрусталика таковы:
- постепенное ухудшение зрения;
- засветы в глазах, возникающие от солнечного света и источников освещения;
- проявляющаяся «туманность» зрения.
Нужно понимать, что артифакия – замена помутневшего хрусталика интраокулярной линзой, является довольно серьезным вмешательством, после которого возможно возникновение различных осложнений. Из них вторичная катаракта глаза является, пожалуй, самым распространенным. Однако не следует путать ее с другими послеоперационными осложнениями. Например, двоение глаза при вторичной катаракте не наблюдается, этот симптом относят к признакам смещения искусственного хрусталика (интраокулярной линзы).
Вторичная катаракта возникает вследствие хирургического воздействия, направленного на устранение первичной формы заболевания. Развитие этого осложнения связано с патологическим разрастанием эпителиальной ткани на поверхности задней капсулы хрусталика. По этой причине происходит снижение прозрачности, образование помутнения и снижение остроты зрения.
Необходимо отметить, что проявление вторичной катаракты никак не связано с непрофессионализмом офтальмолога, проводившего хирургическое вмешательство, а является результатом клеточных реакций, происходящих в капсульном мешке, которые обусловлены индивидуальными особенностями организма.
Лечение вторичной катаракты
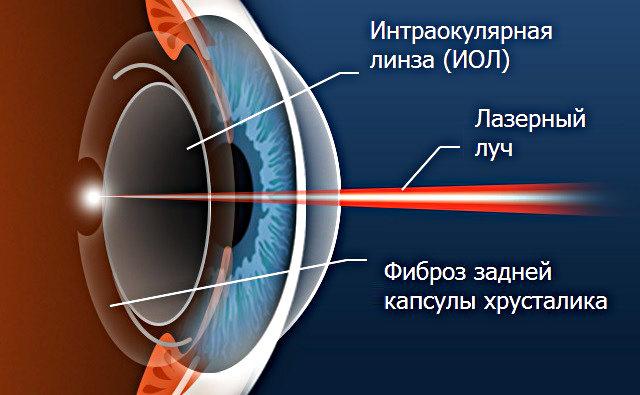
Единственным способом лечения данного осложнения является удаление вторичной катаракты хирургическим путем, которое позволяет устранить помутнения и разрастание эпителиальной ткани. При этом повторная замена хрусталика при катаракте, как правило, не требуется. В настоящее время самой распространенной методикой проведения хирургического лечения является лазерная дисцизия – удаление катаракты лазером. Суть этой процедуры состоит в воздействии на помутневшие участки поверхности задней капсулы хрусталика.
Лазерная операция на вторичную катаракту очень эффективна и безопасна и в 90% случаев помогает восстановить остроту зрения. Для ее осуществления используется очень точная лазерная система – YAG лазер, который позволяет очень тонко воздействовать на ткани, удаляя только помутневшую часть капсулы хрусталика в проекции оптической оси глаза. Операция по вторичной катарактепроводится амбулаторно и не причиняет пациентам существенного дискомфорта. При отсутствии осложнений через пару часов после операции человек может отправляться домой. В послеоперационном периоде ограничения минимальны.
В большинстве случаев для успешного излечения при диагнозе вторичная катаракта после замены хрусталика, операция лазерной дисцизии проводится только один раз, а повторное осуществление процедуры требуется крайне редко.
Осложнения после удаления вторичной катаракты
Воздействие точного лазерного оборудования при лечении вторичной катаракты малотравматично, что снижает вероятность возникновения осложнений. Однако в редких случаях все же возможно развитие нежелательных последствий. К таковым относятся:
- Повреждение искусственного хрусталика (интраокулярной линзы) лучом лазера. Причиной обычно является плохая калибровка устройства. Вследствие этого на линзе могут появляться точки или полоски, в некоторой мере ухудшающие зрение пациента.
- Кистозный отек сетчатки глаза, который обычно развивается, если лечение проводится менее чем через полгода после первичного хирургического вмешательства.
- Регматогенная отслойка сетчатки – очень редкое осложнение, обусловленное сложной глазной миопией.
- Инфицирование глаза, возникающее вследствие недостаточной гигиены или несоблюдения послеоперационных рекомендаций врача.
Где провести лечение вторичной катаракты?
В Москве цена на операцию «повторная катаракта» довольно высока и качество лечения может существенно отличаться. Клиника АРТОКС на Юго-Западной предлагает своим пациентам современное и эффективное лечение вторичной катаракты лазером. Цена на операцию является доступной, а большой опыт наших офтальмологов поможет Вам вернуть хорошее зрение.
Диагностика
В публикациях и на научных конференциях специалисты отмечают сложности ранней диагностики заднекапсульного фиброза. Изредка его наличие удается обнаружить уже во время операции (в этом случае едва ли можно его считать послеоперационным осложнением), но гораздо чаще помутнение обнаруживается через некоторое время после имплантации ИОЛ. При этом жалобы пациента, как и данные объективного исследования, не позволяют четко определить: побочный ли это эффект хирургического вмешательства, или естественный (но слишком интенсивный) фиброз как следствие ампутации предусмотренного природой элемента, или патологическая реакция на присутствие пусть и биосовместимого, но все же инородного тела, или, наконец, это сугубо оптическая абберация, обусловленная браком или неудачно подобранными параметрами самой линзы (особенно если это сложная мультифокальная модель).
Ведущие специалисты в данной области, называет такую ситуацию «головоломной»; по их словам, можно «удалить линзу и не решить проблему» (если изначально помутнение имело эндогенно-органическую природу) или, наоборот, произвести повторное корригирующее микрохирургическое вмешательство на капсуле – и в результате все равно «получить недовольного пациента», если источником симптоматики в действительности была ИОЛ.
Техника проведения операции
Лечение вторичной катаракты с использованием лазера не требует нахождения в стационарных условиях. Оперативное вмешательство проводится таким образом:
- делается местная анестезия;
- лазерным лучом делаются специальные отверстия в задней капсуле хрусталика глаза;
- через проделанные отверстия удаляются соединительные ткани.
Применяемый в процессе лазерный луч абсолютно безопасен для глазных тканей. Он фокусируется только выбранной части, не повреждая остальные области. У лазера отсутствуют температурные реакции и коагуляционные свойства. Благодаря этому, получается избежать отрицательных последствий.
Противопоказания
Во время такой медицинской процедуры, используется специальный офтальмологический аппарат. Он воздействует на капсулу хрусталика и передний отдел глаза. Во время этой операции пациент не чувствует боли и врачи не используют общий наркоз, который негативно сказывается на состоянии здоровья. Однако, выполняют дисцизию не всем людям.
В детском возрасте, особенно в младшей группе, бывает затруднительно в полной мере оценить динамику офтальмологических показателей. Здесь основными критериями для принятия решения о лазерной дисцизии выступают результаты визуального и микроскопического осмотра — в частности, присутствие очевидных препятствий на пути светового потока в зоне зрачка, нарушение фиксации взгляда, признаки косоглазия.
У детей старшего возраста, как и у взрослых с удаленной первичной катарактой, критерием является степень снижения четкости зрения по сравнению с максимальным послеоперационным уровнем.
- рубцовые или отечные изменения в роговице, создающие препятствие лучу лазера;
- декомпенсированная глаукома;
- повышенная васкуляризация (обилие кровеносных сосудов) зрачковой мембраны;
- инфекционно-воспалительный процесс в глазу (является противопоказанием к любым, не только лазерным вмешательствам).
В некоторых сложных случаях, когда необходима комбинированная коррекция, приходится идти на определенный риск даже при наличии относительных противопоказаний, поскольку в этих случаях лазерная дисцизия все равно оказывается более эффективной и безопасной по сравнению с хирургическим вмешательством.
Относительными противопоказаниями считают: слишком короткий (менее полугода) период после операции, наличие существенных остаточных масс вследствие удаления хрусталика, изначально повышенное внутриглазное давление, отек сетчатки и некоторые другие клинические обстоятельства, заставляющие с особой тщательностью взвесить все «за» и «против».
вторичная катаракта;
травматическая катаракта;
разновидности пуппиллярных мембран;
первичная открытоугольная форма глаукомы ;
первичная закрытоугольная форма глаукомы;
смешанная форма глаукомы в любой стадии;
вторичная глаукома со сращением и заращением зрачка;
киста радужной оболочки;
лентообразные и нитевидные тяжи в стекловидном теле.
Некомпенсированная глаукома.
Помутнение роговицы глаза.
Выраженная неоваскуляризация зрачковой мембраны.
Толщина зрачковой мембраны превышает 1 мм.
Воспалительные заболевания переднего сегмента глаза.
- Ранее полугода после операции по удалению катаракты при артифакии.
- Ранее 3 месячного срока после операции по поводу удаления катаракты при афакии.
- Полный контакт задней капсулы с имплантированной интраокулярной линзой.
- Незначительная неоваскуляризация зрачковой мембраны.
Иногда врачи отказываются выполнять операцию, объясняя это наличием противопоказаний. Поскольку риски слишком большие, больному приходится отказаться от хирургического вмешательства или ждать более подходящего времени.
помутнение роговицы, мешающее хирургу видеть внутренние структуры глаза;
острое или хроническое воспаление радужной оболочки;
толщина мембраны на задней капсуле более 1,0 мм;
наличие макулярного отека, отслойки или разрыва сетчатки .
Относительные
Если у больного есть относительные противопоказания, операцию необходимо делать с огромной осторожностью. Окончательное решение о целесообразности хирургического вмешательства принимает лечащий офтальмолог
Он оценивать вероятные риски и предупреждает пациента о возможных осложнениях.
срок менее полугода с момента выполнения факоэмульсификации;
воспалительные процессы в переднем отрезке глаза;
наличие декомпенсированной глаукомы;
неоваскуляризация новообразованной мембраны;
плотное соприкосновение интраокулярной линзы и задней капсулы хрусталика.
Необходимо помнить, что своевременное обращение к врачу и соблюдение рекомендаций помогут избежать осложнений.
Патогенез вторичной катаракты
Чтобы понять, как формируется и развивается вторичная катаракта, нужно разобраться в строении глаза, а точнее хрусталика.
Хрусталик — это прозрачная, двояковыпуклая биологическая линза, одним из основных компонентов которой является белок. То есть это белковая структура. В отличие от других структур глаза в нём очень мало воды (около 50-60 %). С возрастом количество воды уменьшается, клетки хрусталика мутнеют и уплотняются. В норме биологическая линза взрослого человека желтоватого цвета, а когда возникает катаракта, она приобретает более интенсивный жёлтый или красный оттенок. Хрусталик в глазу находится в специальной капсульной сумке (капсульном мешке, капсуле). Часть капсулы, которая покрывает хрусталик спереди, называется «передней капсулой», капсульная сумка, покрывающая линзу сзади — это «задняя капсула».
Изнутри передняя капсула хрусталика покрыта клетками эпителия, а задняя часть капсульного мешка не имеет таких клеток, поэтому она тоньше почти в два раза. Эпителий передней капсулы на протяжении всей жизни активно размножается и участвует в обменных процессах хрусталика, избирательно пропуская к нему питательные вещества через переднюю капсулу.
Когда родной хрусталик мутнеет и образуется катаракта, возникает вопрос о хирургическом лечении.
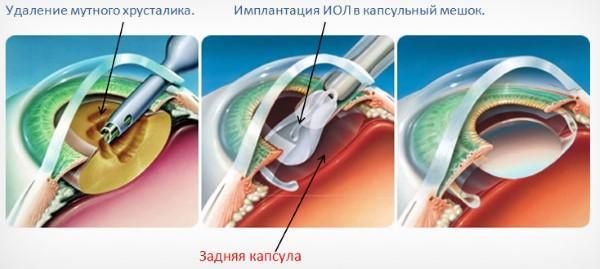
Существует несколько видов операций по удалению катаракты. На сегодняшний день самый эффективный и быстрый способ лечения помутнения — факоэмульсификация с заменой помутневшего хрусталика на интраокулярную линзу. Техника операции достаточно простая и не требует длительной реабилитации. Вначале хирург делает микроразрезы на роговице 1 мм и 2-3 мм. Далее формируется круглое отверстие в передней капсуле и с помощью ультразвука мутный хрусталик удаляется через это отверстие. Задняя капсула хрусталика остается целой. После того, как хрусталиковые массы удалены, в капсульный мешок через это же отверстие имплантируют искусственный хрусталик (ИОЛ).
По своему строению интраокулярная линза намного тоньше биологической, поэтому в капсульной сумке первое время она находится в свободном положении. В срок от одной недели до месяца капсульный мешок плотно обволакивает искусственный хрусталик.
Иногда на передней капсуле хрусталика могут оставаться единичные эпителиальные клетки. В зависимости от обменных процессов и индивидуальных особенностей организма эти клетки могут разрастаться и переходить на заднюю капсулу хрусталика. Когда на ней скапливается большое количество этих клеток, капсула мутнеет и острота зрения постепенно снижается. Такое помутнение задней капсулы и называется вторичной катарактой. То есть патология представляет собой результат разрастания эпителиальных клеток на задней капсуле хрусталика.
Особенности процедуры
Вторичная катаракта сопровождается ухудшением остроты зрения, белой пеленой перед глазами и раздвоенностью предметов. Лазерная дисцизия является самым популярным методом лечения повторной катаракты, поскольку позволяет быстро улучшить остроту зрения. Разработкой данного метода врачи занимались с 80-х годов. С того времени этот метод постоянно совершенствуется и улучшается, что позволяет обеспечить более высокую безопасность пациентам.
Во время операции используется местная анестезия, чтобы человек не испытывал боли и дискомфорта. После того, как обезболивающее средство начало действовать, пациенту закапывают медикамент, который расширяет зрачки. Как правило, это венилэфрин, тропикамид или циклопентолат. За счет этих капель хирург может детально рассмотреть заднюю капсулу. Кроме этого используют медикамент, который регулирует внутриглазное давление, поскольку во время операции оно может повыситься.
Вся процедура занимает не более часа и не требует госпитализации в стационар. Во время оперативного вмешательства могут быть слышны негромкие щелчки, они возникают в результате работы лазера. Иногда для фиксации века врачи используют особую контактную линзу, которая имеет увеличительные свойства.
Вначале микрохирург выполняет рассечение капсулы глаза. После этого лазер начинает воздействовать на помутневший участок. Действия хирурга должны быть максимально точными, чтобы прибор не задел интраокулярную линзу. Во время оперативного лечения происходит удаление мутной части в проекции оси глазного аппарата.
Лазерная дисцизия позволяет вернуть зрение в 90% случаев. Обычно врачи оставляют пациента на несколько часов в больнице после операции, чтобы понаблюдать за состоянием его здоровья. Если патологических изменений за это время не выявляется, то человек уходит домой. Пациент может заметить улучшение остроты зрение в первые дни после удаления помутнения.
Специалисты назначают стероидные капли в послеоперационный период, чтобы избежать негативных последствий. На повторный прием необходимо будет прийти через неделю после хирургического вмешательства. Цена подобной операции варьируется в пределах от 100 до 160 $.
Ограничения в послеоперационном периоде
Чаще всего после операции врач проводит беседу с пациентом и разъясняет суть произведённого лечения, не только предписывая схему лекарственной терапии, но и давая рекомендации по восстановительному периоду. Желательно записать эту информацию и строго ей следовать, чтобы оперативное лечение не утратило первоначальный смысл из-за нарушений правил поведения в восстановительном периоде. В ряде клиник пациенту при выписке выдаётся памятка с указанием этапов реабилитации и описанием правил и ограничений, минимизирующих риск осложнений.
Послеоперационные ограничения и рекомендации касаются:
- нагрузок на зрение;
- лекарственных препаратов и схемы лечения;
- гигиены глаз;
- режима сна;
- физических нагрузок и поднятия тяжестей;
- тепловых процедур и пребывания на солнце;
- использования косметики в области глаз;
- питания, приёма жидкости;
- курения и приёма алкоголя
Наиболее общие рекомендации таковы:
1. Нагрузки на зрение стоит постоянно контролировать, избегать долгого статичного всматривания и длительного слежения за движущимися объектами.
2. Просмотр телевизора и работа за компьютером – не больше часа в день.
3. Чтение разрешается при хорошем освещении и только до момента, когда возникнет ощущение усталость или иной дискомфорт.
4. Вождение автомобиля исключается в течение месяца после операции.
5. Ограничения во сне касаются позы. Нельзя спать на животе и на том боку, где был прооперирован глаз.
6. При умывании нужно исключить попадание воды в глаз, тем более нельзя плавать в водоёмах и бассейне. Если вода все же попала в прооперированный глаз, рекомендуется его промыть водным раствором фурацилина 0,02% (левомицетина 0,25%).
7. Нужно исключить пребывание в пыльных, содержащих пары или задымленных помещениях.
8. Физические нагрузки строго ограничены. Поднятие тяжестей ограничивается 3 килограммами в первый месяц. Чрезмерные усилия повышают внутриглазное давление, что может привести к смещению искусственного хрусталика. Интенсивные и резкие движения ограничиваются на месяц, а некоторые виды спорта – на всю жизнь (прыжки в воду, верховая езда, велоспорт).
9. Запрещено посещение бани, сауны, солярия, пребывание на открытом солнце.
10. Диета исключает острое, пряное, солёное. Алкоголь и курение следует также ограничить, в идеале – исключить на месяц. Также нужно избегать «пассивного курения».
Процесс послеоперационного восстановления нуждается в контроле и наблюдении специалиста-офтальмолога. Визиты к врачу организовываются по индивидуальной схеме; их частота постепенно сокращается.