Вам поставлен диагноз катаракта? операция
Содержание:
- Симптомы и причины развития
- Симптомы катаракты, показания к операции
- Методики
- Симптомы катаракты
- Виды операции
- Правила закапывания глазных капель
- Противопоказания
- Микрохирургия: как меняют хрусталик?
- Прием препаратов после операции катаракты
- Ответы на популярные вопросы
- Стоимость операции по удалению катаракты
- Возможные осложнения
- Вторичная катаракта — лечение лазером в Москве
Симптомы и причины развития
Первые признаки повторной катаракты возникают на этапе после операционного восстановления. Связано это с индивидуальными особенностями организма. Так, например, если пациент страдает от трофических язв или сахарного диабета, риск развития осложнения повышается.
Опасное заболевание, которое легко запустить, – височный артериит.
Клиническая картина заболевания
По каким же еще причинам опасный диагноз может быть поставлен после операции:
- Аллергическая реакция на препараты, использующиеся для восстановления организма после хирургического вмешательства, могут повлиять на появление катаракты.
- Преклонный возраст пациента становится стимулом для повторного прогресса симптомов.
- Разрастание кожного эпителия, связанное с чрезмерно активной регенерацией тканей.
- Вредные привычки.
- Механическое повреждение также может стать стимулом к проявлению осложнений.
- Причина может скрываться и в не профессионально проведенной операции по замене хрусталика глаза.
Боремся с инфекцией у ребенка правильно – Витабакт глазные капли инструкция для детей.
Недуг требует немедленного реагирования
В некоторых случаях тревожные симптомы появляются уже через 1-3 недели. Однако чаще дискомфорт и помутнение хрусталика развиваются через несколько месяцев.
Заметить проблему несложно, ведь она сопровождается вполне очевидными симптомами:
- снижение остроты зрения;
- затуманенность зрительной картинки, которая прогрессирует;
- ухудшается восприятие цветов и панорамы в целом;
- возможно появление светобоязни;
- развитие двоякости предметов и близорукости.
Более типичным является постепенное нарастания симптомов заболевания, и человек может элементарно не обращать внимания на них. Однако постепенно помутнение и ухудшение восприятия будут прогрессировать, что в итоге приведет к резкому снижению качества работы зрительного аппарата.
Противовоспалительная терапия поможет избежать развития осложнений
Для устранения ощущения сухости глаз применяйте специальные препараты, например мазь для глаз Витапос.
Симптомы катаракты, показания к операции

Катаракта всегда формируется постепенно, не сопровождается покраснением глаза или болезненными ощущениями. Выраженные внешние признаки отсутствуют. Исключение – сильно запущенный процесс.

Человек, у которого развивается катаракта, видит окружающий мир как будто через грязное стекло – перед глазами формируется мутная пелена. Симптоматика помутнения хрусталика имеет различные вариации:
-
Помутнение зрения, о котором уже упоминалось выше.
-
Выраженное бликование, особенно при ярком солнце или в темное время суток от автомобилей с включенными фарами.
-
Цвета становятся неяркими, тусклыми.
-
Требуется частая замена очков или контактных линз в связи с прогрессирующим ухудшением зрения. Однако по мере прогрессирования катаракты подбор очков или линз уже не помогает справиться с плохим зрением.
-
Двоение перед глазами.
Ранее считалось, для проведения операции при катаракте нужно дождаться ее «созревания». То есть развития запущенной стадии заболевания. Сейчас, благодаря развитию микрохирургических технологий, подходы к операции катаракты кардинально изменились. Сам по себе факт наличия катаракты не является показанием к ее удалению до тех пор, пока клинические проявления не начинают существенно влиять на повседневную жизнь. Задумаетесь, можете ли вы без посторонней помощи и сильного дискомфорта управлять автомобилем, работать и выполнять действия по хозяйству?
Ожидание операции при катаракте в разумных пределах не осложняет работу хирурга и не увеличивает риск осложнений. Лечащий врач после тщательного обследования всегда посоветует оптимальные сроки оперативного вмешательства.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
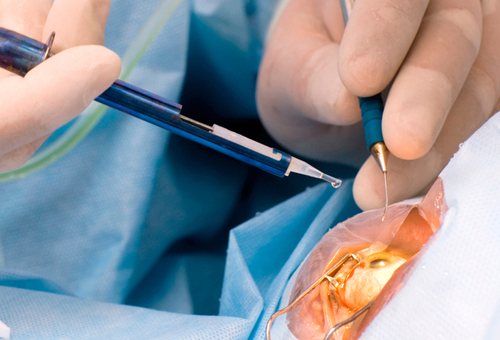
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
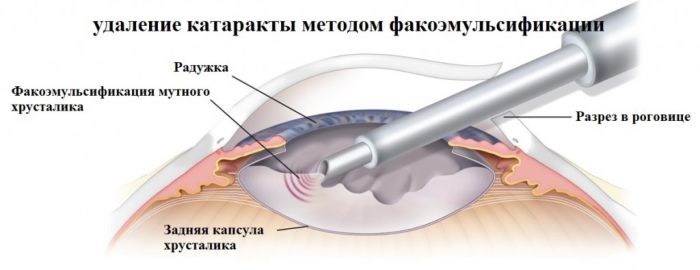
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
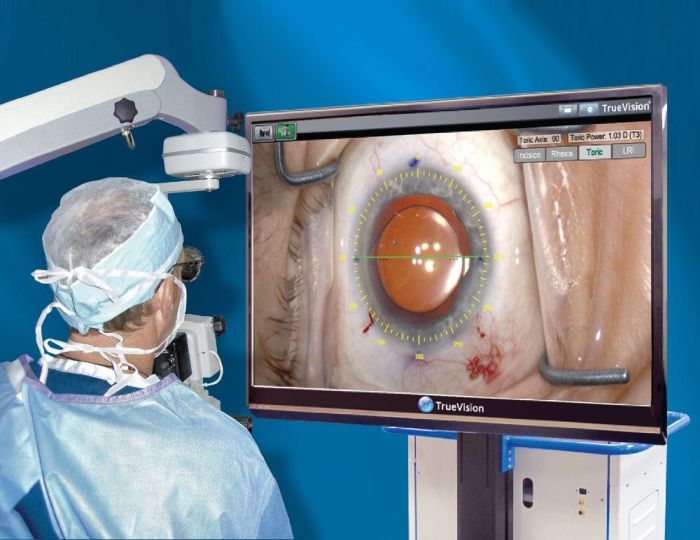
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
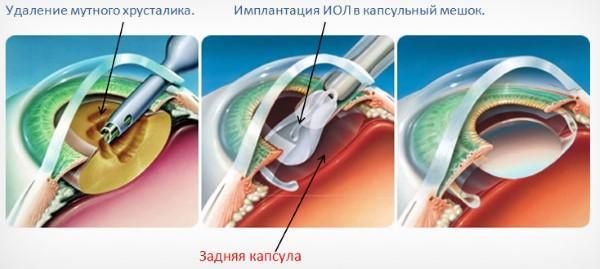
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.

Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Симптомы катаракты
Для катаракты, характерно постепенное нарастание симптомов, которые добавляют клиническую картину болезни на разных стадиях.
Существует четыре стадии катаракты, которые имеют свою особенность, и индивидуальную симптоматику:
- Начальная катаракта. Характеризуется скрытностью течения, так как помутнение хрусталика располагается на периферии глаза. Иногда может наблюдаться небольшое снижение остроты зрения, вследствие чего четкость изображения снижается.К сожалению, такая клиническая картина, пациентами серьёзно не рассматривается. Это фаза развития катаракты может длиться от 6 до 10 лет.У работающего человека на предприятии, шансы распознавания этой болезни, появляется при прохождении ежегодного медицинского осмотра.
- Незрелая катаракта. На этой стадии патологического процесса происходят структурные изменения хрусталика глаза. Болезнь может затрагивать сразу несколько слоев, что вызывает увеличение хрусталика в объеме, и повышает внутриглазное давление. Возникает опасность развития глаукомы, которая приводит к атрофии зрительного нерва, и потери периферического зрения.Большинство специалистов, склонны считать, что в этой стадии не следует откладывать операцию.
- Зрелая катаракта. Основной признак, хорошо виден при визуальном осмотре, потому что зрачок приобретает мутно — белесый оттенок. Пациент жалуется на отсутствие возможности различать цвета, и способность видеть очертания предметов. Конечным итогом этой фазы патологического процесса является полная слепота. Больному необходимо срочно проводить операцию, позволяющую вернуть зрительную способность.
- Перезрелая катаракта. Происходит полный распад волокнистой структурой хрусталика, он становится водянистым и утрачивает все свои функции. Чтобы спасти глаз необходимо произвести полное удаление хрусталика.
Виды операции
В настоящее время офтальмологические клиники предлагают проведение операций по четырем современным методикам:
Лазерная факоэмульсификация.
Ультразвуковая факоэмульсификация.
Экстракапсулярная экстракция.
Интракапсулярная экстракция.
Пациенты часто спрашивают, какая операция катаракты рекомендуется к проведению у пожилых людей. Легче всего организмом переносится ультразвуковая факоэмульсификация, именно ее обычно делают детям и пожилым людям.
Лазерная факоэмульсификация подразумевает применение специального дорогостоящего оборудования, поэтому ее проводят в сложных случаях, где неэффективно ультразвуковое воздействие: при глаукоме, сахарном диабете, вторичной катаракте, дистрофии роговицы.
Пациенту закапывают обезболивающие капли, а область вокруг глаза обрабатывается антисептиком.
Хирург выполняет небольшой разрез и направляет лазерный луч на помутневший хрусталик. В результате лазерного воздействия хрусталик распадается на мелкие частицы. На его место устанавливается имплант. Разрез на роговице герметизируют без наложения швов.
Преимуществом лазерной методики является низкий риск осложнений, обусловленный тем, что в глаз не вводятся инструменты. Поэтому госпитализация, как правило, не требуется, и пациента через несколько часов отпускают домой. В течение нескольких дней происходит восстановление зрения.
Ультразвуковая факоэмульсификация признана наиболее безболезненным и комфортным для пациента хирургическим методом. В современных клиниках ее совмещают с фемтолазерным сопровождением. Это последнее слово в хирургии глаза. Перед проведением операции глаз обездвиживают и обезболивают специальными глазными каплями. В область глаза вводят обезболивающий препарат.
Ультразвуковое воздействие превращает хрусталик в эмульсию, которую выводят через специальный зонд, а на свободное место через микроскопический разрез не более 3 мм вставляют искусственную линзу в свернутом состоянии. Внутри капсулы она расправляется, принимает правильную форму и надежно фиксируется. Микроразрез герметизируется самостоятельно, без наложения швов.
Экстракапсулярная экстракция является традиционным и недорогим способом удаления катаракты. Однако он требует проведения больших разрезов, наложения швов и длительного восстановления. К тому же, этот метод считается травмоопасным и чреват побочными явлениями. Данная операция заключается в разделении хрусталика на две части и их выводе через разрез, при этом капсула остается в сохранности. Проводят операцию ЭЭК в стадии зрелой и перезрелой катаракты и при твердом хрусталике. Несмотря на очевидные минусы, бывают ситуации, когда возможен только этот вид хирургического вмешательства: при слабости связок хрусталика, дистрофиях роговицы, узких зрачках, а также в случае вторичной катаракты.
Интракапсулярная экстракция проводится под воздействием низких температур, с использованием специального инструмента криоэкстрактора. Этот вид хирургического лечения также, как и предыдущий, не требует дорогостоящего оборудования и широко доступен. С помощью криоэкстрактора хрусталик замораживается, становится твердым, что позволяет его легко удалить вместе с капсулой. На место удаленного хрусталика устанавливают имплант. Данный вид операции не делают детям и подросткам, хотя процедура хорошо переносится больными. Показаниями к интракапсулярной экстракции являются травматическая катаракта, вызванная ранениями глазного яблока.
Офтальмологи считают, что лучше делать операцию по удалению катаракты, когда патология вызывает изменения привычного ритма жизни пациента. Обычно это происходит на ранней стадии развития болезни или при незрелой катаракте. Обычно пациенты сомневаются, нужна ли операция немедленно, и хотят оттянуть неприятное событие, но я всегда предупреждаю, что прогноз операции при перезрелой катаракте менее благоприятен, а вероятность осложнений значительно выше.
Правила закапывания глазных капель
 Общий срок приема препаратов при отсутствии осложнений и инфекции составляет до 4 недель с постепенным уменьшением дозировки. Желательно, чтобы закапывания производил второй человек. Для этого необходимо вымыть руки, больной укладывается на кушетку или садится и опрокидывает голову назад. При этом взгляд нужно направить вверх.
Общий срок приема препаратов при отсутствии осложнений и инфекции составляет до 4 недель с постепенным уменьшением дозировки. Желательно, чтобы закапывания производил второй человек. Для этого необходимо вымыть руки, больной укладывается на кушетку или садится и опрокидывает голову назад. При этом взгляд нужно направить вверх.
Помощник оттягивает нижнее веко и капает препарат между ним и глазным яблоком.
Если назначено несколько капель, то между их приемом нужно сделать пятиминутный перерыв. Для максимального эффекта нижнее веко можно на несколько секунд прижать к глазному яблоку через стерильную салфетку.
Противопоказания
 Для достижения должного эффекта от замены хрусталика при катаракте, предотвращения осложнений манипуляция не рекомендуется следующим категориям пациентов и при наличии определенных состояний:
Для достижения должного эффекта от замены хрусталика при катаракте, предотвращения осложнений манипуляция не рекомендуется следующим категориям пациентов и при наличии определенных состояний:
- недавно перенесшим инфаркт и инсульт лицам;
- беременным и кормящим;
- при инфекционно-воспалительных заболеваниях органа зрения;
- при онкологических новообразованиях и патологических процессах в области глаза;
- при психических расстройствах, нестабильности состояния нервной системы пациента, агрессии, неадекватности;
- при обострении хронических заболеваний;
- при инфекционных болезнях.
Микрохирургия: как меняют хрусталик?
Пациентам, у которых диагностировали такое заболевание как астигматизм, предлагается лазерная коррекция.
Однако если степень астигматизма высокая или обнаружены противопоказания для такого лечения, прибегают к микрохирургическим операциям. Замена хрусталика при астигматизме относится именно к таким методам и отличается значительной безопасностью и эффективностью.
При этом недуге применяют линзы торической формы, которые должны быть сориентированы четко по осям астигматизма.
Результативность данного метода характеризует такой показатель: интраокулярный имплантат исправляет зрение до минус шести диоптрий.
Если у больного дополнительно диагностирована катаракта, операция позволяет удалить и ее. Установка мультифокальных ИОЛ позволяет отказаться от очков для ближнего пользования.
Существуют факичные имплантаты, которые устанавливают перед хрусталиком. Они менее распространены, поскольку не гарантируют в будущем возникновения катарактальных помутнений. При оперативной коррекции возрастных изменений, эти линзы врачам приходится извлекать.
Прием препаратов после операции катаракты
В зависимости от клиники и состояния пациента, последнего отпускают домой в день операции или на следующие сутки. При этом врач назначает дату и время последующего контрольного визита, а также дает рекомендации по поведению, режиму, ограничениям и применению лекарств. Все назначения должны неукоснительно соблюдаться, это является залогом быстрого восстановления зрения.
В послеоперационном периоде, как правило, назначаются следующие лекарственные препараты:
-
Нестероидные и стероидные противовоспалительные глазные капли. Первые несколько дней пациенты ощущают боль, жжение, зуд, а также выраженное покраснение прооперированного глаза. Для купирования неприятных ощущений допустим прием обезболивающих препаратов согласно общепринятому режиму дозирования.
-
В раннем послеоперационном периоде необходимо промывание век растворами антисептиков – фурацилином и левомицетином. Цель – предотвращение инфицирования.
-
Антибактериальные глазные капли необходимы для профилактики присоединения бактериальной инфекции. Выбирается препарат широкого спектра, активный в отношении многих микроорганизмов.
-
Капли для снижения внутриглазного давления. Назначаются под контролем последнего, решение о назначении и отмене принимает только врач.
-
Комплексные местные средства, содержащие препараты для регенерации роговицы и устранения чрезмерной сухости.
Все лекарственные средства назначаются только лечащим врачом
При возникновении побочных реакций важно немедленно обратиться к специалисту
Ответы на популярные вопросы
Пациенты перед вмешательством часто задают определенные вопросы, которые волнуют их больше всего.
Сколько длится операция?
Минимальная длительность процедуры составляет 15-20 минут, а максимальная может достигать 2 часов, но бывает это редко. В среднем, операция длится 30-40 минут.
Сколько стоит операция по замене хрусталика глаза (средняя цена в СПб и Москве)?
Стоимость операции зависит, в первую очередь, от используемого импланта. В столичных городах минимальные расценки начинаются от 35-40 тысяч рублей и могут достигать 140 тысяч.
Когда восстановится зрение?
На то, когда возвращается зрение после замены хрусталика, сильно влияет общее состояние здоровье пациента, сетчатки его глаз и зрительного нерва. Срок реабилитации после операции составляет не менее 4 недель, к его окончанию зрение должно полностью вернуться.
После замены хрусталика глаз видит мутно — почему и что делать?
В норме после замены хрусталика глаза сильно боятся света. В течение первой недели сохраняется сниженное зрение и эффект тумана. Это – естественное состояние организма, оно не требует коррекции, но рекомендации врача нужно строго соблюдать.
Для борьбы с осложнениями, при которых туман в глазах после замены хрусталика сохраняется в течение длительного времени, необходимо принять следующие меры:
- помутнение хрусталиковой капсулы, или вторичная катаракта, — после вмешательства пациент в редких случаях начинает видеть хуже. Для коррекции требуется лазерная дисцизия – небольшая операция, которая длится 10-15 минут и не требует длительной реабилитации;
- повышение внутриглазного давления – вместе с тем, что глаз после замены хрусталика не видит так, как положено, возникают болезненные ощущения. Для коррекции требуется медикаментозная терапия по назначению врача;
- инфекция – бактерия попадает в момент операционного вмешательства или в период реабилитации, возникают разные симптомы вплоть до острых болей и выделений из глаз. Для предотвращения необходимо пройти курс антибактериальной терапии во время восстановительного периода;
- отек роговицы – осложнение, которое влияет на возможность нормально видеть, но сохраняется не дольше 1-2 дней. Специфического лечения не нужно;
- отслойка сетчатки – сопровождается болью и требует консультации доктора. Для лечения используют лазер, криотерапию, в тяжелых случаях требуется повторная операция.
Другие причины, по которым возникают осложнения после удаления катаракты с заменой хрусталика, встречаются крайне редко (менее 1%).
Когда возвращается зрение после замены хрусталика глаза?
В течение первой недели зрение остается мутным, но при соблюдении врачебных рекомендаций уже через 2-3 недели происходит полное восстановление. До конца замененный хрусталик реабилитируется после 4 недели реабилитации. Лазерная коррекция зрения после замены хрусталика требуется в очень редких случаях, осложненных патологиями глаз.
В целом, отзывы на замену хрусталика при миопии высокой степени, катаракте и других заболеваниях положительны, и пациенты отмечают следующее:
- отсутствие тяжелых последствий;
- быстрая возможность вернуться домой;
- простая реабилитация при четком соблюдении рекомендаций врача.
Однако отзывы пациентов нередко описывают и незначительные минусы: мутный взгляд в первые сутки после операции, высокая стоимость процедуры при сложных вмешательствах, наличие отека. Некоторые люди очень волнуются перед операцией.
На видео мужчина делится своими впечатлениями после замены хрусталика глаза:
Когда можно смотреть телевизор?
Смотреть телевизор после замены прозрачного хрусталика можно через несколько дней – точный срок определяет доктор. Читать и работать за компьютером разрешено через 1-2 недели.
Стоимость операции по удалению катаракты
Произвести операцию методом факоэмульсификации возможно как в государственных учреждениях, так и в частных клиниках.
При этом, цена может варьироваться, начиная от 25000 рублей и выше, до 120000 рублей.
На стоимость операции будут влиять следующие факторы:
- Уровень престижности коммерческой клиники.
- Степень квалификации хирурга офтальмолога.
- Расценки коммерческих клиник.
- Дополнительные анализы, которые проводятся непосредственно перед операцией.
- Степень развития катаракты глаз.
- Сложность оперативного вмешательства.
- Сопутствующие патологические процессы зрительных органов.
- Качество вживляемого импланта. В зависимости, от того, какая линза будет использоваться, цена будет разница в своих значениях, и может иметь следующие показатели:
- Имплантация интраокулярной линзы обойдётся пациенту от 40500 до 82500 рублей.
- Адаптированная линза — 74000-94000 руб.
- Применение торических линз в среднем составит 82500-120500 рублей.
- Вживление линз, при сопутствующей глаукоме обойдётся в 85000-175000 руб.
- Линзы с мультифокальным эффектом будут стоить 125000-165000 руб.
За что платит пациент в частной и государственной клинике?
Находясь на излечении от катаракты в государственных учреждениях, пациенту не придётся оплачивать стоимость хрусталика. Обычно государственные клиники используют бюджетные варианты интраокулярных линз мягкого или жесткого типа.
Имплантация жёсткого типа хрусталика исключает проведения операции с использованием бесшовного метода.
И поэтому до 90% пациентов предпочитают выбирать более современные модели и вследствие этого:
- Вживление искусственного хрусталика, пациентом оплачивается в полном объеме.
- Сопутствующий материал для проведения операций, также подлежит оплате.
- За работу всего медперсонала, оплата не взимается.
- Ежедневное питание и проживание в условиях стационара, происходит за государственный счёт.
В условиях частной клиники, оплата взимается за все предоставленные услуги.
В них входят:
- Статус медицинского учреждения.
- Сложность оперативного вмешательства.
- Выбранная модель имплантируемого хрусталика.
- Квалификация и профессиональные навыки оперирующего хирурга.
- Работа всего медперсонала.
- Послеоперационные осмотры, и диагностические анализы.
Возможные осложнения
К сожалению, врачи не каждого пациента смогут допустить к хирургическому лечению катаракты.
Скорее всего, хирурги откажут при наличии следующих болезней:
- воспалительный процесс в глазном аппарате;
- хроническая кровоточивость, которая возникает из-за плохой свертываемости крови;
- сахарный диабет;
- хронические болезни во время обострения;
- наличие новообразований в глазах;
- ишемия.
После любой из перечисленных операций могут возникнуть осложнения. В первое время после хирургического вмешательства может наблюдаться отек, высокое внутриглазное давление или кровоизлияние в глазу. Такие последствия обычно можно исправить с помощью антибиотиков и глазных капель. От вторичной катаракты, отслоенной сетчатки или смещения интраокулярной линзы избавиться можно только за счет еще одной операции.
Повлиять на наличие осложнений после удаления катаракты в пожилом возрасте может не только мастерство хирурга, но и то, как человек вел себя в реабилитационный период. Неприятные последствия могут возникнуть в том случае, если человек наклоняется, носит тяжелые предметы или переутомляется в первое время после хирургического вмешательства.
Вторичная катаракта — лечение лазером в Москве
Лазерная дисцизия вторичной катаракты проводится амбулаторно в лазерном кабинете офтальмолога. Госпитализация в стационар для того вмешательства не требуется.
Удаление вторичной катаракты проводится под местной анестезией. За 30-60 минут до операции пациенту закапывают в глаз анестезирующие и расширяющие зрачок капли. Пациент должен удобно расположиться в кресле перед щелевой лампой
Особое внимание следует уделить фиксации головы в правильном положении.
Во время процедуры пациент может слышать «щелчки», возникающие в результате работы YAG-лазера, а также видеть вспышки света. Пугаться этого не нужно. Иногда, для лучшей фиксации века и глазного яблока во время удаления вторичной катаракты врачи используют специальную контактную линзу, подобную гониоскопической. Такая линза имеет увеличительные свойства, что позволяет лучше визуализировать область задней капсулы хрусталика.
| Лечение вторичной катаракты | Лазерная дисцизия вторичной катаракты |
YAG-лазером выполняется округлый разрез в области задней капсулы. На этом вмешательство можно считать завершенным. По окончанию операции в глаз закапываются антибактериальные и противовоспалительные капли.
Несмотря на амбулаторный характер операции, лазерная дисцизия вторичной катаракты требует соблюдение определенного послеоперационного режима.
Послеоперационный период
Как и любая офтальмологическая операция YAG-лазерная дисцизия вторичной катаракты может иметь определенные осложнения. Наиболее частое – повышение внутриглазного давления. Контроль его необходим через 30 и 60 минут после удаления вторичной катаракты. Если имеет место допустимый уровень внутриглазного давления, то пациента отпускают домой с рекомендациями по применению местной противовоспалительной и антибактериальной терапии. Максимальный пик повышения внутриглазного давления наблюдается в первые три часа после лазерного лечения вторичной катаракты, нормализация его происходит в течение суток. Пациентам с глаукомой, а также имеющим тенденцию к гипертензии, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день после лазерной капсулотомии.
Второе по частоте потенциальное осложнение – развитие переднего увеита. Предупредить его можно местным применением антибактериальных и противовоспалительных средств. Купирование воспалительной реакции необходимо в течение недели после лазерного лечения вторичной катаракты. Поэтому капли после вторичной катаракты назначаются сроком на 5-7 дней. Другие возможные осложнения – отслойка сетчатки, отек макулы, повреждение или смещение искусственного хрусталика, отек роговицы и кровоизлияние в радужку после вторичной катаракты, встречаются крайне редко, и, как правило, являются погрешностями в технике проведения лазерной дисцизии вторичной катаракты.
После вторичной катаракты
При успешном выполнении дисцизии вторичной катаракты вне зависимости от метода капсулотомии максимальная острота зрения возвращается в течение 1-2 дней у 98% пациентов.
| Вторичная катаракта | После вторичной катаракты |
Присутствие мушек или плавающих точек перед глазами допустимо в течение нескольких недель после вторичной катаракты. Пугаться не стоит – они возникают из-за нахождения в поле зрения частиц разрушенной задней капсулы. Постепенно такие проявления исчезнут.
Присутствие мушек перед глазами в течение месяца и более или появление вспышек света и пятен перед глазами без внимания оставлять нельзя и необходимо обратиться к своему лечащему врачу. Врачебного контроля также требует постепенное снижение остроты зрения после выраженной положительной динамики.
В большинстве случаев, дисцизия вторичной катаракты протекает без осложнений и имеет хорошие отдаленные результаты. Опасаться такого вмешательства не следует. Абсолютно безболезненное и нетравматичное удаление вторичной катаракты поможет вернуть остроту зрения и значительно улучшить качество жизни.