Что означает диагноз нефросклероз почек
Содержание:
Классификации и стадии болезни
Современная классификация ХБП выделяет 5 стадий болезни, каждая из которых имеет свои особенности, виды по стадиям тяжести, показатели уровня скорости клубочковой фильтрации (СКФ)
До недавнего времени стадии ХБП состояли только из показателей СКФ, но в настоящий момент при постановлении диагноза особое внимание уделяется и другим показателям
Если рассматривать стадии по СКФ, их можно разделить на следующие показатели нормы и отклонения, но изначально нужно отметить, что у здорового человека нормой считается 80-120 мл мин.
Показатели фильтрации при различных стадиях:
- ХБП 1 стадия. Сопровождается слегка повышенным СКФ от нормы, в среднем 90 мл/мин.
- ХБП 2 стадия. Показатели снижены незначительно, около 80-60 мл/мин.
- 3-я стадия. СКФ при ХБП с3а умеренно снижены и составляют 60-30 мл/мин.
- 4-я стадия. Уровень СКФ составляет до 30-15 мл/мин.
- ХБП 5 стадия. Наиболее тяжелая – терминальная, при которой показатели СКФ меньше чем мл/мин.
Помимо показателей СКФ, классификация хронической болезни почек состоит из тех же стадий болезни, каждая из которых имеет характерную симптоматику.
1 стадия заболевания
Клубочковая скорость фильтрации немного повышена, но симптомы могут отсутствовать или проявляться незначительными недомоганиями. На данном этапе может присутствовать тубулоинтерстициальный синдром, нарушения со стороны мочеиспускательной системы, нефрогенная гипертензией и другие незначительные симптомы. При своевременном диагностировании, ее можно вылечить или держать под контролем, но если терапия будет отсутствовать, клиника будет более выраженная, а сама болезнь будет активно прогрессировать.
2 стадия ХБП
Клинические признаки 2 степени, более выраженные, чем в 1-й фазе болезни. Данным синдромом чаще всего страдают люди пожилого возраста. Сопровождается ХБП 2 стадии такими симптомами как:
- снижение дневного диуреза;
- повышенная жажда;
- хроническая слабость;
- бледность кожи;
- отеки верхних и нижних конечностей;
- нарушение сердечного ритма;
- повышение давления;
- изменение показателей мочи в анализе.
3 стадия ХБП
Компенсированная или ХБП 3 ст. сопровождается поражением слизистых оболочек и нарушениями со стороны других органов и систем. Суточный диурез может достигать объема в 2,5л, появляются проблемы с работой сердечно – сосудистой системы, нарушается почечный кровоток, что может спровоцировать ацидоз или анемию при ХБП. Помимо основных симптомов, клиника при ХБП 3 стадии, постоянно нарастает, у больного появляется:
- нарушение сердечного ритма;
- скачки АД;
- сухость во рту;
- бессонница;
- сухость во рту.
4 стадия
На данном этапе болезнь протекает тяжело, могут привести к смерти человека. У больного присутствуют все симптомы хронической почечной недостаточности, также присутствует азотемия, олигурия или анурия. При ХБП 4 стадии, в крови существенно увеличивается количество мочевины и креатинина, которые в норме должны выводиться вместе с мочой. Характерными симптомами на данном этапе выступают:
- повышенная слабость;
- тошнота;
- отсутствие аппетита;
- сухость во рту;
- снижение диуреза или полное его отсутствие;
- отеки тела;
- поражение сердечной мышцы;
- кожный зуд.
5 стадия
Последняя и самая тяжелая стадия болезни, при которой в крови больного накапливается большое количество продуктов белкового обмена и токсинов, что существенно влияет на работу всех органов и систем. ХБП 5 ст. еще называют – терминальной, характеризуется стойкими симптомами почечной и сердечно-сосудистой недостаточностью, нарушается работа бронхолегочной системы. Больной ощущает:
- постоянную усталость;
- тошнота, позывы к рвоте;
- полное отсутствие аппетита;
- снижение суточного диуреза;
- ярко выраженные отеки;
- сильный кожный зуд;
- аммиачный запах изо рта;
- судороги, вплоть до паралича;
- выраженная анемия;
- одышка;
- уремия.
В независимости от стадий хронической болезни почек, лечение нужно начинать как можно раньше. Своевременное диагностирование основного заболевания, которое привело к нарушению функции почек, поможет в разы снизить риск осложнений, которые могут быть опасны для жизни.
Виды и причины заболевания
В зависимости от того, какой механизм лежит в основе возникновения заболевания, выделяют первичный и вторичный нефросклероз почек. В результате определенных патологических процессов недостаток поступления питательных веществ и кислорода приводит к атрофии или некрозу структурно-функциональных единиц почки (нефронов), расположенных в паренхиме органа. На месте погибших нефронов разрастается соединительная ткань, вследствие чего почка теряет способность полноценно выполнять свои функции.
Первичный нефросклероз
Первичный нефросклероз обусловлен нарушением кровоснабжения почечной паренхимы и является следствием патологических процессов в организме, непосредственно не связанных с почками. К ним относятся:
- гипертоническая болезнь;
- атеросклероз сосудов;
- возрастные изменения;
- затрудненный венозный отток крови.
Гипертонический нефросклероз развивается из-за нарушения кровоснабжения, вызванного спазмом и сужением просвета сосудов. Различают две разновидности этого заболевания:
- артериолосклеротический (доброкачественный) нефросклероз, характеризуется разрастанием соединительной ткани во внутренних стенках почечных артерий, что приводит к снижению их эластичности и обуславливает атрофические изменения нефронов;
- артериолонекротический (злокачественный) нефросклероз, характеризуется некрозом артериол и клубочков, кровоизлияниями в стенках мочевых канальцев и нарушением обмена белка в эпителии извитых канальцев.
При атеросклерозе на внутренних стенках артерий образуются специфические бляшки жировой природы. Они приводят к уменьшению диаметра сосудов, утолщению их стенок и снижению эластичности, в результате чего снижается кровоток и возникает ишемия органов и тканей, получающих питание по этим артериям. Чаще всего атеросклеротические бляшки локализуются в местах входа почечной артерии в орган или в области ее разветвлений внутри почки.
Возрастные изменения сосудов начинают развиваться у людей после 40 лет. Они заключаются в уплотнении стенок, потере эластичности и сужении просвета артерий за счет отложений на их внутренних стенках солей кальция, разрастанием соединительной ткани, накопления гладких мышечных клеток. Эти процессы приводят к истончению коркового слоя почки и атрофии клеток мочевых канальцев.
При затруднении венозного оттока крови в почках возникают застойные явления, ухудшающие кровоснабжение органа. Образование соединительной ткани в этом случае обусловлено увеличением в результате гипоксии синтеза тропоколлагена – структурной единицы коллагена.
Статья в тему: Симптомы и методы диагностики пиелонефрита
Вторичный нефросклероз
Вторичный нефросклероз является результатом прогрессирования заболеваний почек воспалительного или дистрофического характера. Среди них:
- гломерулонефрит;
- пиелонефрит;
- нефролитиаз;
- туберкулез почек;
- сифилис;
- ревматизм;
- системная красная волчанка;
- гиперпаратиреоз;
- диабетическая нефропатия;
- интерстициальный нефрит;
- амилоидоз почек;
- травмы и операции на почках;
- облучение;
- нефропатия беременных.
Чаще всего вторичная форма заболевания развивается на фоне хронического гломерулонефрита. Пораженные почки при этом имеют мелкозернистую поверхность, как и в случае гипертонического нефросклероза.
Клиническая картина болезни
Нефросклероз это достаточно коварная патология, которая не проявляет себя на начальных стадиях Тем, кто желает понимать, что такое нефросклероз, стоит знать, что нефросклероз это достаточно коварная патология, которая не проявляет себя на начальных стадиях. То есть человек может даже не подозревать у себя почечную патологию. В большинстве случаев удается случайно диагностировать болезнь на начальной стадии при проведении общего анализа мочи для стандартного профосмотра. Если же патология запущена, то у больного будут выражены такие симптомы:
- Отечность лица и конечностей;
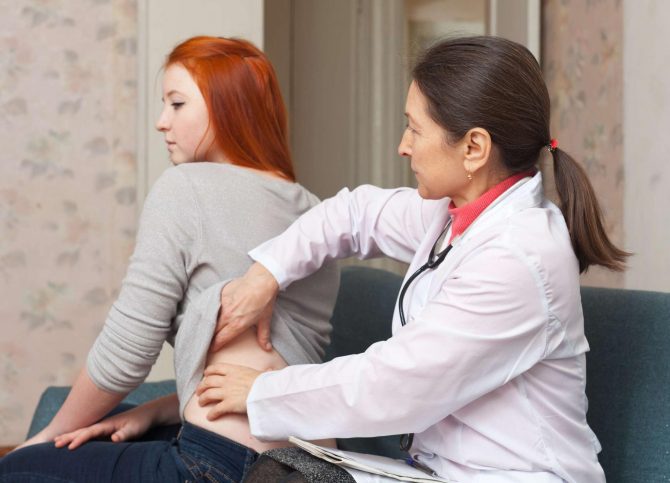
- Болезненность в области поясницы;
- Повышенное АД, не поддающееся корректировке гипотензивными препаратами;
- Головная боль, не проходящая даже с приёмом спазмолитиков и анальгетиков;
- Изменение цвета мочи на более тёмный или красный;
- Частая потребность в мочеиспускании особенно ночью;
- Снижение суточного объема мочи до 0,5 л;
- Неприятие мясных блюд;
- Утомляемость и слабость;
- Зуд кожи;
- Резкое снижение массы тела.
Проявление болезни и её лечение у людей в пожилом возрасте
Возникновение нефросклероза у лиц старше 60 лет напрямую связано с развитием таких хронических недугов, как атеросклероз, гипертония и сахарный диабет. При этом сморщивание почки развивается постепенно, оставаясь практически незаметным на фоне остальных проблем со здоровьем. Люди, в течение долгого времени страдающие от нефросклероза, могут даже не догадываться об этом. Больные старше 60 лет часто предъявляют жалобы на ночные пробуждения в связи с постоянными позывами в туалет, длительные головные боли и изменение цвета мочи, но не связывают это с возможным поражением почек. Температура тела редко поднимается до 27 градусов, однако пожилые люди часто страдают от перепадов артериального давления (более 60 миллиметров ртутного столба в течение суток).
В лечении сморщивания мочи у лиц старше 60 лет имеются определённые аспекты, которые необходимо учитывать при назначении и подборе медикаментов. Прежде всего обязательно нужно выяснить, какие препараты больной принимает на сегодняшний момент, и можно ли допустить их сочетание друг с другом. В дополнение к основной терапии назначаются следующие группы лекарств:
- Антикоагулянты препятствуют образованию тромбов и сгущению крови, что нередко встречается у пациентов старшего возраста. Наиболее известными препаратами являются: Гепарин, Фраксипарин, Клексан, Эноксапарин натрий, Лепирудин, Рефлудан, Неодикумарин, Синкумар.
- Антиагреганты также нормализуют кровоток и уменьшают вероятность формирования эмболов. К ним относятся: Аспирин, Тромбо АСС, Дазоксибен, Ридогрел, Простациклин, Дипиридамол, Курантил, Антуран, Персантин, Тиклид, Плавикс.
- Фитотерапия: препараты на основе различных растений и трав являются менее агрессивными, но обладают высокой эффективностью. Они помогают снять спазм и воспаление с области мягких тканей, а также стимулируют выделение мочи и уменьшение отёчности. Наиболее известными считаются: Цистон, Канефрон-Н, Фитолизин, Афала, Уролесан, Флавия, Тринефрон.
Фотогалерея: препараты для лечения нефросклероза у пожилых людей
Нефросклероз относится к группе крайне опасных патологий, несвоевременная диагностика и лечение которых может привести к развитию многих неприятных осложнений. Именно поэтому все доктора настоятельно рекомендуют не заниматься терапией в домашних условиях, а сразу же обращаться за врачебной помощью. Это может избежать негативных последствий нефросклероза
А также особое внимание необходимо уделить профилактике заболеваний мочевыводящих путей: пиелонефрит, гломерулонефрит и пиелит являются одними из самых частых причин возникновения недуга. Регулярный осмотр у доктора и сдача необходимых анализов мочи и крови помогут избежать этих инфекций
Лечение пиелонефритического нефросклероза
Терапевтические мероприятия преследуют цель поддержки и стабилизации патологических процессов. В случае бессимптомного течения болезни проводится амбулаторное «мягкое» лечение. Например, в случае абсолютного исключения почечной недостаточности и отсутствия заметного повышения артериального давления пациенту рекомендуется принимать добавку поваренной соли (точная дозировка должна быть назначена врачом), а также употреблять достаточное количество жидкости. Антигипертензивные препараты не назначаются в таких случаях, но анаболические и мочегонные препараты должны сопровождать весь процесс лечения.
Когда у пациента диагностируется полная почечная недостаточность, назначают гипотензивные препараты, но с большой осторожностью. Проблема в том, что резкое снижение давления вызывает такое же внезапное снижение скорости кровообращения
Из-за недостатка кровоснабжения почка не может нормально функционировать. Поскольку почка уже ослаблена из-за патологии, дефицит кровообращения приведет к более серьезным последствиям.
Если у больного диагностируется азотемия, врач назначает строгую диету, характеризующуюся резким снижением потребления белковой пищи. Это поможет уменьшить присутствие токсинов азота в почках. При пиелонефритическом нефросклерозе, сопровождающимся стремительным прогрессом, злокачественная гипертензия выявляется в контексте почечной недостаточности, врачи проводят операцию, во время которой они эмболизируют почечные артерии, и в более серьезных случаях показана почечная нефрэктомия — пациент вынужден перейти на гемодиализ. Другим решением для нормализации общего состояния больного в будущем может быть пересадка почки.
Опытными наблюдениями было доказано, что пациенты с хроническим пиелонефритом отягощенным нефросклерозом находятся в доброкачественном режиме, за исключением наличия сопутствующих факторов . Поэтому требуется адекватное лечение всех заболеваний, периодический мониторинг анализов мочи, динамическое наблюдение уролога (нефролога).
Обострение хронического пиелонефрита требует назначения антибактериального лечения микробной флоры:
- пенициллины;
- цефалоспорины;
- аминогликозиды;
- фторхинолоны.
Назначаются в комплексе с препаратами нитрофурановой кислоты (фуразолидон, нитрофурантоин) или наликсон. Системная химиотерапия продолжается до прекращения бактериурии из-за лабораторных данных. В комплексном медикаментозном лечении хронического пиелонефритического нефросклероза используются:
- витамины группы В, А и С;
- антигистаминные препараты (мебгидролин, прометазин, хлоропирамин);
- гипотензивные и спазмолитические препараты;
- железосодержащие добавки, витамин В12, фолиевая кислота.
В обязательные терапевтические мероприятия входит физиотерапия. Лечение SMT, гальванизация, электрофорез, ультразвук, ванны с хлоридом натрия — наиболее эффективны при стабилизации острого состояния больного. В случае уремии гемодиализ необходим. Хронический прогрессирующий пиелонефритический нефросклероз, который не поддается лечению консервативным лечением и сопровождается односторонним сужением почек, артериальной гипертензией, является основным показателем для проведения нефрэктомии.
Диетические рекомендации исключают прием острой пищи, специй, кофе, алкогольных напитков, рыбы и мясных продуктов. Рацион должен быть обогащен растительными продуктами и содержать кисломолочные, овощные блюда, фрукты, вареную рыбу и мясо. Необходимо употреблять не менее 1,5–2 литров жидкости в день, чтобы избежать чрезмерной концентрации мочи и промыть мочевыводящие пути.
Что такое ХБП?
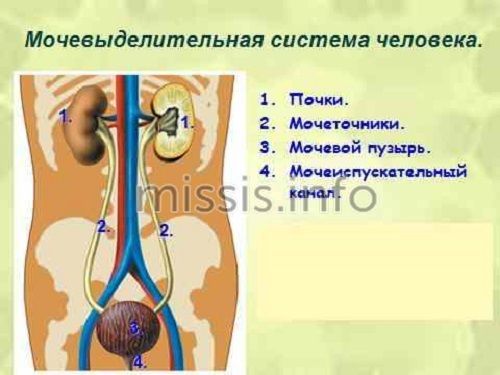
Хроническая болезнь почек (ХБП) – патология, объединяющая в себе несколько состояний, при которых происходит повреждение или снижение функции скорости клубочковой фильтрации (СКФ) в почечных тканях. В процессе развития данного заболевания происходит гибель или замещение соединительной тканью нефронов почек. Такие патологические процессы ведут к необратимым нарушениям в работе почек, которые не в состоянии выполнять свои функции по очищению крови и удалению излишнего количества воды, всасыванию электролитов.
Хронические заболевания почек часто развиваются на фоне расстройства водного, электролитного, азотистого или кислотно-щелочного равновесия, которые протекают на протяжении нескольких месяцев. Диагноз ХБП чаще всего ставится врачом после результатов дифференциальной диагностики, результаты которой позволяют определить основное заболевание, которое послужило причиной для развития патологий органов мочевыделительной системы.
В группе риска к развитию болезни находятся лица, в анамнезе которых присутствуют патологии сердечно-сосудистой системы, сахарный диабет, неврологические заболевания или болезни поджелудочной железы. Согласно статистике, данное заболевание диагностируется у 10% населения разной возрастной категории, включая детей.
При постановлении диагноза ХБП, важным считается показатель СКФ, который позволяет определить количество погибших нефронов. Когда показатели меньше 60 мл в минуту, при этом присутствуют существенные нарушения со стороны работы мочевыделительной системы, можно говорить о гибели половины нефронов в почечных тканях, что уже считается достаточно серьезной патологией с необратимыми последствиями.
Способы постановки диагноза сморщенной почки
Первыми методиками, с которых начинается поиск заболевания, являются осмотр и опрос пострадавшего. Больному необходимо как можно подробнее рассказать о перенесённых недугах (пиелонефрите, гломерулонефрите, амилоидозе, опухолях), а также упомянуть наличие операций в области малого таза. Во время осмотра врач оценивает состояние кожных покровов и мягких тканей. Если при длительном надавливании на жировую клетчатку на ней остаётся ямка, это свидетельствует о развитии отёков. Сразу же после беседы с доктором пациенту назначаются дополнительные инструментальные и лабораторные исследования. Они позволяют оценить состояние мочевыделительной системы, а также выявить причину, которая могла спровоцировать развитие нефросклероза.
В своей практической деятельности автор статьи нередко сталкивался с тем, что пациенты используют для сдачи анализов ёмкости и контейнеры из-под пищевых продуктов, красок и химических веществ. Даже при самой тщательной обработке с антисептическими средствами существует вероятность, что часть белково-жировых отложений не удалится. Они могут способствовать возникновению в анализе мочи инородных примесей, которые не позволят сделать правильное заключение, а постановка диагноза значительно затянется. Именно поэтому доктора настоятельно рекомендуют приобретать в аптеке или супермаркете специальные одноразовые контейнеры в вакуумных упаковках, которые созданы для сбора урины.
Какие способы лабораторной и инструментальной диагностики используются при нефросклерозе:
-
Общий анализ мочи позволяет оценить физические свойства урины. В норме она имеет светло-жёлтый оттенок, высокую прозрачность, а также не содержит инородных примесей. При нефросклерозе наблюдается выраженное помутнение, которое обусловлено присутствием большого количества белка, лейкоцитов солей. Изменение оттенка мочи на более тёмный свидетельствует о развитии в организме воспалительного процесса.
-
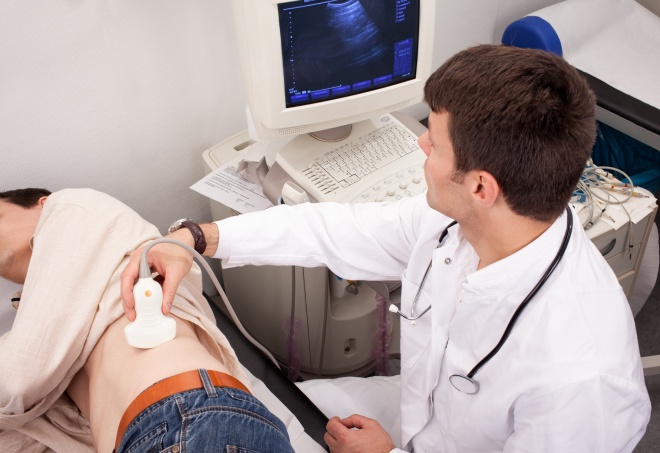
Ультразвуковая диагностика позволяет оценить строение чашечно-лоханочной системы и определить размеры почки. При нефросклерозе орган сморщивается и становится более плотным, а структура его изменяется. На УЗИ-снимках можно увидеть замещение части функционирующей ткани соединительным веществом, которое и вызывает подобную деформацию.
-
Магнитно-резонансная томография является одним из самых дорогих и эффективных методов исследования. Если на УЗИ невозможно разглядеть наличие некоторых камней, опухолей и инородных тел, то МРТ же прекрасно справляется с этой задачей. Благодаря созданию объёмного изображения на экране компьютера визуализируется вся мочеполовая система человека, что позволяет определить уровень поражения.
Прогноз
Нефросклероз – заболевание хроническое. На 1–2 стадии вполне возможно поддержать функцию почек, но при этом необходимо соблюдать все положенные ограничения: минимум поваренной соли, преимущественно растительный белок, контроль над уровнем кальция, калия и фосфора в крови и пополнении этих элементов, если их недостаточно в ежедневном рационе. При этом медикаментозный курс приходится проходить вновь при обострении болезни.
Периоды ремиссии тем более длительны, чем успешней проходит лечение основной болезни.
На 3–4 стадиях, курс терапии проводят чаще, ограничения в режиме питания и жизнедеятельности более строги. Восстановить погибшую почечную ткань невозможно, поэтому здесь лечение сводится к поддержке функциональности оставшихся нефронов, что может оказаться недостаточным.
Течение доброкачественного нефросклероза определяется состоянием сердца. При отсутствии сердечных патологий исход заболевания всегда благоприятный. Но на фоне сердечной недостаточности лечение затруднено.
Нефросклероз – вторичное заболевание, напрямую связанное с состоянием сосудов и величиной АД. Специальных профилактических мер для его предупреждения не существует, однако самые обычные рекомендации – диета, физическая активность, отсутствие перенапряжений, достаточный отдых, вполне могут предотвратить его появление.
Нефросклероз — разрастание в почках соединительной ткани, что ведет к их уплотнению, структурной перестройке и деформации (сморщиванию). Нефросклероз делят на две группы: нефросклероз как следствие нарушения кровообращения в почках (первичный нефросклероз, первично-сморщенные почки) и нефросклероз на почве воспалительных или дистрофических изменений клубочков, канальцев, стромы почки (вторичный нефросклероз, вторично-сморщенные почки).
Причины нефросклероза
При первичном нефросклерозе нарушения кровообращения в почках развиваются вследствие сужения просвета почечных сосудов (нефроангиосклеоз) хроническое венозное полнокровие, множественные инфаркты почек. Недостаточность кровообращения в почках, нарастающая гипоксия приводят к атрофии и дистрофии паренхимы почек и разрастанию соединительной ткани. Различают гипертонический (артериолосклеротический) и атеросклеротический нефросклероз.
Артериолосклеротический нефросклероз в зависимости от характера, распространенности, степени выраженности и особенностей подразделяется на доброкачественную и злокачественную формы. Доброкачественная форма (атрофические изменения нефро-нов с вторичным гиалинозом клубочков, увеличением соединительнотканной стромы) нередко сочетается с атеросклерозом почечной артерии, эта форма может быть долго компенсированной, по мере нарастания артериолосклеотических изменений и выключения новых групп нефронов развивается почечная недостаточность. Для злокачественной формы характерен фибриноидный некроз артериол и капиллярных петел клубочков, геморрагии, белковая дистрофия эпителия канальцев. В ответ на некротические изменения быстро развивается склероз почек. Артериолонекроз почек ведет к почечной недостаточности, заканчивается летально, если не проводится гемодиализ.
Атеросклеротический нефросклероз возникает при сужении почечной артерии атеросклеротической бляшкой, этот процесс чаще односторонний, клиновидные участки атрофии в почке замещаются соединительной тканью. Почка становится крупнобугристой, функция такой почки страдает мало, так как большая часть паренхимы остается сохранной. При атеросклеротическом стенозе почечной артерии, как правило, развивается вазоренальная гипертензия.
Вторичный нефросклероз представляет собой исход воспалительных и дистрофических изменений в почках при хроническом гломерулонефрите, пиелонефрите, почечнокаменной болезни, при туберкулезе, сифилисе, ревматизме, системной красной волчанке, амилоидозе, сахарном диабете. Помимо нефросклероза, завершающего патологические процессы в почках, в старческом возрасте встречается нефросклероз, отражающий возрастные изменения сосудов почек.
Как проводится УЗИ почек
УЗИ почек – безболезненная процедура, проводящаяся посредством датчика, которым специалист УЗД водит по коже человека в зоне исследуемой области организма человека.
Перед началом процедуры УЗИ почек пациенту необходимо оголиться по пояс, чтобы предоставить специалисту доступ к пояснице, бокам и нижней части живота человека. Ультразвуковая диагностика почек начинается с области поясницы, благодаря чему можно получить визуализацию продольных срезов почек. Для получения изображения срезов органов в поперечном направлении датчиком исследуют область живота. Манипуляции датчиком на боках позволяют визуализировать на мониторе аппарата косые срезы почек.
Если есть необходимость исследования остаточной мочи в мочевом пузыре, диагностику проводят на наполненном пузыре, затем просят пациента его опорожнить и после этого проводят УЗИ полости, при этом оценивая остаточной объем урины.
Все исследование проводится на кушетке в положении лежа. Если у обследуемого человека есть подозрение на опущение почек, то сначала он проходит диагностику лежа на кушетке, а затем стоя. Вся процедура занимает, как правило, не более 7 минут. После того как диагностика завершена, специалист УЗД распечатывает результаты проведенного исследования и отдает пациенту.
Причины
Нефросклероз является осложнением таких заболеваний, как артериальная гипертония, гломерулонефрит, сахарный диабет, постепенно приводя к развитию хронической болезни почек.
Принято выделять:
- первичный (гипертонический) нефросклероз;
- вторичный нефросклероз.
Первичная форма (первично сморщенная почка) развивается на фоне патологии, не связанной с работой почечной системы, но нарушающей нормальное кровообращение в почке. К первично сморщенной почке могут привести:
- гипертоническая болезнь;
- тромбоз;
- атеросклероз.
Виды первичного нефросклероза
- Атеросклеротический нефросклероз. При формировании атеросклеротических бляшек на стенках почечных сосудов, снижается кровоток, что приводит к гибели почечной ткани. Характерная локализация атеросклеротических бляшек – разветвление почечной артерии. Данный вид нефросклероза считается самым безопасным по сравнению с другими, т.к. для него характерно только частичное поражение почки. Чаще всего поражается левая почка, крайне редко встречается двусторонний нефросклероз.
- Гипертонический нефросклероз. При постоянно повышенном кровяном давлении сосуды теряют свою эластичность, отмечается склонность к спазму. При недостаточном поступлении кислорода и питания происходит гибель клеток. Разновидности гипертонического нефросклероза: артериолонекротический – отмечается при злокачественной гипертонии и приводит к гибели капилляров и артериол; артерилосклеротический – отмечается чрезмерное разрастание соединительной ткани на сосудистой стенке.
- Инволютивный нефросклероз. Изменения формируются в результате инволютивных, возрастных изменений по достижении определённого возраста. После 45-50 лет на стенках вен и артерий откладывается больше кальция, увеличивается количество мышечных волокон, что негативно сказывается на кровообращении. Причиной патологии может стать атрофия элементов мочевых канальцев, что также проявляется с возрастом.
- Диабетический нефросклероз. Осложнением сахарного диабета является некротизирование почечной ткани, что не даёт органу полноценно функционировать и выполнять свою работу. Пациенты отмечают отёчность, повышенное кровяное давление. Регистрируются отклонения в показателях общего анализа крови.
- Инфарктный нефросклероз. Формируется в результате закупорки почечной артерии эмболом либо тромбом, что вызывает некроз питающего участка почечной ткани.
- Венозный нефросклероз. При венозном полнокровии почек затрудняется кровоотток, формируется венозный застой, который создаёт оптимальные условия для роста числа молекул тропоколлагена.
Вторичный нефросклероз (вторично сморщенная почка) формируется в результате прогрессирования патологии почечной системы.
Заболевания, которые провоцируют развитие вторично сморщенной почки:
- Гломерулонефрит. При воспалительных заболеваниях горла (фарингит, ангина, ларингит) гиалин откладывается на сосудах почек, ухудшая их эластичность.
- Нефрит, пиелит, пиелонефрит. Воспалительное заболевание почечной ткани или частей почки. Инфекционные агенты проникают в канальцы и клубочки, поражая паренхиму и формируя тромбы.
- Системная красная волчанка. Заболевание, при котором организм вырабатывает антитела против собственных органов и систем, повреждая структуру и нарушая их работу.
- Нефропатия беременных. Специфическое изменение гормонального фона приводит к нестабильности кровяного давления, спазму сосудов, задержке жидкости в организме.
- Нефролитиаз. Конкременты и камни чаще всего встречаются в правой почке.
- Туберкулез. Туберкулёзная палочка, циркулируя по организму, поражает почечную систему.
- Сахарный диабет. Высокий уровень сахара при неконтролируемом диабете негативно сказывается на состоянии сосудистой стенки.
- Травматическое повреждение почечной ткани. Закупорка сосудов происходит в результате отрыва частичек паренхимы, что отрицательно сказывается на кровообращении органа и ведёт к гибели нефронов и канальцев.
- Ионизирующее излучение. Негативно сказывается на работе всего организма, в том числе и почечной системы.
Диагностика
Симптомы болезни становятся яркими на последних стадиях, поэтому очень важно распознать и начать лечить нефросклероз в начале развития, когда проявления ещё неспецифичны. Из лабораторных исследований с целью выявления функциональных изменений в почках применяют:
Из лабораторных исследований с целью выявления функциональных изменений в почках применяют:
- клинический анализ мочи — показывает низкую относительную плотность мочи (на ранней стадии, когда присутствует полиурия), протеинурию (белок в моче), микрогематурию (моча цвета мясных помоев из-за эритроцитов), цилиндрурию (присутствие цилиндров — белковых слепков мочевых канальцев);
- клинический анализ крови — наблюдается низкий уровень эритроцитов и гемоглобина при повышенном количестве лейкоцитов, низкий уровень тромбоцитов сочетается с увеличением времени свёртываемости;
- биохимический анализ крови — демонстрирует высокий уровень креатинина, мочевины, мочевой кислоты, снижение показателей общего белка, на 3–4 стадиях — высокий уровень магния, фосфора, калия и натрия, низкое содержание кальция.
Одним из важных диагностических тестов для оценки почечных функций при нефросклерозе является биохимический анализ крови
Все эти показатели свидетельствуют о тяжёлом нарушении почечных функций.
Инструментальные методы при нефросклерозе направлены на оценку состояния сосудов и структуры почек. Применяются следующие исследования:
- УЗИ, с помощью которого можно визуализировать почки (наблюдается атрофия коры по отношению к мозговому слою, стирание границ между почечными структурами, отложение солей кальция в тканях, что говорит о гибели паренхимы);
- экскреторная урография, при которой в организм больного вводится (внутривенно) рентгеноконтрастное вещество, после чего делаются снимки почек и мочевыводящих путей (наблюдается уменьшение объёма повреждённого органа, определяется нефрокальциноз);
- исследование сосудов — ангиография, которая демонстрирует стеноз и деформацию почечной артерии, а также сужение, изломанность, иногда полное отсутствие мелких сосудов;
- радиоизотопная сцинтиграфия, при которой в вену больного вводится специальное вещество, затем почки визуализируют с помощью гамма-камеры; исследование показывает участки рубцовой ткани;
- ультразвуковое допплеровское исследование сосудов, которое показывает нарушение кровотока в артериях и клетках почки;
- радионуклидная ренография — наиболее информативный метод на раннем этапе болезни, позволяющий оценить функциональные возможности почек, кровоток в нефронах, выделение мочи канальцами (сморщенная почка накапливает и выделяет введённый внутривенно радиопрепарат медленнее, чем здоровая);
- компьютерная томография в сочетании с ангиографией — позволяет дать оценку структуре, положению и работе почек и сосудов;
- биопсия почки — проводится для микроскопической оценки повреждённой ткани органа.
Одним из диагностических методов при нефросклерозе является ультразвуковое исследование почек, дающее информацию о состоянии органа