Преждевременная отслойка плаценты на поздних сроках беременности: когда промедление опасно для жизни малыша?
Содержание:
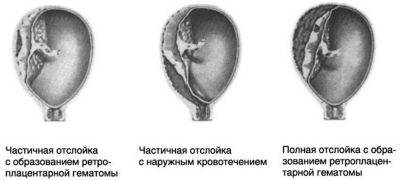
Виды отслоения
Плацентарная недостаточность бывает.
- Первичной (ранней). Патология протекает на сроке до 16 акушерских недель, возникает на фоне эндометриоза, миомы и других пороков матки. При отсутствии своевременной терапии плацентарная недостаточность приобретает вторичную форму.
- Вторичной (поздней). Развивается на сроке после 16 акушерских недель. Этой патологии предшествуют хронические болезни женского организма, инфекционно-воспалительные процессы, поздний токсикоз.
По расположению отслойка «детского места» классифицируется на.
- Центральную. Отхождение плаценты от стенок матки начинается с ее центральной части и продвигается к краям.
- Краевую. Первыми отслаиваются края плаценты, в результате чего нарушается кровоснабжение эмбрионального органа.
По характеру поведения встречается:
- Не прогрессирующая отслойка. Нарушение кровотока незначительное, угрозы для здоровья матери и ребенка не наблюдается.
- Прогрессирующая. Обильность кровопотерь усиливается, плод может даже погибнуть.
- Полная (тотальная). Между матерью и ребенком нарушается газообмен, плод стремительно погибает.
Чем опасна частичная отслойка при нормальном расположении
Такая форма патологии никак не проявляется, в женском организме протекает бессимптомно, не снижает качество жизни. Ребенок не страдает. Диагностика должна быть точной, а лечение адекватным, своевременным.
Отторжение плаценты незначительное, прогрессирует или нет. Если патология развивается, ее последствия негативно сказываются не только на течение беременности, но и естественном родоразрешении, здоровье новорожденного.
Чтобы понятнее было
Как выглядит краевое отслоение при предлежании плода
У беременной женщины начинается обильное маточное кровотечение. Необходима срочная госпитализация пациентки с последующей комплексной терапией медикаментами и полным покоем.
Как проявляется отслойка в области маточного зева
Такая проблема чаще возникает во время естественного родоразрешения. При частичном отторжении беременная жалуется на коричневые выделения из влагалища. Обильность таковых полностью зависит от стадии патологии.
Причины
Точные причины, которые приводят к отхождению «детского места» от стенки матки, науке пока неизвестны. Врачи склонны считать, что в каждом конкретном случае играет роль даже не один, а сочетание сразу нескольких факторов риска.
- Давление. Спровоцировать отхождение плаценты может высокое кровяное давление. У половины женщин, переживших отслойку, была гипертония. Примерно у 10% отслойка произошла на фоне спонтанного скачка артериального давления в большую или меньшую сторону. Нередко кровяное давление начинает «скакать» при сильном стрессе, в угрожающей и неблагополучной психологической ситуации. Долгое лежание на спине приводит к нарушению давления в нижней полой вене, что также может привести к отсоединению плаценты от стенки матки.
- Повторная патология. Если у женщины раньше уже наблюдалась отслойка, вероятность, что она повторится, выше 70%.
- Многоплодная беременность и многодетность. Женщины, которые вынашивают двух или трех малышей, более подвержены патологии, чем женщины, которые вынашивают одного ребенка. Нередко отслойка фиксируется у женщин, которые рожали много и часто — стенки матки у них более дряблые и растянутые.
- Возраст беременной. У будущих мам старше 30 лет риски преждевременной в несколько раз выше, чем у женщин 18-28 лет. Если же будущей маме больше 35 лет, то довольно часто плацента у нее «обзаводится» дополнительной долькой, и именно эта долька отрывается в процессе родов, вызывая автоматическое отсоединение всего «детского места».
- Беременность после бесплодия, ЭКО. Если беременность наступает после длительного периода бесплодия, естественным путем или в результате вспомогательных репродуктивных методов, например, ЭКО, то вероятность отслойки плаценты повышается, риск оценивается примерно в 25%.
- Гестоз и токсикоз. На ранних сроках фактором риска считается выраженный, мучительный токсикоз. Рвота, тошнота, нарушения обмена веществ, перепады давления нередко приводят к отслоению в той или иной степени. На поздних сроках опасен гестоз.
- Особенности матки и сосудов. Некоторые аномалии строения главного женского репродуктивного органа, например, двурогая или седловидная матка, а также аномалии строения сосудов матки могут привести к привычному невынашиванию беременности из-за постоянных отслоек.
- Предлежание плаценты или низкая плацентация. Если по каким-то причинам плодное яйцо закрепилось в нижнем сегменте матки, и впоследствии хорион, а за ним и плацента не мигрировали выше, то отслойка становится основной угрозой такого состояния. Особенно опасно , когда детское место закрывает вход в цервикальный канал полностью или почти полностью.
- Нарушения гемостаза. У женщин с нарушениями свертываемости крови отслойка «детского места» при беременности и в родах возникает нередко. Обычно нарушения гемостаза сопровождаются и другими патологиями беременности.
- Проблемы родовой деятельности. Нередко опасное состояние возникает непосредственно в родах — из-за перепада давления, при быстрых, стремительных родах, после рождения первенца из двойни, при несвоевременном разрыве амниотических оболочек, а также при .
- Травма. К сожалению, это тоже нередкая причина тяжелого осложнения. Женщина может получить тупую травму живота, упасть на живот, попасть в ДТП и удариться животом. При такой травме отслоение «детского места» наступает примерно в 60% случаев.
- Вредные привычки. Если будущая мама не может расстаться с привычкой курить или принимать алкоголь и наркотики даже во время вынашивания своего малыша, то вероятность спонтанной внезапной отслойки повышается в десятки раз.
- Аутоиммунные процессы. Иммунитет беременной может начать вырабатывать специфические антитела к собственным тканям. Такое происходит при сильной аллергии, например, на лекарства или при неправильно проведенном переливании крови, а также при тяжелых системных недугах — красной волчанке, ревматизме.
- Заболевания мамы. С точки зрения вероятности отслойки опасны все хронические заболевания беременной, но наибольшие риски создают сахарный диабет, пиелонефрит, проблемы со щитовидной железой, а также ожирение женщины.
Если при постановке на учет, изучив анамнез женщины, доктор решит, что данная беременная относится к группе риска по возможному развитию отслойки, он будет более внимательно вести такую беременность. Женщине придется чаще посещать врача, сдавать анализы, делать УЗИ, также ей может быть рекомендовано профилактическое пребывание в дневном стационаре несколько раз за беременность.
Отслойка плаценты на ранних сроках беременности
Чаще встречающаяся отслойка плаценты именно на ранних сроках (первая половина второго триместра) имеет наиболее благоприятный прогноз. В этом периоде отслойка плаценты чаще вызывается угрозой прерывания беременности, когда находящиеся в тонусе маточные мышцы провоцируют отторжение тканей детского места, которое еще не совсем хорошо «держится» за маточную стенку. Как правило, отторгается незначительный участок плаценты, который впоследствии может восстановиться, потому что плацента продолжает формироваться и расти.
Клинически отмечаются:
— Неприятное чувство типа «ноет» или «тянет» в нижнем сегменте живота и пояснице, оно вызвано гипертонусом матки.
— Вагинальные кровянистые выделения, отличающиеся умеренным или незначительным количеством. Иногда гематома в месте отторжения детского места имеет небольшие размеры, кровотечение останавливается самопроизвольно, поэтому кровянистых выделений либо нет вовсе, либо они совсем скудные. По виду вытекающей из маточной полости крови можно косвенно определить время начала отслойки. Алый цвет крови указывает на «свежее» кровотечение, а темный цвет кровянистых выделений говорит о том, что кровь какое-то время находилась в маточной полости и начала сворачиваться.
Своевременная диагностика позволяет не только установить причину негативных симптомов, но и полностью ликвидировать угрозу для беременности. Как правило, для определения факта отслойки плаценты достаточно ультразвукового сканирования, при котором хорошо визуализируется гематома в зоне между плацентой и маткой (ретроплацентарная). Сканирование следует проводить как можно раньше. Частичная отслойка плаценты, особенно при краевом расположении отслоившегося участка, в процессе ультразвукового исследования видна не всегда, но ее наличие можно предположить по имеющемуся кровотечению.
Незначительная по площади отслойка плаценты в первом триместре может стать для беременной лишь неприятным эпизодом, если адекватная терапия начата вовремя.
С 12-ой по 27-ю неделю (второй триместр) беременности клиника отслойки плаценты меняется, становится более выраженной. К имеющимся симптомам присоединяется выраженный маточный тонус. Угроза гипоксии плода возрастает по мере увеличения срока беременности, так как плод растет и нуждается в большем количестве кислорода. Испытывая кислородный дефицит, плод начинает активно двигаться, чтобы ускорить кровоток и, соответственно, увеличить приток кислорода, поэтому шевеления плода становятся более интенсивными. В этот период общая ситуация зависит от срока гестации, так как плацента растет до середины 2-го триместра и может скомпенсировать потерю своей площади.
Профилактика
Профилактика преждевременной отслойке нормально расположенной плаценты складывается из предотвращения всех тех причин, которые приходит к отслойке. При приеме женщины на учет в женской консультации врач должен проанализировать не относится ли она к группе риска:
- Факторы, повышающие риск преждевременной отслойки плаценты:
- Большое количество абортов
- Рубцовые изменения на матке
- Воспалительные процессы шейки матки
В этом случае врач должен очень тщательно следить за женщиной, наблюдать за ней более часто и своевременно госпитализировать
Если появляются признаки гестоза необходимо провести госпитализацию женщины в отделение патологии беременности, где ей будет оказано соответствующее внимание
Почему происходит отслойка плаценты?
На данный момент выделяют целый ряд причин преждевременной отслойки плаценты при беременности или в родах:
- Высокое артериальное давление (гипертония) у матери считается одним из самых значимых факторов.
- К отслойке плаценты могут приводить внезапные колебания артериального давления, возникающие при нервно-психических воздействиях или стрессах. Кроме того, артериальное давление может меняться при сдавлении нижней полой вены беременной маткой. Это состояние может возникнуть при длительном нахождении в положении лежа на спине.
- Риск возникновения отслойки плаценты увеличивается, если такая же патология наблюдалась во время предыдущих беременностей.
- Частые или многоплодные роды – преждевременная отслойка плаценты достоверно чаще наблюдается у многажды рожавших женщин. Это связывается с дегенеративными изменениями в слизистых оболочках матки.
- Одним из предрасполагающих факторов отслойки плаценты считается переношенная беременность.
- Возраст беременной – с его увеличением растет и риск возникновения отслойки плаценты. Кроме того, у женщин в возрасте более 34 лет нередко наблюдается образование дополнительной дольки плаценты. Во время родов эта дополнительная долька нередко отрывается, что может повлечь за собой развитие отслойки всей плаценты.
- Шанс возникновения отслойки плаценты увеличивается, если в прошлом у беременной уже было рождение как минимум одного ребенка с помощью кесарева сечения.
- Риск отслойки плаценты возрастает, если зачатию предшествовал период бесплодия.
- Преэклампсия, гестозы и токсикозы, особенно в первом триместре беременности, являются одним из немаловажных факторов. Объясняется это тем, что гестоз проявляется повышением артериального давления, отеками, и появлением белка в моче. Кроме того, при гестозах, особенно при их тяжелых формах, в первую очередь страдают именно сосуды: они становятся ломкими и хрупкими.
- К отслойке плаценты могут приводить аномалии строения матки (двурогая или седловидная матка). Кроме того, важным фактором являются и аномалии сосудов, расположенных в глубине мышечного слоя матки, изменения сосудистых стенок, повышение их проницаемости, увеличение хрупкости и ломкости капилляров, вызванное потерей их эластичности, а также нарушения их проходимости для крови.
- Аномалии расположения и созревания непосредственно самой плаценты в процессе беременности также могут приводить к ее отторжению.
- Возможной причиной отслойки плаценты могут быть нарушения свертывающей системы крови, зачастую сопровождающие различные патологии беременности.
- Отслойку плаценты также могут вызывать патологии родовой деятельности. Например, быстрое падение давления в матке. Чаще это происходит при многоводии в момент вскрытия родового пузыря, и быстрого излития вод. Иногда это может быть вызвано рождением первого плода при многоплодии. Также данная патология может возникнуть при быстрых родах. Если пуповина короче обычного, или плодный пузырь вскрылся с опозданием, плацента тянется вниз неразорвавшимися плодными оболочками или короткой пуповиной, что и приводит к ее отслойке.
- К острому состоянию и возникновению отслойки плаценты может приводить тупая наружная травма живота, например, удар, падение на живот или же автодорожная авария.
- В развитии этой патологии принимают участие такие факторы, как табакокурение, употребление большого количества алкогольных напитков, а также кокаина. Ситуация еще более осложняется при развитии анемических состояний: малокровия, снижения числа эритроцитов, снижения гемоглобина.
- Отслойка плаценты может стать следствием аллергической реакции на медикаментозную терапию, на переливание белковых препаратов или компонентов крови. Изредка встречается аутоиммунная форма отслойки. При этом организм женщины вырабатывает антитела к собственным тканям, и отторгает их. Происходит это чаще при обширных системных заболеваниях, таких как ревматизм или системная красная волчанка.
- К отслойке плаценты может приводить сахарный диабет и иные наследственные и хронические заболевания, инфекционные воспаления (к примеру, пиелонефрит), опухолевые процессы, ожирение, заболевания щитовидной железы, патологии крови и кроветворной системы и т.д. Объясняется это тем, что течение всех этих заболеваний может изрядно осложняться и утяжеляться во время беременности, которая сама по себе является серьезным испытанием для женского организма.
Что это такое?
Отслойка плаценты считается нормальной только в том случае, если она происходит после родов, после того, как на свет появится ребенок. «Детское место», исчерпав свои ресурсы и ставшее ненужным, отторгается, рождается. В течение беременности сначала хорион, а затем и плацента, сформировавшаяся на его основе, питает и поддерживает малыша, снабжает его кислородом и всеми необходимыми для роста и развития веществами.
Рассчитать срок беременности
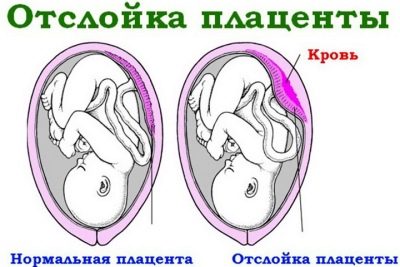
Преждевременной отслойкой называют частичное или полное отслоение плаценты от стенки матки с повреждением сосудов. Механизм развития отслойки до конца медицине непонятен, но процессы, которые следуют за таким отслоением очевидны — развивается кровотечение разной интенсивности, сопоставимой с размерами отслойки.
От состояния плаценты во многом зависит состояние и жизнеспособность малыша, его развитие. Плацента не только участвует в газообмене (поставляет крохе кислород и выводит углекислый газ), она также питает его, защищает и участвует в производстве многих гормонов, необходимых для благополучного вынашивания ребенка. «Детское место» обычно довольно плотно прилегает к стенке матки: сверху на него давят плод и воды, снизу — стенки матки. Именно это двойное давление и не дает плаценте прежде времени покинуть свое место.
Отслойка тяжелой степени, тотальная отслойка до рождения ребенка приводит к острой — малыш лишается кислорода, питательных веществ. В организме беременной нарушается гормональный фон. Если не будет оказана экстренная медицинская помощь, ребенок погибнет. Если малыш на момент отслойки сильно недоношен, он с большой долей вероятности также погибнет.
При краевой, частичной отслойке доставка кислорода полностью не прекратится, но будет недостаточной. Последствия для ребенка не заставят себя ждать: малыш недополучит питательных веществ, будет испытывать хроническую гипоксию, может замедлиться в развитии и росте. Состояние хронической гипоксии пагубно отражается на всех органах и системах ребенка, но в большей степени — на нервной системе и работе головного и спинного мозга, а также опорно-двигательного аппарата.
Для женщины отслойка опасна возникновением кровотечения. При длительном кровотечении наступает анемия, состояние будущей мамы существенно ухудшается. При обильном кровотечении, свойственном тотальной, большой по площади отслойке, возможна гибель женщины от массированной кровопотери. Даже небольшая отслойка плаценты, возникшая на разных сроках, создает огромные риски выкидыша или преждевременных родов.
Лечение отслойки плаценты
Лечение преждевременной отслойки нормально расположенной плаценты основано на выборе метода бережного и быстрого родоразрешения с одновременно проводимыми мероприятиями по борьбе с кровопотерей, шоком, восполнением факторов, повышающих свертываемость крови.
Акушерская тактика в выборе метода родоразрешения определяется временем отслойки (в зависимости от того, произошла она во время беременности или в родах), выраженностью кровотечения, состоянием матери и плода.
При частичной небольшой по площади непрогрессирующей преждевременной отслойке нормально расположенной плаценты во время беременности до 36 недель, если состояние беременной и плода не страдает, кровотечение незначительное, то беременность может продлеваться в условиях лечения в стационаре. Женщине назначаются постельный режим, токолитическая терапия (использование медикаментов, расслабляющих матку), спазмолитики (НО-ШПА. ПАПАВЕРИН, МЕТАЦИН, СЕРНОКИСЛАЯ МАГНЕЗИЯ), кровоостанавливающая терапия (ВИКАСОЛ, ДЕЦИНОН, АСКОРБИНОВАЯ КИСЛОТА), антианемическая терапия препаратами железа. В обязательном порядке проводится лабораторный контроль за свертывающей системой крови. При появлении повторных эпизодов кровянистых выделений, указывающих на прогрессирование отслойки, ставится вопрос о родоразрешении. При зрелых родовых путях (размягчение, укорочение шейки матки, проходимость цервикального канала) проводится искусственное вскрытие плодного пузыря с возможным ведением родов через естественные родовые пути. Чаще же ставится вопрос о родоразрешении путем операции кесарева сечения.
При доношенном сроке беременности и небольшой по площади отслойке плаценты сразу ставится вопрос о родоразрешении. При наличии зрелых родовых путей и в первом периоде родов проводится ранняя амниотомия (вскрытие плодного пузыря), что способствует снижению внутриматочного давления. Тем самым предотвращается дальнейшая отслойка плаценты.
Роды при отслойке плаценты ведутся под тщательным кардиомониторным наблюдением за состоянием плода и сократительной деятельностью матки. В случаях ухудшения состояния плода, усиления кровянистых выделений, появления повышенного тонуса матки между схватками, ухудшения состояния матери прибегают к операции кесарева сечения. При естественных родах и патологическом кровотечении сразу после рождения ребенка обязательно проводится ручное обследование полости матки, а в последовом и раннем послеродовом периоде — профилактика кровотечения препаратами, усиливающими сокращение матки (ОКСИТОЦИН, МЕТИЛЭРГОМЕТРИН, простагландины).
Появление маточного кровотечения после родоразрешения связано с нарушением свертывающей системы крови и нарушением сократительной способности матки. Поэтому проводится тщательное наблюдение за характером кровянистых выделений из половых путей — есть ли сгусток, как скоро он образуется.
Одновременно с родоразрешением (кесарево сечение или естественные роды) проводятся мероприятия по восстановлению кровопотери, борьба с шоком (поддержание функции сердечно-сосудистой, дыхательной систем, обезболивание и др.), анемией, восстановление нарушенной свертываемости крови: проводится переливание свежей донорской крови и ее препаратов (свежезамороженной плазмы, фибриногена, тромбоцитарной массы и др.), вливание растворов.
При преждевременной отслойке нормально расположенной плаценты чаще всего используют кесарево сечение. При выраженных клинических проявлениях преждевременной отслойки плаценты во время беременности и в первом периоде родов проводят срочное родоразрешение путем операция кесарева сечения независимо от срока беременности и состояния плода. При операции кесарева сечения после извлечения плода и плаценты полость матки освобождается от крови и сгустков, после чего тщательно осматриваются все ее стенки с целью уточнения состояния мышц матки. Если они пропитаны кровью, производится удаление матки, так как она является источником кровотечения. Если отслойка плаценты произошла во втором периоде родов и есть условия к быстрому окончанию родов через естественные родовые пути, роды заканчивают наложением акушерских щипцов или вакуум-экстракцией плода.
При появлении любых болей в животе, кровянистых выделений из половых путей во время беременности необходимо срочное обращение к врачу.
Диагностика отслойки
Отслоение плаценты, произошедшее в 1 триместре, чаще всего обходится без серьезных последствий
Именно поэтому важно во время диагностировать развитие патологии, а затем пройти адекватный курс лечения
Подтвердить, а иногда и обнаружить патологию помогает проведение ультразвукового исследования. Специалист в процессе осмотра может обнаружить ретроплацентарную гематому, а также и увидеть разрушения подплацентарных тканей. В отдельных случаях различаются даже сгустки крови.
Но в начале формирования патологии подобное образование может отсутствовать. В таком случае в основе диагностирования лежит метод исключения других вероятных заболеваний, имеющих схожую симптоматику. Производится она, опираясь на следующие показатели:
- гипертонус матки;
- открытое кровотечение или кровянистые выделения;
- нарушения в развитии ребенка.
Чтобы исключить другие возможные заболевания, врач во время гинекологического осмотра изучает шейку матки и влагалище. Это позволяет исключить такие причины кровотечения или мажущихся выделение, как повреждения половых органов, различные инфекции или опухоль. Следующим шагом станет назначение полного диагностического обследования, поскольку установить истинную причину отслойки возможно только после всестороннего изучения.
В домашних условиях
При появлении любых болезненных ощущений в области живота или начале кровотечения нельзя проводить лечебные мероприятия самостоятельно. Бесконтрольное употребление лекарственных препаратов может только усугубить проблему и ускорить необратимый процесс гибели плода.
В домашних условиях следует только выполнять рекомендации врача:
- Обеспечивать постельный режим.
- Избегать подъема тяжестей.
- Полноценно питаться.
- Насыщать организм витаминами.
- Осуществлять прием назначенных лекарственных препаратов.
Употребление отваров лекарственных трав без консультации с врачом строго противопоказано. Для установления полной клинической картины следует воздерживаться от приема препаратов до посещения врача и осмотра.
Симптомы отслойки на разных сроках беременности
Классической триадой симптомов преждевременной отслойки плаценты на любых сроках беременности считаются:
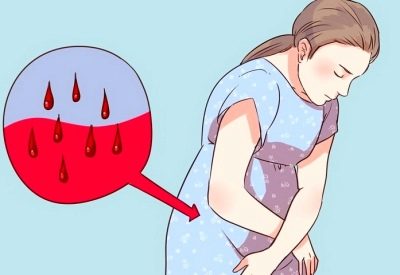
- кровотечение;
- боли в нижней части живота;
- нарушение сердцебиения плода.
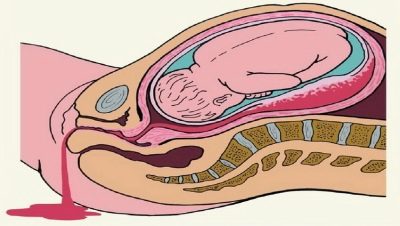
Кровотечение может быть внешним (из половых путей), внутренним или смешанным. Зависит от месторасположения отслойки и открытости внутреннего зева матки.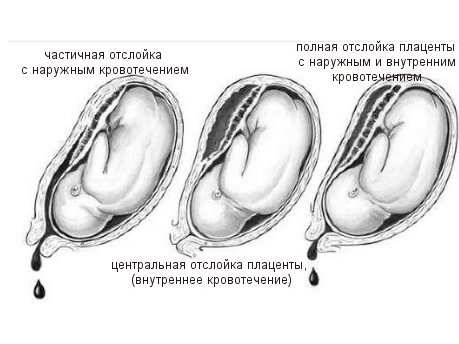
Кровотечение при отслойке плаценты может быть видимым или скрытым
Плацента при начавшейся отслойке напряжена, при её прощупывании есть болевые ощущения — чем больше площадь отслойки, тем сильнее боль. Она может быть как постоянной, так и приступообразной, отдавать в поясницу, бедро и промежность.
Нарушение сердечной деятельности плода вызвано уменьшением кровообмена между организмами матери и ребёнка. При отслойке более 1/4 площади плаценты у плода начинается кислородное голодание, отслойка более 1/2 части плаценты ведёт к внутриутробной гибели плода.
При появлении любого из указанных симптомов требуется срочно обратиться к гинекологу. Своевременно оказанная медицинская помощь может остановить начавшуюся отслойку плаценты и скорректировать её последствия.
Отслойка в первом триместре
Как правило, причиной отслойки плаценты на ранних сроках беременности является ретроплацентарная гематома. Кровотечение при таком типа отслойки обычно только внутренее, и при лёгкой стадии внешние симптомы отсутствуют, результаты отслойки видны только на УЗИ. При вовремя и правильно назначенной терапии угроза для матери и ребёнка отсутствует. В дальнейшем рост плаценты компенсирует потерянную при отслойке площадь и развитие плода не страдает.
Отслойка во втором триместре
Один из симптомов отслойки на этом сроке — резкое увеличение активности плода. При сокращении кровообмена поступление кислорода падает, что вынуждает ребёнка больше двигаться, чтобы усилить кровоток.
Чем меньше срок, при котором произошла отслойка, тем выше шансы на положительный исход, так как плацента продолжает расти примерно до середины второго триместра и может увеличением площади восполнить потери. Если же отслойка началась на шестом месяце, то встаёт вопрос об экстренном кесаревом сечении.
Отслойка в третьем триместре
Этот срок считается наиболее опасным при возникновении отслойки, так как площадь плаценты более не увеличивается, соответственно её компенсаторные возможности отсутствуют. Всё зависит от того, настолько велика площадь отслойки и увеличивается ли она — при не прогрессирующей частичной отслойке плаценты возможно доносить беременность до нужного срока под контролем врачей и при соответствующей терапии, если же её площадь растёт, то показано немедленное родоразрешение методом кесарева сечения.
Отслойка в родах
Обычно во время родов преждевременная отслойка плаценты происходит в случае многоплодной или многоводной беременности. В зависимости от этапа родов, врач назначает либо кесарево сечение (если ребёнок ещё не опустился в родовые пути или родовая деятельность по каким-либо причинам отсутствует), либо стимуляцию вплоть до накладывания щипков. Симптомы отслойки в родах:
- напряжённость в матке не исчезает даже между схватками;
- нарушается (учащается или замедляется) сердцебиение плода;
- в околоплодных водах присутствует кровь или меконий.
Лечение отслойки плаценты
По вполне понятным причинам, «вылечить» отслойку детского места невозможно. Тактика решения данной проблемы у беременных и рожениц отличается, но всегда опирается на такие важные диагностические критерии, как:
— Срок гестации. В ранние сроки, когда плацента все еще формируется, ее отслойка менее опасна, так как плацентарная площадка имеет сравнительно небольшой размер, и кровотечение, соответственно, незначительно.
— Степень отслойки и тяжесть процесса. Частичная, небольшая по площади отслойка без признаков прогрессирования позволяет выбрать более щадящую тактику.
— Тип маточного кровотечения (наружное, внутреннее либо смешанное). Наружное кровотечение в прогностическом отношении более благоприятно, так как кровь эвакуируется наружу, а не пропитывает плаценту и маточную стенку. При внутреннем кровотечении кровь организуется в ретроплацентарную гематому, которая по мере увеличения продолжает отслаивать детское место и усугублять клиническую картину.
— Показатели состояния плода (степень выраженности гипоксии). Иногда состояние плода не согласуется с клинической ситуацией, когда при, казалось бы, умеренном кровотечении он начинает страдать от нехватки кислорода. Чаще такая ситуация наблюдается при беременностях на фоне гестозов или заболеваний матери, когда компенсаторные возможности плода недостаточно развиты.
— Насколько подготовлены родовые пути, если отслойка плаценты случилась уже в родах. Зрелые, готовые «провести» ребенка, родовые пути (размягченная и кукророченная шейка, проходимый цервикальный канал) позволяют индуцировать самостоятельные роды посредством вскрытия плодного пузыря.
— Лабораторные показатели гемостаза матери (свертывающаяся система). При первых признаках нарушения свертывания крови ситуацию классифицируют как опасную.
В выборе лечебной методики решающая роль чаще принадлежит сочетанию перечисленных факторов, а не какой-то один из них.
Следует отметить, что в «лечении» отслойки принимает участие и сама беременная, то есть ее организм, который пытается скомпенсировать отслойку за счет внутренних возможностей. Помимо этого, здоровая маточная стенка способна «удержать» плаценту даже при начавшейся отслойке, остановив процесс в самом начале. Именно поэтому у здоровых женщин с нормально протекающей беременностью редко диагностируются случаи тяжелого течения отслойки плаценты.
Все проводимые в этой ситуации мероприятия у беременных имеют только два варианта:
1. Беременность сохраняют, а процесс отслоения плаценты останавливают.
2. Беременность прерывают согласно экстренной ситуации, угрожающей всем участникам патологического процесса.
Так, при удовлетворительных показателях состояния беременной на сроках, не превышающих 34 – 36 недель, в отсутствии признаков любого продолжающегося кровотечения на фоне отслойки нормально расположенной плаценты легкой степени, беременность пытаются сохранить. Беременная находится под динамичным наблюдением в стационаре с обязательным контролем состояния плода и ее самой с помощью ультразвукового контроля, допплерометрии и КТГ. Медикаментозная терапия состоит из препаратов, снимающий чрезмерный маточный тонус, улучшающих микроциркуляцию, витаминов, противоанемических и успокаивающих средств. При первых признаках продолжающейся отслойки тактику меняют на более агрессивную – беременность прерывают.
Если у беременной или роженицы диагностируется выраженная симптоматика преждевременной отслойки второй/третьей степени, вне зависимости от состояния плода и срока гестации, беременность необходимо прервать.
Если кровотечение не прекращается даже после кесарева сечения, приходиться удалять матку или лигировать подвздошную артерию.
Прогноз при отслойке плаценты зависит не только от степени тяжести клинической картины, важно также, насколько вовремя была оказана квалифицированная помощь. Достоверно спрогнозировать исход при отслойке плаценты невозможно, так как в любой момент может начаться прогрессирование процесса, и легкая степень заболевания за считанные минуты перейдет в тяжелое состояние
Нередко пережившие эпизод отслойки нормально расположенной плаценты спрашивают, какова вероятность повторения данной ситуации в последующих родах. К сожалению, рецидивы отслойки детского места возникают нередко, и их вероятность возрастает с каждой последующей беременностью.