Болезнь шегрена и синдром шегрена
Содержание:
Вопросы пользователей (13)
-
Геннадий
2017-12-29 16:35:46Можно ли у вас получить консультацию при болезни Шегоега -
Гульюзум
2017-12-04 04:38:42Диагноз «Болезнь Шегрена» поставлен в 2012 году , с тех пор без перерыва пью преднизалон , правда. с 10 мг перешла на 5 мг в день(самостоятельно-очень уж от него мне плохо было).
Вопрос такой: … -
Ксения
2017-09-12 16:41:33Диагноз болезнь Шегрена подтвержден по биопсии, все анализы крови — в норме, но состояние кошмарное, как будто завтра умирать, слабость, боли. Врач пока не назначает никаких препаратов, так как по… -
СВЕТЛАНА
2017-06-23 02:44:25Здравствуйте!У меня такой вопрос:может ли при болезни Шегрена 2 стадии болеть позвоночник.Проходила лечение,сейчас болезнь в стадии ремиссии,но так и нет слюнных выделений,зато скудные слезные… -
6336
2017-05-15 17:34:12Здравствуйте!Обращаюсь от имени жены К. Тамары Борисовны!Определен диагноз «Синдром Шегрена,в какой клинике у нас в городе можно получить лечение? -
Галия
2017-03-07 15:18:42Здравствуйте! Очень внимательный врач-кардиолог сделал предположение о болезни Шегрена. Для исключения диагнога предложил сделать в платной лаборатории ( в п-ке его не делают) анализ, название… -
Евгений
2016-12-22 10:07:26У матери болезнь шегрена. В больнице лежит регулярно. В последнее время кашель стал настолько сильным что практически невозможно вздохнуть, он вообще не прекращается ни днем ни ночью. Бромгексин не… -
Раиса
2016-12-22 00:40:41Мне 60 лет,в июне этого года* посетил* геморагический инсульт, а с августа стала густой слюна постепенно ее становится меньше и сильная сухость во рту.в глазах. в носу. в горле. Что это -… -
Евгения
2016-12-12 20:29:30Как смягчить эту ужасную сухость ,особенно в горле,просто задыхаюсь?У меня синдром Шегрена,у врачей наблюдаюсь -
валентина
2016-11-28 19:22:57сдала анализ крови — RF — 70. CPБ — 5.7, ALP-DEA — 269. К какому нормальному специалисту можно обратиться для лечения в Калининграде? -
татьяна
2016-09-05 18:33:527 лет назад. у меня была операция.вырезали матку и половина яичника.через 2 месяца сдала анализ крови. оказалась повышенная СОЭ. 25.потом 34.сейчас уже 40 .прошла всех врачей.Каждый говорит это не… -
Олеся
2016-03-30 17:18:08Здравствуйте,мне 37 лет,у меня несколько симптомов этой болезни,к какому врачу мне идти,чтобы назначил все необходимые обследования? -
Надежда
2015-02-08 00:50:22Мне 57 лет, но жить очень хочется. В 2010 году операция — мастэктомия слева, лучевая терапия, гармонотерапия. Уже около 10 лет СОЭ от 25 до 45. Около трех лет назад диагностировали синдром Шегрена…
Синдром Шегрена – что это за болезнь?
На комплекс симптомов сухого синдрома впервые внимание обратил шведский врач-офтальмолог Шегрен чуть меньше ста лет назад. Он обнаружил у большого количества своих пациентов, которые приходили к нему с жалобами на сухость в глазах, пару других одинаковых симптомов: хроническое воспаление суставов и ксеростомию – сухость слизистой ротовой полости
Наблюдение заинтересовало и других докторов, ученых. Выяснилось, что это патология распространенная и для борьбы с нею требуется специфическое лечение.
Синдром Шегрена — что это такое? Эта хроническая аутоиммунная болезнь появляется на фоне сбоев в работе иммунной системы. Организм отдельные собственные клетки принимает за чужеродные и начинает активно вырабатывать к ним антитела. На фоне этого развивается воспалительный процесс, который приводит к снижению функции желез внешней секреции – как правило, слюнных и слезных.
Причины развития
Причины возникновения синдрома Шегрена пока до конца не установлены. Среди наиболее вероятных является теория о патологической реакции иммунной системы организма. Такая реакция развивается в ответ на повреждение клеток внешних желез ретровирусом, в частности это – вирус Эпштейн-Барр, VI вирус герпеса, цитомегаловирус, вирус иммунодефицита человека. Несмотря на значительное сходство иммунологических нарушений с изменениями в организме, пораженном вирусом, прямых доказательств роли вируса, как причины развития патологии, не получено.
Таким образом, предполагают, что в механизме развития и возникновения патологии важное значение имеет сочетание множества факторов:
- стрессовой реакции организма, которая возникает вследствие иммунного ответа;
- иммунная регуляция с участием половых гормонов, о чем говорит редкая заболеваемость среди лиц до 20 лет, при этом среди детей чаще всего болеют девочки;
- иммунный контроль с помощью Т-лимфоцитов;
- вирусный;
- генетический.
Есть два типа синдрома Шегрена: первичный — симптомы болезни являются первыми проявлениями ее, и вторичный, когда симптоматика проявляется у пациентов, страдающих иными ревматическими заболеваниями, такими как склеродермия, ревматоидный артрит или системная красная волчанка. Первичный и вторичный варианты синдрома встречаются примерно с одинаковой частотой. Это иногда затрудняет точную постановку диагноза. Синдром Шегрена достаточно распространен: в Великобритании, например, насчитывается около полумиллиона больных. Наиболее часто поражаются женщины в возрасте от 40 до 60 лет, тогда как только один пациент из 13 – мужчина.
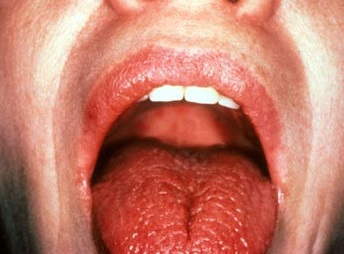
Симптомы
В медицинской практике проявления делятся на внежелезистые и железистые. Последние обусловлены поражением секретирующих желез, что проявляется в снижении их функции. Выделяют следующие основные симптомы болезни:
- Поражение глаз. Снижается секреция слезной жидкости, человек жалуется на «песок в глазах», чувство жжения, «царапины». Проявляется конъюнктивит, зуд век, скопления белого вязкого выделения в уголках. Далее проявляется сужение глазных щелей, светобоязнь, снижение остроты зрения. Редко наблюдается увеличение слезных желез при синдроме Шегрена.
- Поражение слюнных желез является обязательным, постоянным симптомом болезни. Развивается хроническое воспаление, характерно увеличение органа и сухость во рту. Еще до появления этого признака отмечается часть симптомов: заеды, сухость красной каймы губ, увеличение ближайших лимфатических узлов, стоматит, множественный кариес зубов.
- У 30% пациентов наблюдается постепенный рост околоушных желез, что приводит к характерному изменению овала лица. В литературе этот признак описывают как «мордочка бурундука» или «мордочка хомяка».
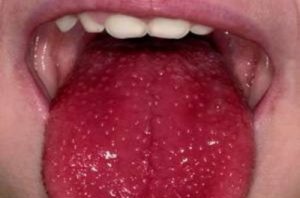
- На первых стадиях развития болезни сухость во рту характерна только при волнении, физической нагрузке. На поздних стадиях этот симптом становится постоянным, появляется необходимость увлажнять рот во время разговора, запивать водой сухую пищу. Слизистая приобретает ярко-розовый цвет, легко травмируется. Становится мало свободной слюны, она вязка и пенистая, а язык сухой. На губах появляются корочки, признаки воспаления, иногда присоединяется вторичная инфекция (грибковая или вирусная).
- Резкая сухость рта характерна для поздней стадии, говорить становится невозможно, не получается проглотить пищу, не запив ее водой. На губах появляются трещинки, они сухие, на оболочке полости рта наблюдаются явления ороговения, язык складчатый, свободной слюны нет совсем.
- Сухость носоглотки. Образуются сухие корки в носу, при развитии в слуховых трубах может привести к развитию отита или временной глухоте. Этот же симптом становится причиной осиплости голоса.
- Распространенным осложнением становится вторичная инфекция: рецидивирующие трахеобронхиты, синуситы, пневмонии.
- У трети пациентов наблюдается поражение желез наружных половых органов. Слизистая влагалища становится сухой, покрасневшей, пациенток мучают зуд и жгучие боли.
- Распространенным признаком болезни становится сухость кожи, сниженное потоотделение.
- Нарушение глотания. Связано с сухостью слизистых, многие пациенты по этой причине страдают от атрофического гастрита с выраженной секреторной недостаточностью. Проявляется отрыжка воздухом, дискомфорт в подложечной области, снижение аппетита, тошнота. Существует взаимосвязь между угнетением секреторной функции желудка и степенью сухости.
- У большинства пациентов наблюдается поражение печени (гепатит), желчных путей (холецистит). Жалуются больные на горечь во рту, боли в правом подреберье, плохую переносимость жирной пищи, тошноту.
- При поражении поджелудочной железы (панкреатит) появляется нарушение пищеварения, боль.
Внежелезистые симптомы синдрома Шегрена разнообразны, имеют системный характер. Среди распространенных проявлений выделяют следующие:
- Небольшая скованность и боль в суставах по утрам, признаки воспаления мышц (незначительный рост уровня креатинофосфокиназы в крови, умеренная мышечная слабость, боли в мышцах) отмечается у 5-10% пациентов.
- Увеличение шейных, подчелюстных, надключичных и затылочных лимфатических узлов. Иногда сопровождается увеличением печени.
- Разнообразные поражения дыхательных путей отмечается у половины больных. Царапание, першение, сухость в горле, одышка и сухой кашель.
- Поражение сосудов. На коже голеней появляются мелкоточечные кровянистые высыпания, со временем они могут продолжить свое распространение на бедра, живот и ягодицы. Сопровождается сыпь болезненным жжением, зудом, повышением в местах поражения температуры кожи.
- У трети больных наблюдается неврит тройничного или лицевого нерва, нарушение чувствительности по типу «перчаток» или «носков».
- Аллергические реакции. У 35% больных отмечается негативный эффект от приема сульфаниламидов, антибиотиков, препаратов группы В, новокаина, химических средств, пищевых продуктов.
Определение
Синдром Шегрена – это болезнь, которая характеризуется поражением желез внешней секреции – слезных, слюнных, что приводит к развитию патологических состояний и симптомов. Заболевание преимущественно распространено среди женщин в возрасте 30-50 лет. Болезнь Шегрена – это такая патология, которая затрагивает эпителиальные ткани, что провоцирует дисфункцию желез внешней секреции, состоящих из клеток миоэпителия.
У больных развиваются нарушения – паренхиматозный сиаладенит (воспаление слюнных желез), проявляющееся ксеростомией (ощущение чрезмерной сухости во рту из-за недостатка слюны) и кератоконъюнктивит (воспаление конъюнктивы и роговой оболочки глаза – роговицы), коррелирующий с гиполакримией (недостаточность секреции слезных желез, приводящая к дефициту слез).
При сиаладените в слюнных протоках нередко образуются камни, что приводит к обструкции (непроходимости) выводящих путей. Синдром Шегрена рассматривается в МКБ-10 под кодом «M35.0». Болезнь Шегрена представлена в МКБ-10 в разделе под названием «Сухой синдром».
Болезнь Шегрена диагностируется приблизительно у 25% пациентов с патологиями соединительной ткани хронического течения, чаще обусловленного системными заболеваниями, к примеру, ревматоидным артритом. Синдром Шегрена выявляется у 75% больных с патологиями печени, коррелирующим с аутоиммунным заболеванием (гепатит аутоиммунного генеза, билиарный цирроз). Реже синдром встречается при других хронических аутоиммунных нарушениях.
Лечение болезни Шегрена
Основное место в лечении болезни Шегрена принадлежит гормонам и цитостатическим иммунодепрессантам (хлорбутин, циклофосфамид).
В начальной стадии заболевания при отсутствии признаков системных проявлений и умеренных нарушениях лабораторных показателей целесообразно длительное лечение преднизолоном в малых дозах (5–10 мг/день).
В выраженной и поздней стадиях болезни Шегрена при отсутствии признаков системных проявлений необходимо назначение преднизолона (5–10 мг/день) и хлорбутина (2–4 мг/день) с последующим длительным, в течение нескольких лет, приемом поддерживающих доз преднизолона (5 мг/день) и хлорбутина (6–14 мг/неделю).
Такая схема может быть использована для лечения больных и в начальных стадиях заболевания при наличии выраженных нарушений лабораторных показателей активности процесса, а также криоглобулинемии без четких признаков системных проявлений.
Пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг 6-метилпреднизолона внутривенно ежедневно в течение трех дней подряд и однократное внутривенное введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30–40 мг/день) и цитостатиков (хлорбутин 4-6 мг/день или циклофосфамид 200 мг внутримышечно 1–2 раза в неделю) при отсутствии воздействия на печень является наиболее эффективным методом лечения больных с тяжелыми системными проявлениями болезни Шегрена, как правило, хорошо переносится больными и позволяет избежать многих осложнений, связанных с длительным приемом высоких доз преднизолона и цитостатиков.
Экстракорпоральные методы лечения (гемосорбция, криоадсорбция, плазмаферез, двойная фильтрация плазмы) в комбинации с пульс-терапией наиболее эффективны при лечении больных болезнью Шегрена с язвенно-некротическим васкулитом, гломерулонефритом, полиневритом, миелополирадикулоневритом, цереброваскулитом, обусловленными криоглобулинемией.
Местная терапия при поражении глаз направлена на устранение сухости, предотвращение вторичной инфекции. Сухость глаз является показанием к назначению искусственных слез. Частота применения препаратов зависит от тяжести поражения органа зрения и колеблется от 3 до 10 раз в сутки.
С целью защиты роговицы применяются лечебные мягкие контактные линзы. Для профилактики вторичной инфекции используют растворы фурацилина (в разведении 1:5000), 0,25% раствор левомицетина, ципрофлоксацина и др.
Терапия хронического воспаления слюнных желез направлена на преодоление сухости, укрепление стенок протоков слюнных желез, профилактику обострений, улучшение восстановления эпителия слизистой оболочки полости рта и борьбу со вторичной инфекцией.
С целью нормализации питания и секреции слюнных желез используют новокаиновые блокады. В случаях обострения хронического паротита (и для профилактики его рецидивов) применяют аппликации 10–30% раствора димексида. В случаях развития гнойного паротита в протоки слюнных желез вводят антибиотики и местно назначают противогрибковые препараты (нистатин, леворин, нистатиновую мазь). Для уменьшения проницаемости протоков внутривенно или внутримышечно вводят препараты кальция.
Ускорить заживление слизистой оболочки полости рта и красной каймы губ при возникновении эрозий и трещин удается с помощью масел шиповника и облепихи, солкосериловой и метилурациловой мазей, а также путем обработки слизистой оболочки рта препаратом ЭНКАД (активные дериваты нуклеиновых кислот). Антибактериальными свойствами обладает также декаминовая карамель.
При сухости слизистой оболочки носа применяют частые аппликации изотонического раствора натрия хлорида (с помощью турунд).
Сухость влагалища уменьшается при использовании калиево-йодистого желе.
При сухости трахеи и бронхов рекомендуется длительный прием бромгексина (8–16 мг 3 раза в сутки в течение 2–3 месяцев).
При наличии признаков хронического гастрита с секреторной недостаточностью в течение длительного времени проводят заместительную терапию (соляная кислота, натуральный желудочный сок, пепсидил).
Недостаточность поджелудочной железы требует приема ферментов: панзинорма, креона, фестала курсами по 2–3 месяца или постоянно, проводится также лечение солкосерилом (по 2 мл внутримышечно 2 раза в день в течение 15–30 дней).
Лечение
Специфическое лечение синдрома Шегрена в настоящее время не разработано. Больным проводят симптоматическую и поддерживающую терапию.
- «Офтагель», «Слеза натуральная», «Систейн», «Видисик» и прочие глазные капли применяют для уменьшения симптомов ксерофтальмии.
- «Пилокарпин» – препарат, способствующий оттоку слюны и предназначенный для борьбы с ксеростомией. Больным рекомендуют пить много жидкости мелкими глотками или жевать резинку, стимулирующую слюноотделение.
- В нос закапывают физраствор, орошают слизистую «Аквамарисом», «Аквалором».
- Лубриканты позволяют устранить сухость во влагалище.
- НПВС применяют для лечения мышечно-скелетных симптомов.
- Кортикостероиды «Преднизолон», «Бетаметазон», иммуносупрессоры «Метотрексат», «Циклофосфан» и иммуноглобулины помогают больным с тяжелыми осложнениями.
- Аппликации «Димексида» с «Гидрокортизоном» или «Гепарином» на область желез помогают справиться с их воспалением.
- Дополнительно больным назначают ингибиторы протеаз «Контрикал», «Трасилол», прямые антикоагулянты «Гепарин», ангиопротектооры «Солкосерил», «Вазапростан», иммуномодуляторы «Спленин».
- Предупредить проявление сухости бронхов позволяет прием отхаркивающих средств – «Бромгексин».
- При присоединении бактериальной инфекции назначают антибиотики широкого спектра.
- Ферментные препараты применяют при пищеварительной дисфункции.
- Витаминотерапия предназначена для общего укрепления организма.
- Масла облепихи и шиповника, метилурациловая и солкосериловая мази смягчают пораженные слизистые и стимулируют процессы регенерации.
- Для полоскания рта применяют отвары шалфея, коры дуба, ромашки, подорожника. Сухую кожу смазывают питательными кремами с добавлением эфирных масел: розы, лаванды, апельсина, кокоса, льна.
В запущенных случаях проводят экстракорпоральное лечение – плазмаферез, гемосорбцию, ультрафильтрацию плазмы.
Отсутствие своевременного и правильного лечения может стать причиной инвалидизации больных. Адекватная терапия, назначенная специалистом-ревматологом, останавливает дальнейшее развитие патологии, предотвращает тяжелые осложнения и сохраняет трудоспособность.
Симптомы и диагностика патологии
При таком патологическом состоянии, как синдром Шегрена, симптомы заболевания нарастают постепенно. Клиническая картина данного заболевания состоит из нескольких комплексов симптомов. При нарушении работы слезных желез появляются следующие проявления:
- ощущение песка в глазах;
- жжение;
- зуд в области век;
- конъюнктивит;
- снижение остроты зрения;
- светобоязнь;
- сужение глазных щелей.
Поражение слюнных желез, наблюдающееся на фоне данного патологического состояния, приводит к сухости во рту, обезвоживании губ. Из-за нарушения выработки слюны может возникать кариес зубов, трещины, стоматит и увеличение региональных лимфоузлов. Постепенно выработка слюны прекращается полностью. У пациентов появляются проблемы с глотанием. Пищу нужно тщательно пережевывать и запивать водой.
По мере прогрессирования болезни Шегрена симптомы могут усугубляться. Возникает патологическая сухость слизистой носоглотки. Пациенты нередко жалуются на снижение потоотделения и повышение сухости кожи. У женщин поражение желез слизистой влагалища приводит к появлению излишней сухости этой области, зуда и болей.
У людей, страдающих этой патологией, часто наблюдаются нарушения работы печени и желчных путей, выраженные гепатитом и холециститом. Кроме того, возможно нарушение работы поджелудочной железы и развитие панкреатита. Часто появляются боли и скованность в суставах по утрам.
При наличии у пациента симптомов, указывающих на наличие этого патологического состояния, его направляют на консультацию к дерматологу и эндокринологу. Помимо сбора анамнеза и внешнего осмотра, специалисты назначают проведение следующих исследований:
- общий и биохимический анализы крови;
- иммунологические исследования;
- сиалография;
- УЗИ слюнных желез;
- МРТ;
- ЭХО-КГ и т. д.
Часто назначается проведение биопсии тканей слюнных желез и дальнейшее гистологическое исследование полученных образцов.
Как диагностируется синдром Шегрена?
Поскольку симптомы синдрома Шегрена могут быть вызваны многими различными расстройствами, синдром часто диагностируется неправильно или вообще не диагностируется.
- Чтобы правильно определить причину ваших симптомов, ваш лечащий врач задаст вам много подробных вопросов о ваших симптомах, вашей истории болезни и хирургии, вашей семейной истории, лекарствах и добавках, которые вы принимаете, а также ваших привычках и образе жизни.
- Тщательный медицинский осмотр попытается определить, связаны ли ваши симптомы с синдромом Шегрена или с другим расстройством и вовлечены ли внутренние органы.
Лабораторные тесты: нет ни одного лабораторного теста, который мог бы подтвердить диагноз синдрома Шегрена. Тестирование будет сосредоточено на выявлении основных заболеваний, таких как ревматоидный артрит. Эти тесты также могут быть использованы для выявления вовлеченности различных систем организма и более серьезных осложнений. Ваш лечащий врач может направить вас к ревматологу, который специализируется на синдроме Шегрена и связанных с ним расстройствах.
- Общее количество клеток крови (CBC): количество клеток крови чаще всего нормальное, но уровень гемоглобина может быть низким (анемия). Низкое количество тромбоцитов или лейкоцитов может указывать на волчанку.
- Химический анализ крови поможет выявить нарушения со стороны печени, почек или электролитов.
- Сывороточный протеиновый электрофорез
- Ревматоидный фактор (RF): тест на ревматоидный фактор, который не специфичен для ревматоидного артрита, является положительным у 80-90% людей с синдромом Шегрена. Это также положительно у некоторых людей с другими аутоиммунными расстройствами.
- Антиядерные антитела (АНА): АНА присутствуют у многих пациентов с аутоиммунными нарушениями, такими как системная красная волчанка или синдром Шегрена. В то время как многие антитела могут вызывать положительный тест ANA, некоторые из них распространены у людей с синдромом Шегрена; их иногда называют антителами Шегрена, анти-Ro / SS-A и анти-La / SS-B. Результаты анализов ANA положительны примерно у 50-75% людей с синдромом Шегрена. Отсутствие этих антител не исключает заболевания.
- Гормон, стимулирующий щитовидную железу: Люди с синдромом Шегрена чаще страдают аутоиммунным гипотиреозом, чем население в целом.
- Антитела к гепатиту С
- Антитела к вирусу иммунодефицита человека (ВИЧ)
- Антитела к вирусу Т-клеточного лейкоза человека (HTLV-1)
Тесты слюнных желез: можно провести несколько тестов, чтобы определить причину сухости во рту.
- Биопсия: это единственный наиболее точный тест для подтверждения диагноза синдрома Шегрена. Ткань обычно удаляется через крошечный разрез на внутренней губе. Ткань подвергается испытаниям и осматривается под микроскопом патологом (специалистом по диагностике заболеваний путем изучения тканей). Патологоанатом ищет инфильтрацию лимфоцитами.
- Сиалография: это вид рентгенографии, который использует контрастное вещество для выделения деталей околоушных желез и остальной части слюнной системы. Это особенно полезно для обнаружения препятствий или сужения слюнных протоков.
- Сцинтиграфия слюны: В этом тесте используется радиоактивный индикатор для измерения выработки слюны.
- Поток околоушной железы (сиалометрия): этот тест измеряет фактическое количество слюны, произведенной за определенный период времени.
- Ультразвуковая и магнитно-резонансная томография (МРТ) для оценки массы
Глазные тесты: Если у вас сухие глаза, вы, вероятно, будете направлены к офтальмологу (специалисту по глазным расстройствам). Этот врач может провести различные тесты, чтобы определить причину ваших симптомов и наличие повреждений ваших глаз.
- Тест Ширмера. Этот простой тест измеряет образование слез с помощью полоски фильтровальной бумаги, помещенной на нижнее веко на пять минут.
- Окрашивание розовой бенгальской лампой / исследование с использованием щелевой лампы: если у вас сухие глаза, вас, вероятно, направят к офтальмологу (специалисту по глазным заболеваниям). Этот врач может провести различные тесты, чтобы определить причину ваших симптомов и наличие повреждений ваших глаз.
Другие тесты: Некоторые симптомы или результаты лабораторных исследований могут вызвать биопсию других тканей, таких как почка, кишечник, легкие или лимфатические узлы.
Общая информация о болезни
Синдром Шегрена — это расстройство иммунной системы (защитной системы организма от инфекции). Белые кровяные клетки (эритроциты) атакуют слезные и слюнные железы, что уменьшает количество выделяемой слюны и слез у больного. Это вызывает сухость во рту и глаз, а также другие сопутствующие симптомы.
У женщин (которые чаще всего страдают) также затрагиваются железы, отвечающие за влажность влагалища, что приводит к сухости влагалища.
Синдром Шегрена — аутоиммунное заболевание.
Иммунная система обычно помогает защищать организм от инфекций и болезней, создавая клетки, называемые антителами. Антитела атакуют бактерии и вирусы, помогая предотвратить заболевания.
Аутоиммунное расстройство заставляет иммунную систему работать неправильно. Вместо того чтобы атаковать чужеродные клетки, например, бактерии, антитела начинают атаковать здоровые клетки и ткани организма.
В случае синдрома Шегрена атакам подвергаются слезные и слюнные железы.
Другие аутоиммунные заболевания включают:
- ревматоидный артрит (приводит к боли и опуханию суставов);
- волчанка (приводит к боли в суставах, усталости и кожной сыпи);
- Синдром Хьюза-Стовина (когда атакам со стороны иммунитета подвергаются белки и жиры в крови, приводя к образованию тромбов).
Заболевание классифицируется как:
- первичный синдром Шегрена, когда состояние развивается самостоятельно, а не в результате другой болезни;
- вторичный синдром Шегрена, когда состояние развивается в сочетании с другим аутоиммунным расстройством, например, красной волчанкой или ревматоидным артритом.
Причина синдрома Шегрена остается неизвестной, но ученные предполагают, что состояние вызвано сочетанием генетических, экологических и, возможно, гормональных факторов.
Лекарств от заболевания нет, однако есть ряд методов, помогающих контролировать симптомы и признаки. К ним относятся глазные капли и лекарства для стимулирования производства слюны.
Осложнения синдрома Шегрена включают разрушение зубов, неходжкинскую лимфому и повреждение глаз при язвах роговицы.
Ранняя диагностика и лечение могут снизить риск осложнений и улучшить качество жизни больных. Однако заболевание зачастую не диагностируется, так как симптомы являются обычными для многих других расстройств.