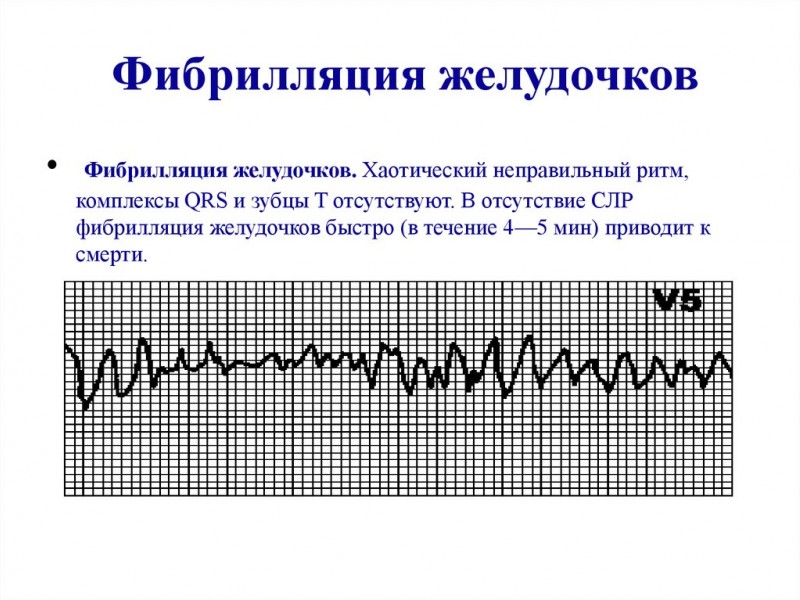
Рча при синдроме wpw
Содержание:
Лечение
В случае если регистрируется феномен ВПВ, то медикаментозного лечения не требуется, так как явно беспокоящих симптомов не проявляется. Достаточно вести здоровый образ жизни, заниматься спортом (обязательно, который не перегружает организм физически!), соблюдать правильное питание и наблюдаться один раз в год у кардиолога.
При диагностировании ВПВ-синдрома, необходимо применять медикаментозное, или оперативное лечение.
К наиболее часто назначаемым лекарственным препаратам относят:
- Антиаритмические медикаменты (Пропафенон, Пропанорм). Является очень эффективным препаратом для утоления приступов, которые повлек ВПВ-синдром. Принимается в виде таблеток. Но запрещается прием при: недостаточности сердца, возраста менее восемнадцати лет, блокаде в проводящей системе сердца инфаркте сердечной мышцы, и очень низком артериальном давлении;
- Адреноблокаторы (Пропранолол, Анаприлин, Обзидан). Препараты помогают успокоить рецепторы, расположенные в сердце, вследствиие чего уменьшается частота сокращений сердца. Эффективность указанных препаратов достигается в 60 процентах случаев. Запрещается принимать при бронхиальной астме и упадке артериального давления;
- Прокаинамид. Данный лекарственный препарат является наиболее эффективным при ВПВ-синдроме. Вводиться в организм внутривенным методом и очень медленно (на протяжении 8-10 минут), параллельно контролируется артериальное давление и частота сердцебиения на кардиограмме. Вводить препарат можно только в горизонтальном положении. Эффективность препарата достигается в восьмидесяти процентах случаев.
Запрещено принимать при ВПВ-синдроме следующие препараты:
- Ингибиторы АПФ (Аденозин и т.д.). Любые препараты этой группы, по статистике, в двенадцати процентах случаев провоцируют беспорядочные сокращения сердца;
- Блокаторы кальциевых каналов (Верапамил, Дилтиазем, Изоптин). Улучшают проводимость нервного возбуждения, что может повлечь беспорядочные сокращения и трепетание предсердий, которые являются очень опасными для здоровья.
К ним относят:
Дефибрилляция. Данный метод восстановления применяют только в особо тяжелых случаях сбоев ритма, что угрожают жизни пациента: беспорядочные сокращения желудочков и предсердий, при которых сердце не может самостоятельно перекачивать кровь.
Чреспищеводная электрокардиостимуляция (ЧПЭС). Применяется не только для диагностирования, но и для восстановления сердечного ритма. При таком методе, электрод вводят в пищевод, который проникает на уровень максимальной близости к правому предсердию.
Возможно введение электрода через носовую полость, что не вызывает рвотного рефлекса, как при введении через рот. Через электрод подается ток, который навязывает нужные ритмы сокращения сердца.
При проведении лечения данным методом, рядом всегда имеют дефибриллятор, на случай осложнений.
Лечение назначается в более тяжелых случаях, и исключительно под наблюдением лечащего врача.
Какие оперативные методы существуют?
В случае угрозы жизни пациента, применяется оперативное вмешательство, которое является радикальным, и показатель эффективности составляет до девяноста пяти процентов. После операции, приступы тахикардии навсегда покидают пациента.
Оперирование проводится для пациентов:
- С продолжительными приступами, которые слабо поддаются медикаментозному лечению;
- Часто страдающие от приступов пациенты;
- В случае семейной формы ВПВ-синдрома;
- Оперирование необходимо людям, чья работа может поставить под угрозу жизни многих людей.
При подготовке к операции, проводя аппаратные обследования для определения месторасположения патологических дополнительных очагов, которые вызывают отклонения ритма.
Операция проводиться по следующему алгоритму:
- Применяется местная анестезия;
- Через бедренную вену вводится катетер;
- Контролируя картинку на рентгене, врач подводит этот катетер к полости сердца, добираясь до нужного очага;
- На электрод подается радиоизлучения, которое прожигает патологические очаги;
- Возможно также замораживание пучков Кента, при помощи передачи на катетер азота;
- После устранения очагов, катетер выводят обратно;
- В девяносто пяти процентах случаев, приступы больше не беспокоят пациента.
Прижигание (абляция) патологических участков
Проведение диагностики

Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
- Регистрация ЭКГ в 12 отведениях;
- Мониторирование ЭКГ по Холтеру. На область сердца крепятся электроды, идущие к портативному аппарату-рекордеру. С ними больной ходит от одних суток и более. При этом он ведет обычный образ жизни, все свои действия и ощущения записывает в дневник;
- Трансторакальная эхокардиография. Современный метод неинвазивной визуализации сердца с помощью отражаемых ультразвуковых сигналов. Позволяет оценить морфологические и функциональные структуры органа;
- Чреспищеводная электрокардиостимуляция. Включает введение в пищевод электрода, подачу стимулирующих электрических импульсов, определение пороговых значений стимуляции, интерпретацию информационных показаний ЭКГ;
- Эндокардиальное электрофизиологическое исследование сердца. Направлено на регистрацию и мониторирование разных показателей работы сердца с помощью регистрационной аппаратуры и специальных датчиков. Дает возможность максимально точно определить количество и расположение дополнительных путей (пучков Кена), верифицировать клиническую форму заболевания и оценить эффективность лекарственной терапии или ранее проведенной радиочастотной катетерной абляции;
- Ультразвуковая диагностика. Позволяет выявить сопутствующие патологии пороки сердца, кардиомиопатию.
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
- укороченный PQ-интервал (не превышает 0,12 с);
- дельта-волна;
- деформированный сливной QRS-комплекс.
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Синдром WPW часто наблюдается в скрытой форме. Для диагностики скрытого синдрома применяется электрофизиологическое исследование. Скрытая форма проявляется в виде тахиаритмии, ее диагностирование происходит в результате электростимуляции желудочков.
Синдром WPW явного типа наделен стандартными ЭКГ-признаками:
- небольшой (менее 0,12 с.) интервал P — R (P — Q);
- присутствие волны Δ, которая вызвана «сливным» типом сокращения желудочков;
- расширение (благодаря волне Δ) комплекса QRS до 0,1 с. и более;
- наличие тахиаритмий (наджелудочковые тахикардии: антидромная или ортодромная; трепетание и фибрилляция предсердий).
Количество и место нахождения электродов зависит от степени тяжести аритмии и задач, стоящих перед электрофизиологом. Эндокардиальные многополюсные электроды устанавливают в полости сердца в таких отделах: область Гиса, правый желудочек, коронарный синус, правое предсердие.
Пациент готовится согласно общим правилам, применяющимся при осуществлении катетеризационных процедур на крупных сосудах. Общий наркоз не используется, как и прочие седатирующие препараты (без крайней нужды), по причине их симпатических и вагусных воздействий на сердце. Также подлежат отмене любые препараты, оказывающие антиаритмическое действие на сердце.
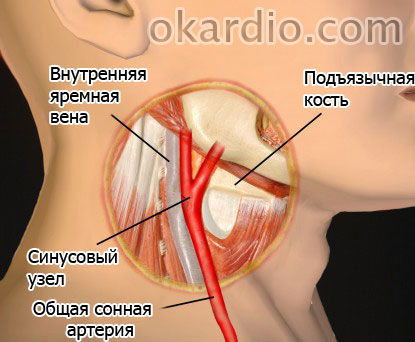
Наиболее часто катетеры вводят через правое сердце, для чего необходим доступ по венозной системе (яремная и подключичная, передне-кубитальная, бедренная вены). Пункция делается под анестезирующим раствором новокаина или иным препаратом-анестетиком.
При наличии приступов тахикардии у молодых людей следует подозревать развитие синдрома ВПВ и проводить соответствующие обследования для подтверждения или исключения диагноза. Основной метод исследований — ЭКГ в 12-ти отведениях, показатели которого позволят выявить заболевание даже при его бессимптомном течении.
Более точным способом диагностики является чреспищеводная электростимуляция. К стенке пищевода ставится электрод, который заставляет сердце сокращаться с нужной частотой. Когда частота составляет 100-150 ударов, регистрируется прекращение деятельности пучка Кента.
- Суточное мониторирование. Необходимо для выявления преходящей формы синдрома.
- УЗИ сердца с допплерографией. Позволяет обнаружить сопутствующие патологии сердца, в том числе — пороки и прочие органические поражения.
- Эндокардиальное ЭФИ (введение катетеров с электродами в сердце через венозную систему). Требуется для детализации расположения и числа аномальных путей проведения и верификации формы патологии. Также данная методика обследования помогает оценить эффективность проводимой медикаментозной терапии. Проводится в специальной операционной, оборудованной рентгеновской аппаратурой, выполняется под местной анестезией, усиленной действием седативных препаратов.
Дифференцировать болезнь Вольфа следует с разными вариантами блокады ножек пучка Гиса.
Классификация
Типизации имеют в основном топографическую направленность. То есть определяют, откуда выходит лишняя проводящая структура, в какую сторону простирается и как взаимодействует с окружающими тканями.
Всего насчитывается порядка 10 разновидностей, отграниченных по этому основанию. Такое многообразие определяет гетерогенность возможных вариантов течения и патологических проявлений, также прогнозов.
Для пациента эти классификации не имеют большого значения, поскольку понять их клинический смысл без специальной кардиологической подготовки не получится, а объяснения заняли бы много времени.
Большая роль отводится определению течения патологического процесса.
По этому основанию называют:
- Манифестирующий тип. Возникает спонтанно. Спровоцировать эпизод может избыточная физическая нагрузка, нервное напряжение, сиюминутного или длительного характера, потребление кофеина, табака, психоактивных веществ. Вид определяется выраженной тахикардией, возможны аритмические компоненты, но встречаются они относительно редко. Частота рецидивов различна: от нескольких раз в год до десятков случаев в течение одного месяца.
- Интермиттирующий (переходящий) тип. Определяется схожими клиническими признаками, но проявляются они с меньшей силой. К тому же аритмия встречается чаще и протекает более выражено, что делает эту форму опаснее предыдущей.
- Латентный тип. Он же скрытый. Симптомов нет вообще, проблема выявляется на электрокардиографии. Есть ли в таком случае разница между феноменом ВПВ и синдромом? Несомненно. Заболевание в подобной форме, хотя и не дает о себе знать, продолжает прогрессировать, разрушать организм. Процесс может длиться годами. Только в момент, когда компенсаторные механизмы уже не будет справляться, патология проявится.
Другой, понятный способ типизации процесса проводится по локализации аномального пучка.
Соответственно выделяют два вида:
- А. Располагается между левыми предсердием и желудочком. В норме импульс к последнему проходит от синусового через атриовентрикулярный узел. При типе А сигнал достигает анатомической структуры раньше, затем же стимуляция дублируется по нормальному пути, что приводит к избыточной активности. Отсюда нарушение гемодинамики и кровообращения по большому кругу.
- B. Локализация — между правым предсердием и желудочком. Механизм идентичен, но поскольку сокращается правая структура, страдает легочная система в первую очередь.
Клинически наиболее тяжелый вариант — смешанный, когда присутствует несколько ответвлений. Это AB-тип. Лечение проводится в срочном порядке.
Синдром WPW и спорт. Синдром WPW —, что это?
Синдром Вольфа-Паркинсона-Вайта (он же синдром WPW) — это врожденная аномалия строения сердца, характеризующаяся наличием дополнительного проводящего пути (пучка Кента), который нарушает сердечный ритм. При данном заболевании сердечные импульсы проводятся по пучку Кента, соединяющему желудочки и предсердия. В результате происходит предвозбуждение желудочков.
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии .
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
- проходить через добавочное правое/левое париетальное АВ-соединение;
- идти от ушка правого/левого предсердия;
- быть связанными ваневризмой синуса Вальсальвы/средней вены сердца;
- идти через фиброзное аортально-митральное соединение;
- быть парасептальными, септальными верхними/нижними.
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
- и входящими в миокард правого желудочка;
- и входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
По характеру проявления классифицируют:
- Манифестирующий синдром WPW. Характеризуется постоянным наличием дельта-волны, эпизодами атриовентрикулярной реципрокной тахикардии и синусовым ритмом;
- Преходящий синдром WPW (он же интермиттирующий синдромWPW). На ЭКГ диагностируется синусовый ритм, преходящеепредвозбуждение желудочков, верифицированная атриовентрикулярная реципрокная тахикардия ;
- Скрытый синдром WPW. Описывается ретроградным проведением по пучку Кента. На ЭКГ выявляются эпизоды атриовентрикулярной реципрокной тахикардии (в состоянии покоя аномалия с помощью ЭКГ не диагностируется). Проявляется приступами тахикардии .
По расположению пучки Кета могут быть:
- левосторонними (идут от левого предсердия к левому желудочку);
- правосторонними (идут от правого предсердия к правому желудочку);
- парасептальными (идут около сердечной перегородки).
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Прогноз и профилактика
При бессимптомном течении, а также при отсутствии органических поражений сердца прогноз наиболее благоприятен. В остальных случаях он будет зависеть от скорости медикаментозной помощи при тяжелых приступах аритмии, а также от того, насколько часто они случаются. Как правило, оперативное лечение помогает вылечить синдром Вольфа-Паркинсона-Уайта и вести нормальный образ жизни. Профилактика синдрома WPW может быть только вторичной, включающей проведение противоаритмической терапии для недопущения последующих приступов аритмии.

Сколько-нибудь действенных методов предупреждения синдрома WPW не существует, потому приводимые рекомендации касаются, скорее, повышения общей медицинской культуры:
- регулярный (не реже 1 раза в год) осмотр у кардиолога (с обязательной ЭКГ);
- при наличии любых сбоев в работе сердца — обязательный комплекс инструментальных исследований (см. выше);
- здоровый образ жизни (занятия спортом, отказ от вредных привычек).
Людям с тяжелым течением синдрома ВПВ показано хирургическое вмешательство, которое чаще дает положительный результат, позволяет избавиться от заболевания, вести полноценный образ жизни.
К методам профилактики относят создание благоприятных условий для вынашивания плода, отказ от вредных привычек, адекватную оценку стрессов, правильное питание.
Методы лечения
Снятие приступа аритмии
Устраняют пароксизм тахикардии либо с помощью вагусных проб, либо медикаментами.
Вагусные пробы – это приемы, которые стимулируют блуждающий нерв. При его стимуляции замедляется и восстанавливается сердечный ритм. К вагусным пробам относятся:
- Проба Вальсальвы – глубокий вдох грудью и задержка дыхания на вдохе с легким натуживанием.
- Умывание холодной водой с задержкой дыхания.
- Проба Мюллера – попытки вдоха с зажатыми ноздрями.
- Массаж каротидного синуса.
Если они не помогают, используют один из следующих препаратов:
- Верапамил;
- Новокаинамид;
- Кордарон;
- Пропафенон;
- АТФ или другие.
В тяжелых случаях для восстановления нормального ритма необходима электрическая кардиоверсия либо чреспищеводная электрокардиостимуляция.
Медикаментозное лечение
Пациенту, перенесшему приступ аритмии, который сопровождался нарушением кровообращения (проявлялся головокружением или обмороком, сниженным давлением), назначают постоянный прием антиаритмических средств для профилактики повторного приступа.
Однако постоянный прием антиаритмиков чреват развитием серьезных побочных эффектов, поэтому такой способ лечения в современной медицине применяют все реже. Предпочтение отдают хирургическому устранению синдрома ВПВ. Медикаменты назначают, только когда операция противопоказана или невозможна по каким-либо другим причинам.
Хирургическое лечение
Синдром WPW можно полностью вылечить с помощью катетерной абляции (радиочастотной абляции) дополнительного проводящего пути – этот путь прижигают, он разрушается. Абляцию назначают пациентам, у которых приступы тахикардии значительно влияют на кровообращение. Также абляцию могут провести и по желанию пациента, который относительно хорошо переносит приступы аритмии. При феномене WPW абляция необходима, только если вы собираетесь заниматься профессиональным спортом, служить в армии, учиться в военном училище и т. п.
Процедура малоинвазивная – катетер проводят до сердца через бедренную вену или артерию и прижигают аномальный проводящий путь с помощью радиочастотного импульса. Проводят операцию под местной анестезией.
Катетерная абляция – самый действенный способ лечения синдрома ВПВ. Эффективность процедуры составляет около 95%. Приступы тахикардии после процедуры возможны, если проводящий путь был устранен не полностью (либо же их было 2, а разрушили один).
Что касается безопасности, то риск развития осложнений невысок (около 1%).
 Катетерная абляция (радиочастотная абляция)
Катетерная абляция (радиочастотная абляция)
Подготовка к процедуре
Она несложная:
- Предупредите врача о принимаемых вами препаратах. Прием антиаритмических средств врач отменит за 2–3 дня до операции (за исключением Кордарона, который нельзя принимать за 28 дней до процедуры). Прием остальных препаратов также будет отменен незадолго до операции.
- Вечером перед процедурой очистите кишечник (естественным способом или с помощью клизмы).
- В день проведения операции не ешьте (последний прием пищи возможен за 12 часов до процедуры, то есть вечером накануне).
Возможные осложнения
- Обширная гематома в месте прокола.
- Тромбоз глубоких вен, возникновение тромбов в сердце.
- Травмы артерии или вены, через которую вводят катетер, травмы коронарных артерий, сердечных клапанов, здоровых участков миокарда.
- Спазм коронарных артерий.
- Атриовентрикулярная блокада.
Травматических осложнений можно избежать, обратившись к врачу с большим опытом проведения подобной операции.
Чтобы предотвратить возникновение большой гематомы, а также тромбов в венах, на протяжении суток соблюдайте постельный режим.
Противопоказания к проведению абляции
- ;
- тяжелая сердечная недостаточность;
- склонность к образованию тромбов;
- сужение ствола левой коронарной артерии более чем на 75%;
- выраженный стеноз аортального клапана (если катетер нужно вводить в левый желудочек);
- острый инфаркт миокарда (перенесенный 4 дня назад и позже);
- катетеризация бедренной вены невозможна при флебите и тромбофлебите вен ног (в таком случае катетер могут вводить через подключичную вену).
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Лучшие врачи по лечению синдрома WPW
10
Кардиолог
Терапевт
Врач высшей категории
Сюмакова Светлана Александровна
Стаж 21
год
Кандидат медицинских наук
Медицинский центр Трастмед на Таганке
г. Москва, ул. А. Солженицына, д. 5, стр.1
Таганская
490 м
Марксистская
580 м
Таганская
730 м
8 (499) 116-81-39
10
Кардиолог
Врач второй категории
Синягина Наталья Владимировна
Стаж 16
лет
Клиника здорового позвоночника Здравствуй!
г. Москва, ул. Люблинская, д. 108
Марьино
410 м
Братиславская
1.3 км
8 (499) 519-34-63
8.6
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Воронова Наталья Анатольевна
Стаж 15
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
8.5
Венеролог
Дерматолог
Врач первой категории
Дохтов Ауейс Магомедович
Стаж 7
лет
Кандидат медицинских наук
МедЦентрСервис в Медведково
г. Москва, ул. Полярная, д. 32
Медведково
1.4 км
8 (499) 969-25-66
10
Кардиолог
Физиотерапевт
Врач высшей категории
Профессор
Михайленко Лариса Витальевна
Стаж 29
лет
Доктор медицинских наук
Медицинский центр К-Медицина
г. Москва, Проспект Мира, д. 105, стр. 1
ВДНХ
730 м
Алексеевская
790 м
8 (499) 519-38-31
9.7
Кардиолог
Врач функциональной диагностики
Аритмолог
Соколова Светлана Олеговна
Стаж 22
года
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
8
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Гусейнов Эмин Натигович
Стаж 8
лет
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
8.4
Кардиолог
Купрейшвили Лали Велодиевна
Стаж 12
лет
Поликлиника №5 на Плющихе
г. Москва, ул. Плющиха, 14
Смоленская
660 м
Смоленская
700 м
Киевская
990 м
8 (495) 185-01-01
8.2
Кардиолог
Терапевт
Гончаров Игорь Николаевич
Стаж 7
лет
Медгород Тверская
г. Москва, ул. Тверская, д. 6, стр. 6
Тверская
650 м
Охотный ряд
630 м
Театральная
740 м
8 (495) 185-01-01
10
Кардиолог
Невролог
Пульмонолог
Ревматолог
Рефлексотерапевт
Гирудотерапевт
Врач высшей категории
Сафиуллина Аделия Юрьевна
Стаж 30
лет
Кандидат медицинских наук
Клиника Доктор АС на Рубцовской набережной
г. Москва, Рубцовская наб., д. 2, корп. 3
Бауманская
1.2 км
8 (499) 519-39-95
Причины
Основной доказанный фактор развития патологического процесса — врожденная аномалия. В норме сердце и вся система кровоснабжения закладывается на 3 неделе беременности. Те или иные факторы влекут отклонения в нормальном формировании плода, провоцируют врожденные пороки.
Вполне возможно, что синдром ВПВ окажется не единственным в анамнезе младенца. Но подобный момент не объясняет причин, которые обуславливают саму возможность дефекта на столь ранних сроках.
Интересно:
Лишний проводящий пучок закладывается у каждого без исключения, но к концу первого триместра он рассасывается, все приходит в норму.
Непосредственные факторы развития болезнетворного явления таковы:
- Генетические мутации. Могут иметь спонтанный характер, то есть определяться вне связи с хромосомными дефектами родителей. Это относительно редкая клиническая разновидность. Другой вариант — наследование определенных генов от предков. Доминантный или рецессивный тип имеет место — это большой роли не играет. Просто в таком случае вероятность развития патологии ниже, с другой стороны, все известные заболевания подобного рода протекают намного тяжелее. Часто выявляются не только кардиальные дефекты, но и генерализованные проблемы.
- Стрессы в период беременности. Имеют большое клиническое значение. Будущая мать должна избегать психоэмоциональных перегрузок во время вынашивания плода. Это не гарантия отсутствия патологий, но риски сводятся к минимуму. В момент стресса в кровь выбрасывается большое количество кортикостероидов и катехоламинов. Подобная реакция — природный механизм на негативные факторы внешней среды, обеспечивающие выживание. Соединения, вроде кортизола, норадреналина и прочих повышают тонус мускулатуры, артериальное давление, обладают некоторым токсическим эффектом, когда речь заходит о развитии ребенка.
- Избыточные физические нагрузки. Роженица не должна сидеть на одном месте, но во всем нужно знать меру. Ненормальная активность приведет к тому же результату, что и стресс, если не большему. Возможно спонтанное прерывание беременности, как итог.
- Потребление табачной продукции, алкоголя, тем более наркотиков момент гестации. Нерадивые «родительницы» мало думают о здоровье собственного потомства или же потворствуют пагубным привычкам и слабостям по причине сложности отказа, боязни абстинентного синдрома. Это в корне неверная практика, губительно влияющая на плод. Родится ребенок здоровым или нет — в таком случае не скажет даже лучший врач.
- Некачественное питание, вода. Какую именно роль играет этот фактор определить трудно. Однако выявлено негативное влияние на плод канцерогенных веществ, которыми изолирует фаст-фуд, так называемая «вредная» пища, вроде жареных блюд, копченостей, консервов и сомнительных полуфабрикатов. Тем же способом сказывается недостаток витаминов и минералов при однообразном рационе. Меню нужно скорректировать с учетом интересов не родившегося ребенка. Поможет в этом диетолог.
- Негативные факторы среды, также избыток ионизирующего излучения в районе проживания. Организм может приспособиться к повышенному фону радиации, но позже этот момент скажется на здоровье ребенка с высокой вероятностью. К отрицательным явлениям относится загрязненность атмосферного воздуха, избыток солей металлов в питьевой воде, также активность солнца и уровень ультрафиолетового излучения.
- Наличие соматических болезней в анамнезе. Особенно гормонального профиля. Они не только усугубляют течение беременности, порой делая его невыносимым, но и влияют на плод. Лечение в идеале проводится еще на этапе до планирования беременности. Большую клиническую роль играют гипертиреоз, недостаток специфических веществ щитовидной железы, дефицит или избыток гормонов коры надпочечников, женские заболевания (дисфункция яичников с неустойчивым фоном).
- Наследственный фактор. Если в роду был хотя бы один человек, страдавший синдромом ВПВ, вероятность передачи его потомству увеличивается почти втрое. При этом определить, присутствует ли он у ребенка в силах врачей. Сразу после рождения. Обусловленность абсолютная, то есть при наследовании, возможности коррекции в последующем нет. Требуется уже лечение, профилактика не поможет. К счастью, такого рода порок относительно мягкий по течению, да и частота его развития не велика.
Указанные причины нужно рассматривать в комплексе
Причем внимание на них должен обратить гинеколог еще на этапе планирования беременности или на ранних стадиях гестации. При необходимости выдается направление к профильному специалисту
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.