Спондилез шейного отдела позвоночника: как остановить болезнь?
Содержание:
Причины спондилеза поясничного отдела позвоночника
На сегодняшний день считается, что спондилез вызывает остеохондроз поясничного отдела позвоночника. О том, как развиваются дегенеративные дистрофические изменения в межпозвоночных дисках, описали выше.
Сейчас рассмотрим, как связаны между собой остеохондроз и спондилез поясничного отдела позвоночника в разрезе факторов риска развития обоих заболеваний. Установленный факт – эти патологии не развиваются у людей, которые исключают из своей жизни следующие факторы риска:
- избыточная масса тела – каждый лишний килограмм создает колоссальное давление на замыкательные пластинки, осуществляющие диффузное питание хрящевых тканей фиброзного кольца межпозвоночного диска;
- недостаточное употребление чистой питьевой воды в сутки – провоцирует снижение кровотока и ухудшает реологические свойства крови;
- курение и употребление алкогольных напитков – приводит к резкому сужению кровеносных сосудов и прекращает полноценное диффузное питание хрящевой ткани позвоночного столба;
- тяжелые физические нагрузки без предварительно предпринятых мер безопасности;
- неправильная организация своего спального или рабочего места так, что на мышцы спины оказывается повышенная компенсаторная нагрузка;
- нарушение осанки или искривление позвоночного столба;
- дегенеративные заболевания крупных суставов нижних конечностей;
- неправильная постановка стопы, выражающаяся в плоскостопии или косолапости;
- неправильный выбор обуви, ношение высокого каблука женщинами и т.д.
Дегенеративный спондилез поясничного отдела может развиваться не только на фоне остеохондроза. Его потенциальными причинами могут стать:
- искривление позвоночника, при котором происходит частичное сближение отдельных тел позвонков, они соприкасаются, травмируются и на их поверхности формируются костные наросты (остеофиты);
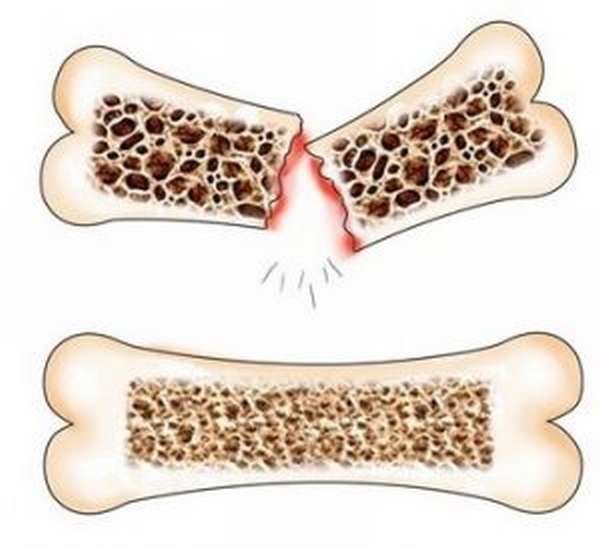
- остеолиз, остеомаляция и остеопороз – состояния, при которых происходит разрежение костной ткани, могут формировать трещины и переломы тел позвонков с последующим образованием костных мозолей;
- нестабильность положения тел позвонков, их периодическое соскальзывание или смещение относительно друг друга;
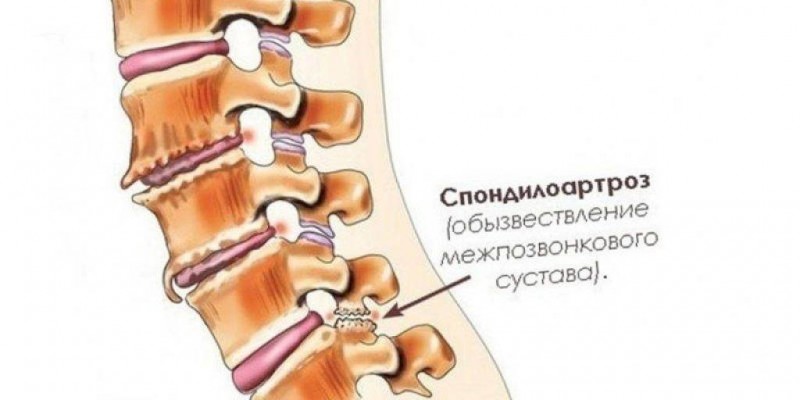
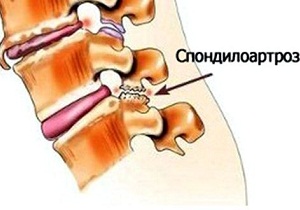
- разрушение межпозвоночных суставов (унковертебральных, фасеточных, дугоотросчатых и т.д.);
- травматические воздействия (переломы, трещины, растяжения и разрывы связочной и сухожильной ткани);
- перекос костей таза;
- синдром короткой конечности;
- туберкулез, сифилис и другие инфекции, провоцирующие размягчение костной ткани.
Это далеко не полный перечень потенциальных причин развития спондилеза поясничного отдела позвоночного столба. Необходимо учитывать и некоторые индивидуальные факторы. Поэтому во время первичного приема опытный врач всегда расспросит пациента об условиях его жизни и труда, наследственности, привычках и других важных аспектах анамнеза
Не рекомендуется скрывать какие-то сведения, поскольку это может иметь чрезвычайно важное значение для разработки плана последующего лечения
Лечебный процесс
Поскольку к врачу пациент приходит, как правило, когда начинаются сильные боли, это уже вторая и даже третья стадия заболевания, когда пора давать инвалидность. В этом случае необходимо понимать, что былую гибкость шеи обрести не удастся.
Медикаментозная часть
- Врач назначит медикаменты, которые снимут боль (основную жалобу пациента). Это будут анальгетики ненаркотического или наркотического характера.
- Далее будут выписаны миорелаксанты, которые снимут мышечный спазм и откорректируют работу ЦНС.
- Следующий шаг в борьбе с болезнью – нестероиды. Их прием показан при любой стадии, они помогут снять опухоли, воспаления и болевые ощущения одновременно.
- Параллельно будут назначены восстанавливающие хондопротекторы и витамины группы В с аскорбиновой кислотой.
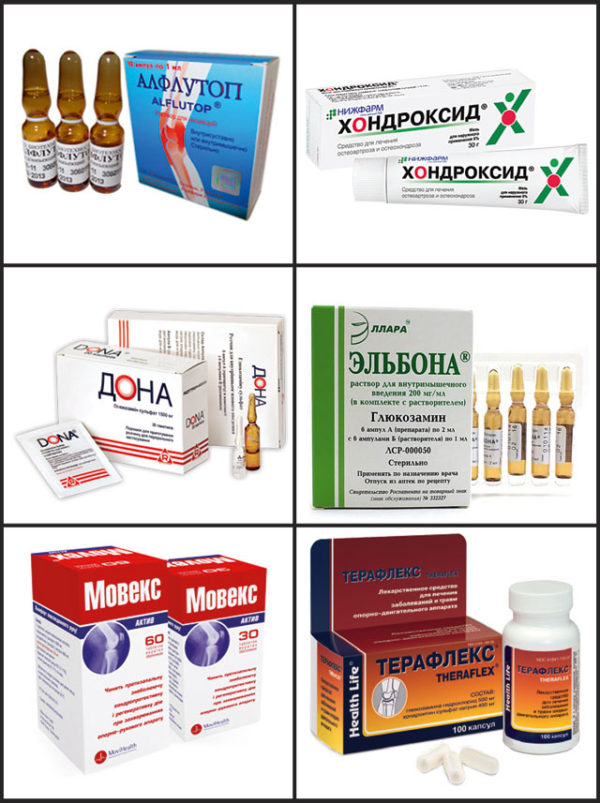
Хондропротекторы
Физиотерапевтическая часть
Физиотерапевтические аппараты
Когда удастся снять боль, наступит пора следующих восстанавливающих и укрепляющих процедур.
- Курс массажа.
- Специальные упражнения, которые называются постизометрическая релаксация, при которых мышечные усилия должны чередоваться с расслаблениями.
- Вытяжение – позвонки зафиксированы, растяжка осуществляется за счет груза.
- Иглотерапия.
- Ультразвук.
- Магнитотерапия.
- Электрофорез.
- Занятия лечебной физкультурой.

Упражнения для шеи
После курса консервативного лечения ЛФК остается с пациентом на всю оставшуюся жизнь. К тому же придется, наконец, начать заботиться о своем здоровье, отдав предпочтение здоровому образу жизни и искоренив вредные привычки. Если захватить болезнь на первой стадии, начать лечение, витаминизировать питание, стать активным, развитие патологии можно остановить, сохранив радость движений и здоровье.
Видео — Боли в спине? Спондилез. Мифы о спондилезе
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Методы лечения
Терапией заболевания занимаются неврологи, ортопеды и вертебрологи – специалисты по патологиям позвоночного столба. Третья стадия недуга может потребовать хирургического вмешательства. Используются медикаментозные методики, физиотерапия, массаж, ЛФК.
Медикаментозная терапия
Лекарственная терапия – один из наиболее частых способов лечения шейного спондилеза.
Используются следующие группы препаратов:
- НПВС – снижают боль, уменьшают воспаление и выраженность отека тканей;
- Миорелаксанты – препараты, которые уменьшают спазм шейных мышц, снижается боль и улучшается подвижность;
- Витаминные препараты – укрепляют организм, улучшают трофику тканей. Витамины группы B, тиамин и пиридоксин, способствуют восстановлению нервной ткани.
- Лекарства для улучшения микроциркуляции – способствуют улучшению местного кровоснабжения, благотворно влияют на мелкие сосуды.
Помните! Любые лекарственные препараты, независимо от длительности их применения имеют побочные эффекты.
Физиотерапия
Физиотерапия – эффективный метод борьбы с болезнью.
Наиболее часто врачами используется:
- Импульсная терапия – вариант электротерапии, при котором нервные окончания стимулируются импульсами тока низкой частоты;
- Диадинамотерапия – лечение волновым током;
- Интерференцтерапия – воздействие разночастотных электронных импульсов;
- СМТ – физиотерапевтическая процедура с прогревающим эффектом, заключается в воздействии синусоидальных модулированных токов;
- Лазеротерапия – улучшение местного кровоснабжения посредством воздействия лазерного излучения;
- Ударно-волновая терапия – лечение с помощью акустической волны;
- Облучение УФ – в коже вырабатывается витамин D, который способствует лучшему усвоению кальция;
- УВЧ-терапия – воздействие высокочастотным электромагнитным полем.
Физиотерапия способствует снижению симптомов, улучшению подвижности и снижает скорость развития патологии.
Прогревание – один из самых простых способов уменьшить мышечное напряжение и боли. В домашних условиях прогревание шейной области проще всего реализовать воздействием горячего душа. Более сложная процедура – прогревание по Болотову.
Оно проводится только в медицинских клиниках и представляет собой прогревание в специальных соляных ваннах.
Важно! В период обострения, ванны применять нельзя. Это может ухудшить состояние
Рефлексотерапия
Иглотерапия, или иглоукалывание – метод лечения, который основывается на воздействии на акупунктурные точки. Несмотря на то, что метод многими считается «экзотическим», это официальная медицинская практика, эффективность которой подтверждена клиническими исследованиями.
Иглоукалывание снимает болевые ощущения и эффективно расслабляет мышцы шейного корсета. Стимулирующее воздействие способствует усилению микроциркуляции.
ЛФК
Лечебная физкультура – одна из основ лечения любых болезней позвоночника. Ликвидация гиподинамии шеи не дает кальцинатам разрастаться и срастаться друг с другом. Благодаря этому увеличивается подвижность в области шеи. Кроме лечебного эффекта, улучшается качество жизни.
Базовый комплекс упражнения выглядит следующий образом:
- Ладони кладут на затылок и давят так, чтобы подбородок коснулся груди. Мышцы шеи при этом должны быть максимально напряжены для сопротивления;
- Подъем рук в стороны и их опускание с максимальным сведением лопаток;
- Махи ногами вперед и назад без прогиба спины, по 10 штук для каждой ноги;
- Приседания, при которых спину не следует прогибать, а ноги надо расставить на ширину плеч;
- Приподнимание верхней половины туловища с фиксацией в области поясницы на 10 секунд, из положения лежа.
Помните! ЛФК при синдроме позвоночной артерии требует повышенного внимания.
Массаж
Массирование при спондилезе шейного отдела позвоночника помогает убрать мышечное напряжение и улучшить кровообращение. Оказывает отвлекающее действие, что способствует снижению шейной боли.
Самомассаж при спондилезе шейного отдела позвоночника требует обязательной предварительной консультации с врачом.
Наилучший эффект оказывает лечебный массаж, который проводят профессионалы.
Массирование начинается с прогревающих, поглаживающих движений. Дальнейшие действия массажиста учитывают выраженность болезни и анатомическое строение шейного отдела позвоночника. Может быть назначен как общий массаж воротниковой зоны, так и точечный.
Методы лечения
Лечение болезни обычно проводят амбулаторно, то есть в домашних условиях. Госпитализация нужна лишь при развитии тяжелых осложнений. Периодические курсы лечения в стационаре необходимы и лицам с деформирующим спондилезом. Этими пациентами занимаются врачи-ревматологи.
Таблица 1. Средства для лечения спондилеза позвоночника
| Средство | Как действует | Нюансы применения |
| Лечебная физкультура | ЛФК при спондилезе улучшает подвижность суставов позвоночника и укрепляет мышцы спины. Комплекс упражнений позволяет сохранить трудоспособность и замедлить прогрессирование патологии | Заниматься гимнастикой при спондилезе следует после купирования болевого синдрома. Лучше, чтобы упражнения подбирал специалист |
| Массаж | Улучшает кровообращение в мягких тканях, способствует формированию мощного мышечного корсета, стимулирует прилив крови к структурам позвоночного столба | Выполняется профессиональным массажистом или мануальным терапевтом при условии отсутствия выраженных болей в позвоночнике |
| Нестероидные противовоспалительные средства (Индометацин, Диклофенак, Ремесулид, Мелоксикам) | Оказывают обезболивающее и противовоспалительное действие. К сожалению, препараты только снимают неприятные симптомы, но мало влияют на развитие болезни | Используются при наличии сильных болей в спине. Назначаются в мазях, гелях или таблетках, реже – в виде инъекций |
| Миорелаксанты центрального действия (Мускулофлекс, Толперизон) | Снимают мышечные спазмы, которые возникают практически у всех больных спондилезом | Применяются в виде таблеток. Зачастую их используют вместе с нестероидными противовоспалительными средствами (пример – комбинированный препарат Миолгин) |
| Препараты, улучшающие микроциркуляцию и обмен веществ в тканях (Бетагистин, Кокарнит, Агапурин) | Замедляют дегенеративные процессы в структурах позвоночника, что позволяет затормозить прогрессирование болезни | Назначаются в таблетках. Принимать их следует на протяжении длительного времени |
| Физиотерапия (чрескожная электростимуляция, диадинамотерапия, лазеротерапия, УВЧ-терапия) | Физиотерапевтические методы помогают улучшить функциональное состояние мышц, межпозвоночных дисков и суставов. Благодаря им состояние человека заметно улучшается | Врачи назначают физиотерапию курсами, параллельно с лечебной физкультурой и медикаментозной терапией |
| Ударно-волновая терапия | Является современным методом лечения, позволяющим не только улучшить микроциркуляцию и обмен веществ в тканях, но и частично раздробить остеофиты | Курс ударно-волновой терапии можно пройти в условиях медицинских учреждений |
Лицам с шейным остеохондрозом очень важно больше двигаться и меньше сидеть в одной и той же позе. Если вы относитесь к данной категории людей, во время рабочего дня старайтесь почаще прерываться на гимнастику; купите абонемент в бассейн и займитесь плаванием, пойдите на танцы или начните посещать спортзал
В лечении спондилеза поясничного отдела позвоночника очень важно ограничить тяжелую физическую нагрузку. Если у вас болит спина, прекратите поднимать тяжести, откажитесь от выполнения монотонной работы и перестаньте ходить в неудобной обуви
Для успешной борьбы со спондилезом требуется комплексный подход. На надейтесь, что периодическое выполнение упражнений или один-два курса массажа помогут вам полностью избавиться от патологии. Чтобы устранить боли, дискомфорт и скованность в спине, вам нужно регулярно следить за здоровьем.
Вместе с коррекцией образа жизни, занятиями гимнастикой вам потребуется периодически проходить курсы физиотерапии. Для купирования болей и мышечных спазмов показаны лекарственные средства (миорелаксанты, НПВС). Чтобы замедлить развитие спондилеза, обратитесь к врачу, чтобы тот назначил вам препараты, нормализующие кровообращение и обмен веществ.
Симптомы шейного спондилеза
Клиническая картина шейного спондилеза не проявляется до того момента, пока не начнет уменьшаться высота шейных позвонков. Нередко симптоматика отсутствует длительное время – годами. В этом случае описываемая патология может оказаться случайной находкой при обследовании по поводу другой патологии шейного отдела позвоночника.
Симптоматика зачастую развивается в следующих случаях:
- при прогрессировании анатомических нарушений;
- при развитии других заболеваний шейного отдела позвоночного столба.
Зачастую появляются такие признаки, как:
- боли в шее;
- функциональные нарушения;
- головокружение;
- головные боли;
- нарушение слуха;
- шум в ушах;
- ухудшение зрения;
- невозможность сконцентрировать взгляд;
- мелькание мушек перед глазами.
Характеристики болей в шее:
- по локализации – локальные, в месте пораженных патологическим процессом позвонков;
- по распространению – иррадиация как таковая отсутствует;
- по характеру – тупые, ноющие, тянущие или «выкручивающие»;
- по выраженности – средней интенсивности, терпимые, но надоедливые;
- по возникновению – возникают при уменьшении высоты позвонка, усиливаются после нагрузки на шею, ослабевают либо вовсе исчезают после продолжительного отдыха.
Поняв, как можно уменьшить выраженность болевого синдрома, пациент щадит шею даже при малейших движениях, старается лишний раз ее не задействовать, а если такая потребность возникает, то поворачивает не только голову, но и все туловище. Но по мере прогрессирования шейного спондилеза болевые проявления становится все более длительными и выраженными. Далее болевой синдром становится постоянным и не купируется даже после сна.
Функциональные нарушения заключаются в том, что движения в шейном отделе позвонка могут ухудшиться или же они сопровождаются болевыми ощущениями.
Обратите внимание
Головокружение при шейном спондилезе возникает из-за того, что при нарушении высоты позвонка позвоночные артерии сдавливаются, из-за чего возникает и нарастает ухудшение кровоснабжения головного мозга.
 Головные боли появляются по тем же причинам, что и головокружение.
Головные боли появляются по тем же причинам, что и головокружение.
Нарушение слуха и зрения развивается из-за сочетанной компрессии – сдавливания нервных окончаний и сосудов.
Из-за постоянных болей и нарушения соотношений между элементами шейного отдела позвоночника мышцы шеи пребывают в постоянном напряжении. Их спазм приводит к тому, что движения шеи ухудшаются, далее и вовсе ограничиваются – при прогрессировании описываемой патологии спазм уже сам становится причиной болевых ощущений. Формируется порочный круг: одно нарушение тянет за собой развитие другого нарушения.
Из-за прогрессирования патологии развиваются неврологические симптомы. Их возникновение связано с такими нарушениями, как:
- корешковый синдром – сдавливание нервных веток;
- стеноз (сужение) позвоночного канала, которое ведет к компрессионной миелопатии – развитию патологического процесса в спинном мозге по причине его сдавливания.
Из неврологических проявлений наиболее типичными являются:
- слабость мышц – из-за их плохой иннервации сдавленными нервными окончаниями;
- ухудшение чувствительности мягких тканей верхних и нижних конечностей;
- боли в спине, которые иррадиируют (отдают) в верхние конечности.
Симптомы и способы диагностики
Первые проявления могут быть не связаны с болевыми ощущениями. Просто почувствуется дискомфорт и некоторое ограничение подвижности, которое в дальнейшем будет усиливаться.
Явный симптом – возникшая внезапно острая боль в затылочной части головы и шее под ней, которая не проходит при перемене положения. Симптомы могут быть разными (как и лечение), и зависят они от того, какая причина вызвала спондилез.
Главным симптомом является острая боль
«Запустить» процесс могут состояния:
- сильное переохлаждение;
- нарушенная осанка;
- травма;
- остеоартрит;
- остеохондроз;
- плоскостопие;
- воспаление суставов.
Все это может вызвать разрыв связки и способствовать началу процесса аномального разрастания костной ткани.
Тест на плоскостопие
Цены на ортопедическую обувь
Симптомы, помимо боли, могут проявляться в следующем.
- Хруст в задней части шеи.
- Онемение шеи и затылка.
- Скованность при движении шеей.
- Ограничение при повороте головы.
- Начальные нарушения зрения.
- Начальные слуховые нарушения.
- Головокружения.
- Болевые ощущения не только в затылке и шейной позвоночной зоне, но и в ушах, области глазниц, плечевом поясе.
Рентген, показывающий деформации
Как все начинается
Неприятные ощущения и скованность наблюдаются утром. Затем человек начинает двигаться и «разгоняет» процесс, забывая о дискомфорте до следующего утра. Чуть позже шея начнет неметь, если какое-то время сидеть или стоять я статичном положении.
Затем возникнет затылочная боль, сначала небольшая и не сильно беспокоящая. Следующий этап – хруст позвонков, он доносится изнутри при двигательной активности. Если долго находиться без движения, а затем резко выйти из этого положения, может временно снизиться зрение или слух.
Симптомы заболевания
Поскольку сосуды сдавлены тоже, питания мозгу не хватает (недостаток кислорода из-за нехватки крови), и обмороки с тошнотой могут стать частыми симптомами. Затем, когда нервы сдавливаются еще сильнее, начинается боль. Она довольно сильная, не стихает по ночам и не дает покоя днем. От нее нельзя избавиться, положив удобную подушку или сменив позу.
Обморок
Именно на данной стадии спондилеза пациенты обычно решаются на поход к врачу. Всего стадий у заболевания три. Они отличаются как симптоматикой, так и лечением.
Таблица. Стадии и симптомы.
| Стадия | Описание |
|---|---|
|
Первоначальная |
Пока еще движения не скованы и даже существенно не ограничены. Боли тоже нет, но на рентгене уже можно хорошо увидеть остеофитные образования, пока еще в пределах позвоночных тел, без захвата и скрепления дисков. Шейный лордоз (анатомический изгиб) уже аномально изменен. Начинают ощущаться онемения, слышится хруст. |
|
Срединная или вторая |
Остеофиты начинают разрастаться, загибаться, соединяться друг с другом, образуя плотный каркас. Начинаются боли. Значительно ограничивается подвижность. Сдавлены и деформированы позвоночные диски. Возникают остальные симптомы. При диагностировании заболевания на данной стадии пациенту могут дать третью группу инвалидности. |
|
Третья |
Это уже потенциальная вторая, а затем и первая группа инвалидности. На данной стадии заболевание не лечится, лишь купируется болевой синдром. Подвижность практически отсутствует, и пациент становится не только нетрудоспособным, но и теряет возможность себя обслуживать. Многочисленные остеофиты уже заполнили все позвоночное шейное пространство, взяли в «скобы» позвоночный столб и сделали его неподвижным. |
Диагностика
Заболевание можно обнаружить, даже на последней стадии, только при помощи инструментальной диагностики.
- Используется рентген, показывающий остеофитные образования и дающий представление от степени сжатия межпозвоночных дисков.
- Назначается компьютерная томография, чтобы выявить наличие стеноза (уменьшения просвета канала, где проходит спинной мозг).
- Проводится магнитно-резонансная томография, чтобы получить объемную картину, вывести точный диагноз и назначить лечение.
Магнитно-резонансная томография
Может быть назначена также миелография, чтобы выявить аномалии в спинномозговом канале. Либо электромиелографя – для выявления повреждений нервных окончаний.
Клиническая картина
Постепенное увеличение размеров остеофитов приводит к появлению первых симптомов спондилеза. Костные наросты раздражают передние продольные связки, а фасеточные суставы начинают испытывать нагрузку, смещаются и сдавливают чувствительные нервные окончания. Человек при этом испытывает боль. Сначала ее интенсивность незначительна, не доставляет длительного дискомфорта. Болезненные ощущения возникают обычно при активных занятиях спортом, длительной ходьбе или подъеме тяжестей. Но такая симптоматика характерна только для начального этапа патологии. По мере разрастания остеофитов появляются другие признаки:
- 2 стадия. Выраженность болевого синдрома нарастает даже при незначительных нагрузках. Характер боли — давящий, ноющий. Она долго не стихает, усиливается при перемене погоды или переохлаждении;
- 3 стадия. При отсутствии врачебного вмешательства остеофиты соседних позвонков срастаются друг с другом, образуя своеобразные скобы. Врачи диагностируют анкилоз — значительную утрату двигательной функции, вплоть до полной неподвижности.
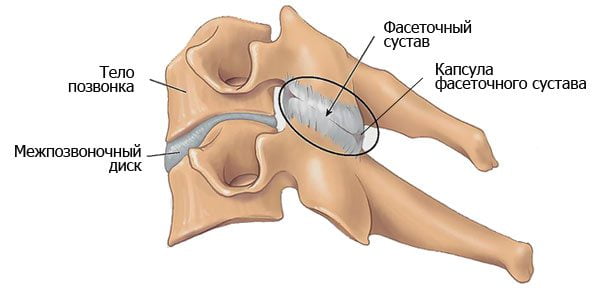
Чтобы произвести движение, человеку приходится сильно напрягать мышцы. Под воздействием периодических болей и сокращения поперечнополосатой мускулатуры возникают спазмы мелких кровеносных сосудов. В мышечных волокнах начинает накапливаться молочная кислота, усугубляющая нарушение метаболизма, провоцирующая повышенную слабость. При спондилезе поясничного отдела позвоночника часто выявляется корешковая симптоматика из-за постоянного раздражения нервных окончаний.
Причины шейного спондилеза
В качестве главной причины формирования шейного спондилеза выступают возрастные нарушения в тканях шейного отдела позвоночника – это:
- изменение метаболизма (обмена веществ);
- естественная возрастная изношенность клеток и тканей.
Кроме того, выделяют факторы, которые непосредственно к появлению описываемой патологии не приводят, но способствуют ее возниновению, а если болезнь уже появилась – ее дальнейшему прогрессированию. Это такие факторы, как:
- травмы:
- операции, перенесенные по поводу заболеваний шейного отдела позвоночника;
- эндокринные патологии;
- болезни обмена;
- изменение температурного режима;
- инфекционные патологии;
- условия, в которых возникает длительная нагрузка на шейный отдел позвоночника, не являющаяся физиологической;
- игнорирование физкультуры.
Раннему появлению описываемой патологии способствуют травмы:
- крупные однократные – в частности, компрессионный перелом шейных позвонков;
- мелкие многократные – ушибы, сотрясения и так далее.
Обратите внимание
Нередко из анамнеза пожилых пациентов, которые приходят на прием к врачу по поводу шейного спондилеза, выявляется, что они получали спортивные травмы шеи в молодости, но не придавали им особого значения.
Из эндокринных патологий возникновению шейного спондилита способствует нарушение работы щитовидной и паращитовидных желез – увеличение или снижение синтеза их гормонов.
Раннее возникновение и прогрессирование описываемой патологии наблюдаются при нарушении обмена кальция, вследствие чего в шейных позвонках форсировано (ускоренными темпами) откладываются соли кальция.
Из нарушений температурного режима наибольшее значение для развития шейного спондилеза имеет переохлаждение.
Острые инфекционные патологии не являются решающим фактором в формировании описываемого нарушения, но хронические инфекции, перенесенные на протяжении жизни, способствуют его возникновению и прогрессированию – в частности, это туберкулез позвоночника.
К условиям, в которых возникает длительная нагрузка на шейный отдел позвоночника, из-за чего шейный спондилез развивается быстрее, относятся:
- нарушение осанки – сутулость;
- сколиоз – искривление позвоночного столба в боковой проекции;
- выраженный шейный лордоз – искривление шейного отдела позвоночника в направлении сзади наперед.
Выяснено, что шейный спондилез чаще возникает у:
- работников умственного труда (в частности, офисных служащих);
- людей, которые выполняют свои профессиональные обязанности в одной статической («застывшей») позе – кассиров магазинов и билетных касс, военнослужащих, часто задействованных в почетном карауле;
- лиц, которые на протяжении длительного времени ведут малоактивный образ жизни – классическим примером являются безработные, сутки напролет просиживающие перед монитором компьютера или экраном телевизора. Также в группе риска находятся геймеры – люди, увлекающиеся компьютерными играми.
Из-за вынужденного положения головы при работе за компьютером, с бумажной документацией, за микроскопом, пишущей машинкой, мольбертом, на сортировочной ленте и так далее возникает усиленная нагрузка на определенные сегменты шейного отдела позвоночника. Мышечный корсет развит слабо, чтобы выдерживать такую нагрузку, и слабые мышцы не способны ее компенсировать.
Во многих случаях развитию шейного спондилеза способствует не какой-то один фактор, а их целый комплекс.