Федеральные клинические рекомендации дифтерия
Содержание:
- Лечение (стационар)
- Острая почечная недостаточность
- Разновидности
- Классификация клинических проявлений
- Что такое дифтерия?
- Виды и формы дифтерии
- Детские инфекции — прогнозы и осложнения при заболевании
- Внелегочный туберкулез Этиология и патогенез туберкулезной инфекции
- Дифференциальный диагноз
- Клинические рекомендации и лечение
- Другие заболевания из группы Болезни уха и сосцевидного отростка:
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ : все выявленные больные дифтерией, с подозрением на дифтерию, бактерионосители токсигенного возбудителя дифтерии получают лечение в условиях стационара.
Немедикаментозное лечение: · Режим: в остром периоде болезни и в более поздние сроки при наличии признаков поражения сердца и нервной системы показан постельный режим. · Диета: стол № 10, в зависимости от состояния больного используют зондовое или парентеральное питание.
Медикаментозное лечение:Этиотропная терапия. Основное средство лечения – ПДС, которая нейтрализует дифтерийный токсин, циркулирующий в крови (эффективна только в ранние сроки болезни). Доза сыворотки и путь введения зависят от формы дифтерии и тяжести течения болезни.
Лечение дифтерии ПДС:
| Форма дифтерии | Первая доза, тыс. МЕ | Курс лечения, тыс. МЕ |
| Локализованная дифтерия ротоглотки: | ||
| Островчатая | 10-15 | 10-20 |
| Пленчатая | 15-40 | 30-50 |
| Распространенная дифтерия ротоглотки | 30-50 | 50-70 |
| Субтоксическая дифтерия ротоглотки | 40-60 | 60-100 |
| Токсическая дифтерия ротоглотки: | ||
| I cтепени | 60-80 | 100-180 |
| II cтепени | 80-100 | 150-220 |
| III cтепени | 100-150 | 220-350 |
| Гипертоксическая дифтерия ротоглотки | 150-200 | 350-450 |
| Локализованная дифтерия носоглотки | 15-20 | 20-40 |
| Локализованный круп | 15-20 | 30-40 |
| Распространенный круп | 30-40 | 60-80 (до 100) |
| Локализованная дифтерия носа | 10-15 | 20-30 |
При комбинированных формах дифтерии количество вводимой ПДС суммируется в зависимости от локализации патологического процесса. Критерии отмены серотерапии, свидетельствующие о прекращении токсинообразования: · уменьшение отека слизистых оболочек; · отсутствие свежесформированных налетов; · исчезновение их геморрагического пропитывания; · уменьшение и легкая отторгаемость налетов без кровотечения; · отчетливая обратная динамика реакции регионарных лимфоузлов- уменьшение размеров, плотности и болезненности. Преждевременная отмена сыворотки является одной из причин развития тяжелых осложнений. При средней тяжести и тяжёлых формах, а также при дифтерии дыхательных путей для подавления возбудителя применяют один из перечисленных препаратов: пенициллины, макролиды (эритромицин, кларитромицин), — в средних терапевтических дозах в течение 5–8 сут..
Патогенетическая терапия: неспецифическая дезинтоксикация организма путем внутривенного введения коллоидных и кристаллоидных растворов (10% раствор декстрозы, 0,9% раствор хлорида натрия).
Симптоматическая терапия включает в себя: · жаропонижающие: Ацетаминофен 500 мг; Диклофенак натрия 75-150 мг/сут
Перечень основных лекарственных средств: · Сыворотка противодифтерийная лошадиная очищенная концентрированная (дифтерийный анатоксин), раствор для внутримышечного и подкожного введения – по 10000 ME в ампулах; · Декстроза 5% – 100, 200, 400 мл · Раствор натрия хлорида 0,9% – 100, 200, 400 мл.
Перечень дополнительных лекарственных средств: · Эритромицин – таблетки, покрытые пленочной кишечнорастворимой оболочкой по 0,2; 0,25 г; · Кларитромицин – таблетки, покрытые оболочкой, по 0,25 г, 0,5 г; · Хлоргексидин – раствор для местного и наружного применения · Ацетаминофен таблетки 500 мг · Диклофенак натрия таблетки, покрытые оболочкой 25мг, 50 мг, 100мг.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| J06 Иммунные сыворотки и иммуноглобулины | Сыворотка противодифтерийная лошадиная очищенная концентрированная (дифтерийный анатоксин) | Является лекарственным средством выбора | Редко – аллергические реакции | А |
| J01FA Макролиды | Эритромицин | Активен в отношении грамположительных и грамотрицательных микроорганизмов | Диспептические явления, при длительном применении нарушения со стороны печени | В |
| J01FA Макролиды | Кларитромицин | Активен в отношении грамположительных, анаэробных бактерий | Диспептические явления, аллергические реакции | В |
Хирургическое вмешательство: · трахеотомия/интубация трахеи при прогрессировании стеноза гортани.Показания: прогрессирование стеноза гортаниПротивопоказания: нет.
Индикаторы эффективности лечения: · стойкая нормализация температуры в течение 3 дней и более; · отсутствие интоксикации; · отсутствие воспалительного процесса в ротоглотке и/или иной локализации; · отсутствие отека подкожной клетчатки; · купирование поражений нервной, сердечной систем, почек; · двухкратно отрицательные бактериологические посевы на токсигенную коринебактерию дифтерии из ротоглотки и/или иных локализаций с интервалом в 1-2 дня не ранее 3 дня отмены антибиотиков.
Острая почечная недостаточность
Характеризуется
быстрым прекращением поступления мочи
в мочевой пузырь. Выделяют преренальную,
ренальную и постренальную формы.
Развивается при шоке различной природы
(травматическом, геморрагическом,
септическом), острых отравлениях,
применении потенциально нефротоксичных
лекарственных препаратов, обезвоживании
тяжелой степени, синдроме длительного
сдавления, трансфузии несовместимой
крови и ее препаратов, при окклюзии
мочевыводящих путей.
Симптомы.
Основной признак — анурия (снижение
суточного диуреза менее 150 мл) или
олигурия (менее 500 мл мочи в сутки). Имеют
место брадикардия или нормальная ЧСС
в сочетании с гипертермией, учащение
частоты дыхания в некоторых случаях с
клиникой отека легких. Отмечаются
тошнота, рвота, вздутие кишечника, жажда,
боли в поясничной области, сонливость,
нарушение сознания. В моче – низкая
относительная плотность, протеинурия,
цилиндурия. В крови – повышение уровня
мочевины, креатинина, калия. Вероятны
симптомы полиурической
фазы – увеличение суточного объема
мочи более 2500 мл, коллапс (мышечная
слабость и гипотензия).
Первая
помощь.
Содержание помощи определяется причиной,
вызвавшей развитие острой почечной
недостаточности (см. разделы Инструкции:
«Травматический шок», «Острые отравления»,
«Дегидратационный синдром», «Синдром
длительного сдавления»).
Доврачебная
помощь.
См. разделы Инструкции: «Травматический
шок», «Острые отравления», «Дегидратационный
синдром», «Синдром длительного сдавления».
Первая
врачебная помощь.
Медицинский пункт. Катетеризация
мочевого пузыря. При преренальной острой
почечной недостаточности предпринимаются
меры по уменьшению тяжести шока, улучшению
кровообращения в почках, в том числе
устранению гиповолемии и сосудистого
спазма. При отравлении нефротоксическими
ядами — мероприятия, направленные на
прекращение дальнейшего поступления
в организм и удаление невсосавшегося
яда (см. соответствующие разделы
Инструкции). Внутривенно медленно 20 мл
10% раствора глюконата кальция или 10 мл
10% раствора хлорида кальция.
Эвакуация
в госпиталь (ОМедБ) санитарным транспортом,
на носилках, в сопровождении врача.
Больные с признаками гипергидратации
и отека легких транспортируются лежа
с возвышенным положением верхней
половины тела.
Квалифицированная
и специализированная неотложная помощь
(ОМедБ, госпиталь).
Характер неотложной корригирующей
терапии определяется с учетом причины,
патогенеза и стадии развития острой
почечной недостаточности. Стимуляция
диуреза возможна только после нормализации
АД (фуросемид в первоначальной дозе
20-60 мг с удвоением каждой последующей
дозы и доведением при необходимости
общей дозы до 1000 мг). При угрозе
гиперкалиемии — внутривенно 5% раствор
глюкозы (400 мл) с инсулином (1 ЕД на 4 г
сухого вещества глюкозы), 20 мл 10% раствора
глюконата кальция или 10 мл 10% раствора
хлорида кальция (медленно!). Инфузионная
терапия и прием жидкости под контролем
темпа и объема диуреза (количество
вводимой жидкости = объем диуреза + 600
мл). При наличии признаков гипергидратации
следует прекратить введение любых
плазмозамещающих растворов. На фоне
анурии стимулировать удаление воды
внепочечными путями (слабительные).
Коррекция метаболического ацидоза под
контролем показателей КОС. При
гиперкалиемии свыше 6 ммоль/л при наличии
аритмий или свыше 7 ммоль/л без аритмий,
выраженной уремии (мочевина свыше 40
ммоль/л) показано проведение гемодиализа.
Лечение заболевания или его осложнений,
вызвавших развитие почечной недостаточности.
Разновидности
Очень многое в выборе тактики лечения и в прогнозах на выздоровление зависит от того, какая разновидность дифтерии и в какой степени поразила малыша. Если болезнь локализованная, то переносится она легче, чем разлитая (распространенная) форма. Чем меньше очаг инфекции, тем проще с ним справиться.
Самая частая форма, которая встречается у детей (это примерно 90% всех случаев дифтерии) — это дифтерия ротоглотки. Она бывает:
- локализованной (с незначительными «островками» налета);
- разлитой (с распространением воспаления и налета за пределы зева и ротоглотки);
- субтоксической (с признаками интоксикации);
- токсической (с бурным течением, отечностью шеи и сильной интоксикацией);
- гипертоксической (с крайне тяжелыми проявлениями, с потерей сознания, критически большими и обширными налетами и отечностью всей дыхательной системы);
- геморрагической (со всеми признаками гипертоксической дифтерии и общим системным заражением дифтерийной палочкой по кровотоку).
При развитии дифтерийного крупа состояние ребенка ухудшается, и при этом сам круп по месту возникновения делят на:
- дифтерию гортани — локализованная форма;
- дифтерию гортани и трахеи — разлитая форма;
- нисходящую дифтерию — инфекция быстро перемещается сверху вниз — от гортани к бронхам, поражая по пути и трахеи.
Дифтерия носа считается наиболее легкой разновидностью недуга, поскольку она всегда является локализованной. При ней нарушается носовое дыхание, из носа отходит слизь с примесями гноя, а иногда и крови. В некоторых случаях носовая дифтерия является сопутствующей и сопровождает дифтерию зева.
Дифтерия органов зрения проявляется как обычный , за который, кстати, довольно часто и принимают поражение слизистой глаз бациллой Лёффлера. Обычно заболевание носит односторонний характер, температурой и интоксикацией не сопровождается. Однако при токсической дифтерии глаз возможно более бурное течение, при котором воспалительный процесс распространяется на оба глаза, незначительно повышается температура.
Дифтерия кожи может развиться только там, где кожные покровы повреждены — имеются ранки, ссадины, царапины и язвы. Именно в этих местах и начнет свое размножение дифтерийная палочка. Пораженное место отекает, воспаляется, на нем довольно быстро развивается серый плотный дифтерийный налет.
Дифтерия половых органов в детском возрасте встречается редко. У мальчиков очаги воспаления с типичными серозными налетами появляются на пенисе в районе головки, у девочек воспаление развивается во влагалище и проявляется кровянистыми и серозными гнойными выделениями.
Классификация клинических проявлений
Классификация клинических проявлений дифтерии включает в себя определение форм заболевания по локализации, типичности, тяжести и характеру течения.
Таблица «Классификация клинических проявлений дифтерийной инфекции»:
|
По форме процесса |
По течению |
|
Дифтерия ротоглотки |
Гладкое |
|
I. Типичная: |
Негладкое; |
|
локализованная (островчатая, пленчатая); |
с осложнениями: |
|
распространенная; |
миокардит, |
|
комбинированная; |
нефроз, |
|
субтоксическая; |
полиневропатия, |
|
токсическая I,II,III степени. |
пневмония, |
|
II. Атипичная: |
отек головного |
|
катаральная; |
мозга, |
|
гипертоксическая; |
инфекционно-токси |
|
геморрагическая; |
ческий шок и др. |
|
бактерионосительство |
сприсоединением- |
|
Дифтерия гортани |
микст-инфекции |
|
Локализованная (ларингит) |
(герпетические и |
|
Распространенная |
респираторные |
|
Ларинготрахеит (2А) |
вирусы, бактерии) |
|
Ларинготрахеобронхит (2Б) |
|
|
Комбинированная |
|
|
Дифтерия редких локализаций |
|
|
Дифтерия носа |
|
|
Дифтерия глаз |
|
|
Дифтерия кожи |
|
|
Дифтерия уха |
|
|
Дифтерия половых органов |
|
|
Бессимптомная форма |
|
|
Бактерионосительство |
Типичная форма дифтерии (любой локализации) сопровождается образованием пленок — фибринозных наложений.
О фибринозном характере воспаления свидетельствуют беловато-серый цвет и четкая граница краев наложений, возвышение над слизистой оболочкой (плюс-ткань), плотность пленок (не растираются между предметными стеклами или шпателями), отсутствие возможности растворяться в воде.
При крупозном варианте фибринозного воспаления (на цилиндрическом эпителии) наложения снимаются легко, не оставляя после себя кровоточащую поверхность слизистой оболочки.
Что такое дифтерия?
Дифтерия – это одно из самых опасных и остро протекающих инфекционных заболеваний. Дифтерийная инфекция вызывается палочкой (Corynebacterium diphtheriae), которая выделяет токсин – бактериальный яд, поражающий избирательно сердце, периферические нервы, почки или надпочечники. Симптоматика схожа с респираторными заболеваниями.
Поражает болезнь ротоглотку, после появляются:
- выраженная интоксикация;
- отсутствие аппетита;
- головная боль;
- отек неба и миндалин.
Возбудитель дифтерии
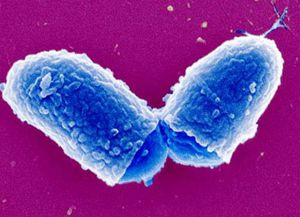
Дифтерийная палочка является возбудителем заболевания. Corynebacterium diphtheriae – грамположительные бактерии вытянутой формы, напоминающие палочки и имеющие колбовидные утолщения на концах. В месте утолщения локализируются зерна волютина, которые выполняют функцию питательных веществ. Наличие зерен является характерной чертой дифтерии. Как правило, зерна образуют споры или находятся в микрокапсуле.
Располагаются палочки попарно, под углом образуя римскую букву V относительно друг друга. В процессе жизнедеятельности возбудитель выделяет токсин и другие активные биохимические соединения. Токсин является фактором болезнетворности. Процесс профилактики дифтерии усложняется потому, что возбудитель заболевания устойчив во внешней среде. Известно, что в собственной пленке он может сохраняться от 3-х до 5-и месяцев, в продуктах – 12-18 дней, в пыли – до 2-х месяцев, а на игрушках со слюной больного палочка остается до 15-и дней.
Дифтерия – пути передачи
Дифтерия пути заражения имеет множественные. Главным источником распространения заболевания является непосредственно больной. Заражать окружающих может как человек с ярко выраженными симптомами, так и бессимптомный носитель. Дифтерийная палочка весьма устойчива во внешней среде и может легко попасть в организм через слизистую носо- и ротоглотки. Контакт людей, не имеющих иммунитета к болезни с носителями бактерии, неизбежно приведет к заражению. Болеют люди разных возрастов. Продолжительность инкубационного периода – от 2-х дней до недели (в отдельных случаях до 12-и дней).
Пути передачи заболевания:
- воздушно-капельный;
- контактный;
- пищевой.

Чем опасна дифтерия?
На вопрос, чем опасна дифтерия для организма, можно смело ответить – страшными последствиями. Болезнь начинает развиваться как обычная инфекция, поражающая ротоглотку и слизистые оболочки. Человек испытывает недомогание, воспаляется носоглотка, начинается интоксикация и значительно повышается температура тела. Инфекция локализуется в зеве, там, где соединяются рот и глотка. Если вовремя не обнаружить бактерию, размножаясь, она начнет убивать организм.
Виды и формы дифтерии
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
Детские инфекции — прогнозы и осложнения при заболевании
Прогнозы при развитии этой инфекционной болезни локализованной формы зависят от профилактики. Если был пройден полный курс прививок, пациент может уверенно рассчитывать на быстрое и легкое выздоровление.
Если нет – болезнь будет протекать сложно и болезненно, вероятны опасные осложнения. Токсическая форма имеет высокую вероятность летального исхода. Конечный исход болезни полностью зависит от качества сыворотки и скорости ее введения в организм.
К осложнениям относятся:
- пневмония;
- поражение почек;
- нефротический синдром;
- миокардит;
- поражение нервной системы;
- нарушение сердечного ритма.
Обобщим: дифтерия при отсутствии профилактики – опасное заболевание, которое может быстро привести к летальному исходу или серьезным осложнениям. Основная группа риска – дети от 3 до 7 лет. Болезнь в подавляющем большинстве передается воздушно-капельным путем, однако может иметь и другую локализацию.
Избежать риска заражения можно проведя полный курс вакцинации, соблюдая правила гигиены и не контактируя с носителями или больными людьми.
Российское общество скорой медицинской помощи Союз педиатров России
Внелегочный туберкулез Этиология и патогенез туберкулезной инфекции
Туберкулез (phthisis) –
инфекционное заболевание, вызываемое
микобактериями двумя видовM.tuberculosis(человеческий) иM.bovinus(бычий). Микобактерия туберкулеза имеет
форму слегка изогнутой палочки длиной
1-10 и шириной 0,2-0,6 мкм. Типичным методом
выявления в микробиологических
исследованиях является окраска по
способу Циля-Нильсена, основанная на
наличии у микроба кислотоустойчивой
оболочки
Особенностями микобактерии туберкулеза,
как возбудителя инфекции являются:
-
Облигатный аэроб
-
Наличие кислотоустойчивой оболочки,
защищающей микроб от неблагоприятных
внешних условий, обеспечивающей
незавершенный фагоцитоз и нестерильный
противомикробный (в основном клеточный)
иммунитет -
Отсутствие сильных факторов агрессии
(экзотоксины, протеолитические ферменты) -
Выраженные антигенные свойства,
появляющиеся после лизиса кислотоустойчивой
оболочки при фагоцитозе -
Наличие продуктивного компонента
воспаления с самого начала инфекционного
процесса -
Образование L-форм под
влиянием длительной химиотерапии.L-формы характеризуются
низкой вирулентностью и длительно
персистируют в организме, обеспечивая
пртивомикробный иммунитет. -
Выработка механизмов устойчивости к
антимикробным препаратам
Заражение человека туберкулезом в
большинстве случаев (90-95%) происходит
аэрогенным путем и значительно реже –
через желудочно-кишечный тракт
(алиментарный путь). Крайне редко
наблюдается контактный путь заражения
через поврежденную кожу, также возможно
внутриутробное заражение плода от
матери.
При внедрении возбудителя в легочную
ткань формируется первичный очаг или
первичный аффект. Первичный аффект чаще
всего располагается в верхних или
средних долях легких субплеврально. Он
представляет собой очаг воспаления,
иногда и незначительным участком распада
в центре. В большинстве случаев первичный
аффект со временем превращается в
участок склероза легочной ткани, часто
с обизвествлением (петрификат, очаг
Гона). Бактерии, распространяясь по
лимфатическим путям проникают в
парабронхиальные и трахеобронхиальые
лимфатические узлы, вызывая в них
специфическое воспаление, которое в
большинстве случаев не выходит за
пределы лимфаических узлов, которые со
временем обизвествляются.
Таким образом, первичный туберкулезный
комплекс состоит их двух элементов –
первичного аффекта и регионарного
лимфаденита. В большинстве случаев оба
компонента первичного туберкулезного
комплекса постепенно теряют свою
активность, причем лимфаденит продолжается
значительно дольше, чем существует
первичный аффект. Обычно развитие
первичного туберкулезного комплекса
никак не сказывается на состоянии
здоровья человека. В результате его
формирования развивается нестерильный
проивоинфекционный иммунитет,
предупреждающий развитие болезни при
повторных инфицированиях.
Туберкулез как болезнь обычно развивается
в том случае, когда первичный туберкулезный
комплекс полностью теряет свою активность,
и повторное инфицирование приводит к
развитию нового инфекционного очага в
легких (вторичный туберкулез).
Лишь в редких случаях первичный
туберкулезный комплекс не протекает
бессимптомно, а служит источником
гематогенной генерализации инфекции
с поражением как легких (миллиарный
туберкулез), так и образованием новых
инфекционных очагов в других органах.
Гематогенная генерализация из первичного
очага может происходить как вскоре
после его формирования, так и спустя
значительный промежуток времени, в том
числе и в тех случаях, когда в первичном
комплексе отмечается стихание
воспалительного процесса и рубцевание.
Различают следующие формы внелегочного
поражения:
-
Туберкулез мозговых оболочек и ЦНС
-
Туберкулез кишечника, брюшины, брыжеечных
лимфатических узлов -
Туберкулез костей и суставов
-
Туберкулез мочевых и половых органов
-
Туберкулез кожи и подкожной клетчатки
-
Туберкулез глаза
Вторичный туберкулез практически
никогда не является источником
гематогенной диссеминации и внелегочных
поражений.
Эпидемиологическая ситуация по
заболеваемости туберкулезом в России
за последние годы существенно ухудшилась.
Если в 1990-91 гг. заболеваемость составляла
34,0 на 100 тыс. населения, то за последние
годы она выросла в отдельных регионах
до 180,0 на 100 тыс. населения. Смертность
составляет 15,44 на 10 тыс. населения.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [3
Таблица 2. Дифференциальная диагностика локализованной дифтерии ротоглотки
| Клинические признаки | Дифференцируемые заболевания | |||
| дифтерия ротоглотки локализованная форма | стрептококковая ангина | инфекционный мононуклеоз | ангина Симановского-Венсана | |
| Симптомы интоксикации | Умеренные: вялость, температура субфебрильная, иногда повышается до 38-39 0 С | Резко выражены: острое начало, слабость, ломота в теле, головная боль, температура тела до 40 0 С | Слабо выражены, зависят от тяжести течения | Отсутствуют. Температура субфебрильная |
| Внешний вид | Лицо бледное | Гиперемия лица, блеск глаз, иногда бледный носогубный треугольник | Лицо бледное, одутловатое. Дыхание через нос затруднено | Обычный |
| Сроки появления тонзиллита | 1-2-е сутки. Процесс чаще двусторонний | Конец 1-х суток. Процесс чаще двусторонний | 3-5-е сутки болезни. Процесс двусторонний | 1-е сутки – процесс односторонний |
| Гиперемия слизистой оболочки миндалин | Застойно-синюшная | Яркая | Значительная | Отсутствует |
| Боль в горле | Умеренная, с первых часов болезни нарастает в течение суток | Значительная, появляется к концу 1-х суток | Значительная | Нет или умеренная |
| Отек небных миндалин | Умеренный | Умеренный | Значительный | Умеренный отек одной из миндалин |
| Налет (наложения) на небных миндалинах | Формируется в первые часы болезни, к концу 1-х суток, пленчатый, выступает над поверхностью тканей, после снятия слизистая оболочка кровоточит | Наложения гнойные (фолликулярные, лакунарные), не выступают над поверхностью тканей. Легко снимаются | Наложения выступают над поверхностью тканей, рыхлые, никогда не выходят за пределы миндалин, могут иметь дифтеритический характер | Наложения рыхлые, гнойные, располагаются на поверхности язвы, при снятии обнажается кровоточащий дефект |
| Болезненность пораженных лимфатических узлов | Умеренный | Значительная | Значительная | Незначительная |
| Изменение гемограммы | Незначительный нейтрофильный лейкоцитоз | Нейтрофильный лейкоцитоз, резкий сдвиг лейкоцитарной формулы влево | Лейкоцитоз, лимфоцитоз, увеличение количества одноядерных клеток, атипичные мононуклеары | Небольшой нейтрофильный лейкоцитоз |
| Клинические признаки | Дифференцируемые заболевания | |||
| дифтерия ротоглотки токсическая форма | паратонзиллярный абсцесс | эпидемический паротит | некротическая ангина при остром лейкозе | |
| Развитие | Острое, бурное. Температура тела высокая, до 40 0 С, озноб, головная боль, разбитость, тошнота | Острое, может быть постепенное, температура тела высокая, держится до вскрытия абсцесса | Может быть острое и постепенное. Температура тела может быть нормальной | Острое, температура тела высокая |
| Боль в горле | Сильная, с первых часов болезни, нарастает в течение суток | Резко выражен тризм жевательной мускулатуры. Улучшение после вскрытия абсцесса | Часто возникает при жевании с иррадиацией в ухо | Умеренная |
| Гиперемия. Отек слизистой оболочки и шейной клетчатки | Застойная гиперемия. Отек миндалин появляется в 1-е сутки, одно-или двусторонний диффузного характера. Отек шейной клетчатки со 2-го дня болезни | Отек слизистой оболочки односторонний, локальное выбухание, флюктуация, нет отека шейной клетчатки | Отек шеи тестоватой консистенции, безболезненный | Неяркая гиперемия, отек слизистой оболочки глотки незначительный |
| Налет | Формируется с первых часов болезни. Серый, плотный, спаян с подлежащими тканями, слизистая оболочка кровоточит при снятии налета | Характерно наличие налета и отека мягкого неба с одной и той же стороны | Нет | Нет |
| Реакция лимфатических узлов при пальпации | Выраженная болезненность | Резкая болезненность | Болезненные | Болезненные |
| Другие особенности | В крови лейкоцитоз, палочкоядерный сдвиг | В анамнезе повторные ангины, хронический тонзиллит | В процесс могут вовлекаться другие органы (панкреатит, менингит, орхит) | В терминальной стадии уменьшение количества лейкоцитов, возможны профузное кровотечение, кровоизлияния на коже и слизистых оболочках |
Клинические рекомендации и лечение
Любое подозрение на проявление дифтерийной симптоматики вынудит врача срочно госпитализировать ребенка и лечение, исследования проводить уже в стационаре. Осложнения при течении болезни потребуют перевода малыша в реанимацию для постоянного контроля над его состоянием.
В чем заключается лечение при дифтерии у детей? Сразу после госпитализации ребенку вводят противодифтерийную сыворотку. Делают это без готовых результатов анализов или других подтверждений болезни. Только так можно успеть и не допустить опасных для здоровья и жизни последствий инфекции.
Обязателен постельный режим для детей любого возраста. Клинические рекомендации при дифтерии у детей для родителей следующие – успокаивать малыша, не давать ему вставать или ходить, регулярно и небольшими порциями кормить ребенка, постоянно давать воду и контролировать жар.
Замена медикаментозного лечения народными средствами категорически запрещена и может закончиться мучительным летальным исходом. Использование лимонного, клюквенного сока допустимо для полоскания горла и снятия болей. Еще для этого можно смазывать пораженные участки эвкалиптовой настойкой.
Другие заболевания из группы Болезни уха и сосцевидного отростка:
| Абсцесс мозга |
| Абсцесс мозжечка |
| Адгезивный средний отит |
| Адгезивный средний отит |
| Ангина Людвига |
| Ангина при кори |
| Ангина при скарлатине |
| Ангина язычной миндалины |
| Аномалии развития носа |
| Аномалии развития околоносовых пазух |
| Атрезия полости носа |
| Болезнь Меньера |
| Воспалительные заболевания среднего уха |
| Врожденная преаурикулярная фистула (околоушной свищ) |
| Врожденные аномалии развития глотки |
| Гематома и абсцесс носовой перегородки |
| Гипервитаминоз К |
| Гипертрофия лимфоидной ткани глотки |
| Гортанная ангина |
| Дифтерия полости носа |
| Зигоматицит |
| Злокачественные опухоли наружного уха |
| Злокачественные опухоли среднего уха |
| Изъязвление носовой перегородки |
| Инородные тела носа |
| Инородные тела уха |
| Искривление носовой перегородки |
| Кисты околоносовых пазух |
| Лабиринтит |
| Латентный средний отит у детей |
| Мастоидит |
| Мастоидит |
| Мирингит |
| Мукоцеле |
| Наружный отит |
| Наружный отит |
| Невринома преддверно-улиткового нерва |
| Нейросенсорная тугоухость |
| Носовое кровотечение |
| Ожоги и отморожения носа |
| Опухоли носа и околоносовых пазух |
| Орбитальные осложнения заболеваний носа и околоносовых пазух |
| Остеомиелит верхней челюсти |
| Острый гайморит |
| Острый гнойный средний отит |
| Острый первичный тонзиллит |
| Острый ринит |
| Острый синусит |
| Острый средний отит у детей |
| Острый средний серозный отит |
| Острый сфеноидит |
| Острый фарингит |
| Острый фронтит |
| Острый этмоидит |
| Отоантрит |
| Отогенный абсцесс мозга |
| Отогенный менингит |
| Отогенный сепсис |
| Отомикоз |
| Отосклероз |
| Парез лицевого нерва |
| Перихондрит наружного уха |
| Перфорация барабанной перепонки |
| Петрозит |
| Поражение полости носа при гриппе |
| Поражение полости носа при коклюше |
| Поражение полости носа при кори |
| Поражение полости носа при цереброспинальном менингите |
| Пороки развития уха |
| Профессиональные болезни уха |
| Ретроназальная ангина (острый аденоидит) |
| Рецидивирующий средний отит у детей |
| Ринит аллергический |
| Ринит атрофический |
| Ринит вазомоторный |
| Ринит простой хронический катаральный |
| Ринит хронический гипертрофический |
| Риногенный арахноидит |
| Риногенный менингит |
| Риносинусогенные внутричерепные осложнения |
| Рожа носа |
| Серная пробка |
| Серная пробка |
| Синдром Гольденара |
| Синдром Конигсмарка |
| Синдром Тричер-Коллинза (Франческетти) |
| Синехии носа |
| Синусит хронический |
| Скарлатинозное поражение полости носа |
| Субдуральный (внутриоболочечный) абсцесс |
| Субдуральный абсцесс |
| Тимпаносклероз |
| Тимпаносклероз |
| Травмы внутреннего уха |
| Травмы глотки |
| Травмы наружного уха |
| Травмы околоносовых пазух |
| Травмы среднего уха |
| Травмы уха |
| Тромбоз пещеристого синуса |
| Туберкулез уха |
| Тубоотит (евстахиит) |
| Фурункул преддверия носа |
| Холестеатома наружного уха |
| Хронические воспалительные заболевания полости носа |
| Хронический гнойный средний отит |
| Хронический гнойный средний отит |
| Экзема наружного уха |
| Экзема преддверия носа |
| Экссудативный средний отит |
| Экстрадуральный абсцесс |
| Экстрадуральный абсцесс |
| Язвенно-пленчатая ангина Симановского-Плаута-Венсана |