Хронический аппендицит: тактика выжидания или операция?
Содержание:
- Диагностика аппендицита
- Лечение
- Гангренозный аппендицит
- Причины
- Острая форма аппендицита
- Клиническая картина
- Особенности диагностики аппендицита у женщин
- Какие симптомы болезней у детей?
- Симптомы аппендицита у беременных
- Стадии, симптомы и осложнения хронического аппендицита
- Диагностика
- Опасные симптомы заболевания
- Диагностика
- Почему бывает
- Симптомы
- Какой врач лечит хронический аппендицит?
- Диагностика
- Лечение
- Осложнения
- Профилактика
- Лечение хронического аппендицита
- Причины появления заболевания
Диагностика аппендицита
При подозрении на аппендицит назначается первичная диагностика. Она позволяет по симптомам в точности отделить воспаление аппендикса от других патологий, которые могут развиваться в ЖКТ. Для этого используется визуальный осмотр пациента, определение первых признаков в виде тошноты, рвоты. Также проводится пальпация для определения уровня боли. Если пациент болеет недугами желудочно-кишечного тракта, он обязательно должен сообщить об этом доктору во избежание постановки неправильного диагноза.
Первичный осмотр болеющего также позволяет заметить напряженный живот и другие факторы, являющиеся признаками старта острого процесса. Пациента следует госпитализировать в клинику и заняться дальнейшей диагностикой.
Что включает диагностика при подозрении на аппендицит
При признаках острой формы недуга следует детально изучить организм, человеку назначается ряд процедур, позволяющих подтвердить диагноз. К эффективным методам диагностики относятся:
- УЗИ брюшной полости;
- компьютерная томография;
- проведение МРТ;
- клинический анализ крови и мочи;
- лапароскопическое исследование;
- рентгеновское исследование брюшной полости.
При диагностике доктор распознает недуг и назначает дальнейшее лечение. Проблема в том, что многим симптомам соответствуют другие патологии, включая панкреатит, язву, гастроэнтерит и другие. Приступы тошноты есть и при почечных коликах, растяжении мышц живота. Диагностика аппендицита позволяет в точности определить патологию и принять решение о методах лечения.
Лучшим методом для подтверждения диагноза является лапароскопическое исследование. Доктор делает небольшой разрез на животе и вводит трубку, с помощью которой проводит анализ. Этим же методом можно провести удаление.
Лечение
Лечение патологического процесса – только хирургическое. Современные методики позволяют выполнять операции без разрезов, введением через ротовую полость специальных манипуляторов, которыми и удаляется воспаленный отросток. Но стоимость такой операции высока.
Поэтому обычно выполняется классическая или лапароскопическая аппендэктомия. Первый вариант подразумевает разрез с правой стороны живота. Через него и выполняют удаление больного органа. После лечения остается шрам длиной примерно 10 см. Лапароскопическая аппендэктомия выполняется через 2-3 маленьких прокола с помощью лапароскопа.
При перитоните проводится удаление воспаленного отростка обоими способами, а также совершается санация и дренаж брюшной полости. Обязательно назначается курс антибиотиков.
Больничный лист оформляется на период от 2-х недель до 40 дней. Пребывание после операции по вырезанию аппендицита в стационаре длиться около 10 дней, при появлении осложнений – срок увеличивается до 40 дней.
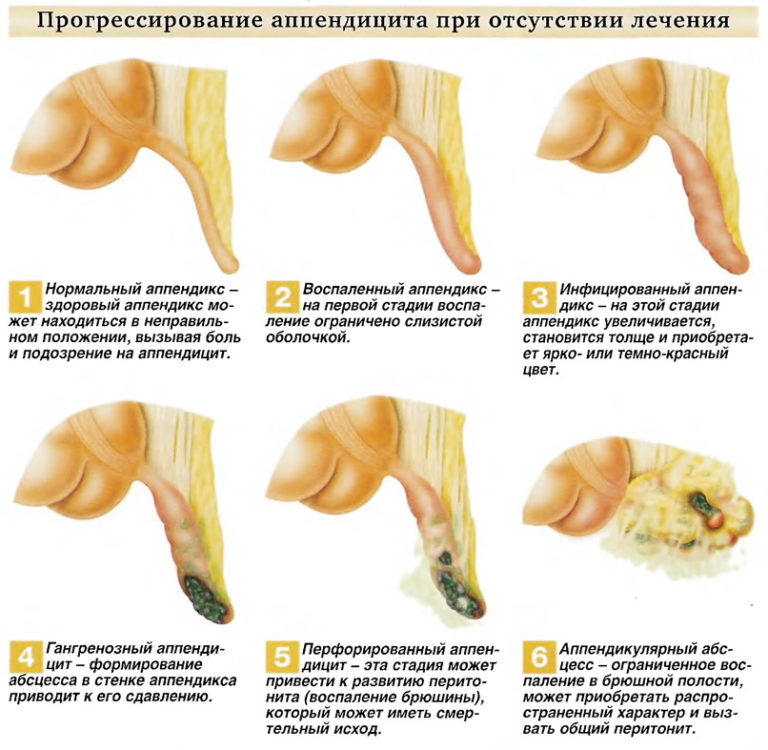
Гангренозный аппендицит
Гангренозный острый аппендицит представляет собой самый тяжелый и опасный вид заболевания, так как у мужчины развивается целый ряд опасных для жизни отклонений от нормы, требующих незамедлительного проведения операции. Среди основных признаков заболевания можно выделить такие:
- сильная слабость;
- боль в области брюшины;
- бледность кожных покровов;
- тахикардия;
- интоксикация, приводящая к нарушениям функционирования нервной системы;
- сильное вздутие живота.
При этом типе аппендицита гнойное содержимое с отростка изливается в область брюшины, что приводит к возникновению перитонита. Если своевременно не провести операцию, то человек может умереть от заражения крови.
Причины
Хронический аппендицит, в отличие от острой формы, встречается редко. Причины его появления:
- ранее перенесенный острый приступ аппендикса, который закончился без проведения аппендэктомии;
- сбой в работе иммунной системы;
- наследственная предрасположенность;
- патологии системы кровообращения;
- эндокринные заболевания;
- болезни ЖКТ, в результате которых происходит закупорка отростка камнями;
- гормональные нарушения;
- воспаление придатков (у женщин);
- следствие оперативного вмешательства (если после операции был оставлен отросток аппендикса более 2 см).
Заболевание чаще встречается у представительниц слабого пола. У детей и пожилых детей болезнь диагностируется крайне редко.
Предрасполагающими факторами являются стрессы, переохлаждения, неправильное питание, лишний вес, вредные привычки и хронические запоры.
Острая форма аппендицита
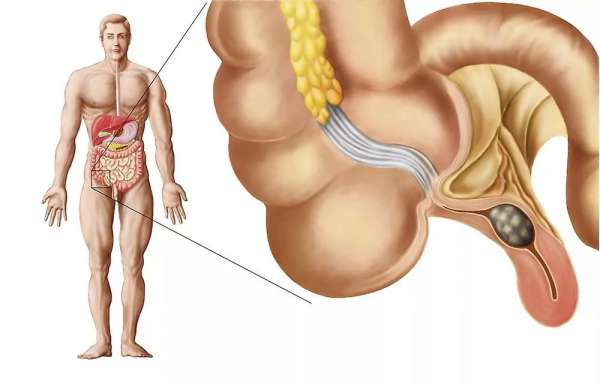
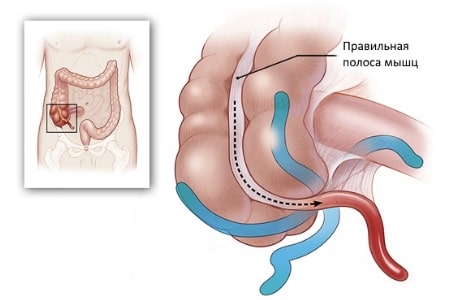
Всем известно, где находится аппендикс: с правой стороны от пупка. Однако далеко не все знают о том, что боль при воспалении, характерная для этого заболевания, появляется в этом месте не сразу.
В первый час после активации патологического процесса определить расположение боли почти невозможно: она может носить опоясывающий характер, группироваться вокруг пупка или ощущаться во всей средней части живота.
Только с течением времени боль, ставшая следствием острого воспаления тканей червовидного отростка слепой кишки, перемещается в правую нижнюю часть живота, в которой и остается на длительное время.
Видео:
https://youtube.com/watch?v=kg1mINGa008
Итак, какой признак воспаления аппендицита у взрослых является определяющим? На этот вопрос нет однозначного ответа.
Врачи сходятся во мнении о том, что для получения наиболее точной и полной клинической картины анализировать симптомы аппендицита следует комплексно.
Признаки аппендицита у женщин:
- резкая, колющая боль, которая имеет схваткообразный характер;
- сильная тошнота, реже – рвота, которая не приносит облегчения;
- понос или запор с постоянными позывами к дефекации;
- повышение общей температуры тела, лихорадка.
Какой способ лечения рекомендуется для взрослых людей, страдающих от острого аппендицита? Безусловно, хирургическое вмешательство.
Только проведя полостную или лапароскопическую операцию, удастся удалить воспаленные ткани и купировать развитие болезни.
При несвоевременном лечении аппендицита, кроме перитонита, может развиться так называемый аппендикулярный инфильтрат – большая опухоль, имеющая воспалительную этиологию и опоясывающая червеобразный отросток, расположенный справа от пупка в подвздошной области.
Клиническая картина
Проявляется хронический аппендицит как расстройство функций ЖКТ. Симптомы воспаления носят смазанный характер, из-за чего их путают с другими болезнями желудка или кишечника.
Клиническая картина рецидивирующего воспаления отростка слепой кишки включает:
- Дискомфорт, боль и тяжесть в правой подвздошной области. Симптомы часто путают с последствиями физических нагрузок или приема вредной пищи. Возникают при дефекации, кашле, смехе.
- Чередование запоров и диареи.
- Регулярное вздутие живота.
- Тошнота, позывы к рвоте.
- Частое и болезненное мочеиспускание.
В вечернее время возможно повышение температура тела на 1-2 градуса. Но не более того.
Аппендицит хронический проявляет яркие симптомы, если больной не придерживается диеты, употребляет много соли, копченостей, жареной пищи, полуфабрикатов.
Особенности диагностики аппендицита у женщин
У представительниц прекрасной половины человечества вероятность ошибки в диагностике этого заболевания выше, чем у мужчин. Это связано с тем, что ощущения при развитии данного заболевания можно перепутать с болями во время менструации или болевой реакцией при возникновении воспалительного процесса в гинекологической области органов малого таза. Эта ошибка может возникнуть при атипичном расположении аппендикса.
Для уточнения окончательного диагноза в лечебном учреждении женщину кроме хирурга должен осмотреть еще и гинеколог. Отличительным симптомом воспаления аппендикса от патологии гинекологической служит тот факт, что в последнем случае рвота, тошнота и расстройство стула не характерны.
Какие симптомы болезней у детей?
Когда у детей болит в области живота, взрослые вместо того, чтобы подозревать воспаление аппендицита, начинают думать, что у ребенка отравление или диарея.
Нужно быть внимательными с такими выводами, так как диагностировать аппендицит у детей сложнее, чем у взрослых.
Острый аппендицит у детей действительно похож на отравление, еще чаще патология маскируется под метеоризм и прочие заболевания кишечника.
В этот момент ребенок не может объяснить, как у него болит живот и в каком месте локализуется боль. В итоге многие родители списывают его слова на обыденные заболевания.
Стандартные признаки воспаления аппендикса у детей, которые схожи с симптомами взрослых, наблюдаются после семилетнего возраста.
https://youtube.com/watch?v=kg1mINGa008
И все же отличие между аппендицитом и другими болезнями внутренних органов есть. При воспалении аппендикса у детей болит живот даже ночью, когда организм расслаблен.
Родителям стоит обратить на состояние фекалий ребенка, как правило, при патологии отростка они имеют в своем составе слизь.
Кроме того, при обострении заболевание почти всегда сопровождается тошнотой и рвотными позывами, а также высокой температурой (до 40С).
Также ребенок с хронической формой заболевания придатка слепой кишки может ощущать болевые колики при передвижении.
Указанные признаки совпадают с симптомами некоторых кишечных заболеваний, их можно принять за язвенное заболевание или болезнь желчного пузыря.
READ Почему флегмонозный аппендицит так опасен?
У детей младшего возраста хронический аппендицит сопровождается жидким стулом, у старших такое состояние проявляется запором.
Видео:
При наступлении обострения у детей наблюдается тошнота и рвотные позывы.
Но вот температура выше 38 градусов подниматься не должна, в противном случае это будет говорить о развивающемся осложнении, что может потребовать проведения немедленной операции.
Классификация хронического аппендикса помогает своевременно назначить больному правильное лечение, что очень важно, ведь воспаление в придатке слепой кишки может протекать по-разному, иметь разную интенсивность и масштабность. https://www.youtube.com/embed/Q3-la0hrmsE
https://youtube.com/watch?v=xZ9R5Qhv5Bk
https://youtube.com/watch?v=xZ9R5Qhv5Bk
Симптомы аппендицита у беременных
Признаки аппендицита у взрослых женщин такие же, как и у мужчин. Исключение составляют беременные дамы. По статистике, частота возникновения аппендицита во время беременности составляет около 5%. У представительницы прекрасной половины человечества, готовящейся стать мамой, при этом заболевании может наблюдаться атипичная форма (в случае смещения червеобразного отростка).
Диагностика аппендицита во время беременности обычно не вызывает трудностей. Симптомы такие же, как и у остальных взрослых. Трудности могут возникнуть в последнем триместре беременности, если характер боли носит схваткообразный характер. Пациентки, как правило, принимают вынужденное положение тела лежа на спине с согнутыми в коленках и подтянутыми к животу ногами. Боль локализуется чаще всего справа в подвздошной области, но на поздних сроках беременности может проявляться выше. Также в последние месяцы беременности опасения вызывает хирургическое лечение аппендицита и послеоперационный период реабилитации
Поэтому крайне важно правильно поставить диагноз
Стадии, симптомы и осложнения хронического аппендицита
В зависимости от имеющихся симптомов, выделяют 2 стадии течения хронического аппендицита. Это стадия обострения и период ремиссии. Для каждой из них характерны свои симптомы.
| Стадия | Характерные признаки | Возможные осложнения |
| Период обострения | Для стадии обострения характерны более выраженные симптомы, такие как:
|
Несмотря на то, что симптомы хронической формы патологии являются менее выраженными, чем при остром аппендиците, все же данное заболевание считается весьма опасным и может привести к различным серьезным осложнениям. Прежде всего, длительное воспаление значительно ослабляет стенки аппендикса, а значит, появляется угроза его разрыва. При разрыве аппендикса гнойное содержимое, накапливающееся в его полости, попадает в кровоток, разносится по всему организму, вызывая сильную интоксикацию и риск летального исхода.
Кроме того, в тканях пораженного аппендикса образуются спайки и рубцы, что может привести к развитию кишечной непроходимости, отмиранию клеток органа. |
| Стадия ремиссии | На данном этапе характерные симптомы недуга временно отступают, о наличии воспалительного процесса могут свидетельствовать такие признаки как:
|
Диагностика
Первичное обследование заключается в пальпации живота. Боль во время надавливания усиливается в разы внизу справа.
Больной должен сдать анализ крови и мочи. При аппендиците в плазме выявляется умеренный лейкоцитоз.
Чтобы исключить другие болезни, пациенту назначают инструментальные методики обследования. Методы диагностики хронического аппендицита:
- рентгенография желудка и брюшины с применением контрастного вещества;
- УЗИ органов брюшной полости и мочеполовой системы;
- МРТ;
- КТ;
- фиброгастродуоденоскопия.
Для уточнения диагноза может потребоваться лапароскопия.
Чаще больной обращается за лечением при обострении хронической формы аппендикса. В таком случае проводят его удаление. Операция проходит под общим наркозом. Воспаленный аппендикс удаляют при помощи эндоскопической лапароскопии. Это малоинвазивная методика, благодаря которой период реабилитации проходит быстрее и легче. Пациента выписывают из больницы на вторые сутки.
Для беременных аппендэктомия проводится только в первом триместре.
При обострении аппендикса необходимо вызвать скорую помощь и соблюдать постельный режим до ее приезда. Принимать обезболивающие препараты не стоит.
После перенесенной операции необходимо соблюдать рекомендации врача:
- придерживаться диеты;
- выполнять лечебную гимнастику, чтобы избежать осложнений после операции;
- принимать препараты для укрепления иммунитета, а также антибиотики группы цефалоспоринов или макролидов;
- гулять на свежем воздухе.
Курс антибактериального лечения после операции – 7-10 дней.
При отсутствии острых приступов допускается консервативное лечение хронического аппендицита. Оно включает:
- Медикаментозную терапию. Пациент должен принимать антибактериальные, противовоспалительные, спазмолитические средства, а также препараты для улучшения кровообращения, витамины и иммунокорректоры.
- Диету. Питание должно быть дробным, рацион сбалансированный и разнообразный. Нужно отказаться от копченостей, солений, острой, жареной и жирной пищи. Нельзя пить кофе, крепкий черный чай и газированные напитки.
- Физиотерапевтические процедуры.
Опасные симптомы заболевания
Острый и хронический аппендицит симптомы у мужчин может иметь совершенно различные, все зависит от особенностей протекания заболевания. Хронический аппендицит периодически беспокоит человека на протяжении всей жизни. Острый же тип заболевания имеет достаточно выраженную, быстро нарастающую симптоматику. Существуют достаточно опасные признаки протекания аппендицита, среди которых нужно выделить такие:
- резкое сильное повышение температуры без видимых причин;
- падение температуры до критических значений;
- рвота, которая усугубляет состояние;
- сильная боль, постоянно нарастающая;
- спутанное сознание, бред.

Если появились все эти признаки, обязательно нужно обратиться к доктору, так как подобное состояние может привести к смерти больного. Даже если человек ощущает, что боль прошла, то это совершенно не означает, что воспаления больше нет. Это может свидетельствовать о том, что произошел разрыв аппендикса.
В домашних условиях запрещено проводить лечение, так как это может только лишь усугубить состояние. При выявлении первых симптомов аппендицита (у мужчины они возникли, у женщины или у ребенка — не имеет значения) нужно срочно вызвать скорую помощь.
Диагностика
Диагностика хронического аппендицита нередко бывает затруднительной потому, что заболевание не имеет специфических клинических проявлений, патогномоничных признаков. В рецидивирующей форме болезнь диагностировать проще. Врач полагается на результаты физикального (физического) обследования, клинико-анамнестические данные (наличие ранее возникавших острых приступов) и инструментальное исследование – рентгеноконтрастную ирригоскопию.
Общий план диагностики хронического аппендицита:
- Сбор анамнеза.
- Исключение соматических заболеваний органов брюшной полости и малого таза, проявления которых могут быть ошибочно приняты за симптомы хронического аппендицита. По показаниям – исследование почек, урография, ректальное и вагинальное обследование и т.д.
- Исследование органов дыхания (по показаниям – рентгеноскопия).
- Обследование сердечно-сосудистой системы, что включает измерение пульса, артериального давления (по показаниям – ЭКГ).
- Физикальное обследование живота, включающее пальпацию и перкуссию с целью обнаружения аппендикулярных проявлений.
- Измерение температуры.
- Общий анализ крови и мочи, хотя результаты этих анализов зачастую не имеют выраженных изменений.
- Визуализационные методы.
При возникновении повторного острого приступа диагностируют не обострение хронического, а острый аппендицит.
Физикальное обследование
Пальпация – один из методов физикального исследования.
Обращает внимание болезненность в правой подвздошной области, а также напряжение мышц, являющееся рефлекторной реакцией защиты на механическое воздействие болезненного участка.
Болезненность в точке МакБёрни при небольшом постукивании пальцем.
Чтобы выявить болезненность глубоко залегающего очага, выполняется бимануальная пальпация. Для получения более точной информации необходимо одной рукой фиксировать и подавать к другой, пальпирующей руке, орган.
Инструментальная диагностика
Если картина хронического аппендицита типична (что бывает нечасто, в отличие от острого), то оперируют без предварительного рентген-исследования. Визуализационные методы используются при неясном диагнозе. Это может быть обзорная рентгенография, сонография, компьютерная томография, контрастное исследование желудочно-кишечного тракта.
В случае с хроническим аппендицитом в обязательном порядке требуется проведение рентгеноконтрастной ирригоскопии толстого кишечника, по результатам которой можно судить о состоянии аппендикса. Колоноскопия позволяет исключить наличие онкопатологий в слепой кишке и толстом кишечнике, а рентгенография и ультразвуковая диагностика – в брюшной полости.
Дифференцируют хронический аппендицит от следующих заболеваний:
- Заболевания мочеполовой системы. Почечная колика, нефролитиаз, пиелиты, пиелонефриты.
- Гинекологические нарушения. Внематочная беременность, кистомы яичников, апоплексия яичника, воспалительные процессы в органах женской половой системы.
- Патологии желчного пузыря и поджелудочной железы. Панкреатиты, холециститы, желчнокаменная болезнь.
- Заболевания кишечника. Энтериты, энтероколиты, илеиты, дивертикулиты, острая кишечная непроходимость, онкопатологии кишечника, синдром раздраженного толстого кишечника.
- Заболевания желудка. Гастриты, язвенные болезни, отравления.
- Иные патологии, симулирующие ХА. Например, заболевания сердечно-сосудистой системы, плевриты, долевые пневмонии, пельвиоперитонит, туберкулезный мезоаденит.
Почему бывает
Угроза воспаления appendicitis существует у каждого мужчины. Появиться он может внезапно. Главные факторы:
- Копролиты (каловые камни).
- Образования различной этиологии, в том числе и опухолевые.
- Лимфоидная гиперплазия кишечника.
- Паразиты.
- Плохо усваиваемая пища – неочищенные семечки, косточки винограда и т.д.
- При закупорке просвета возникает абсцесс, а потом отмирание тканей отростка.
- Инфекции, носящие хронический характер: воспаление тазовых органов, заболевание почек;
- Частые запоры;
- Патологии червеобразного отростка;
- Понижен иммунитет.
Мужчины, которые не следят за правильным питанием, присутствуют хронические воспалительные процессы, имеют риск образования аппендицита. В рационе должны преобладать продукты, содержащие клетчатку: брокколи, белокочанная капуста, морковь, шпинат, помидоры.
Благодаря этим овощам можно избежать запоров. С высоким уровнем холестерина велик риск аппендицита. Червеобразный отросток со временем уменьшается и даже полностью может «усохнуть». В организме он не играет большой роли. Врачи говорят, что в детстве отвечает за иммунную систему.
Симптомы
- Опоясывающая боль брюшной полости правого подреберья.
- Температура до 37,5-38,0°C.
- Рвота.
- Частые позывы в туалет, диарея.
- При нажатии пальцами на живот болезненное подтягивание яичка.
- Гипертонический криз, учащённое сердцебиение.
Аппендицит может быть следствием прочих серьёзных недугов:
- Язва желудка, двенадцатиперстной кишки.
- Цирроз, желчнокаменная болезнь, другие патологии печени;
- Пневмония лёгкого.
Первые симптомы хронического
- Дискомфорт в подреберье;
- Резкие, опоясывающие боли после жирной пищи, кофе и занятий спортом;
- Метеоризм;
- Цистит;
- Запоры и диарея, которые возникают по очерёдности.
- Хронический аппендицит все равно даст о себе знать сильным приступом и неизбежным хирургическим вмешательством.
Такая форма appendicitis проявляет себя периодически острым приступом брюшной полости, в зависимости, где находится отросток. Воспаление кишки имеет характер вялотекущего заболевания.
Признаки
- Укладываем на спину. Поднять ноги (на подушку), отдаёт в правом подреберье.
- После надавливания на брюшную полость очень больно.
- Нельзя лежать на левой стороне.
Первая помощь
- Уложить в постель на правый бок, ограничить какие-либо движения.
- Не пить, есть в течение нескольких часов после приступа, при сильной жажде дать 1 стол.л. отвара ромашки.
- Для предотвращения перитонита (разрыва аппендикса) нельзя никаких слабительных.
- Запрещены все препараты, они затрудняют постановку диагноза.
Диагностика
Опытный врач-хирург сразу может распознать недомогание по специфическим симптомам при аппендиците, и дополнительных обследований.
Общие анализы
Обращают внимание на СОЭ и белок в моче.
УЗИ брюшной полости.
Рентген.
Компьютерная томография (КТ).
Лапароскопия аппендикса.
Лечение
Если уже есть приступ, то единственная терапия – операция. Не существует никаких лекарств от воспаления аппендицита. Осложнения:
- Разрыв, перитонит.
- Гнойная инфекция, абсцесс.
- Появление кишечных свищей.
При возникновении каких-либо вышеперечисленных симптомов вызвать «Скорую помощь». Облегчить болевое состояние до приезда врачей – уложить больного на правый бок, можно дать теплую грелку. Не занимайтесь самолечением. Поделитесь ссылкой со своими друзьями. Будьте здоровы!
Согласно статистике, аппендицит проявляется у мужчин не слишком часто. Это заболевание воспалительной природы локализуется в отростке, части толстой кишки, по правой нижней части живота. Аппендикс – это рудиментарный отросток, не играющий в организме человека ведущей роли, однако воспаление при отсутствии лечения рискует дать смертельный исход. Стоит разобрать особенности профилактики, лечения, симптомы, свидетельствующие о возникновении болезни.
Симптомы
Для хронической формы характерный постоянный вялотекущий воспалительный процесс, что приводит к изменению строения отростка. Симптоматика размыта, поэтому на основании жалоб пациента поставить точный диагноз невозможно.
У женщин
Симптомы хронического аппендицита у женщин:
- ощущение дискомфорта и тяжести;
- ноющая тупая боль справа внизу живота, которая появляется после физических нагрузок;
- расстройство пищеварения (запор, диарея, вздутие);
- рези в животе, как при отравлении;
- боль при осмотре на гинекологическом кресле.
При обострении возникает тошнота и рвота, может повышаться температура тела. Признаки хронического аппендицита у женщин во время ремиссии – отсутствие аппетита, бессонница, ухудшение настроения, периодическая ноющая боль внизу живота справа.
У мужчин
Симптомы аппендицита у мужчин немного отличаются от женских:
- постоянная ноющая боль в правой подвздошной зоне;
- тошнота и рвота в период обострения;
- повышение температуры тела.
С момента появления аппендицита у мужчин до их исчезновения проходит неделя.
Какой врач лечит хронический аппендицит?
Если заболевание находится в стадии ремиссии, необходимо посетить участкового терапевта или гастроэнтеролога. При обострении аппендицита нужно обратиться к хирургу. Женщинам следует проконсультироваться у гинеколога, сделать УЗИ органов мочеполовой системы.
Иногда требуется помощь проктолога и уролога для исключения других патологий.
Диагностика
Первичное обследование заключается в пальпации живота. Боль во время надавливания усиливается в разы внизу справа.
Больной должен сдать анализ крови и мочи. При аппендиците в плазме выявляется умеренный лейкоцитоз.
Чтобы исключить другие болезни, пациенту назначают инструментальные методики обследования. Методы диагностики хронического аппендицита:
- рентгенография желудка и брюшины с применением контрастного вещества;
- УЗИ органов брюшной полости и мочеполовой системы;
- МРТ;
- КТ;
- фиброгастродуоденоскопия.
Для уточнения диагноза может потребоваться лапароскопия.
Лечение
Чаще больной обращается за лечением при обострении хронической формы аппендикса. В таком случае проводят его удаление. Операция проходит под общим наркозом. Воспаленный аппендикс удаляют при помощи эндоскопической лапароскопии. Это малоинвазивная методика, благодаря которой период реабилитации проходит быстрее и легче. Пациента выписывают из больницы на вторые сутки.
При обострении аппендикса необходимо вызвать скорую помощь и соблюдать постельный режим до ее приезда. Принимать обезболивающие препараты не стоит.
После перенесенной операции необходимо соблюдать рекомендации врача:
- придерживаться диеты;
- выполнять лечебную гимнастику, чтобы избежать осложнений после операции;
- принимать препараты для укрепления иммунитета, а также антибиотики группы цефалоспоринов или макролидов;
- гулять на свежем воздухе.
Курс антибактериального лечения после операции – 7-10 дней.
При отсутствии острых приступов допускается консервативное лечение хронического аппендицита. Оно включает:
- Медикаментозную терапию. Пациент должен принимать антибактериальные, противовоспалительные, спазмолитические средства, а также препараты для улучшения кровообращения, витамины и иммунокорректоры.
- Диету. Питание должно быть дробным, рацион сбалансированный и разнообразный. Нужно отказаться от копченостей, солений, острой, жареной и жирной пищи. Нельзя пить кофе, крепкий черный чай и газированные напитки.
- Физиотерапевтические процедуры.
Осложнения
Последствия следующие:
- атрофические и склеротические изменения в аппендиксе;
- перфорация аппендикса с попаданием его содержимого в брюшную полость;
- образование рубцов и спаек, которые приводят к сращению отростка с соседними органами;
- аппендикулярный абсцесс;
- гангрена;
- разрастания грануляционной ткани.
При обострении аппендицита нужно обратиться к врачу. При его разрыве происходит раздражение соседних органов, в брюшной полости накапливается гной и развивается перитонит, а иногда даже сепсис. Такое состояние опасно для жизни человека.
Профилактика
Специальных профилактических мер не существует. Хронический аппендицит можно предупредить, если избавиться от вредных привычек, вести здоровый образ жизни и правильно питаться.
Хроническая форма аппендицита, даже если она протекает без обострений, нуждается в постоянном наблюдении. Только придерживаясь рекомендаций врача можно избежать операции и тяжелых осложнений.
Лечение хронического аппендицита
Лечением острого и хронического аппендицита занимаются преимущественно абдоминальные хирурги или хирурги общего профиля.
Если острый аппендицит лечится преимущественно хирургическим путем, то относительно хронического аппендицита единой тактики пока не разработано, поэтому хронический аппендицит лечат как консервативным способом, так и с помощью операции.
Консервативное лечение
Заключается в приеме противовоспалительных, антибактериальных препаратов, а также противоспастических средств.
Хирургическое лечение
Дает хороший эффект в случае развития вторично-хронических форм хронического аппендицита, однако может оказаться неэффективным при первично-хронической форме заболевания. Особенно рекомендуют удалять воспаленный отросток при наличии спаек, рубцовых изменений в стенке аппендикса, а также в первом триместре беременности.
В настоящее время аппендицит удаляют классическим и эндоскопическим способом.
Подготовка к операции
Нельзя греть область живота, употреблять наркотики, слабительные средства, алкоголь. Накануне рекомендуется легко поужинать и ничего не есть в день проведения операции.
Виды аппендэктомии
Типичная аппендэктомия. Хирургом в правой подвздошной области делается разрез, затем червеобразный отросток выводится в операционную рану, перевязывается его брыжейка, а дальше отсекается сам аппендикс. Культя отростка зашивается специальным видом швов (кисетный, Z-образный) и погружается в слепую кишку.
Ретроградная аппендэктомия. Данная операция используется в тех случаях, когда из–за спаек невозможно вывести отросток в операционную рану. В этом случае сначала аппендикс отсекается от прямой кишки, затем ушивается его культя и погружается в прямую кишку, а после этого хирург поэтапно выделяет отросток, перевязывает его брыжейку и удаляет наружу.
Лапароскопическая аппендэктомия. В стенке живота делаются небольшие проколы, через которые затем вводятся эндоскопические инструменты и производится отсечение аппендикса и извлечение его наружу.
Транслюминальная апендэктомия. Это относительно новый способ удаления червеобразного отростка, когда эндоскопические инструменты вводятся через разрез:
- в стенке желудка — трансгастральная аппендэктомия,
- в стенке влагалища — трансвагинальная аппендэктомия.
В этом случае отсутствуют швы на коже, а выздоровление проходит намного быстрее.
Послеоперационный период
После операции на рану накладываются швы, которые снимаются на 10-е сутки или рассасываются самостоятельно. Первые дни возможна болезненность в области послеоперационной раны, которая проходит после приема обезболивающих средств. Также после операции на некоторое время назначаются антибиотики, дезинтоксикационные препараты, проводятся перевязки.
Как правило, рекомендации хирургов сводятся к следующему:
- Постельный режим и голод первые 12 часов после операции.
- Разрешается сидеть после 12 часов с момента операции и мизерными глотками пить воду с лимоном.
- Через сутки можно вставать и ходить.
Очень важно в первые дни после удаления аппендикса придерживаться специальной диеты:
1–2 день после операции (№0а). Пища жидкая, желеобразная, полностью исключаются кашицеобразные и пюреобразные блюда, сметана, цельное молоко, виноградный и овощные соки, газированные напитки. Разрешается обезжиренный ненаваристый мясной бульон, фруктовый кисель, сладкий отвар шиповника, желе. Прием пищи небольшими порциями (до 300 г), 7–8 раз за сутки.
3–4 день. Разрешается употреблять слизистые супы из крупы, жидкую протертую рисовую или овсяную кашу, паровой омлет из белка, нежирное мясное или рыбное пюре, сырое яйцо.
С 5–7 день (стол №1). Можно протертые супы, мясные и рыбные протертые блюда, овощное и фруктовое пюре, кисломолочные напитки, белые сухари, печеные яблоки.
С 8-го дня пациенту разрешается перейти на общий стол №15 (исключаются острые, слишком жирные продукты, алкоголь).
Восстановительный период
Срок, когда можно вернуться к привычному образу жизни зависит от вида аппендэктомии и характера течения послеоперационного периода: после эндоскопических вмешательств заживление проходит быстрее. В среднем физическая нагрузка ограничивается на 2 месяца, затем разрешается бег, плаванье, верховная езда, а поднятие тяжестей — лишь через 3–6 месяцев. От посещения бани или сауны воздержаться минимум 3–4 недели.
Причины появления заболевания
Приступ, как правило, начинается внезапно. Непосредственно перед его началом человек чувствует себя превосходно. Обычно первые признаки болезни появляются в вечерние или в ночные часы.
Вот основные причины аппендицита, составляющие клиническую картину:
- Индивидуальные особенности строения аппендикса;
- Попадание инфекции из кишечника или через кровь;
- Гормональные нарушения;
- Воспаление начинается из-за нарушений в системе кровообращения аппендикса;
- Встречаются случаи, когда воспаление на аппендикс переходит с детородных органов.
- Обструкцию или механическую закупорку отростка. Из-за того, что просвет перекрывается из-за инородного тела или калового камня в аппендиксе застаивается содержимое, присоединяется инфекция и начинается быстрый воспалительный процесс. Закупорка бывает из-за увеличения лимфатических узлов, из-за паразитов, из-за появления каких-то опухолей или новообразований.
В связи с этим среди профилактических мер аппендицита у женщин, можно называть:
- Бороться с аллергическими состояниями, которые также содействуют снижению иммунитета;
- Стараться не допускать развития дисбактериоза;
- Желательно свести до минимума количество стрессовых ситуаций;
- Правильное питание, помогающее исключить проблему запоров, диареи и нарушение пищеварения. Это значит, что требуется наличие достаточного количества клетчатки, а также надо меньше кушать жирную и трудноперевариваемую пищу;
- Поддерживать иммунитет (частые воспалительные заболевания могут приводить к попаданию инфекции в аппендикс) Особенно опасны хронические болезни желудка, поджелудочной железы, кишечника, органов мочеполовой системы и непроходящее воспаление миндалин.
Аппендицит может возникнуть абсолютно в любом возрасте. Но чаще с ним сталкиваются молодые женщины. Причины недуга следующие:
- нарушение кровотока отростка или его смещение;
- воспалительный процесс в расположенных рядом органах;
- инфицирование кишечника;
- переизбыток серотонина;
- закупорка органа мелкими предметами (семечками, косточками и т.д.);
- забивание просвета каловыми массами.
У женщин аппендицит зачастую возникает при гинекологических заболеваниях. Одной из самых распространенных причин недуга считают воспалительный процесс в органах малого таза. Не меньшее влияние на состояние аппендикса оказывает диета, образ жизни и наличие стрессов. Развитие болезни происходит поэтапно:
- Начальный этап воспаления называют катаральным.
- Следующая стадия характеризуется образованием гнойных язв.
- Флегмонозный этап отличается увеличением червеобразного отростка и его наполнением гноем.
- На последней стадии осуществляется разрыв аппендикса.