Аппендицит: как вырезают
Содержание:
- Профилактика
- После возвращения домой
- Как быстро развивается болезнь
- Преимущества лапароскопии
- Послеоперационный период и возможные осложнения
- Какие могут быть осложнения?
- Под каким наркозом удаляют аппендицит?
- Осложнения
- Где находится аппендицит у человека
- Ход операции
- Основные методы терапии
- Хирургия. Шпаргалка.
Профилактика
Аппендицит — не очень предотвратимая патология, хотя несколько исследований показали, как образ жизни и определенный тип пищи могут защитить от воспаления аппендикуляра; в частности, рекомендуется соблюдать здоровую и сбалансированную диету, богатую клетчаткой и легкоусвояемыми продуктами в дополнение к достаточному питью и умеренной физической активности, что способствует регуляции моторики кишечника.
Напротив, чрезмерное количество жирной пищи, плохо усваиваемой и богатой отходами, особенно если в условиях запора и кишечной нерегулярности, может способствовать возникновению воспаления червеобразного отростка.
В случае подозрения или подтверждения аппендицита следует избегать:
- жареные и жирные продукты (сладости, колбасы, жирные и кисломолочные сыры);
- продукты, которые вызывают отек кишечника из-за производства газов (брокколи, бобы);
- алкогольные напитки, газированные напитки, кофе и чай;
- специи, перец и пряные приправы.
После возвращения домой
 После выписки пациент должен продолжать следить за швом. После душа его обрабатывают спиртом, йодом или зеленкой, заклеивают пластырем. Швы снимают амбулаторно, через 10-14 дней после операции. После удаления нитей уход остается прежним. Повязку следует носить до полного заживления тканей и исчезновения сукровичных выделений.
После выписки пациент должен продолжать следить за швом. После душа его обрабатывают спиртом, йодом или зеленкой, заклеивают пластырем. Швы снимают амбулаторно, через 10-14 дней после операции. После удаления нитей уход остается прежним. Повязку следует носить до полного заживления тканей и исчезновения сукровичных выделений.
Второй аспект реабилитации – ограничение физических нагрузок. После лапароскопии строгий режим соблюдают 14 дней, после открытой аппендэктомии – 1 месяц. На это время запрещена любая физическая активность, кроме спокойных прогулок и несложных домашних занятий (без активных наклонов и резких движений). Также на этот срок запрещено купание в открытых водоемах, бассейнах. При открытой операции после перитонита и рассечения прямой мышцы, на протяжении 2-3 месяцев нежелательно поднимать грузы тяжелее 3 кг.
В первые недели после выписки пациент должен продолжать следить за рационом, чтобы предотвратить запор и сильное натуживание. В меню должно быть много овощей, кисломолочных продуктов, необходимо соблюдать питьевой режим. При возникновении запора – посоветоваться с врачом о приеме слабительного.
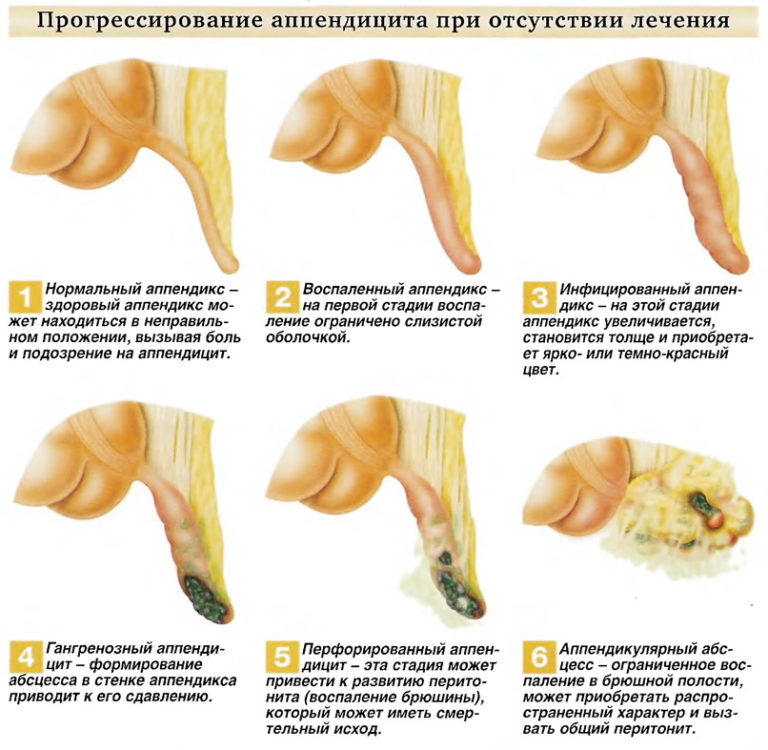
Как быстро развивается болезнь
Существует несколько стадий:
- Катаральная (первые 12 часов). Происходят изменения в слизистой органа. В области желудка появляется болевые ощущения, которые постепенно охватывают всю брюшную полость.
Боль усиливается при пальпации (исследовании, нажатии пальцами). Острее она становится также при ходьбе.
Начинается тошнота, затем рвота, которая не приносит облегчение. Повышается температура, возникает ощущение сухости во рту. Наблюдается расстройство дефекации – невозможность опорожнить кишечник.
Флегмонозная (около суток). Боль становится острой. Начинается перфорация (пробитие, разрушение) стенок аппендикса и гнойное воспаление.
Состояние больного тяжелое: температура около 38 градусов, рвота, возможен понос или запор. При пальпации наблюдается напряжение аппендикса, боль усиливается
Гангренозная (до 3-х дней). Начинается некроз (отмирание) тканей отростка и расположенных рядом сосудов и нервных окончаний.
Больной испытывает мнимое облегчение, боль становится меньше.
Однако воспалительный процесс продолжает распространяться. Кожный покров бледный. Возможна тахикардия (учащение сердечного ритма)
Перфоративная. Происходит разрыв аппендикса и гной оказывается в брюшной полости.
Развивается перитонит. Начинаются сильнейшие боли в животе, непрерывная рвота.
Температура очень высокая. Высока вероятность летального исхода
Преимущества лапароскопии
Начальный этап воспаления червеобразного отростка прямой кишки характеризуется тем, что возникают деструктивные изменения кровообращения. Через несколько часов в слизистом слое аппендикса появляются гнойные очаги. Нарушения происходят на микроскопическом уровне, в результате чего развивается острый катаральный аппендицит.
Лапароскопическая операция представляет собой малоинвазивное вмешательство. В процессе удаления пораженного органа пациент теряет меньше крови, чем при полостном разрезе, когда рассечению подвергается до 10 см передней стенки живота. Многих людей волнует вопрос, можно ли удалить воспалившийся аппендикс качественно, при этом травмируя кожу минимальным образом.
Лапароскопия при аппендиците является именно таким вмешательством, после которого останется практически незаметный шрам. Хороший косметический эффект достигается за счет того, что каждый разрез составляет не более 2-х сантиметров в диаметре и быстро затягивается, оставляя лишь маленький белесый след.
Еще одним аргументом за лапароскопический способ избавления от аппендицита считается малая вероятность развития спаечного процесса. Благодаря тому, что хирург, проводящий лапароскопию, делает минимальные надрезы, на месте удаленного отростка практически никогда не образуются спайки. Этому способствует и разрешенная после операции легкая физическая активность.
Безусловным преимуществом манипуляций такого вида является очень быстрое восстановление организма. После лапароскопии больной проводит в стационаре меньше времени, чем после классической полостной операции. В связи с малой потерей крови к человеку быстро возвращается работоспособность, кроме того, в кратчайшие сроки нормализуется кишечная перистальтика и пациент может переходить на диетическое питание.
Каждый десятый житель планеты перенес аппендэктомию
В сравнении с другими оперативными вмешательствами резекция аппендикса лапароскопическим доступом продолжается недолго — всего около 40 минут (при отсутствии осложнений), а значит, и действие наркоза на организм будет не слишком долгим.
В ряде случаев лапароскопия может быть проведена как диагностическая операция, когда наличие патологии невозможно подтвердить аппаратными или лабораторными методами. В качестве метода диагностики лапароскопия часто используется для определения локализации воспаления в брюшной полости у детей и женщин, когда симптомы патологии аппендикса напоминают признаки болезней соседних органов.
Послеоперационный период и возможные осложнения
Послеоперационный период при лапароскопии аппендицита протекает намного легче и быстрее, нежели в случае открытого полостного вмешательства. Уже через несколько дней прооперированный может отправиться домой, максимум пребывания в больнице — неделя.
Кожные швы снимаются традиционно на 7-10 сутки, это можно сделать в поликлинике либо вернувшись в больницу, а при наложении саморассасывающихся нитей швы рассосутся самостоятельно.
В первые сутки возможна боль в области проколов, поэтому пациенту не откажут в назначении анальгетиков. Всем больным, перенесшим удаление аппендикса, назначается антибактериальная терапия, которая особенно показана при риске инфекционных осложнений или в случае диагностики во время операции гнойного процесса, перитонита.
Ранняя активизация — залог быстрейшего восстановления и профилактики многих осложнений, поэтому уже к концу первого дня после операции больному порекомендуют встать и пройтись, постепенно расширяя двигательный режим со второго дня.
Питание после любой операции на кишечнике должно быть максимально щадящим, в первые сутки пациенту предложат лишь жидкую пищу и питье, но позднее станет безопасным переход к обычной пище.
Полное восстановление после операции занимает не менее двух месяцев, это время необходимо для заживления рубцов, оставшихся внутри после иссечения отростка, поэтому крайне не рекомендуются подъемы тяжестей и физические нагрузки, сопровождающиеся повышением внутрибрюшного давления, что может спровоцировать расхождение швов. В то же время, возвратиться к привычной жизни и работе (если она не связана с физическими усилиями, тяжестью и т. д.) можно уже через неделю-две.
Произведенная технически верно лапароскопия аппендицита сопровождается минимумом осложнений. В частности, риск спаечного процесса намного меньше такового после открытой операции, но все же неблагоприятные последствия могут быть и связаны они с общим состоянием больного, тяжелым течением заболевания либо недостаточным опытом хирурга.
Среди осложнений наиболее вероятны:
Кровотечения в брюшную полость;
Присоединение вторичной инфекции, в том числе, в области кожных ран;
Перитонит и внутрибрюшные абсцессы — редки, риск их в несколько раз ниже, чем при классической аппендэктомии;
Грыжи передней стенки живота;
Острый тифлит — своеобразное осложнение лапароскопической операции, когда при неосторожном обращении с коагулятором возникает ожог поверхности слепой кишки, клинически проявляющийся болями, повышением температуры тела к пятому дню с момента операции.
Одним из частых осложнений, возникающих в течение операции, считается гипотония, связанная с нагнетанием газа в живот, введением некоторых лекарств, патологией сердца и других внутренних органов.
У тех больных, которым ранее проводились лапаротомии по поводу других заболеваний хирургического профиля, вероятны повреждения других органов во время лапароскопии ввиду спаечного процесса, что требует особой осторожности со стороны хирурга.
Отзывы пациентов обычно положительны, ведь риск осложнений минимален, а восстановительный период короткий, при этом на животе нет уродующих рубцов и трудоспособность возвращается довольно быстро.
С другой стороны, возможно и платное лечение, цена которого зависит от стоимости инструментария, расходных материалов, квалификации оперирующего врача, используемых медикаментов. В среднем лапароскопия аппендицита обойдется в 20 и более тысяч рублей. Поводами к ее проведению могут быть и хронические воспалительные изменения отростка, тогда хирург может порекомендовать пройти плановое лечение.
Многие пациенты желают провести послеоперационный период в отдельной комфортной палате, и такую услугу на платной основе могут предоставить не только частные клиники, но и обычные государственные больницы. Кроме того, оплатить можно часть расходных материалов — пластыри, эластические бинты, обезболивающие препараты и т. д. Конечно, при бесплатном лечении пациента не оставят истекать кровью или страдать от боли, но за свой счет можно купить более качественные медикаменты, нежели те, которые предусмотрены бюджетом больницы.
В целом, лапароскопия аппендицита — эффективный и довольно надежный способ лечения воспаления отростка слепой кишки, но только в том случае, если операцию проводит высококвалифицированный специалист, имеющий достаточный опыт таких вмешательств. Подобная техника постепенно внедряется в широкую практику и, хочется надеяться, станет «на поток» наравне с другими малоинвазивными операциями.
Операция.Инфо
Какие могут быть осложнения?
Несмотря на высокий уровень современной медицины, нельзя исключать факт неблагоприятного исхода и развития различных форм осложнений. Причины могут быть разными: от низкой компетенции врача до воспаления швов, внутреннего кровотечения.
Чаще всего сложности могут быть в случае обнаружения слепого отростка или разрыве аппендикса. В этом случае врач выполняет терапию антибиотиками.

Терапия из антибиотиков снимет воспаление
Затвердения места иссечения, огрубение тканей, покраснение также является тревожным сигналом к осложнению. В этом случае необходимо срочно обратиться к врачу. Такие симптомы могут указывать на гнойно-некротические процессы. Врач проводит обследование и назначает повторную операцию.
Нередко осложнение происходит из-за несоблюдения рекомендаций врача, нарушении правил реабилитации. Надутый живот причины у женщин, читайте в нашей статье.
Под каким наркозом удаляют аппендицит?
Общепринято разделять обезболивание при данной операции на две категории:
- Общий наркоз при аппендиците;
- Местная анестезия (локальное обезболивание).
Кроме этого, важным моментом в обоих случаях является проведение интубации трахеи (эндротрахеальная техника). Что это такое? В процессе резекции (удалении отростка) есть большой риск попадания желудочных масс в дыхательные пути, если пациент перед операцией употреблял пищу или любую жидкость, данная процедура подразумевает собой их защиту (в трахею вставляется дыхательная трубка). Несмотря на то что аппендицит без наркоза и этой процедуры удалять не рекомендуется, хирурги часто пренебрегают вторым шагом. Нередко наблюдается именно внутривенная анестезия при аппендиците, которая исключает данный этап.
Общий наркоз
Довольно редко удаляют аппендицит под местным наркозом. Именно общий наркоз — наилучший вариант не только для пациента, но и для врача, которому ничего не будет мешать работать. Его преимущества:
- Полное отсутствие каких-либо болевых ощущений. После погружения в сон чувствительность человека отключается;
- Отсутствие воспоминаний. Это не самая приятная процедура, о которой хотелось бы оставить след в памяти;
- Возможность контролировать и, при необходимости, увеличивать время, которое больной будет находиться во сне. Это нужно, если в процессе операции возникли осложнения, в список которых входят:
- Кровотечение;
- Перитонит (воспаление);
- Нестандартное расположение аппендикса;
- Выбор среди препаратов, которые можно применить. Непосредственно перед тем, как наркоз делают при аппендиците, проводят ряд тестов, чтобы выявить все особенности организма. Уже на основании анамнеза, возраста пациента, тяжести случая и имеющихся заболеваний подбирают конкретный медикамент.
Общий наркоз при аппендиците нельзя назвать обычной анастезией, при которой пациенту просто вводят выбранный препарат и тот засыпает. Он имеет несколько этапов:
- Премедикация. Подготовка к основной стадии. Чаще всего включает в себя использование анальгетиков наркотического характера, седативные и антигистаминные препараты;
- Вводный наркоз. Больного постепенно начинают погружать в состояние сна. На этом этапе производят интубацию трахеи и переводят больного на искусственную вентиляцию легких. Далее вводят миорелаксанты, благодаря которым расслабляются мышцы (сейчас интубация помогает человеку дышать);
- При необходимости, хирург может продлить усыпление, если это позволяет сделать состояние сердца и легких;
- Выведение из сна. Перевод на самостоятельное дыхание происходит только после пробуждения.
Препаратов, которые применяют множество, но часто прибегают к следующим:
- Кетамин;
- Пропофол;
- Виадрил;
- Галотан;
- Фторотан;
- Закись азота;
- Изофлюран;
- Севофлюран и др.
Данная процедура имеет несколько противопоказаний:
- Нарушенная работа сердца и сердечно-сосудистой системы;
- Почечная и печеночная недостаточность;
- Бронхиальная астма;
- Беременность и период лактации.
Местная анастезия
Многие люди считают, что удалять аппендицит под местным наркозом лучше. Это объясняется его некоторыми преимуществами над общим, но мало кто задумывается о его недостатках. В его плюсы входят:
- Безопасность больного. В этом случае пациенту почти ничего не грозит;
- Простота процедуры. Нет необходимости в специальной технике и нескольких этапах. Таким обезболиванием можно пользоваться даже в полевых или экстренных условиях;
- Быстрое восстановление. Состояние онемения проходит спустя пару часов.
К недостаткам же относят:
- В первую очередь, такой метод можно применять только на взрослых людях. Успокоить в этой ситуации ребенка даже средних лет не будет представляться реальным;
- Если вам сделали такую анестезию, то удалению аппендицита выделяется всего 30-40 мин на всю операцию. Если она не пройдет гладко — это может сказаться на вашем здоровье;
- Порой обезболивающий эффект недостаточен. Некоторые люди все чувствуют и это основная причина, почему данного метода сторонятся и прибегают к его использованию только в тех случаях, когда сделать общий наркоз невозможно;
- В процессе человек находится в сознании;
- При повышенной возбудимости нервной системы также нельзя прибегать к местной анестезии.
Осложнения
По скорости развития осложнения после операции аппендицита могут быть ранними и поздними. К числу наиболее часто встречаемых относятся:
- Повышение температуры, что указывает на присутствие воспаления. Как правило, после операции она держится лишь несколько дней, что является вариантом нормы. Зачастую по мере нормализации состояния пациента она также опускается до привычных пределов. Поводом для возникновения опасений считается сохранение после операции аппендицита субфебрильной температуры в течение месяца, что сопровождается рвотой, расстройствами стула, болями, повышенным потоотделением и нарушением сознания. Это может быть признаком нагноения мест разрезов, образования абсцессов и т.д.
- Расхождение внутренних или наружных швов. Внешними признаками этого является образование под кожей выпячивания, появление болей, иногда рвоты. Если же разошлись наружные швы, больной замечает открытие послеоперационной раны, что может сопровождаться кровотечением.
- Послеоперационная грыжа. Иногда в месте осуществления разреза швы расходятся, следствием чего является выпадение органов в образовавшееся отверстие. Это проявляется выпячиванием стенки живота. Подобное наблюдается при сильном натуживании, получении травм в область разреза, наличии проблем со сращением краев раны, что нередко встречается при сахарном диабете,
- Перитонит. Чаще всего опасное для жизни воспаление серозной оболочки брюшины развивается у пожилых больных, имеющих те или иные хронические заболевания и прибывших в хирургический стационар на поздних стадиях развития недуга. Если после операции аппендицита держится температура, а передняя брюшная стенка напряжена и резко болезненна, это явно указывает на возможность развития перитонита.
- Спаечная болезнь. Нередко после любых хирургических вмешательств между отдельными органами брюшной полости, малого таза или просто петлями кишечника формируются своеобразные плотные тяжи. Они могут вызывать боли различной интенсивности, препятствовать нормальному прохождению пищи и каловых масс, соответственно, вызывать вздутие живота, запоры, тошноту и т.д., даже становиться причиной развития кишечной непроходимости, что несет опасность для жизни.
 Многие маскируют шрамы после открытой аппендэктомии различными татуировками
Многие маскируют шрамы после открытой аппендэктомии различными татуировками
Если у пациента развиваются какие-либо послеоперационные осложнения при аппендиците, ему необходимо срочно обратиться за помощью к хирургу, который назначит подходящее лечение. При этом нужно немедленно вызывать бригаду скорой помощи, если у больного разошлись швы уже после выписки из стационара. В таких ситуациях до приезда врачей следует лечь, сохранять спокойствие и неподвижность.
Автор статьи: Воронина Мария Евгеньевна
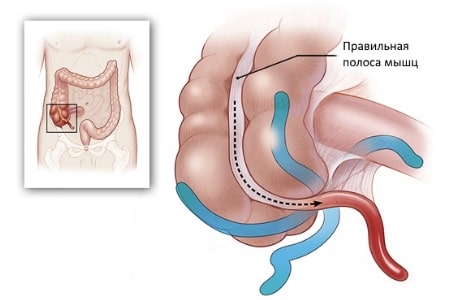
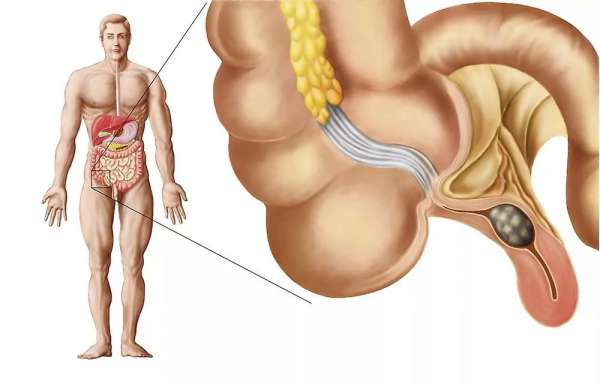
Где находится аппендицит у человека
Аппендикс – это отросток слепой кишки, размером около 9 сантиметров, имеющий червеобразную форму.
Его обязанности – продуцирование кишечного сока, поддержание оптимальной микрофлоры кишечника, укрепление иммунитета.
Аппендицит – острое воспаление тканей аппендикса, срочно требующее хирургического вмешательства.
Человек рождается с органами, нужными для жизнеобеспечения, такими, как сердце, легкие, желудок, кишечник. Отросток прямой кишки в виде червя (аппендикс) еще в прошлом столетии считался ненужным органом и подлежал удалению. Потому что воспаление этого органа возникает внезапно, и если вовремя не удалить его, может возникнуть угроза летального исхода.
Воспаление аппендикса на медицинском языке носит название «аппендицит». Удаление червеобразного отростка, по статистике, является самой распространенной операцией на брюшной полости. Развиваться патология может в любом возрасте, но чаще всего диагностируется в возрасте от 10 до 30 лет.
Большинство людей, которых беспокоят боли в животе, задаются вопросом, с какой стороны аппендицит, и какие симптомы свидетельствуют о нем. Обусловлено это тем, что халатное отношение к воспаленному аппендиксу часто заканчивается летальным исходом или развитием опасных для жизни осложнений. Само оперативное вмешательство по удалению несложное.
Многие недооценивают серьезность заболевания, что влечет за собой развитие нежелательных последствий.
Аппендикс имеет несколько вариантов местонахождения:
- Нисходящее – можно встретить у большей части людей. Сам орган опущен вниз, в полость малого таза. При воспалительном процессе формируются различные спайки, которые затрагивают такие органы, как мочевой пузырь, половые женские органы, прямая кишка.
- Латеральное – аппендикс расположен в боковой наружной стороне тела сбоку от кишечника. Такое расположение не затрагивает органы брюшной полости.
- Медиальное – аппендикс разместился между петлями тонкого кишечника. При воспалительном процессе пациента посещает болевой синдром с правой стороны живота.
- Восходящее – расположение органа находится прямо за слепой кишкой.
- Атипичное – отросток находится под печенью. При воспалительном процессе он срастается с ее капсулой.
Ход операции
Классическая операция по удалению аппендицита проводится через разрез передней стенки живота в правой подвздошной области, сквозь который выводится слепая кишка с аппендиксом, он отсекается, а рана ушивается наглухо. В зависимости от особенностей расположения аппендикса, его длины, характера патологический изменений выделяют антеградную и ретроградную аппендэктомию.
Ход операции включает несколько этапов:
- Формирование доступа к пораженной зоне;
- Выведение слепой кишки;
- Отсечение червеобразного отростка;
- Послойное ушивание раны и контроль гемостаза.
Чтобы “добраться” к воспаленному аппендиксу производят стандартный разрез длиной около 7 см в правой подвздошной области. Ориентиром служит точка Мак-Бурнея. Если мысленно провести отрезок от пупка до правой верхней ости подвздошной кости и разделить его на три части, то эта точка будет лежать между внешней и средней третями. Разрез проходит под прямым углом к полученной линии через указанную точку, треть его располагается над, две трети – под указанным ориентиром.
слева – традиционная открытая операция, справа – лапароскопическая операция
После того, как хирург рассек кожу и подкожную жировую клетчатку, ему предстоит проникнуть в полость живота. Фасции и апоневроз косой мышцы разрезаются, а сами мышцы отодвигаются в стороны без разреза. Последним препятствием становится брюшина, которая рассекается между зажимами, но предварительно врач убедится, что в них не попала стенка кишечника.
Вскрыв брюшную полость, хирург определяет наличие препятствий в виде спаек и сращений. Когда они рыхлые, то просто разделяются пальцем, а плотные, соединительнотканные, рассекаются скальпелем или ножницами
Далее следует выведение участка слепой кишки с червеобразным отростком, для чего хирург осторожно тянет стенку органа, извлекая его наружу. При проникновения в живот, там возможно обнаружение воспалительного экссудата, который удаляется салфетками либо электроотсосом.
аппендэктомия: ход операции
Извлечение аппендикса производится антеградно (типичный вариант) и ретроградно (реже). Антеградное удаление подразумевает перевязку сосудов брыжейки, затем на основание аппендикса накладывается зажим, отросток ушивается и отсекается. Культя погружается в слепую кишку, а хирургу остается наложить швы. Условием для антеградного удаления аппендикса считается возможность беспрепятственного выведения его в рану.
Ретроградная аппендэктомия производится в другой последовательности: сначала отсекается отросток, культя которого погружается в кишку, накладываются швы, а затем поэтапно ушиваются сосуды брыжейки и она отсекается. Необходимость в такой операции возникает при локализации отростка позади слепой кишки или забрюшинно, при выраженном спаечном процессе, затрудняющем выведение отростка в операционное поле.
После того, как аппендикс удален, наложены швы, осмотрена брюшная полость, производится послойное ушивание брюшной стенки. Обычно шов глухой, не подразумевающий дренирования, но только в тех случаях, когда не признаков распространения воспалительного процесса на брюшину, а в животе не обнаружено экссудата.
В части случаев возникает необходимость установки дренажей, показаниями к чему считаются:
- Развитие перитонита;
- Возможность неполного удаления отростка и недостаточного гемостаза;
- Воспаление клетчатки забрюшинного пространства и наличие абсцессов в брюшной полости.
Когда речь идет о перитоните, нужны 2 дренажа – в зону удаленного отростка и правый боковой канал живота. В послеоперационном периоде врач тщательно контролирует отделяемое из брюшной полости, а при необходимости возможно проведение повторной операции.
Заподозрить перитонит (воспаление брюшины) можно еще на этапе обследования пациента. В таком случае предпочтительным будет разрез по средней линии живота, обеспечивающий хороший обзор брюшной полости и возможность проведения лаважа (промывания с помощью физиологического раствора или антисептиков).
Основные методы терапии
Осложненный местным перитонитом острый аппендицит является очень серьезными заболеваниями, поэтому его лечение проводится исключительно в стационарных условиях под строгим наблюдением доктора. Чем раньше оно будет начато, тем больше вероятность полностью побороть недуг и минимизировать риски развития серьезных осложнений. На основании состояния пациента подбирается комплексная программа лечения.
Сперва выполняется удаление аппендицита. Перитонит не лечится только при помощи лекарственных препаратов, особенно если произошел разрыв придатка слепой кишки, поэтому без хирургического вмешательства не обойтись. Далее брюшная полость чистится и зашиваются поврежденные участки кишечника, после чего врачами предпринимается комплекс мероприятий по оздоровлению организма.
После хирургической терапии могут образовываться гнойные накопления. В этом случае больному устанавливают дренаж, который убирают только после прекращения образования гноя. Чтобы операция (перитонит, аппендицит и некоторые другие заболевания пищеварительной системы требуют долгой реабилитации) была перенесена лучше, а также для ускорения процесса выздоровления медицинские специалисты назначают антибактериальные препараты, иммуномодуляторы и витаминные комплексы. Также больной должен придерживаться особой диеты, употребляя в пищу только разрешенные продукты. Первые несколько дней после перенесенной операции можно употреблять только куриные бульоны, после чего меню постепенно расширяется.
Хирургия. Шпаргалка.
13.01.2012 18087
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Основные симптомы острых хирургических заболеваний, наиболее часто встречающихся на СМП.
Острый аппендицит
*Симптом Кохера — локализация болей в первые час в эпигастрии или по всему животу, а впоследствии – в правой подвздошной области. *Симптом Ровзинга– появление болей в правой подвздошной области при нанесении толчков в зоне нисходящей кишки в левой подвздошной области. *Симптом Воскресенского – возникновение болей при скольжении руки от эпигастрия в правую подвздошную область. *Симптом Ситковского – усиление боли в положении больного на левом боку. *Симптом Бортомье-Михельсона – усиление боли при пальпации правой подвздошной области в положении больного на левом боку. *Симптом Образцова – при пальпации в правой подвздошной области в положении больного на спине боли усиливаются при поднятии больным выпрямленной правой ноги. *Симптом Коупа — усиление боли в правой подвздошной области при ротационных движениях правой ногой. *Симптом Думбадзе — усиление боли в правой подвздошной области при пальпации пупочного кольца.
Острый холецистит
*Симптом Грекова-Ортнера – болезненность при поколачивании ребром ладони по правой реберной дуге. *Симптом Захарьина – боль при поколачивании или надавливании на область проекции желчного пузыря. *Симптом Образцова – резкая боль при введении кисти руки в область правого подреберья. *Симптом Керра – болезненность при вдохе во время пальпации правого подреберья. *Симптом Мерфи – исследуется в положении больного лежа на спине. Кисть левой руки кладут так, чтобы большой палец размещался в области проекции желчного пузыря, а кисть – по краю реберной дуги. Больного просят глубоко вдохнуть, но это больной сделать не может из-за резкого усиления болей. *Симптом Мюсси – болезненность при надавливании пальцем над ключицей между передними ножками m.sternocleidomast.
Ущемленные грыжи живота
*Симптом Валя – над местом препятствия пальпаторно определяется вздутая петля кишки с высоким тимпанитом над ней. *Симптом Обуховской больницы – ампула прямой кишки пустая, анус зияет (характерен при завороте, узлообразовании сигмовидной кишки) *Симптом Цеге-Мантсифеля – при ущемлении сигмовидной кишки с клизмой удается ввести не более 0,5-1 л жидкости.
Острый панкреатит
*Симптом Холстеда — цианоз кожи живота. *Симптом Мондора – мраморно-фиолетовые пятна на коже туловища. *Симптом Грюивальла – резкий цианоз пупка. *Симптом Гобье — тимпанит в эпигастральной области по ходу поперечно-ободочной кишки. *Симптом Воскресенского – отсутствие пульсации брюшного отдела аорты в эпигастрии. *Симптом Мейо-Робсона – болезненность при надавливании в области левого реберно-позвоночного угла. *Симптом Губергрица – болезненность при надавливании на 6 см вверх и влево от пупка. *Симптом Дежардена – болезненность при надавливании на 6 см вверх и вправо от пупка.
Прободная язва
*Симптом Дьелафуа – острые, «кинжальные» боли в эпигастральной области. *Симптом Чугуева – поперечная складка кожи на уровне или выше пупка. *Симптом Грекова – брадикардия в первые часы после прободения. *Симптом Спижарского – при перкуссии – высокий тимпанит в эпигастральной области и притупление в боковых отделах живота. *Симптом Кларка – исчезновение печеночной тупости или уменьшение ее размеров как результат попадасния газа в брюшную полость. *Симптом Гюстена – прослушивание сердечных тонов до уровня пупка. *Симптом Куленкампфа – при пальцевом исследовании per rectum выявляется нависание передней стенки прямой кишки, резкая болезненность в дугласовом пространстве.
Острое желудочно-кишечное кровотечение
*Симптом Бергмана – исчезновение болей вслед за начавшимся кровотечением (при язвенной болезни). *Симптом М лори-Вейса – остро возникающие продольные разрывы слизистой гастрального отдела желудка с переходом на пищевод _с повреждением подслизистого сосудистого сплетения).
Почечная колика
*Симптом Лорин-Эпштейна – при потягивании за яичко отмечается усиление болей. *Симптом поколачивания – боль возникает или усиливается при нанесении коротких ударов по поясничной области в проекции почек. *Симптом Ллойда – при перкуссии в области проекции почки отмечается болезненность в бедре.