Эффективные препараты и лекарства для лечения малярии у взрослых
Содержание:
Хлоридин
Хлоридин (Пириметамин) оказывается кроме противомалярийного антитоксоплазмоидное действие. Эффективен при малярии, вызванной Plasmodium falciparum, Plasmodium vivax и Plasmodium malariae. Обладает как гематошизотропным, так и гистошизотропным действием, лишен гамонтоцидной активности.
Препарат обладает целым рядом побочных действий: аллергический дерматит, тошнота и боли в животе, рвота и диарея, бессонница, головная боль, депрессия, эпилептические припадки, аритмия, гематурия, угнетение костномозгового кровообращения и др. При длительном применении и отравлении развиваются более грозные осложнения.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Для исследования крови на наличие в ней малярийных плазмодиев, как правило, применяют метод «толстой капли». Он позволяет определить наличие паразитов, так как в таком количестве крови их концентрация намного больше, чем в так называемом «тонком мазке». Однако метод «тонкого мазка» дает возможность более надежно определить вид плазмодия, ведь при таком исследовании лучше сохраняется его внешний вид. Если первый анализ был отрицательным, его повторяют через 4-6 часов.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Противомалярийные препараты
Существует несколько групп противомалярийных препаратов. Их градация основана на воздействии на ту или иную стадии развития малярийных плазмодиев в организме больного.
Гистошизотропные препараты
При укусе инфицированного малярийного комара в течение 10 — 30 минут брадиспорозоиты оседают в клетках печени. Часть тахиспорозоитов Plasmodium ovale и Plasmodium vivax и все тахиспорозоиты Plasmodium falciparum и Plasmodium malariaе немедленно начинают печеночную шизогонию. Другая часть брадиспорозоитов Plasmodium ovale и Plasmodium vivax впадают в спячку и в дальнейшем являются причиной поздних рецидивов. Гистошизотропные препараты оказывают действие на малярийных плазмодиев, проходящих преэритроцитарный (печеночный) путь развития. Они подавляют развитие тканевых форм паразитов и препятствуют развитию поздних рецидивов.
- На преэритроцитарные формы паразитов хорошо действуют Хлоридин и Прогуанил (Бигумаль).
- Для предупреждения отдаленных рецидивов показано применение Примаквина (Примахина) и Хиноцида.
Рис. 3. Тканевой шизонт в печени.
Гематошизотропные препараты
Гематошизотропные препараты разрушают малярийные плазмодии, проходящие свой цикл развития в эритроцитах, купируют приступы малярии.
- В эту группу входят: Хинин, Мепакрин (Акрихин), Пириметамин (Хлоридин, Малоцид, Тиндурин, Дараприм), Хлорохин (Хингамин, Резохин, Нивахин и др.), Плазмохин.
- Помимо вышеуказанных препаратов для лечения малярии используются антибиотики и сульфаниламидные препараты (Триметоприм, Пириметамин, Сульфаметоксазол, Сульфадоксин, Тетрациклин, Клиндамицин, Мефлохин и фторхинолоны). Назначение производных сульфона и сульфаниламида позволяют значительно уменьшить дозы основных противомалярийных препаратов.
- Из комбинированных препаратов используется Фансидар — сочетание Пириметамина и Сульфадоксина.
- Препаратом глубокого резерва является Галофантрин.
Рис. 4. Гематошизотропные препараты разрушают малярийные плазмодии, проходящие свой цикл развития в эритроцитах, купируют приступ малярии.
Гамонтотропные препараты
Гамонтотропные препараты оказывают действие на гаметоциты — незрелые половые формы паразитов. Гамонтоцидной активностью обладают Примахин, Хиноцид, Бигумаль, Хлоридин, Плазмохин. Препараты этой группы используются для санации выявленных паразитоносителей, то есть с целью «общественной» химиопрофилактики малярии.
Рис. 5. Женские гаметоциты P. falciparum под микроскопом.
Последствия и осложнения
Последствия малярии для человека зависят от степени поражения внутренних органов. Так, для церебральной малярии характерны гемиплегия, атаксия, экстрапирамидные нарушения, мононевриты и полиневриты. После любой формы болезни может появиться хроническая почечная недостаточность, дисфункция печени, селезёнки и другие патологии.
кома
Нетипичные и осложнённые формы малярии, следующие.
- Церебральная малярия является тяжёлым осложнением тропической формы болезни. Её ещё называют малярийной комой. Отличается молниеносным началом и бурным развитием, включающим 3 периода — сомноленции, сопора, глубокой комы. Прогноз — неблагоприятный.
- Алгидная форма тропической малярии. Течение заболевания напоминает холеру.
- Гемоглобинурийная лихорадка — развивается у пациентов с генетически обусловленной энзимопатией на фоне лечения противомалярийными препаратами. Часто заканчивается летально из-за развития острой почечной недостаточности.
- Смешанная малярия — инфекция, вызванная несколькими видами плазмодиев. Встречается в регионах с высоким уровнем заболеваемости. Имеет нетипичное течение, что затрудняет диагностику.
- Разрыв селезёнки — осложнение малярии, требующее немедленного хирургического вмешательства.
Чем опасна малярия, кроме перечисленного? На фоне болезни может развиться отёк лёгких, ДВС-синдром, малярийный алгид (инфекционно-токсический шок), острая почечная недостаточность и другие тяжёлые состояния.
Малярия у детей и во время беременности
В эндемичных регионах малярия у детей является причиной смертности. Возрастом до 6 месяцев малыши болеют редко, поскольку приобретают пассивный иммунитет от матерей.
Возрастная группа, в которой чаще всего регистрируется заболеваемость — от 6 месяцев до 5 лет. Течение болезни своеобразное — симптомы малярии у детей этого возраста нетипичные. Нет малярийного пароксизма (усиления приступов лихорадки), а если и есть, то без озноба и потения. Наблюдаются судороги, диарея, рвота, абдоминальные боли, на коже геморрагическая сыпь. В крови быстро нарастает анемия.
Течение болезни у детей старше 6 лет не отличается от взрослых.
Малярия неблагоприятно влияет на исход беременности и часто заканчивается самопроизвольными выкидышами, преждевременными родами. Возможно, развитие эклампсии беременных (критическое повышение артериального давления) с последующим летальным исходом.
Лечение тропической малярии
Широкое распространение лекарственной устойчивости Plasmodium falciparum и развитие опасных осложнений у неиммунных пациентов часто приводит к значительным трудностям, возникающих в процессе лечения тропической малярии.
Рис. 11. Признаки гепатита при малярии — желтушность кожных покровов и склер.
Радикальное лечение тропической малярии
При условии сохранения чувствительности к гемошизотропным препаратам возможно радикальное лечение тропической малярии. Показан прием Делагила в течение 5-и дней, а при наступлении эпидемического сезона назначается препарат с гамонтотропным действием — Хлоридин или Примахин в течение 2 и 3 дней соответственно.
При тропической малярии средней тяжести купирует проявления заболевания Мефлохин, прием которого осуществляется 1 день. При устойчивости к Мефлохину назначается комбинированный препарат Фансидар. Высокоэффективными при лечении тропической малярии являются препараты Маларон, Галофантрин, комбинированный препарат Коатрем и препараты из китайской полыни Артемизинин и Артезунат в сочетании с Мефлохином.
Рис. 12. При лечении тропической малярии используются препараты из китайской полыни.
Лечение тропической малярии с тяжелым течением
При тяжелом течении тропической малярии, когда развивается общетоксический синдром, появляются признаки органных поражений и в крови регистрируется высокоактивная паразитемия, внутривенно назначается Хинина дигидрохлорид или Хлорохин. По достижении положительного клинического эффекта осуществляется переход на прием Хинина сульфата per os. Общая продолжительность лечения Хинином составляет 7 — 10 дней.
При лечении злокачественной малярии необходимо строго следить за количеством вливаемой жидкости, не допускать избыточного ее вливания, следить за водно-солевым обменом и за состоянием системы свертывания крови, своевременно проводить противошоковые мероприятия.
Рис. 13. Увеличение печени и селезенки при малярии у ребенка и взрослого.
Лечение тропической малярии в регионах Юго-Восточной Азии
При лечении тропической малярии в регионах Юго-Восточной Азии (Таиланде, Камбодже и Вьетнаме) Хинин применяется в сочетании с Доксициклином, или Клиндамицином, или Азитромицином.
Патогенетическое лечение злокачественной тропической малярии
За больными со злокачественным течением малярии устанавливается постоянный мониторинг за уровнем паразитемии, пульса и артериального давления, ЭКГ, частотой дыхания, диурезом, за уровнем глюкозы крови, азотистых метаболитов, электролитов, кислотно-щелочного баланса и коагулограммой.
Больным проводится интенсивная дезинтоксикационная и оксигенотерапия. Постоянно измеряется объем внутривенных вливаний.
При церебральной форме тропической малярии вводят осмодиуретик маннитол, проводят искусственную вентиляцию легких и охлаждение головы (краниогипотермия), гипербарическую оксигенацию.
Почечная и почечно-печеночная недостаточность являются показаниями к проведению детоксикации с применением плазмафереза, гемодиализа, гемосорбции и др.
Трансфузии свежезамороженной плазмы, свертывающих компонентов крови и тромбоцитарной массы применяются при геморрагических формах заболевания.
Правильный уход, рациональное питание и профилактика осложнений благоприятно влияют на исход тропической малярии.
Рис. 14. Поражение головного мозга при малярии.
Как же распознать болезнь?
Возбудители малярии – паразиты рода Plasmodium. Болезнь может быть с острым или затяжным течением, сопровождающимся лихорадкой, увеличением размеров печени и развитием анемии.
Приступы лихорадки при малярии периодически повторяются. У некоторых больных, которые не получали лечения или не вылечили болезнь окончательно, лихорадка возобновляется через неделю-две или даже через 2-3 месяца после того, как первая атака отступила.
Инкубационный период длится 7-45 дней. Затем у больных, у которых нет иммунитета от заболевания, может обозначиться период, сопровождающийся ознобом, головными болями, лихорадкой, плохим самочувствием, ломотой в мышцах, иногда диареей. Иногда инкубация может длиться до 14 месяцев из-за «спящих» в гепатоцитах форм возбудителей.
Приступ проходит такие этапы: озноб, жар, испарина. Этап озноба характеризуется побледневшей и прохладной «гусиной» кожей с синеватым оттенком. Через время, которое колеблется в пределах от 10 минут до 3 часов, стремительно растет температура тела (до 40°С и даже выше). Становятся сильнее боли в мышцах, сильнее болит голова, хочется пить, может возникать рвота. Во время жара кожа становится сухой и горячей, наблюдается учащенное сердцебиение. Спустя несколько часов выступает испарина, температура опускается до субнормальных цифр, а самочувствие временно становится лучше.
Приступ продолжается от 6 часов до 24 либо дольше. После него двое или трое суток, до следующего приступа, малярия никак не проявляется. У больных тропической малярией приступы лихорадки могут возникать чаще, до 2 раз в день, так как в их крови могут присутствовать несколько генераций возбудителей, которые развиваются каждый по своему «графику». Через 2-3 приступа можно обнаружить увеличение в размерах и некоторую болезненность селезенки и печени. Стремительная гибель красных кровяных телец вызывает анемию и рост концентрации билирубина. Из-за этого эпидермис и слизистые оболочки приобретают желтоватый оттенок.
Окончательно подтвердить диагноз при наличии всех этих признаков может микроскопия толстой капли и анализ крови.
Как не запутаться в названиях таблеток от малярии? Все не так сложно. Таблетки подразделяются на те, которые борются с тканевыми формами возбудителя (шизонтоциды) и на те, которые предназначены для борьбы с эритоцитарными формами – гематоциды. Результативность терапии зависит от своевременности и правильного выбора медикаментов. При острой форме малярии применяют гематоциды. Если обнаружены паразиты группы P.vivax, P.ovale, P.malariae используют препараты группы 4-аминохинолинов.
Как передается малярия
Высокая вероятность летального исхода заставляет всех людей, которые собираются в Азию или Африку на отдых, серьезно отнестись к этой болезни. Источник инфекции при малярии – комары рода Anopheles, кусают только самки. Остальные виды этих насекомых не являются носителями, через них. Малярия передается одного из типов, они отличаются друг от друга некоторыми морфологическими признаками:
- P. ovale;
- P. vivax;
- P. knowlesi;
- P. malariae.
У этих микробов жизненный цикл состоит из нескольких стадий, за время которых они меняют хозяев: человека и комара. Когда возбудитель попадает к первичному носителю, он выпускает вещество, которое привлекает комаров. Далее при кровососании он попадает к насекомому, проходит там последнюю стадию развития и возвращается через укус. Вероятность заражения зависит от:
- ландшафта местности;
- климатических условий, которые могут стать благоприятной средой для распространения инфекции;
- бытовые условия;
- состояние иммунитета человека;
- экономические факторы;
- миграция населения.
Схема передачи возбудителя малярии человеку
Источником становится паразитоноситель или больной человек, который имеет в крови гаметоциты. Малярия – инфекция трансмиссивного типа, передающаяся посредством укуса комара. Обнаруживаются гаметоциты из анализа крови уже на первых днях развития болезни. Их количество возрастает, когда проходит несколько повторов эритроцитарной шизогонии. Схема передачи возбудителя малярии человеку зависит от первичного носителя микроба.
Укус комара (трансмиссивный механизм)
Это основной способ передачи микроба, которые обеспечивает существование плазмодиев. Человек становится источником инфекции, в крови которого содержатся зрелые гаметоциты (женские, мужские клетки паразита). Переносчиками болезни становятся только самки особи комаров Anopheles. Малярийный плазмодий проходит несколько этапов развития: сначала желудок комара, куда он попадает после укуса человека, происходит созревание гаметоцитов, слияние, многократное размножение, затем образуются спорозоиты, которые скапливаются в слюнных железах насекомого.
- Что такое розовый лишай Жибера и как его вылечить: фото
- Как приготовить баклажаны быстро и вкусно на сковороде с помидорами
- Изжога — причины и лечение заболевания
Шизонты, трофозоиты – бесполые формы плазмодия не выживают в желудке и погибают. Малярийный плазмодий в организме человека проходит бесполый этап деления, у комара – половое деление. Во время укуса клетки паразитов просачиваются в кровеносное русло и распространяются по всему телу, поражая внутренние органы, вызывая описанные выше симптомы малярии.
Вертикальный механизм
Это вариант, когда заражение происходит от матери к плоду или новорожденному ребенку в процессе рождения. Крайне редко переносится малярия через плаценту. Большинство случаев передачи болезни приходится при родах, когда попадается некоторое количество материнской крови в кровоток малыша, если эритроциты содержат бесполые формы плазмодия малярийного.
Парентеральный механизм
Является причиной развития шизонтной малярии. Передача микроба происходит при переливаниях крови или внутривенных инъекциях (часто среди наркоманов, которые используют общую иглу). В первом случае источником возбудителя становится донор, который заражен малярией, с сублатентной паразитемией (недостаточное количество паразитов). По этой причине на территории, где существует риск заражения малярией при заборе донорской крови проводят серологическое изучение крови вместе с паразитологическими методами лабораторной диагностики.
Во втором случае, когда источником возбудителя становятся инъекции, в кровь попадает совсем мало паразитов, поэтому инкубационный период может растянуться до 3 месяцев. При массивном заражении этот срок очень короткий – несколько суток. Это важный момент, который необходимо учитывать при диагностике у больных признаков малярии, перенесших операцию, наркоманов.
Хлорохин
Хлорохин — самый популярный из них. Его аналоги — Делагил, Хингамин. Фармакодинамика хлорохина заключается в том, что препарат тормозит репликацию ДНК возбудителя, угнетает иммунитет, обладает противовоспалительным эффектом. Показания к применению хлорохина:
- лечение острого течения малярии,
- профилактика малярии у тех, кто ездит в районы, где распространена болезнь;
- терапия внекишечной амебной дизентерии;
- в составе терапии ревматоидного артрита, системной красной волчанки, фотодерматозов.
Способ применения и дозы таблеток от малярии зависят от того, предстоит ли бороться с признаками малярии или предотвратить заражение при поездке в область, где данное заболевание распространено. Курс лечения хлорохином длится трое суток. При признаках лихорадки принимают 1 г в первый прием, спустя 6-8 часов — 500 мг; на вторые и третьи сутки — по 500 мг хлорохина. Для профилактики заболевания принимают по 500 мг еженедельно, строго через 7 дней. Профилактический курс начинают за 1-2 недели до предполагаемой поездки и продолжают до 6 недель по приезду.
Длительный прием хлорохина может вызвать дерматит. Если это случилось, дозировку уменьшают либо вовсе прекращают прием препарата. В некоторых случаях проявляются такие побочные действия таблеток от малярии, как головокружение, головные боли, тошнота, рвота, нарушение слуха. Они проходят самостоятельно. Терапия хлорохином предусматривает постоянный контроль работы печени, анализы крови и мочи. Противопоказания к применению: заболевания сердца, почек, печени, кроветворных органов.
Можно ли принимать хлорохин беременным? Однозначного ответа не существует. Безопасность использования таблеток от малярии в период беременности не подтверждена, поэтому они назначаются лишь если предполагаемая польза для будущей мамы превышает возможный риск для развития малыша. Фармокинетика хлорхинина такова, что его метаболиты попадают в грудное молоко. Это необходимо учитывать при приеме препарата в период кормления грудью.
[], [], [], []
Что такое малярия?
Малярия – заболевание, вызванное малярийными плазмодиями. Малярия поражает эритроциты крови. Также инфекция атакует другие форменные элементы крови. Сопровождается лихорадкой, анемией и гепатолиенальным симптомом.
Инфекция распространена в странах с жарким влажным климатом. Особо восприимчивы к инфекции дети, а также взрослые люди, столкнувшиеся с инфекцией впервые – в основном туристы.
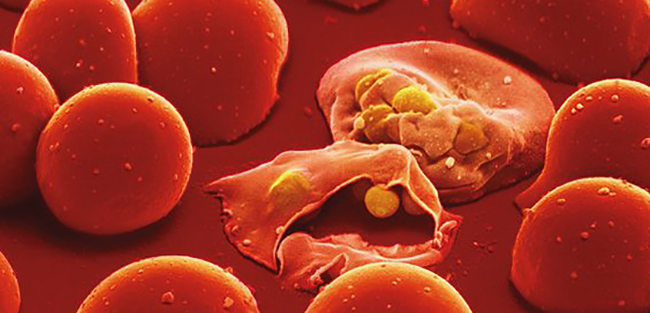
Возбудителями являются 4 вида плазмодия:
- Pl. Vivax – вызывает трехдневную малярию.
- Pl. Malariae – виновник четырехдневной малярии.
- Pl.falciparum – вызывает тропическую малярию.
- Pl. Ovale – является причиной малярии-овале.
Человек является промежуточным хозяином плазмодия – половые клетки возбудителя способны циркулировать продолжительное время в жидкой части крови, проходя несколько стадий развития. При этом человек может являться носителем, симптоматика может отсутствовать. Самки комаров Anopheles относятся к основным хозяевам возбудителя.
Проникновение осуществляется при укусе, когда половые клетки проникают в желудок насекомого, где осуществляется оплодотворение и размножение возбудителя. При ее делении образуются спороцисты – инвазивные формы плазмодия, которые ожидают промежуточного хозяина в железах комара.
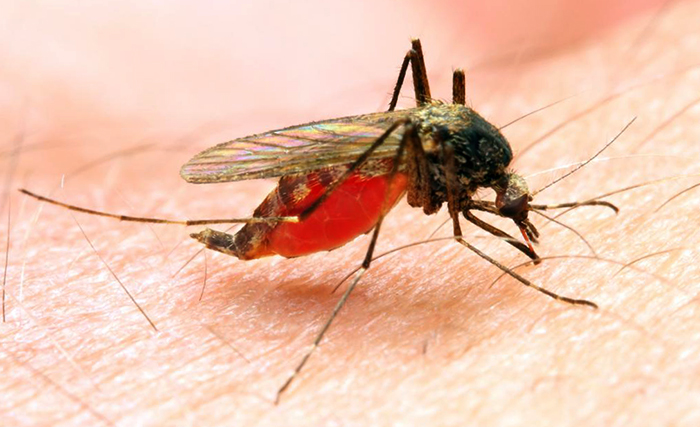
Основные пути передачи малярии:
- Трансмиссивный – при укусе кровососущим насекомым. Самый распространенный путь передачи.
- Трансплацентарный – передача через плаценту от матери к плоду.
- Парентеральный – при вливании зараженной крови.
Гематошизотропные средства.
Применение этих
препаратов в остром периоде заболевания
предупреждает и купирует приступы
малярии. Через 3 – 5 дней лечения шизонты
исчезают из периферической крови.
Хлорохин
(хингамин, делагил)
По действию на
эритроцитарные формы превосходит другие
препараты; + половые формы. Устойчивость
развивается очень медленно.
Дополнительные
средства: противовоспалительное, ИД,
противоамебное, слабое антиаритмическое
(↓ возбудимости миокарда).
Механизм действия
:
тормозит синтез ДНК (простейшие). ИД и
противовоспалительное действие связано
с цитотоксическим эффектом, ↓ активация
лимфоцитов, Т-киллеров, высвобождение
лимфокинов, лизосомальных ферментов,
стабилизируется мембрана.
Ф.к.
быстро и хорошо всасывается из ЖКТ,
создавая высокие концентрации в крови.
Распределяется во многие ткани и органы,
содержащие мелатонин (ткани глаза,
кожа), накапливается в эритроцитах.
Концентрация в эритроцитах, пораженных
плазмодием в 100 – 300 раз выше, чем в
обычных. На эритроцитарные формы быстрое
и сильное действие, на половые –
умеренное.
Из организма
выводится медленно, Терез почки. Т1/2 =
3-4 дня.
При длительном
применении кумулирует. В организме
может сохраняться несколько месяцев и
более.
ПК
:
1) лечение и профилактика малярии (все
виды)
Назначают внутрь
по схеме. Полного излечения малярии не
дает, т.к. не действует на тканевые формы.
2) внекишечный
амебиаз
3) полиартриты,
некоторые аутоиммунные заболевания
(коллагенозы = ревматоидный артрит,
диффузные заболевания соединительной
ткани, ревматизм), фотодерматиты.
ПбД
:
при коротких курсах (малярия) – головные
боли, тошнота, дерматиты.
Длительное лечение
— ↓ слуха, зрение (отложение в тканях
глаза), ↓ печени, лейкопения, психозы,
экземы.
Ф.в.
табл. 0,25; амп. 5% — 5 мл (редко, или при
невозможности через рот)
Плаквенил
(гидроксихлорохин)
Пол свойствам
аналогичен хлорохину. При лечении
малярии назначают внутрь по схеме в
течении 3-х дней. Преимущественное
действие на эритроцитарные формы.
Мефлохин.
Действует только
на эритроцитарные формы. Может быть
эффективен при устойчивости к хлорохину.
Активность умеренная.
Ф.к.:
хорошо всасывается при приеме внутрь,
часть подвергается печеночно – кишечной
циркуляции. Т1/2 – 2-4 неделе.
ПбД:
хорошо переносится. Возможны тошнота,
рвота, головные боли, сонливость. Редко
– ЦНС, аритмии (блокада), лейкопения.
ДОПОЛНИТЕЛЬНЫЕ
СРЕДСТВА:
Хинин
–
активность низкая, но быстро развивается
эффект. Высокая токсичность: нарушение
слуха, зрения, головные боли, тошнота,
рвота, диарея, ↓ функций печени,
аллергические реакции.
Используют редко,
при устойчивости к другим средствам.
Есть слабое
анальгезирующее и жаропонижающее
действие.
А) САП
– сульфатоксин,
сульфазин
– препараты длительного действия.
Б) Сульфатоны
– диафенилсульфатон
(дапсон)
А) + Б) = механизм
действия: ПАБК
Спектр –
эритроцитарные формы, токсоплазмоз,
лепра.
Активность не
высокая, устойчивость – быстро. В
комбинации с другими средствами, при
устойчивых, т.к. усиливают действие
других противомалярийных средств.
– заболевание, вызванное малярийными плазмодиями. Малярия поражает эритроциты крови. Также инфекция атакует другие форменные элементы крови. Сопровождается лихорадкой, анемией и гепатолиенальным симптомом.
Инфекция распространена в странах с жарким влажным климатом. Особо восприимчивы к инфекции дети, а также взрослые люди, столкнувшиеся с инфекцией впервые – в основном туристы.
Возбудителями являются 4 вида плазмодия:
-
Pl. Vivax
– вызывает трехдневную малярию. -
Pl. Malariae
– виновник четырехдневной малярии. -
Pl.falciparum
– вызывает тропическую малярию. -
Pl. Ovale
– является причиной малярии-овале.
Человек является промежуточным хозяином плазмодия – половые клетки возбудителя способны циркулировать продолжительное время в жидкой части крови, проходя несколько стадий развития. При этом человек может являться носителем, симптоматика может отсутствовать. Самки комаров Anopheles относятся к основным хозяевам возбудителя.
Проникновение осуществляется при укусе, когда половые клетки проникают в желудок насекомого, где осуществляется оплодотворение и размножение возбудителя. При ее делении образуются спороцисты – инвазивные формы плазмодия, которые ожидают промежуточного хозяина в железах комара.
Основные пути передачи малярии:
-
Трансмиссивный
– при укусе кровососущим насекомым. Самый распространенный путь передачи. -
Трансплацентарный
– передача через плаценту от матери к плоду. -
Парентеральный
– при вливании зараженной крови.
О препаратах и их методах воздействия на паразитов
Лекарственные средства от малярии можно разделить на несколько групп:
- шизонтоцидная – средства уничтожают шизонта, который находится в печени;
- гематошизотропная – борется с плазмодиями, попавшими в эритроциты;
- гаметоцидная – уничтожает гаметоцидов;
- гипнозоитоцидная – лекарства данной группы позволяют не допустить повторного заражения;
- споротоцидную – прерывают половую фазу у паразитов, которые питаются кровью.
К сожалению, учеными еще не разработаны лекарственные средства, способные уничтожить спорозоитов, которые попали в кровь.
Прежде чем начать лечение малярии, необходимо проконсультироваться со специалистом по инфекционным заболеваниям. Медикаментозную терапию можно отнести к защитным средствам, которые защищают, лечат и предотвращают распространение заболевания.