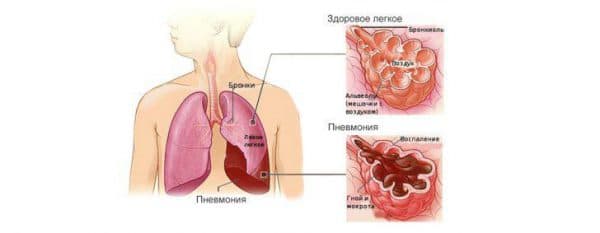
Какие симптомы и осложнения имеет левосторонняя нижнедолевая пневмония
Содержание:
- ПРИЧИНЫ ЛЕВОСТОРОННЕЙ ПНЕВМОНИИ
- Лечение полисегментарной пневмонии
- Диагностика пневмонии
- Лечение
- Диагностические мероприятия
- Симптомы
- Коротко о строении легких
- Вирусная пневмония
- А если это вирусная пневмония при гриппе?
- Этиология заболевания
- Как лечить заболевание
- Симптомы заболевания
- Диагностика
- Виды левосторонней пневмонии
- Сегментарная пневмония: правосторонняя, левосторонняя и нижнедолевая, чем грозит воспаление легких
- Диагностика и лечение левосторонней пневмонии
ПРИЧИНЫ ЛЕВОСТОРОННЕЙ ПНЕВМОНИИ
Возбудитель воспаления легких попадает в организм различными путями.
Этиология заболевания:
- Воздушно-капельный путь. Рост числа случаев левосторонней пневмонии фиксируется осенью и зимой во время сезонных вспышек инфекционных заболеваний. Возбудителями типичной формы болезни являются бактерии (пневмококки, стрептококки, стафилококки и гемофильная палочка). Атипичные формы пневмонии могут быть вызваны хламидиями и микоплазмами. При отсутствии защитных механизмов, они начинают активно размножаться в нижних дыхательных путях. Нередко левосторонняя пневмония становится осложнением простудных инфекций.
- Гематогенным путем через кровь из другого очага воспаления во время операций, при травмах грудной клетки или введении наркотических веществ грязной иглой.
- Лимфогенным путем с током лимфы.
Существенное влияние на развитие левосторонней пневмонии оказывают механизмы местного иммунитета. Образ жизни человека также является предрасполагающим фактором.
Группы риска:
- курильщики;
- люди, подверженные стрессовым ситуациям;
- лица, проживающие в условиях загрязненной атмосферы;
- работники химических предприятий;
- больные хроническими обструктивными заболеваниями.
Лечение полисегментарной пневмонии
Терапия пневмонии всегда включает назначение антибиотиков, препаратов, разжижающих мокроту и облегчающих ее отхождение, общеукрепляющих мероприятий, физиотерапии.
Антибактериальная терапия
Лечение полисегментарной пневмонии начинают с назначения антибиотиков широкого спектра действия. Такой подход обусловлен тем, что исследование мокроты на выявление конкретного возбудителя и определение его чувствительности к антибактериальным препаратам занимает немало времени, а медлить с лечением нельзя.
Таблица 3. Предполагаемые возбудители в зависимости от источника заражения
Чаще всего назначают:
- Амоксициллин;
- Цефазолин;
- Аугментин;
- Офлоксацин;
- Цефаклор и др.
Если выбранный препарат оказывается недостаточно эффективным, инструкция требует его заменить с учетом анализов мокроты на определение возбудителя и его чувствительности к антибиотикам. Дополнительно при назначении антибактериальных средств необходимо применять пробиотики для защиты кишечной микрофлоры.
Таблица 4. Антибиотики выбора в зависимости от предполагаемой инфекции
Разжижение мокроты
С целью разжижения и облегчения отхождения мокроты применяют муколитические и отхаркивающие средства.
Из этих групп чаще всего назначают:
- Амбробене;
- АЦЦ;
- Лазолван;
- Гербион;
- Синупрет;
- Флюдитек и др.
Принцип действия у большинства этих средств схож, различается только действующее вещество и цена препарата (в зависимости от страны производителя). Самые популярные средства представлены на фото ниже.
Отхаркивающие и муколитические средства
Также с целью ускорения отхождения мокроты пациентам с пневмонией назначают массажи грудной клетки. Их проведение помогает улучшить дренажную функцию бронхов. Технику домашнего массажа грудной клетки для облегчения откашливания можно посмотреть на видео в этой статье.
Общеукрепляющая терапия
Для поддержания защитных сил организма всем пациентам рекомендуется придерживаться полноценной диеты с повышенным содержанием свежих овощей и фруктов. А также дополнительно принимать витамины и иммуностимулирующие препараты.
На протяжении всего лечения нужно отказаться от всех вредных привычек (особенно это касается курения). А лучше не возвращаться к ним и после выздоровления.
Закаливание и спорт могут поддерживать иммунитет в хорошем состоянии
Физиотерапия
После стихания острых явлений в дополнение к основной терапии назначают физиолечение.
Из физиотерапевтических мероприятий при пневмонии большее распространение получили:
- массажи;
- ингаляции;
- УВЧ;
- электрофорез с лекарственными препаратами;
- индуктометрия;
- магнитотерапия;
- УФО и др.
Физиотерапевтические методы помогают уменьшить воспаление в легких, снять отек, оказывают бактерицидное и десенсибилизирующее воздействие.
Диагностика пневмонии
В целях диагностики полисегментарного воспаления легких учитывают совокупность данных анамнеза, осмотра, лабораторных и инструментальных анализов.
Диагноз подтверждает выявление хрипов в легких, характер и локализация которых зависит от вида и стадии поражения. В крови обнаруживаются данные, указывающие на развитие воспалительного процесса в организме.
Окончательно установить диагноз помогает рентгенографическое исследование или компьютерная томография. А бактериологический анализ мокроты позволяет установить конкретного инфекционного возбудителя.
Таблица 2. Лабораторная диагностика пневмонии
Лечение
Заниматься оздоровлением дома и без консультации врача — опасно для здоровья и жизни. Процесс лечения предполагает совершение основной ставки на антибактериальные препараты с сильным действием. Их задача — снизить интенсивность воспалительного процесса и помочь организму победить болезнь, а в последующем – восстановиться.
Как лечить
Вмешательство осуществляется с использованием следующих групп препаратов:
- Антибиотики. Подбор этих медикаментов осуществляется исходя из типа возбудителей, с которыми приходится иметь дело. Они воздействуют на конкретных болезнетворных бактерий и их штаммы, поэтому должны применяться исходя из клинической картины, а также в соответствии с результатами микробиологический исследований.
- Отхаркивающие препараты. Их задача — освобождение лёгких от внутренней секреции, которая скопилась и мешает дыхательным процессам.
- Противовоспалительные средства. Используются для облегчения протекания болезни: для устранения неприятных ощущений, воспалений, жара.
- Поддерживающие лекарства. Это различные витаминизированные комплексы, задача которых — повысить иммунитет.
Вот как лечить пневмонию левостороннюю по медицинским канонам. В качестве вспомогательных средств используется народная медицина — употребление овощей, фруктов, ингаляции с эфирными маслами и лекарственными растениями. Но только ею обходиться не нужно.
Сколько лечится
Левосторонняя пневмония – это обычно инфекционное заболевание, поэтому на то, сколько оно лечится, влияет своевременность обращения к врачу. Если заняться проблемой на взлёте болезни, то распрощаться с ней получится за неделю. Упущенное время может затянуть процесс выздоровления на 1,5 месяца.
Диагностические мероприятия
Диагностикой проблем подобного профиля занимаются специалисты-пульмонологи. В исключительных случаях можно довериться терапевту. В ходе первичного осмотра проводится устный опрос пациента на предмет жалоб, характера, типа, давности и длительности.
Производится сбор анамнеза. Необходимо выявить факторы возможного заражения. Определить, чем болел и болеет пациент. Так врач сможет определиться с вектором дальнейшего обследования пациента.
В дальнейшем назначаются специализированные диагностические мероприятия:
- Общий анализ крови. Дает картину типичного воспаления с лейкоцитозом, повышением скорости оседания эритроцитов (СОЭ).
- Биохимия венозной крови.
- Рентгенографическое исследование органов грудной клетки. На рентгене пораженный сегмент выглядит затемненным или, при позднем этапе течения болезни, чрезмерно осветленным.
- Бронхоскопия (при спорных случаях).
- МРТ-диагностика или КТ-исследование. Назначается в наиболее сложных клинических случаях.
Определившись с заболеванием и верифицировав диагноз, специалист может назначить грамотное лечение.
Симптомы
Правосторонняя долевая пневмония — непростое заболевание, которое имеет выраженную клиническую картину. Течение этого вида патологии имеет свои особенности. Болезнь развивается медленно, что мешает ее раннему диагностированию. Сначала появляется легкое недомогание. И только через некоторое время внезапно появляются тяжелые симптомы. Несколько различаются проявления болезни у детей и взрослых.
Взрослые
Воспаление верхней доли правого легкого у взрослых легко диагностировать уже при осмотре.
Заболевание у взрослых имеет следующие проявления:
- лихорадка, которая может достигать 40 градусов;
- сухой, навязчивый кашель;
- боли в груди справа;
- желтоватый оттенок склер;
- одышка;
- высыпания вокруг рта.
Из-за сильного кашля и интоксикации организма у пациента возникает тошнота и рвота.

Одним из основных признаков пневмонии является кашель
Дети
Верхнедолевая правосторонняя пневмония у ребенка проявляется немного иначе, чем у взрослого. У ребенка заболевание часто протекает в скрытой форме и его трудно обнаружить на начальном этапе развития.
По мере развития можно обнаружить следующее:
- боль в горле;
- покраснение кожи лица;
- синюшность губ и кончиков пальцев;
- головные боли и головокружения;
- плохой аппетит;
- спутанность сознания.
Кроме вышеперечисленных симптомов имеются те же признаки болезни, что и у взрослых пациентов. У детей до трех лет более выражена одышка, и только потом остальные проявления.
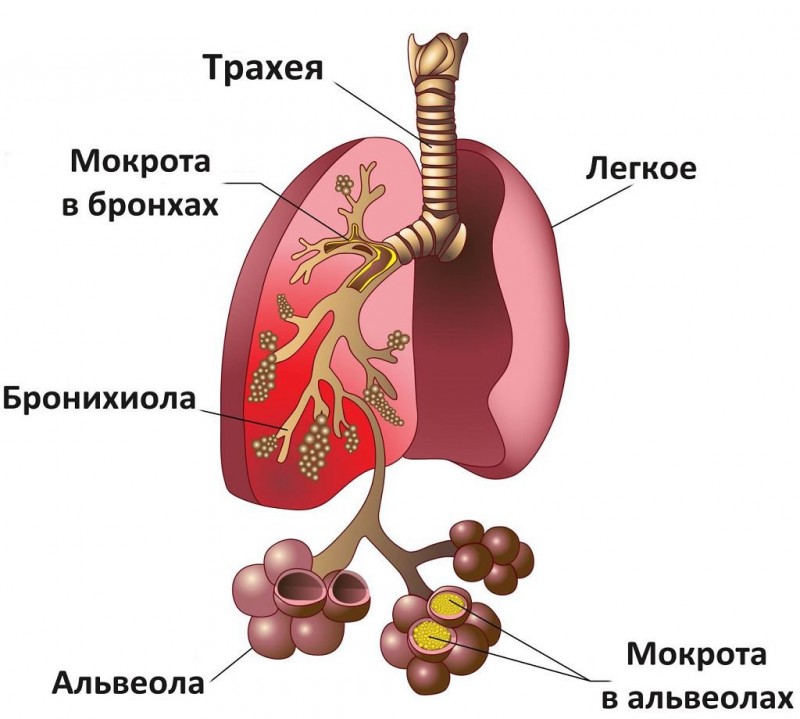
Коротко о строении легких
Легкие – основной парный орган дыхательной системы. Состоит из правого и левого легкого, которые располагаются в грудной клетке человека, занимая ее почти полностью. Каждый орган покрыт защитной оболочкой – плеврой.
Доли и сегменты легких
В строении обоих легких выделяют доли и сегменты. Правое легкое состоит из трех долей, левое – только из двух, так как оно меньше по размеру из-за расположенного рядом сердца.
В каждой доле выделяют несколько сегментов, имеющих свою альвеолярную сеть, собственное кровоснабжение и бронхи. В каждом органе насчитывается по десять сегментов, хотя ряд авторов в левом легком выделяет всего 9 сегментов.
Бронхиальное дерево начинает свое начало от трахеи, от которой отходят главные правый и левый бронхи. По мере прохождения в легочной ткани они разветвляются на долевые, сегментарные, субсегментарные и дольковые бронхи.
Они продолжаются бронхиолами, которые, в свою очередь, заканчиваются ацинусами, состоящими из альвеол. Именно в этих маленьких структурах, густо опутанных кровеносными сосудами, осуществляется основной газовый обмен – кислород поступает в кровь, а углекислый газ из нее выводится.
Строение легких
Вирусная пневмония
Симптомы пневмонии слева, вызванной вирусом отличаются от бактериальной формы:
- Сухой кашель;
- Слабость в мышцах;
- Головная боль;
- Сильная одышка;
- Упадок сил.
Кашель всегда навязчивый, приступообразный с небольшим отделением мокроты.
Нижнедолевая пневмония
Особенностью клинической картины нижнедолевой пневмонии являются боли во время приступов кашля и при дыхании.
Это связано с вовлечением в патологический процесс внутренних листков плевры. Боль может проявляться в виде тяжести в грудной клетке слева.
Осложнения нижнедолевой пневмонии:
- Парапневмотический плеврит – скопление жидкости в плевральной полости;
- Инфекционно-токсический миокардит – воспаление сердечной мышцы;
- Реактивное воспаление поджелудочной железы и желчного пузыря.
Верхнедолевая левосторонняя пневмония
В отличие от воспаления в верхней доле правого легкого в левом поражается большее количество сегментов.
У детей дошкольного возраста верхнедолевая пневмония с самого начала протекает на фоне дыхательной недостаточности. И только затем начинаются проявления простудного характера – кашель, насморк, высокая температура.
У взрослых такая локализация воспалительного процесса выражается дополнительными симптомами – ослаблением дыхания, втягиванием кожи между ребер и над ключицами во время дыхания, бледностью, влажными хрипами.
А если это вирусная пневмония при гриппе?
Совсем скоро к коронавирусу присоединится грипп. И лучше на ранних этапах заболевания все-таки определить, какой именно вирус атакует ваш организм. «Потому что от гриппа есть специфическое лечение. Доказана эффективность таких действующих веществ, как озельтамивир и занамивир», — говорит Евгений Щербина.
Как рассказывала «Вестям» Ольга Голубовская, препараты, содержащие их, максимально эффективны в первые 48 часов после начала заболевания. Их своевременный прием защищает от развития пневмонии при гриппе. А она, по словам Евгения Щербины, может развиться уже в первые дни заболевания. «Тогда как при коронавирусе время наступления выраженной пневмонии — это обычно вторая неделя от начала болезни», — говорит эксперт. «Критическое время для пневмонии при Covid-19 — вторая неделя», — подтверждает и Юрий Межибовский.
На глаз отличить «корону» от гриппа невозможно. «Для коронавируса, как и для гриппа, и любого вирусного заболевания, характерен общий интоксикационный синдром — недомогание, слабость, боль в суставах и мышцах, ломота во всем теле, повышение температуры. Она может варьироваться от субфебрильной до фебрильной выше 38,5–39,5 градуса и выше. Может быть кашель — сухой, малопродуктивный», — рассказывает Евгений Симонец.
«А такой отличительный симптом коронавируса, как потеря обоняния и вкуса, в первые дни может не появиться, — уточняет Евгений Щербина. — Кроме того, на снимках компьютерной томографии вирусные пневмонии выглядят примерно одинаково».
В такой ситуации, по словам эксперта, помогут антигеновые экспресс-тесты, которые показывают, у вас грипп или Covid-19. Такие комбинированные тесты пока предлагают частные клиники. Для домашнего применения можно купить тест на грипп (определяет антиген гриппа А и В). Он стоит в пределах 300–350 грн. «Не забываем о том, что такие тесты могут давать погрешность. Поэтому не занимаемся самолечением. Окончательное решение — за врачом», — напоминает Евгений Щербина.
Этиология заболевания
Причина появления пневмонии – бактериальное заражение организма некоторыми видами патогенных микроорганизмов. Наиболее распространенными возбудителями являются: бактерии семейства кокков (стафилококк, стрептококк и пневмококк), хламидии, гемофильная палочка, Легионелла, микоплазма, Кандида. Попадание возбудителя заболевания в легочную ткань происходит через кровоток или лимфатическую систему, а также через дыхательные пути.
Микроорганизмы, вызывающие пневмонию, все время воздействуют на дыхательные пути. Чаще всего иммунитет здорового человека может противостоять болезни. Однако ослабление организма или агрессивные микроорганизмы могут послужить причиной заболевания. Существуют провоцирующие факторы, которые способствуют развитию левосторонней пневмонии у взрослых:
- Вредные привычки. При курении в легкие попадают смолы, которые оседают на их стенках. Это приводит к понижению местного иммунитета, повышается риск развития различных заболеваний дыхательной системы.
- Хронические болезни легких. Также приводят к понижению местного иммунитета. Особенно опасны заболевания, подавляющие иммунную функцию организма (ВИЧ и СПИД).
- Длительное лежание. Это может быть связано с параличом, послеоперационным периодом и другими причинами. В результате нарушается процесс дыхания, легкие ослабевают. Рекомендуется хотя бы несколько раз за день менять положение тела. Это замедлит процесс образования пролежней и будет способствовать отхождению мокроты.
 Левосторонняя пневмония может появится из-за вредных привычек
Левосторонняя пневмония может появится из-за вредных привычек
Реже причиной появления пневмонии является травмирование грудной клетки. В результате может начаться воспалительный процесс в области легких. Также причиной появления заболевания может стать попадание инородных предметов или жидкости в органы дыхания.
Данное заболевание может появиться у людей разной возрастной группы, однако пневмонии наиболее подвержены дети и люди в возрасте от 65 лет. Ишемическая болезнь сердца, хроническая обструктивная болезнь легких и диабет способствуют тяжелому течению пневмонии. Наибольшее число заболеваний регистрируется в зимнее время, также курящие люди больше подвержены заболеванию.
Как лечить заболевание
Во время лечения бактериальной пневмонии врач прописывает лекарственные препараты. Дозировка, выписанная доктором, должна быть соблюдена полностью. Запрещается останавливать приём лекарственных средств, даже если больной чувствует себя лучше. В случае рецидива после приёма курса лекарственных средств нужно срочно обратиться к врачу.
Не рекомендуется пытаться лечить пневмонию самостоятельно, так как болезнь может привести к печальным последствиям при неквалифицированной терапии. Первое, что нужно сделать при пневмонии — проконсультироваться со специалистом и только лишь потом, сообразно его советам, приступать к лечению. Обязательно соблюдать постельный режим и употреблять большое количество жидкости — воды, сока, чая и прочее.
Применение народных средств
Чтобы вылечить заболевание, можно использовать народные средства. Но их применение необходимо согласовывать с лечащим врачом и сочетать с лекарственными препаратами. Вот рецепты эффективных отваров и настоев, при помощи которых лечится пневмония левого лёгкого:
- Отвар на основе водки, жира и мёда. Смешать по 500 грамм сливочного масла, свиного жира и 500 мл водки, после чего смесь поставить на небольшой огонь до растапливания жира и мёда. Затем положить в кастрюлю с субстанцией марлевый мешочек с 250 граммами вымытых измельчённых листьев алоэ и берёзовых почек. Довести до кипения, марлю с содержимым отжать и вынуть. Полученный отвар принимать три раза в день в количестве одной столовой ложки, предварительно разведя с небольшим количеством молока.
- Отвар из изюма. Для его приготовления 100 грамм измельчённого изюма залить стаканом воды, после чего смесь прокипятить 10 минут на небольшом огне. Затем процедить при помощи марли и отжать. Полученное лекарство принимать несколько раз в день.
- Настой на основе лекарственных трав. Измельчить в равных пропорциях травы душицы и медуницы, лист подорожника, плоды шиповника, корень солодки, а также цветки ромашки, после чего две столовых ложки сбора залить 500 мл кипятка. Отвар прокипятить в течение 10-15 минут, настаивать 2 часа и процедить. Принимать нужно 3-4 раза в день по трети или четверти стакана.
- Отвар из инжира. Пару сушёных плодов залить водой и в течение 15 минут проварить на небольшом огне. Лекарство принимать несколько раз в день перед каждым употреблением пищи.
- Ромашковый настой. Несколько лепестков ромашки измельчить, добавить в водку и настаивать в течение недели. Принимать после еды по 1-2 столовых ложки.
- Алтайский настой. Пустырник и корень цикория в равных пропорциях заливаются кипятком, после чего смесь настаивается 1,5-2 часа в тёплом месте, сверху сосуд укутывается одеялом. Принимать три раза в день по полстакана.
- Отвар из зверобоя и девясила. Смешиваются 3 столовых ложки девясила и одна — зверобоя, после чего травы заливаются половиной литра кипятка, греются на огне полчаса и настаиваются. Затем (уже после остывания) процеживаются. Отдельно смешиваются столовая ложка тёплого оливкового масла и две — жидкого липового мёда. Полученная смесь настаивается в холодильнике в течение двух недель. Принимать по чайной ложке за полчаса до приёма пищи натощак 5 раз в день.
Нужно помнить, что средства лечения болезни наиболее эффективны при использовании вместе — народная медицина является хорошим подспорьем в борьбе с пневмонией, но пренебрегать медикаментозным лечением не надо.
Сколько лечится левосторонняя пневмония
Длительность терапии зависит от тяжести воспалительного процесса. Если заболевание протекает в лёгкой форме, то на лечение требуется до 10 дней. А средняя и тяжёлая форма лечится до месяца. Терапия обязательно должна проходить в больничных условиях, особенно если наблюдается пневмония у детей, беременных и пожилых людей.
Симптомы заболевания
Верхнедолевая пневмония характеризуется тяжелым протеканием. Происходит резкое ухудшение самочувствие после заражения. Человек ощущает продолжительную лихорадку с периодическим помутнением сознания. Возникает интоксикация всего организма, нарушается нормальная работа других систем.
Болезнь обычно диагностируется у пожилых людей и у людей с проблемами в функционировании иммунитета.
Общие симптомы такого воспаления легких схожи с лихорадкой:
- ломота в мышцах;
- непроходящий озноб;
- нестерпимые головные боли.
Болезнь развивается резко. Если вечером проявлялось небольшое недомогание, то уже утром могут возникать сложности дыхательного процесса. Человек при этом боится сделать глубокий вдох, так как испытывает интенсивную боль. Также развивается сухой, изматывающий и причиняющий боль кашель.
Высокую температуру не получается сбить, если и есть эффект от жаропонижающих, то он кратковременный. Постепенно состояние ухудшается присоединением других признаков патологии:
- проблемы с пищеварением и тошнота;
- пожелтение белков глаз из-за разрушения эритроцитов в крови;
- на губах образуется сыпь;
- одышка не отступает даже в состоянии покоя.
Иногда общее состояние напоминает проявления менингита, иногда у пациента развиваются галлюцинации.
Диагностика
Воспаление правой верхней доли легкого хорошо обнаруживается на рентгене. Но все же пациент должен пройти не только инструментальное, но и клиническое и лабораторное обследование.
Клиническое обследование. Врач-пульмонолог или терапевт при внешнем осмотре отмечает бледность кожи, у детей младшего возраста — синюшность носогубного треугольника. При прослушивании обнаруживается крепитация на верхушке легкого, хрипы, ослабленное и жесткое дыхание.
Рентген. Проводится рентгенография в двух проекциях. На рентгенограмме обнаруживается затемнение в верхней доле и усиление легочного рисунка.
Общие анализы крови. Для воспаления легких характерно изменение состава крови. Ускорена СОЭ, количество лейкоцитов повышено.
Исследование мокроты. Проводится посев для определения вида возбудителя болезни
Кроме этого, обращают внимание на цвет мокроты, на наличие вкраплений крови или гноя.
Компьютерная томограмма — наиболее информативный метод исследования (на фото). КТ проводится если недостаточно данных рентгенологического исследования
Но цена процедуры довольна высока, и проводится она не во всех медицинских учреждениях.
Важно дифференцировать правостороннее воспаление с левосторонним, бронхитом, туберкулезом, так как у этих патологий имеются схожие проявления. Правосторонняя верхнедолевая пневмония обнаружена с помощью КТ

Правосторонняя верхнедолевая пневмония обнаружена с помощью КТ
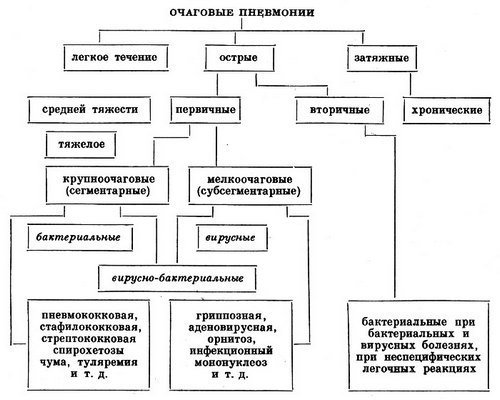
Виды левосторонней пневмонии
Левосторонняя острая пневмония классифицируется по нескольким критериям. Различают разновидность возбудителей, локализацию поражения, вовлечение структур легких в патологический процесс, тяжесть течение болезни.
По возбудителям:
- Бактериальная.
- Вирусная.
- Грибковая.
- Паразитарная.
Чаще универсальным возбудителем пневмоний являются бактерии. Эти существа могут провоцировать развитие совершенно разных форм пневмонии со всеми степенями тяжести. Болезнь Легионеров, которая унесла жизнь сотни больных была как раз бактериальной причиной. В отличие от паразитов, грибов и вирусов, бактерии очень коварные возбудители, потому что в их генетическом аппарате имеются широкие инструменты для рекомбинации генетической информации так, что с новым поколением они приобретают новые свойства и становятся все меньше восприимчивыми к старым средствам лечения. По этой причине гибнут больные, когда врачи сталкиваются со случаями вспышек внутрибольничных инфекций.
По локализации:
- Очаговая.
- Сегментарная.
- Долевая.
- Тотальная.
Безусловно локализация патологического процесса очень важна, ведь от этого зависит степень нарушения респираторной функции легочной ткани. Левосторонняя нижнедолевая пневмония это самый частый вариант воспаления. Нижняя доля находится в зоне риска гиповентиляции и поэтому там развиваются застойные процессы. Бактерии, которые попадают в нижние отделы легких, благополучно колонизируют респираторный эпителий и провоцируют развитие патофизиологических процессов.
Левосторонняя верхнедолевая пневмония по частоте развития прямо противоположна нижнедолевой, поскольку верхушки легких очень хорошо вентилируются и кровоснабжаются, а застойные процессы в них исключены, даже когда больной находится на постельном режиме. Как правило, поражение этих отделов возникает на фоне серьезного иммунного дефицита либо из-за индивидуальных особенностях патогенных свойств возбудителя.
Левосторонняя сегментарная пневмония поражает легочные сегменты в пределах одной доли. Это значит что патологический процесс находится в пределах одной доли, но при этом полностью ее не поражает. Такая локализация свидетельствует о прогрессировании болезни и означает что воспаление вышло за пределы зоны очага.
По степени тяжести:
- Легкая.
- Средняя.
- Тяжелая.
- Крайняя степень тяжести.
Воспалительные процессы в легочной ткани начинаются еще задолго как больной почувствует первые признаки поражения. На этапе скрытой формы течения состояние больного можно относить к легкой степени тяжести. Когда человек попадает в больницу по поводу возникшей пневмонии нижней доли левого легкого, то состояние пациента всегда расценивается как средняя степень тяжести, потому что нарушена основная респираторная функция легочной ткани.

Сегментарная пневмония: правосторонняя, левосторонняя и нижнедолевая, чем грозит воспаление легких
Сегментарная пневмония характеризуется распространением патологии в определенном сегменте парного органа, которая не выходит за пределы легочной ткани.
Сегментарная пневмония
Вероятные причины
Сегментарная пневмония вызывается не только патогенами, но и рядом других факторов:
- структурными изменениями бронхов;
- частыми воспалениями в нижних дыхательных путях;
- снижением иммунитета;
- спазмом сосудов;
- курением.
Родителям следует внимательно следить за маленькими детьми, поскольку они могут случайно вдохнуть маленький предмет: бусинку или деталь от игрушки. Попадание инородного тела тоже является одной из причин сегментарного воспаления легких.
Бактерии
Бактериальная природа лево- или правосторонней сегментарной пневмонии у взрослых и детей диагностируется в большинстве случаев, поскольку возбудители легко передаются по воздуху.
Обычно у больного выявляются гемофильная палочка, стрепто- и стафилококки. Для атипичной пневмонии характерны хламидии, легионеллы и микоплазмы. Грамотрицательные бактерии: клебсиелла, кишечная и синегнойная палочки, ацинетобактеры, встречаются еще реже.
Вирусы
Вирусы ОРВИ
Данные патогены попадают в легкие воздушно-капельным путем. Как правило, воспаление легких вызывается теми же патогенами, что становится причиной большинства ОРВИ. Зачастую воспаление легких является осложнением вирусных инфекций, поэтому необходимо вовремя лечить их и предпринимать соответствующие профилактические меры во время эпидемий.
Другие возбудители
Грибки тоже провоцируют воспаление легких и считаются очень опасными. Дело в том, что симптоматика грибковой пневмонии очень размытая, и ее сложно отличить от других болезней дыхательной системы.
Симптоматика заболевания
Период инкубации при типичном воспалении длится около 3 дней, но при атипичном поражении иногда затягивается до 3 недель.
Начало болезни всегда заметно, поскольку у взрослых и детей проявляются следующие симптомы:
- повышение температуры;
- головная боль;
- слабость, снижение работоспособности;
- ломота в мышцах и суставах;
- непродуктивный кашель со свистом, трансформирующийся во влажный по прошествии времени;
- плохой аппетит, рвота, тошнота;
- одышка;
- расстройства пищеварения.
Плохой аппетит
Если пациент начал лечение сразу, через 10 дней проявления исчезают. Поражение доли или сегмента легкого еще сохраняется в течение 3 недель, однако при адекватной поддерживающей терапии легочная ткань быстро восстанавливается.
https://youtube.com/watch?v=MCvf-qaVIXc
Необходимо дифференцировать признаки воспаления легких от симптомов заболеваний других респираторных органов. Для этого следует записаться к врачу и пройти назначенные обследования.
Диагностические процедуры
В первую очередь пациенту следует обратиться к терапевту, а если болен ребенок – к педиатру. Врач проводит осмотр, составляет клиническую картину и делает первоначальные выводы о природе заболевания.
После этого пациенту выдается направление на ряд обследований, позволяющих точно определить болезнь. Больному нужно сдать кровь и мочу на биохимический анализ, а также отдать мокроту на бактериологическое исследование.
МРТ
Обязательной процедурой является рентгенограмма легких, так как она позволяет определить локализацию и степень поражения тканей. Например, терапия верхнедолевого воспаления может отличаться от лечения среднедолевого, поэтому необходимо поставить точный диагноз. Кроме рентгена, в особых случаях делаются КТ и МРТ правого и левого легкого.
Прогноз
При условии правильного и своевременного лечения сегментарная пневмония не приводит к смерти пациента и не влечет серьезных негативных последствий. Если начать терапию при первых признаках заболевания, больной может восстановиться уже за месяц.
Промедление и неправильное лечение, наоборот, замедляют регенерацию тканей и грозят осложнениями. Даже после избавления от пневмонии симптомы дыхательной недостаточности могут остаться.
Профилактика
Основные правила недопущения заболевания довольно просты:
Отказ от вредных привычек
- ведение здорового образа жизни;
- отказ от вредных привычек;
- правильное питание;
- закаливание и занятия физкультурой или спортом.
Регулярная вакцинация также помогает снизить риск заражения и появления пневмонии. При внебольничном лечении стоит избегать близких контактов с больными людьми.
Если болеет кто-то из домашних, нужно внимательно отнестись к дезинфекции вещей общего пользования.
Диагностика и лечение левосторонней пневмонии
Чтобы лечение пневмонии было максимально эффективным, нужно как можно быстрее поставить правильный диагноз, а для этого — провести полноценное обследование, включающее:
- Общий и биохимический анализы крови — покажут повышение СОЭ, лейкоцитов со сдвигом лейкоцитарной формулы влево, повышение общего белка в сыворотке, появление показателей острой фазы воспаления;
- Анализ мочи — как правило, без изменений, но возможно появление в осадке клеток крови, белка;
- Бактериоскопию и посев мокроты с последующим определением чувствительности выросшей микрофлоры к антибиотикам;
- Рентгенографию, КТ легких.
Выслушивание и перкуссия легких в первые дни от начала болезни не дают значимого объема информации при сегментарном поражении. По мере увеличение очага воспаления становятся слышны влажные хрипы, дыхание становится жестким, перкуторный звук укорачивается.
Рентгенография — основной инструментальный метод диагностики воспалительных процессов в легких. При левосторонней пневмонии в левом легком на снимке обнаруживаются очаговые гомогенные затемнения, соответствующее долькам, сегментам, целой доле — в зависимости от объема поражения. В случае вирусных поражений часто назначают КТ, которая дает возможность более точно локализовать пневмонические очаги.

левосторонняя нижнедолевая и верхнедолевая пневмония
Показаниями к стационарному лечению являются:
- Признаки респираторной недостаточности;
- Приступы потери сознания;
- Детский, пожилой возраст;
- Высокая лихорадка;
- Обезвоживание;
- Симптомы осложнений со стороны других органов.
Выраженная респираторная недостаточность требует помещения пациента в отделение интенсивной терапии, где имеются условия для круглосуточного мониторинга дыхательной деятельности, насыщенности крови кислородом, а также для проведения искусственной легочной вентиляции.
До получения результатов посева мокроты назначается эмпирическая стартовая антибиотикотерапия препаратами широкого спектра действия, к которым чувствительны большинство возбудителей — защищенные пенициллины, цефалоспорины, макролиды, фторхинолоны (амоксициллин клавулонат, сумамед, ципронекс и др.). После получения результатов посева антибиотик либо остается прежний, либо меняется на тот, к которому возбудитель чувствителен. Продолжительность лечения антибиотиками составляет 10-14 дней. Недопустимо их отменять, когда состояние пациента станет удовлетворительным из-за риска формирования устойчивости микробов к препаратам.
Помимо антибиотиков, назначаются:
- Отхаркивающие и разжижающие мокроту препараты (АЦЦ, амброксол, растительные сиропы);
- Бронхолитики (беродуал в ингаляциях);
- Противовоспалительные и жаропонижающие средства (парацетамол, ибупрофен);
- Антигистаминные препараты (фенкарол, лоратадин);
- Глюкокортикостероиды;
- Вдыхание кислорода при снижении уровня насыщения им крови.
При тяжелой дыхательной недостаточности пациента переводят в отделение интенсивной терапии, где налаживается искусственная вентиляция легких, внутривенное введение лекарств и растворов для поддержания водного и электролитного обмена.
Для облегчения выведения мокроты необходимо обеспечить обильное питье, лучше — щелочное. Категорически нельзя употреблять алкоголь и курить
Постельный режим показан на время высокой лихорадки, а по мере улучшения важно выполнять посильную физическую нагрузку, даже обычная ходьба помогает улучшить вентиляцию и дренажную функцию бронхов. Для ускорения рассасывания очагов воспаления назначаются физиопроцедуры (УВЧ, индукционные токи, электрофорез с лекарствами, УФО, вибромассаж), мануальный массаж грудной клетки и специальная дыхательная гимнастика
В остром периоде левосторонней пневмонии и в период реабилитации существенных ограничений по питанию нет, но специалисты рекомендуют не нагружать организм поваренной солью, употреблять легкую пищу, больше фруктов и овощей, кисломолочных продуктов.
При своевременном и правильном лечении воспаление разрешается примерно за полторы недели. На рентгене воспалительная инфильтрация сохраняется до 3 недель при отсутствии клиники патологии. При иммунодефиците, сопутствующих заболеваниях (диабет, бронхиальная астма) левосторонняя пневмония может принять затяжное течение или дать осложнения.
uhonos.ru