Хронический лимфолейкоз
Содержание:
- Что такое Хронический лимфолейкоз (хронический лимфоидный лейкоз) —
- Современное лечение лимфолейкоза
- Лимфолейкоз анализ крови
- Лечение острого лимфолейкоза
- Острый лимфобластный лейкоз у детей: что это такое?
- Классификация
- Методы лечения хронического лимфолейкоза
- Причины возникновения острых лимфолейкозов
- Общая характеристика болезни
- Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
- Прогноз и профилактика
- Симптомы
Что такое Хронический лимфолейкоз (хронический лимфоидный лейкоз) —
Термин хронический лимфолейкоз (хронический лимфоидный лейкоз, ХЛЛ), объединяет неоднородные по своим клиническим, морфологическим и иммунологическим характеристикам заболевания опухолевой природы, в основе развития которых лежит моноклоновая пролиферация патологических лимфоидных элементов.
Среди лейкозов по структуре и среднегодовым показателям заболеваемости хронический лимфоидный лейкоз занимает второе место после острых лейкозов.
Хронический лимфоидный лейкоз часто встречается среди населения европейских стран, Канады, США, в то же время он наблюдается весьма редко в странах Юго-Восточной и Восточной Азии. Заболевание в основном регистрируется у лиц старше 50 лет. У больных в возрасте 30-40 лет хроническим лимфоидным лейкозом в 8,5% случаев и крайне редко встречается в юношеском и детском возрасте. Среди пациентов с типичным вариантом болезни преобладают мужчины (67,7%).
Современное лечение лимфолейкоза
Подход к лечению ОЛЛ и ХЛЛ разный.
Терапия острого лимфолейкоза проходит в два этапа:
- Первый этап направлен на достижение стойкой ремиссии путем уничтожения патологических лейкоцитов в костном мозге и крови.
- Второй этап (постремиссионная терапия) ─ уничтожение неактивных лейкоцитов, которые в будущем могут привести к рецидиву.
Стандартные методы лечения ОЛЛ:
Химиотерапия
Систематическая (препараты попадают в общий кровоток), интратекальная (химиопрепараты вводятся в канал позвоночника, где находится цереброспинальная жидкость), региональная (лекарства действуют на определенный орган).
Лучевая терапия
Она бывает внешняя (облучение специальным аппаратом) и внутренняя (размещение герметично упакованных радиоактивных веществ в самой опухоли или возле нее). Если есть риск распространения опухоли в ЦНС, то применяют внешнюю лучевую терапию.
ТКМ или ТГК
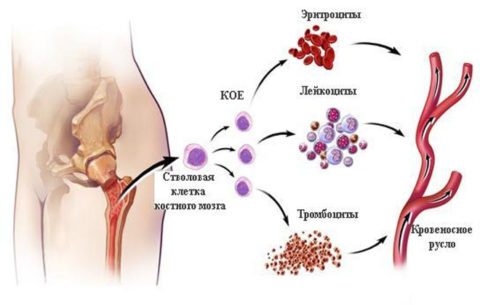
Трансплантация костного мозга или гемопоэтических стволовых клеток (предшественники клеток крови).
Биологическая терапия
Направлена на восстановление и стимуляцию иммунитета пациента.
Восстановление и нормализация работы костного мозга наступает не ранее, чем через два года после лечения химиопрепаратами.
Для лечения ХЛЛ применяют химиотерапию и терапию ИТК ─ ингибиторы тирозинкиназы. Ученые выделили белки (тирозинкиназы), которые способствуют росту и большой выработке лейкоцитов из стволовых клеток. Препараты ИТК блокируют эту функцию.
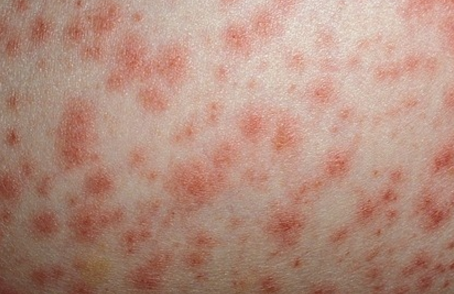
Внешнее проявление заболевания
Лимфолейкоз анализ крови
Для лимфолейкоза на разных стадиях заболевания характерна специфическая картина анализов крови. Большое увеличение лимфоцитов, или лимфоцитоз, является самым характерным признаком.
О начале заболевания говорит наличие в крови более, чем 5*109/л лейкоцитов (норма 4,5*109/л). Иногда цифры могут достигать 100*109/л. Среди всех лейкоцитов преобладают лимфоциты (80-90%). Все лимфоциты представлены зрелыми формами.
Важным признаком периферической крови является наличие анемии, которая прогрессирует с течением заболевания. Тромбоцитопения характерна для более позднего периода лимфолейкоза, когда костный мозг почти заполнен опухолевыми клетками. Во всех стадиях скорость оседания эритроцитов повышена.
Лечение острого лимфолейкоза
В основном при правильном лечении болезнь излечивается полностью.
В большинстве случаев удается добиться полного излечения. В процессе лечения острого лимфолейкоза применяются определенные принципы, которые важны для успешного лечения.
Важен принцип широкого спектра воздействия, суть которого состоит в применении химиопрепаратов, имеющих разные механизмы воздействия
Использование принципа адекватных дозировок не менее важно, ведь при резком снижении доз лекарства возможен рецидив болезни, а при слишком высоких дозах возрастает риск проявления осложнений лимфолейкоза. При назначении больному химиопрепаратов врач придерживается принципа этапности, а также преемственности
Однако определяющим принципом в процессе терапии является непрерывность лечения от самого начала до завершения. Возникновение рецидивов болезни сильно снижает шанс на окончательное выздоровление больного. При возникновении рецидивов для лечения применяется несколько коротких блоков химиотерапии в высоких дозах.
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.
- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.
Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Классификация
В зависимости от развития патологического процесса у пациентов диагностируется одна из следующих стадий течения болезни:
- 1 степени – происходит поражение одного органа или группы лимфоузлов;
- 2 степени – поражается группа лимфоцитов, местом расположения которых является верх или низ диафрагмы;
- 3 степени – для нее характерно развитие воспалительного процесса лимфатических узлов, окружающих диафрагму;
- 4 степени – в этом случае наблюдается поражение нелимфоидной ткани нескольких органов.
Хроническая форма
В этом случае онкологическое заболевание затрагивает непосредственно лимфатические ткани. Для такого процесса характерно скопление опухолевых лимфоцитов в периферической крови.
Для хронической формы типично медленное течение. Нарушения кроветворения отмечаются только на поздних этапах заболевания.
Для данного типа лимфолейкоза в зависимости от признаков, характерны следующие стадии:
- Начальная. В этом случае происходит незначительное увеличение лимфоузлов одной или нескольких групп. На продолжительность жизни будут влиять два главных фактора – нарушение кроветворения в костном мозге и уровень распространенности, характерный для новообразования злокачественного характера.
- Развернутая. Происходит постепенное нарастание лейкоцитоза. Наблюдаются прогрессирование лимфатических тканей и рецидивы инфекции.
- Терминальная. Характеризуется злокачественной трансформацией заболевания хронического типа. Развивается анемия, тромбоцитопения.
В буквенном обозначении специфика патологии будет выглядеть следующим образом:
- I – лимфаденопатия;
- II – увеличение селезенки;
- III – анемия;
- IV – тромбоцитопения.
Среди основных видов лимфолейкоза хронического вида выделяют:
- доброкачественную, которая способствует медленному нарастанию лимфоцитоза в крови, что становится заметно лишь через несколько лет;
- классическую, начало развития которой схоже с предыдущей формой, однако лейкоциты растут значительно быстрее, отмечается также увеличение лимфоузлов;
- опухолевую, при этом значительно увеличивается консистенция и плотность лимфатической ткани, при этом уровень лейкоцитов не такой высокий;
- костномозговую, для нее характерна быстро прогрессирующая панцитопения;
- пролимфоцитарную, признаком коей является стремительное увеличение селезенки при умеренном росте лимфоузлов, что способствует быстрому развитию данной формы;
- волосатоклеточную – клиническая картина имеет свои особенности, в частности, цитопения, также отмечаются большие размеры селезенки при нормальных объемах лимфатических узлов.
Кроме того, существует еще Т-форма, которая диагностируется в пяти процентах случаев. Поражению подвергаются кожная клетчатка и глубокие слои дермы.
Острая
Чтобы диагностировать острый лимфолейкоз, используют периферическую кровь, в составе которой имеются характерные бласты. Общие показатели крови характеризуется лейкемическим провалом, то есть в ней присутствуют только созревшие клетки. Для этого тип характерна тромбоцитопения, монохромная анемия.
В некоторых ситуациях, если рассматривать общую картину крови, которая дополняется соответствующей симптоматикой, можно сделать предположение об актуальности лимфолейкоза острого типа. Однако для постановки более точного диагноза возникает необходимость в проведении исследований костного мозга.
Методы лечения хронического лимфолейкоза
В LISOD определением тактики лечения для каждого пациента занимается консилиум специалистов. Это дает возможность учесть все нюансы заболевания и назначить наиболее эффективное лечение с учетом возраста пациента, общего состояния здоровья, стадии заболевания. Назначая лечение, врачи руководствуется рекомендациями международных медицинских протоколов (NCCN, АНА, ЕНА, ESMO и др.).
Как правило, хронический лимфолейкоз развивается медленно, и многие пациенты не нуждаются в каком-либо лечении в течение нескольких месяцев или даже лет. Лечение начинается тогда, когда клинические симптомы или анализы крови пациента показывают, что заболевание дошло до такой стадии, что может повлиять на качество жизни пациента. Однако есть и такие пациенты, которым необходимо лечение в самом начале болезни.
В LISOD при лечении ХЛЛ применяют такие методы:
Лекарственные препараты
Основной метод лечения для пациентов с диагнозом хронический лимфолейкоз — химиотерапия. Протокол зависит от особенностей конкретного заболевания. Также могут назначаться таргетные препараты или моноклональные антитела.
Лучевая терапия
Возможности этого метода ограничены из-за системного характера хаболевания. Однако в некоторых случаях назначается облучение увеличенных лимфоузлов и селезенки с целью их уменьшения. Также облучение может быть назначено при боли, вызванной поражением костей.
Лечение хронического лимфолейкоза позволяет большинству пациентов достичь длительной ремиссии. На всех этапах лечения специалисты больницы LISOD контролируют состояние здоровья пациента, при необходимости — меняют схему лечения и назначают сопроводительную терапию. В LISOD вы всегда можете быть уверены, что находитесь в надежных руках опытных врачей.
Причины возникновения острых лимфолейкозов
лимфолейкозаНа организм должны подействовать другие негативные факторы
- Хромосомные заболевания. Представляют собой нарушения количества и структуры хромосом. Например, дети, страдающие болезнью Дауна, имеют в 40 раз более высокий риск развития лимфолейкоза в возрасте до 4 лет.
- Действие радиации. Ученые обнаружили более высокую распространенность лимфобластных лейкозов среди следующих групп людей:
- работники, обслуживающие оборудование, излучающее радиацию;
- жители Японии, ставшие в свое время жертвами бомбардировок Хиросимы и Нагасаки;
- жители Украины, ставшие жертвами аварии на Чернобыльской АЭС и те, кто на данный момент проживают на территориях с повышенным радиационным фоном;
- больные со злокачественными опухолями, прошедшие курс лучевой терапии;
- дети, матери которых во время беременности проходили рентгеновское исследование (риск увеличивается незначительно, но повышается с каждой новой процедурой).
- Канцерогены. Существует большое количество токсичных веществ, попадание которых в организм повышает риск развития любых опухолей.
- Инфекции. На данный момент неизвестно, какие вирусы или бактерии могут провоцировать развитие лимфобластных лейкозов. Некоторые ученые считают, что играет роль не сама инфекция, а неправильный ответ на неё со стороны иммунной системы.
Общая характеристика болезни
Лейкоз – это рак крови. Эту патологию называют еще белокровием или лейкемией. Ведь особенностью заболевания является то, что нарушается работа кроветворной системы, особенно функционирование красных кровяных телец. Костный мозг производит большое количество незрелых лейкоцитов, которые не могут выполнять свои обычные функции. Причем они не гибнут через некоторое время, как обычные лейкоциты, а продолжают циркулировать в крови. В результате этого кровь теряет свои функции и нормальная жизнедеятельность организма нарушается.
Симптомы лейкоза не являются специфическими, они могут присутствовать при разных других заболеваниях. Поэтому самым показательным способом диагностики этой патологии являются анализы крови. Их рекомендуется делать регулярно, особенно при появлении таких признаков:
- сильная слабость, снижение работоспособности;
- повышение температуры тела;
- неожиданное снижение веса;
- потеря аппетита;
- частое появление кровоизлияний под кожей;
- повышенная кровоточивость слизистых, кровотечения из носа;
- появление синяков;
- частые инфекционные заболевания;
- одышка;
- увеличение лимфоузлов.
Такое состояние должно стать поводом для обращения к врачу и полного обследования. Клинический анализ крови при этом поможет выявить заболевание на начальном этапе. Ведь эта патология вызывает серьезные изменения качественного и количественного состава кровяных телец.
Лейкоз бывает острым и хроническим. Обе формы патологии могут быть диагностированы не только у взрослого человека, но и у ребенка. При остром течении заболевания быстро происходит метастазирование, патология распространяется за пределы костного мозга. Это приводит к поражению всех внутренних органов, особенно печени и почек.
Частые носовые кровотечения должны стать поводом для обследования
У взрослых чаще всего встречается миелобластный острый лейкоз. Это злокачественная опухоль миелоидного ростка крови. Риск развития этой патологии повышается с возрастом, хотя встречается она нечасто
Миелолейкоз без лечения быстро приводит к смерти больного, поэтому так важно вовремя провести диагностику
Детей чаще всего поражает острый лимфобластный лейкоз. Это самая распространенная разновидность заболевания. Лимфолейкоз характеризуется увеличением числа незрелых лейкоцитов или лимфобластов. При острой форме патологии быстро развивается поражение всех органов из-за того, что нарушаются функции кровяных телец.
Хронический лейкоз развивается медленно и часто бессимптомно. Больной при этом ощущает недомогание, слабость.
Внимание: специфических симптомов при лейкозе не наблюдается, только анализы помогают выявить заболевание на начальной стадии.
Это позволяет улучшить прогноз выздоровления. Поэтому даже при незначительном ухудшении самочувствия рекомендуется пройти обследование и сделать анализы крови.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю — Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн — Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитическая болезнь плода и новорожденного |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш — Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда — Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Прогноз и профилактика
Способов полного излечения от лимфолейкоза пока не найдено. При агрессивном характере болезни (15% случаев) летальный исход наступает в течение 2–3 лет.
Продолжительность жизни при замедленном развитии патологии составляет 5–10 лет с момента постановки диагноза.
Срок жизни после выявления доброкачественной формы заболевания достигает нескольких десятилетий. Улучшение после лечения наблюдается у 40-70% пациентов.

Следующие меры первичной профилактики помогут избежать развития болезни:
- использование средств индивидуальной защиты при контакте с источниками радиоактивного излучения, опасными химическими веществами;
- укрепление иммунитета: здоровое питание (с присутствием в рационе овощей, фруктов), прогулки, закаливание.
Профилактика после выявления заболевания включает:
- регулярное прохождение врачебных осмотров;
- периодическую сдачу крови на исследование;
- запрет на употребление аспирина.
Симптомы
Болезнь протекает очень медленно, часто на начальных стадиях она бессимптомна, ее можно обнаружить лишь при проведении анализа крови. Первые симптомы возникают на поздних стадиях, когда количество атипичных клеток намного больше, чем нормальных – уровень лимфоцитов может подняться до 98 % (нормальный уровень 19-37 %). Эти новые лимфоциты не выполняют свои функции, а значит, иммунитет, несмотря на большое их содержание в крови, сильно понижен. Из-за этого хронический лимфолейкоз сопровождается заболеваниями различной природы (вирусной, бактериальной, грибковой) и протекают они намного тяжелее, чем у здоровых людей.
Пальпация выявляет безболезненные подвижные эластичные образования, которые не связаны с кожей или другими тканями. Диаметр этих узлов может быть от 0,5 до 5 см, иногда крупнее. Совсем крупные лимфоузлы могут выбухать, образовывая видимый косметический дефект. Сильное увеличение селезенки, печени и висцеральных лимфоузлов может сдавливать прочие внутренние органы, что вызывает различные функциональные нарушения.
Кроме этого, больные с таким диагнозом могут испытывать снижение работоспособности и беспричинную утомляемость.
На более поздних стадиях развития лейкоза могут отмечаться: снижение веса, повышенное потоотделение (особенно ночью), незначительное повышение температуры.
Могут часто развиваться простудные заболевания, цистит, уретрит, присутствует склонность к образованию гнойников и нагноению ран.
Причиной смерти обычно становятся тяжелые инфекционные болезни, воспаления легких, которые сопровождаются спаданием легочной ткани и нарушениями вентиляции. У некоторых пациентов может возникнуть экссудативный плеврит, осложненный разрывом лимфатического протока, опоясывающий лишай, становящийся в тяжелых случаях генерализованным (он захватывает всю поверхность кожи и слизистые).
Другие симптомы – расстройство слуха, шум в ушах — вызываются осложнениями болезни (инфильтрацией преддверно-улиткового нерва).
В терминальной стадии может выявляться инфильтрация мозговых оболочек, нервных корешков и мозгового вещества. Возможна трансформация заболевания в синдром Рихтера, который характеризуется скорым ростом лимфоузлов и возникновением очагов за границами лимфатической системы. До появления лимфомы доживает порядка 5% больных. Обычно умирают от кровотечений, инфекционных осложнений, анемии. У некоторых пациентов с хроническим лимфолейкозом возникает тяжелая почечная недостаточность.
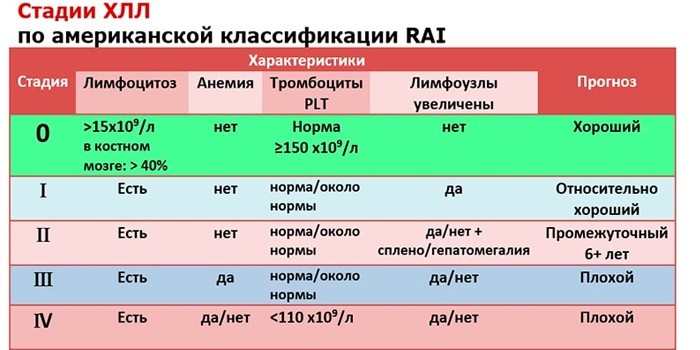
Лейкоз подразделяется по стадиям развития с соответствующей симптоматикой:
| Стадии по Rai | Стадии по Binet |
|---|---|
| 0 — лимфоцитоз в периферической крови, симптомы отсутствуют, выживаемость — свыше 10 лет | А – гемоглобин больше 100 г/л, тромбоциты — более 100×10 9 /л, меньше 3 зон поражения*, выживаемость свыше 10 лет |
| I – лимфоцитоз, с увеличением лимфоузлов, выживаемость — около 7 лет | В — гемоглобин и тромбоциты как при стадии А, больше 3 зон поражения, выживаемость — около 7 лет |
| II – лимфоцитоз, с увеличением селезёнки (печени), увеличением лимфоузлов, выживаемость — около 7 лет | С — гемоглобин меньше 100 г/л, тромбоциты — меньше 100×10 9 /л, количество зон поражения — любое, выживаемость около 1,5 лет |
| III – лимфоцитоз, гемоглобин снижен (менее 100г/л), есть увеличение лимфоузлов, печени, селезёнки, выживаемость — около 1,5 лет | *зоны поражения – шея, голова, селезёнка, печень, подмышечные и паховые области. |
| IV – лимфоцитоз с тромбоцитопенией, имеется анемия, увеличены лимфоузлы, печень, селезёнка, выживаемость около 1,5 лет |