Паталогии проходимости маточных труб
Содержание:
- Реабилитационный период
- Варианты диагностики
- Местоположение
- Проверка маточных труб на проходимость
- Лечение при перекруте придатков матки
- Диагностика непроходимости маточных труб
- Лечение
- Симптомы рака маточной трубы
- Лапароскопия
- Другие заболевания из группы Онкологические заболевания:
- Основные патологии маточных труб, диагностируемые у женщин
- Прогноз и профилактика
- Функции
- Эмбриология
Реабилитационный период
Для того чтобы быстрее восстановиться после иссечения маточной трубы, необходима ранняя двигательная активность. Если операцию проводили лапароскопическим способом, то женщине разрешают вставать через пять-шесть часов. Можно выпить немножко воды, но только в том случае, если пациентку не тошнит, у нее нет рвоты, что часто случается после оперативного вмешательства. После проведения лапаротомического вмешательства подниматься можно на вторые сутки. Но так как болевые ощущения могут мешать женщине двигаться, понадобится адекватное обезболивание.
Сразу после вмешательства рекомендуется употреблять продукты, которые легко перевариваются и не содержат много клетчатки. В особой диете нет необходимости. На первых порах лучше принимать жидкую пищу, полезно употребление протертых супов, жидких каш, молочнокислых продуктов. Если работа кишечника не нарушена, отсутствуют тошнота и рвота, разрешается приготовленная на пару или вареная пища. Свежих фруктов, овощей, мучных изделий и сладостей пока желательно избегать, так как они способствуют усилению газообразования. Если при проведении операции было потеряно много крови, в рацион необходимо включить продукты с повышенным содержанием витаминов, макро- и микроэлементов.
Физические нагрузки в период восстановления должны отсутствовать. К занятиям спортом можно возвращаться после разрешения врача, но очень постепенно и медленно. Нагрузки должны быть минимальными.
Категорически запрещено поднимать тяжелые предметы. От физической работы тоже придется отказаться как минимум на три месяца. Если такой возможности нет, то стоит хотя бы сократить нагрузки до минимума, иначе возможно появление осложнений и проблем со здоровьем.
Кроме того, накладываются ограничения и на сексуальные контакты. Половая жизнь возможна только после того, как пройдет месяц после операции. Главная причина такого запрета – вероятность проникновения инфекции в половые пути. Оперативное вмешательство приводит к снижению как общего, так и местного иммунитета, организм не способен обеспечить должную защиту. Кроме того, после хирургического лечения необходимо время на восстановление тканей, которые были затронуты при проведении операции. Обычно на это уходит примерно две недели.
Перед тем как начинать половую жизнь, желательно посетить врача. После проведения осмотра специалист сможет сказать, как проходит процесс заживления, не присоединилась ли инфекция, не возникли ли другие осложнения.
Послеоперационная терапия включает антибактериальные препараты, противовоспалительные средства, витамины. Чтобы предупредить возникновение воспалительного процесса, рекомендуется проведение физиотерапии. Чаще всего используют ионо- и фонофорез, лазерную и магнитотерапию.
Для предупреждения образования спаек рекомендуются:
- введение в брюшную полость в конце операции барьерных рассасывающихся гелей, которые предохраняют поверхности органов от соприкосновения;
- минимальная физическая активность на следующий день после вмешательства;
- проведение электрофореза с йодом и цинком;
- применение подкожных инъекций экстракта алоэ в течение двух недель, могут назначаться вагинальные свечи «Лонгидаза»;
- правильный уход за швами для предупреждения воспаления (вместо ванны рекомендуется принимать душ, прикрыв область шва, чтобы избежать попадания воды);
- ношение утягивающего нижнего белья в течение месяца после хирургического вмешательства.
После хирургического лечения женщина может наблюдать появление кровянистых выделений из влагалища, что не должно вызывать опасений. Это происходит по причине заброса крови в матку при проведении операции.
Месячные после удаления маточной трубы могут начаться через несколько дней, если восстановление происходит быстро или появились какие-то сбои на гормональном уровне. Это тоже не является причиной для беспокойства, если характер менструации не изменился. При обильном кровотечении может понадобиться выскабливание.
В том случае, если месячные не начинаются спустя два месяца после вмешательства, необходимо обратиться за консультацией к гинекологу. Женское здоровье требует внимания, потому не следует запускать ситуацию.
Варианты диагностики
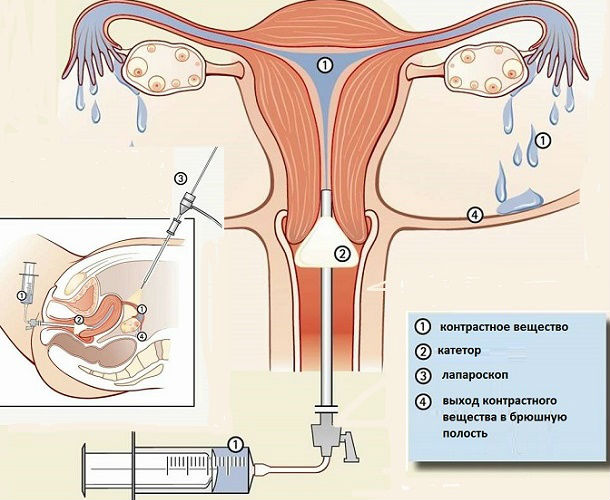
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
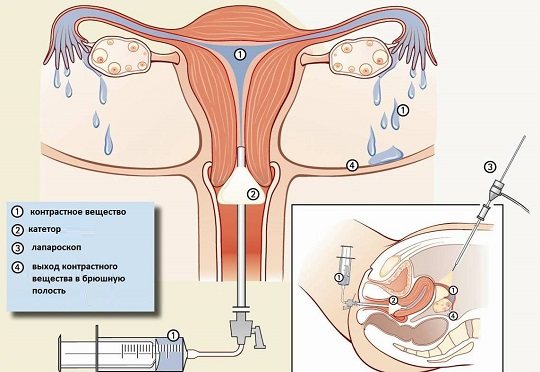
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
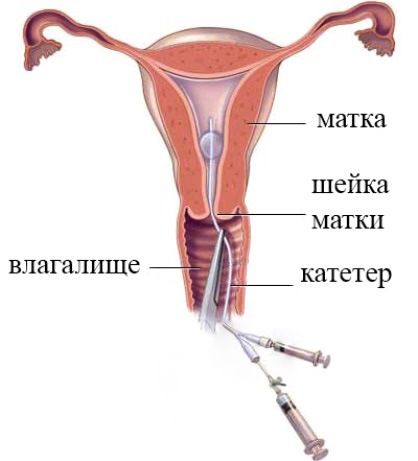
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Местоположение
В полости малого таза, прикрывая яички, располагаются матка и отходящие от ее дна трубы, которые проходят немного под наклоном к задней части таза в непосредственной близости к круглой связке. В длину  парный орган достигает от 8 — до 20 см. Средние показатели у женщины в репродуктивного возрасте находятся в диапазоне 10 — 12 см. В диаметре достигает 2 — 4 мм. При этом характерной особенностью могут быть разные показатели толщины правой и левой каналов. Стенки достаточно тонкие, они утолщаются по мере приближения к яичкам. С одной узкой стороны каждая маточная труба имеет выход в полость матки. С другой более широкой стороны они открываются в брюшную зону. Со стороны брюшины труба образует своеобразную воронку от которой отходят характерные бахромки. Длина каждой бахромки варьируется от 1 до 1,5 см. Самая длинная проходит непосредственно к яичку. Данные образования имеют очень важную функцию. Именно их двигательная активность позволяет яйцеклетке попасть из яичника в яйцевод, а далее и в матку для оплодотворения.
парный орган достигает от 8 — до 20 см. Средние показатели у женщины в репродуктивного возрасте находятся в диапазоне 10 — 12 см. В диаметре достигает 2 — 4 мм. При этом характерной особенностью могут быть разные показатели толщины правой и левой каналов. Стенки достаточно тонкие, они утолщаются по мере приближения к яичкам. С одной узкой стороны каждая маточная труба имеет выход в полость матки. С другой более широкой стороны они открываются в брюшную зону. Со стороны брюшины труба образует своеобразную воронку от которой отходят характерные бахромки. Длина каждой бахромки варьируется от 1 до 1,5 см. Самая длинная проходит непосредственно к яичку. Данные образования имеют очень важную функцию. Именно их двигательная активность позволяет яйцеклетке попасть из яичника в яйцевод, а далее и в матку для оплодотворения.
Проверка маточных труб на проходимость
По многочисленным отзывам, очень часто пациентка даже не подозревает у себя наличие подобной патологии. Неблагополучие не проявляется отчетливой клинической картиной и не создает никаких сложностей при повседневном функционировании внутренних органов.
До тех пор, пока женщина не решается на зачатие, стеноз просвета не дает о себе знать. Только тогда, когда пациентка понимает, что долгожданное оплодотворение становится недостижимым, она обращается к врачу.
При этом очень часто ставится диагноз, связанный с нарушением проходимости труб. Иногда косвенными указаниями на патологию становятся частые воспалительные процессы гинекологических органов, отек матки и яичников, неясный болевой симптом.
Специалист понимает, что в данном случае требуется основательная проверка маточных труб на проходимость. Поэтому наиболее часто он направляет пациентку на ультразвуковое исследование. Существуют и другие методы диагностики, но сонография является наиболее безопасным и быстрым из них.
Обычно ее предваряет традиционное трансвагинальное УЗИ. При наличии сомнений назначается более развернутая процедура с применением контрастного вещества.
Причины и виды непроходимости маточных труб
Основным фактором, приводящим к выраженному изменению просвета фаллопиевых труб, становится развитие хронического воспаления в гинекологической области пациентки. Оно быстро приводит к резкому изменению деятельности матки и ее придатков, а также способствует формированию сильной отечности, которая и затрудняет прохождение яйцеклетки.
Нередко трубная непроходимость бывает также вызвана:
- внематочной беременностью;
- инфекцией после аборта;
- врожденной аномалией;
- полипозом;
- разрастанием фиброзной ткани;
- спаечным процессом;
- стенозом просвета;
- травмой малого таза;
- частыми гормональными нарушениями;
- хирургическим вмешательством;
- эндометриозом;
- новообразованием;
- туберкулезом матки и др.
Виды патологии могут зависеть от самых разных причин ее развития. В основном трубная непроходимость возникает из-за стремительного размножения патогенной микрофлоры в тканях. Иногда же она бывает вызвана нарушением выработки слизи, закупоривающей просвет органа.
Выделяется также органический (в результате патологических изменений) и функциональный вид непроходимости (из-за изменения нормальной активности фаллопиевых труб различной этиологии).
Специалисты также различают двустороннюю (выраженное изменение просвета обоих органов) или одностороннюю (отмечающееся с правой или с левой стороны) непроходимость.
Выделяется также полный (когда беременность не наступает) и частичный (существует шанс прохождения яйцеклетки, но он значительно затруднен) ее вид.
Локализация спаечного процесса
При осуществлении ультрасонографии сонолог выявляет место возникновения непроходимости. Она способна сформироваться в самых разных точках.
Однако, очень многие пациентки не знают, как называется процедура проверки проходимости маточных труб, с чем она бывает связана и как проводится.
Гинекология обычно различает следующие виды локализации спаечного процесса:
- Вороночный, когда основные трудности с продвижением яйцеклетки приходятся непосредственно на прилегающий к яичнику отрезок фаллопиевой трубы.
- Извилистый отдел, когда патология размещается в наиболее протяженной части органа.
- Интрамуральный, когда она находится на стыке трубы с маткой.
- Перешеечный формируется на небольшом расстоянии от матки.
Обычно только гистеросальпингоскопия с применением контраста позволяет различить точную локализацию патологии.
Лечение при перекруте придатков матки
медикаментозноеОбезболивающие препаратыанальгетикивыяснить, в чем именно проблемараскручивание яичника или маточной трубы, а при необходимости – их удалениеСуществует два основных вида операций при перекруте придатков матки:
- Лапароскопия. Данный вид операции является малоинвазивным (степень повреждения тканей минимальна). Доступ к органам малого таза идет через несколько небольших отверстий в передней брюшной стенке. В брюшную полость вводят специальную камеру и несколько инструментов. Врач при этом получает возможность визуально оценить характер проблемы. После операции при отсутствии осложнений пациентка восстанавливается быстрее, чем после лапаротомии.
- Лапаротомия. Данный вид операции предполагает рассечение передней брюшной стенки. Врач своими глазами (без камер и другого оборудования) видит проблему. Данный метод применяется при отсутствии оборудования, необходимого для лапароскопической операции, либо при наличии осложнений. Если воспалительный процесс распространился на брюшину, петли кишечника, либо начался некроз ткани, то лапароскопия попросту не даст необходимой свободы маневров.
Во время операции врачи руководствуются следующими принципами:
- Проводится осмотр всей анатомической области (яичника, связок матки, маточной трубы, петель кишечника и др.). Только после этого можно заключить, какие именно органы вовлечены в перекрут придатков. Сам перекрут вследствие воспаления и нарушений кровообращения выглядит как синюшно-багровое образование размером 6 – 10 см.
- При перекруте здорового яичника или маточной трубы без признаков некроза проводится так называемая деторсия (разворот). С помощью специальных щипцов органы аккуратно поворачиваются и фиксируются в правильном анатомическом положении. Существует определенный риск, что в сосудах, где была долго нарушена циркуляция крови, сформировались тромбы. После деторсии они могут попасть в общий кровоток и вызвать острый тромбоз. Однако в настоящее время считается, что риск такого осложнения при своевременной операции относительно мал, а с тромбами можно справиться медикаментозно после проведения операции.
- При наличии перекрута ножки опухоли или кисты рекомендуется удалять яичник. При злокачественном новообразовании следует также удалить лимфатические узлы, куда происходит отток лимфы из данной зоны. Деторсия яичника с опухолевым образованием нерациональна, так как в будущем пациентке все равно придется делать еще одну операцию. Если яичник с признаками опухоли решено не удалять, то обязательно делается биопсия. Кусочек ткани из подозрительного места берется для тканевого (гистологического) анализа. Он покажет вид опухоли.
- После устранения основной проблемы (собственно перекрута) врач ждет, пока не восстановится нормальный цвет тканей. Это сообщит о том, что кровь вновь нормально циркулирует по пережатым ранее артериям и венам. Для профилактики перекрутов в будущем иногда укрепляют связки, фиксирующие придатки.
- Если пациентка была доставлена в больницу слишком поздно, во время операции может обнаружиться некроз тканей. В этих случаях приходится удалять яичник, маточную трубу и другие погибшие органы. При видимых повреждениях тканей выполняют резекцию (удаление) без раскручивания. Это понижает вероятность тромбоза в послеоперационном периоде. Если после раскручивания и восстановления кровотока органы за 15 – 20 минут не возвращают свой нормальный цвет, это может быть признаком необратимых нарушений, и их также удаляют.
- Если во время лапароскопической операции обнаруживается злокачественная опухоль яичника, то следует перейти на лапаротомию и тщательнее изучить новообразование.
включая послеоперационный период
Диагностика непроходимости маточных труб
Основными методами диагностики нарушения проходимости труб являются:
- Гистеросальпингография – женщине в маточную полость вводят контрастное вещество и через полчаса делают рентгеновский снимок. В норме матка и фаллопиевы трубы на снимке визуализируется белым цветом. В участки непроходимости контраст не попадает, и они остаются неокрашенными.
- Лапароскопия – малое хирургическое вмешательство, во время которого можно не только точно поставить диагноз, но и провести оперативное лечение.
Важно: при гистресальпингографии исследование может давать ложноположительный результат из-за спазма трубы, в результате чего контрастное вещество не проникает во все участки. И тогда исследование либо повторяют через некоторое время, предварительно дав женщине спазмолитик, либо выбирают другой метод диагностики
При диагностической лапароскопии женщине под наркозом делают несколько небольших разрезов, и через них в брюшную полость нагнетают воздух и вводят специальный прибор с оптической системой на конце. Данные выводятся на экран монитора. Благодаря лапароскопии можно осмотреть матку, состояние яичников и фаллопиевы трубы. Данная процедура позволяет удалить имеющиеся в трубе спайки и тем самым восстановить ее проходимость.
Лечение
Тактика лечения воспаления маточных труб зависит от причины и формы заболевания, а также от возникших осложнений и сопутствующих болезней.
- Медикаментозная терапия направлена на устранение инфекции и воспаления, а также на укрепление иммунной системы. При консервативном лечении применяются антибиотики, однако перед их назначением рекомендовано провести исследование организма на чувствительность. Также для более эффективного воздействия на патологический очаг могут назначаться суппозитории — препараты местного воздействия, обладающие противовоспалительным и обезболивающим эффектом. Для стимуляции защитной реакции организма показана аутогемотерапия. Для уменьшения болезненности и для рассасывания спаек нередко используется физиотерапия: токи низкой частоты, бальнеотерапия, рефлексотерапия и др.
- Операция проводится при неэффективности консервативных методов лечения и заключается в удалении части трубы. Наиболее оптимальный способ — лапароскопия — хирургическое вмешательство с помощью лапароскопа через отверстия в передней стенке брюшины. В некоторых случаях может понадобиться лапаротомия — при этом для полноценного доступа производится разрез стенки живота. Показанием к операции являются: гнойные образования и опухоли в зоне придатков, трубная непроходимость в результате спаек и др.
Как лечить воспаление маточных труб — можно решить лишь после тщательного обследования женщины.
Симптомы рака маточной трубы
У всех женщин рак маточной трубы проявляется по-разному. Зачастую симптомы отсутствуют либо выражены незначительно, особенно при ранних стадиях заболевания.
Возможные проявления рака фаллопиевых труб:
- Вагинальные кровотечения в промежутках между месячными или в постменопаузе.
- Бели — прозрачные, белые или розовые выделения из влагалища.
- Боль, ощущение давления, колики и спазмы в нижней части живота.
- Увеличение размеров живота обычно возникает, когда злокачественная опухоль распространяется на брюшину, и развивается асцит — патологическое скопление жидкости в брюшной полости.
Все эти симптомы неспецифичны. Чаще всего они свидетельствуют о других заболеваниях, не имеющих отношения к онкологии. Чтобы разобраться в их причинах, нужно посетить врача и пройти обследование.
В клинике Медицина 24/7 принимают пациентов ведущие врачи-специалисты. Вы можете записаться на прием в удобное для вас время. Доктор внимательно оценит ваши симптомы, проведет осмотр и назначит необходимые методы диагностики.
Лапароскопия
Лапароскопия тоже помогает оценить проходимость маточных труб. Процедура эта инвазивная, она проводится через миниатюрные разрезы в брюшной полости. Поскольку это малоинвазивная хирургическая процедура, пациентки находятся в клинике до 2-3 дней. Проводится лапароскопия под наркозом, при помощи жесткого эндоскопа, который через три прокола вводят в брюшную полость. Затем начинают процесс определения проходимости — введение стерильной, подкрашенной жидкости в полость матки.
Главными преимуществами данной методики остаются:
- Визуальный контроль прохождения контрастного вещества.
- Возможность параллельного проведения мелких хирургических вмешательств в полости таза.
- Возможность лечения трубной непроходимости.
- Быстрое восстановление после в течение нескольких дней после операции.
Многие врачи именно так проверяют проходимость маточных труб. Спустя 14 дней после лапароскопии снимают швы. Иногда возможны боли в брюшной полости, поэтому пациенткам назначают обезболивающее средство. Также нередко бывают нарушения менструального цикла. Отзывы докторов свидетельствуют о высокой информативности подобной диагностики. Ничто не заменит врачу его собственных глаз. Несмотря на инвазивность, данный метод безопасен для пациентов и очень информативен для докторов.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Основные патологии маточных труб, диагностируемые у женщин
Гемосальпинкс – это увеличение маточной трубы из-за скопления менструальной крови в маточной трубе, обусловленное изменениями в её строении, из-за чего часть крови забрасывается в интерстициальный отдел маточной трубы. Причинами возникновения гемосальпинкса могут служить венерические заболевания, острые и хронические паталогии матки и мочевого пузыря.
Гидросальпинкс – это увеличение маточной трубы из-за скопления в ней прозрачной (бледно-жёлтой) жидкости вследствие её воспаления (сальпингита).
Сальпингит – это воспаление маточных труб, вызванное различными инфекциями (гоннококки, хламидии, эшерихии и др.), зачастую протекает синхронно с воспалением яичников.
При отсутствии лечения маточных труб абсолютно все воспалительные процессы провоцируют образование спаек на маточных трубах, что приводит к их непроходимости.
Довольно часто пропагандируется врачами проводить чистку маточных труб у женщин. Нужно помнить, что такого рода лечение должно подобрано исходя из индивидуальных особенностей организма, от степени патологии и только после полного и точного обследования маточных труб. На сегодняшний день существует четыре способа чистки маточных труб у женщин: лапароскопия, гидротурбация, реканализация и фертилоскопия.
Прогноз и профилактика
Говорить о последствиях данной патологии можно только в том случае, если известно время обращения пациента к врачу
Также следует принимать во внимание незамедлительность начатой терапии. Чем скорее человек обратится за квалифицированной помощью, тем выше шансы на благоприятные прогнозы
К примеру, если первичное посещение больницы произошло через сутки с момента появления симптомов, то практически никогда не удается устранить перекрут яичка. Последствия в данном случае могут оказаться не самыми положительными (бесплодие). Более того, сегодня врачи говорят о связи перекрута и рака. Согласно имеющимся статистическим данным приблизительно половина пациентов с этим диагнозом сталкивается впоследствии с онкозаболеваниями.
Выше мы уже рассказывали, что представляет собой перекрут гидатиды яичка. Последствия данной патологии также не самые благоприятные. Как правило, развивается некроз, который влечет за собой гнойное расплавление тканей мошонки и даже в некоторых случаях может служить причиной для ее ампутации.
Что касается вопроса основных профилактических мер, то предупредить развитие такого рода патологии можно. Специалисты настоятельно рекомендуют избегать травм органов мошонки, при занятиях спортом пользоваться защитной экипировкой, отдавать предпочтение свободной одежде.
Функции
Разбираясь в анатомии репродуктивных органов, необходимо рассмотреть строение и функции маточных труб. Главным предназначением этой части половой системы является содействие процессу оплодотворения. Происходит это по определенной схеме. Изначально половая клетка созревает в фолликуле.
Когда завершается первичная фаза мейоза, что совпадает с овуляцией, происходит разрыв фолликула. Затем яйцеклетка, минуя фаллопиеву трубу, проникает в ампулярный отдел маточной трубы. Если в это время женщина вступает в интимную близость, а половой акт завершается эякуляцией во влагалище, сперматозоид начинает движение к половой клетке.
При стечении благоприятных факторов, хорошей выживаемости и активности сперматозоида, происходит оплодотворение, после чего должна наступить беременность, если со стороны девушки не предпринималось каких-либо мер по ее предупреждению. Дальнейшее созревание эмбриона происходит в маточной трубе, и спустя 5-6 суток он выходит в полость репродуктивного органа, где и должна произойти его имплантация к стенке.
Эмбриология
Рис. 1. Схематическое изображение некоторых этапов развития маточных труб: а — у эмбриона 8—9 недель образованы парамезонефральные каналы (1) — материал будущих маточных труб и мезонефральные каналы (2) первичной почки; б — у плода 22 недель формируются мышечный (5) и соединительнотканный (4) слои стенок маточных труб; выражены продольные складки (3) слизистой оболочки; в — у плода 28 недель складки (3) слизистой оболочки увеличиваются; г — у новорожденной складки (3) слизистой оболочки представляют собой сложные древовидные образования; складчатость слизистой оболочки возрастает в процессе формирования маточных труб.
У эмбрионов 8 — 9 мм длины у краниального отдела первичной почки над закладкой гонады возникает симметричная инвагинация целомического эпителия в мезенхиму на уровне I грудного позвонка. Эти участки образуют слепые трубки, которые растут вдоль протоков первичной почки, образуя парамезонефральные (мюллеровы) каналы (рис. 1 ,а); клетки выстилающего их эпителия приобретают вытянутую форму, и эпителий становится впоследствии ложномногорядным. Парамезонефральные каналы (протоки, Т.) проходят параллельно протокам первичной почки с латеральной стороны и несколько снаружи от них и открываются в клоаку отдельными отверстиями. На противоположном конце канал заканчивается слепым расширением. Этот конец продолжает расти и затем приобретает просвет. Из парамезонефральных каналов развиваются матка, маточные трубы и верхняя часть влагалища; Маточные трубы формируются из верхней трети парамезонефральных каналов. В течение 11 —12 нед. внутриутробного развития из скоплений мезенхимы вокруг этих каналов формируются мышечный и соединительнотканный слои их стенки. Все структурные элементы стенки Маточных труб ясно определяются на 18— 22 нед. внутриутробного развития; в этот период уже хорошо выражены продольные складки слизистой оболочки (рис. 1, б). К 28 нед. складки увеличиваются, и у новорожденной девочки слизистая оболочка М. т. уже представлена древовидными образованиями, эпителий — однослойный призматической формы (рис. 1, в, г). Первые реснички на клетках эпителия бахромок труб появляются на 16 нед. внутриутробного развития. Максимального развития эпителиальный пласт слизистой оболочки М. т. достигает на 30—31-й нед. внутриутробного развития. Мышечная оболочка М. т. развивается одновременно с мышечной оболочкой матки из мезенхимы, окружающей парамезонефральный канал. Круговой, а затем продольный мышечные слои формируются к 26—27-й нед. В наружном соединительнотканном слое развиваются сосуды; позднее этот слой уменьшается в объеме. Левая труба (как и яичник) развивается несколько позднее.
Возрастные особенности
К моменту рождения девочки формирование Маточных труб анатомически в основном заканчивается; трубы имеют вид извитых трубок длиной около 3 см. Гистологически сформированы три оболочки, однако слизистая оболочка еще не зрелая, дифференцировка ее компонентов не закончена. В мышечной оболочке еще не завершено образование наружного продольного слоя. В перешейке М. т. можно отметить 4—5 невысоких первичных складок, по протяжению трубы к ампуле складки становятся выше и густо ветвятся. Высота клеток эпителия увеличивается по направлению к брюшному отверстию М. т.; особенно много высоких цилиндрических клеток с узкими вытянутыми ядрами и единичными мерцательными ресничками, часто склеенными между собой. Секреторные крупные клетки с более светлыми ядрами чаще обнаруживаются у основания первичных складок, тогда как на вершине складок они единичные. В низких, мелких, с крупными ядрами и светлой пузырьковидной цитоплазмой клетках обнаруживаются фигуры митотических делений (камбиальные элементы). Соединительная ткань образована нежными коллагеновыми волокнами и большим количеством клеточных элементов, богата ШИК-положительными веществами и кислыми мукополисахаридами. В последующем, особенно в период полового созревания, М. т., как и все отделы половой системы, значительно увеличиваются, хотя при неблагоприятных условиях инфантильный тип М. т. может сохраниться у взрослой девушки и женщины.