Мужские болезни по урологии: симптомы
Содержание:
- Какие анализы положительные в инкубационный период венерологических заболеваний?
- Мужские болезни
- Профилактика урологических болезней
- Методы лечения болезней мочеполовой сферы
- Сифилис
- Урология. Симптомы болезней
- Диагностика и лечение
- Как возникает орхоэпидидимит
- Вакуум в лечении мужских болезней
- Диагностика здоровья мужчины у врача
- Женская урология
Какие анализы положительные в инкубационный период венерологических заболеваний?
Пациенты редко идут сдавать анализы на половые инфекции, если у них нет никаких симптомов.
Но иногда это всё же случается.
Анализы могут сдавать:
- после случайной интимной связи без презерватива
- с определенной периодичностью при активной и разнообразной половой жизни
- перед беременностью или в рамках диагностики бесплодия
Бывает так, что инфекция обнаружена, а симптомов нет.
Это означает одно из двух:
- заражение было недавним, венерологическое заболевание диагностировано ещё в инкубационный период
- субклиническое течение инфекции (возможно, симптомы есть, но они могут быть определены только объективно)
Не всегда отсутствие жалоб означает отсутствие симптомов.
Если пациент ничего не чувствует и не испытывает дискомфорта, не факт, что у него ещё продолжается инкубационный период.
Вполне вероятно, что симптомы уже есть, но они могут быть выявлены лишь при объективном осмотре.
Это может быть покраснение половых органов, налеты, сыпь и т.д.
Если же обследование действительно проводится в инкубационный период, то далеко не все методы могут выявить существующее заболевание, которое ещё не имеет симптомов.
В это время наиболее чувствительным тестом остается серологический анализ крови на иммуноглобулины класса М.
Они могут определяться в крови уже через неделю после инфицирования.
При этом инкубационный период многих венерологических заболеваний длится от 3 недель и более.
Иммуноглобулины М – это антитела, которые появляются первыми после инфицирования.
Они могут образоваться ещё на той стадии, когда не началось выделение возбудителя во внешнюю среду, и обнаружить его при помощи прямых диагностических методов не всегда возможно.
Второй по чувствительности метод – это ПЦР.
Из уретры или других репродуктивных органов берется соскоб.
Его исследуют на наличие ДНК возбудителя при помощи реакции амплификации нуклеиновых кислот.
После окончания инкубационного периода чувствительность этого способа диагностики близок к 100%.
Потому что ПЦР может выявлять ДНК патогена даже в минимальном количестве.
Но в инкубационный период всё же присутствует риск ложного результата.
Чем меньше времени прошло с момента инфицирования, тем выше риск отрицательных анализов при реально существующей инфекции.
Тем не менее, у большинства пациентов, которые заразились более 2 недель назад, ПЦР становится положительной.
В том числе в случаях, когда клинические проявления венерологического заболевания отсутствуют.
Бактериологический посев очень редко используется для скрининговой диагностики венерических инфекций.
В основном методику применяют при наличии симптомов.
Тест гораздо менее чувствительный, чем ПЦР.
Чтобы живая культура бактерий выросла на среде, микроорганизмов должно быть много.
Поэтому в инкубационный период результаты посева часто бывают отрицательными.
Особенно низкой чувствительностью отличается культуральная диагностика хламидиоза.
При бессимптомном течении вероятность обнаружения хламидий при помощи посева стремится к нулю.
Наконец, наименее чувствительный тест из числа часто используемых – это бактериоскопия.
Она позволяет диагностировать только манифестные формы венерологических заболеваний.
При использовании этого метода из уретры или влагалища берут мазок.
Его окрашивают и исследуют под микроскопом.
В поле зрения могут попадать патогенные бактерии.
Но они попадают туда, только если содержатся в клиническом материале в высокой концентрации.
В инкубационный период она низкая.
Поэтому бактерии и простейшие при микроскопии не обнаруживаются.
Сифилис в инкубационном периоде может быть обнаружен только при помощи серологических тестов, направленных на выявление в крови иммуноглобулинов М.
Для ранней диагностики ВИЧ и вирусных гепатитов используют ПЦР крови.
Анализ назначают после установленного контакта с клиническим материалом, содержащим вирусы.
Например, если медработник укололся иглой, которой делали инъекцию ВИЧ-позитивному пациенту.
Мужские болезни
Эти заболевания могут иметь различное происхождение: травматическое, инфекционное, воспалительное. Также факторами риска является гормональный дисбаланс, нарушения кровоснабжения и/или иннервации органов мочеполовой системы, употребление алкоголя и наркотиков, курение, врожденные аномалии развития.
Симптомы мужских болезней имеют отличия, в зависимости от конкретного заболевания. Заподозрить патологию можно по таким проявлениям:
- расстройство акта мочеиспускания;
- жжение, зуд в паху;
- выделения из уретры;
- нарушения эякуляции и/или эрекции;
- кожные высыпания;
- болевые ощущения во время полового акта или/и мочеиспускания;
- дискомфорт в поясничном отделе позвоночного столба, в области промежности.
Мужские болезни летом могут обостряться – причиной этому повышение температуры окружающей среды, ходя для большинства патологий не присуща сезонность, они могут возникать в любое время года.
В список мужских болезней, беря во внимание пораженный орган, входят такие нозологии, как болезни яичек, заднего прохода, крайней плоти, простаты, уретры, мочеточника, головки, семенников, мошонки у мужчин. Этим данная группа заболеваний не ограничивается
- патологии яичек – к ним относятся кистозные образования, злокачественные и доброкачественные опухоли, варикоцеле, перекрут яичка, а также воспалительное заболевание – орхит, если поражение распространяется и на придатки, возникает орхиэпидидимит. Один из симптомов, на которые жалуются пациенты, данной группы мужских болезней – распухание яичек;
- болезни заднего прохода у мужчин – эта категория патологий представлена анальной трещиной, раком, геморроем;
- заболевания крайней плоти – это недуг воспалительного генеза, имеющий название баланопостит, патологическое сужение данной анатомо-физиологической области – фимоз, а также парафимоз;
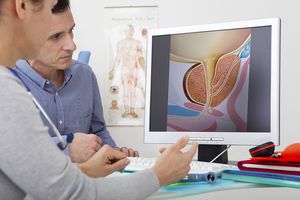
- поражение простаты – наиболее часто встречаемым заболеванием является простатит, который может протекать в острой и хронической форме, а также злокачественные образования;
- болезни мужского члена – к таковым относят баланопостит, перелом пещеристого тела пениса;
- поражение уретры в андрологии – характерен такой диагноз, как уретрит, который проистекает на фоне воспаления;
- заболевания мочеточника у мужчин – могут развиваться в результате образования конкрементов вследствие мочекаменной болезни, или на фоне воспалительной реакции из-за попадания инфекционного агента;
- болезни головки полового члена – может быть диагностирован баланит;
- болезни семенников у мужчин – на эту анатомо-физиологическую область может распространяться опухолевый или воспалительный очаг с близлежащих органов мочеполовой системы;
- мужские кожные болезни в паху – могут стать основанием для комплексного обследования мужчины на инфекции, передающиеся половым путем.
Лечение мужских болезней выбирается лечащим врачом и напрямую зависит от поставленного диагноза, симптоматических проявлений, наличия структурных или функциональных изменений, вероятности возникновения осложнений.
Если заболевание спровоцировано патогенным микроорганизмом, назначается специфическая антибактериальная терапия, в комплексе к ней идут пробиотики, поливитаминный комплекс, иммуномодуляторы. В случае развития воспаления, применяются противовоспалительные препараты, обезболивающие – при сильном болевом синдроме. Если недуг был вызван травмой или опухолевидным новообразованием, может быть выбрана хирургическая тактика лечения.
Профилактика мужских болезней состоит в соблюдении следующих рекомендаций:
- избегать переохлаждения;
- регулярно проводить гигиенические процедуры;
- носить удобную одежду;
- использовать средства контрацепции;
- избегать случайных половых связей;
- принимать медикаменты строго по назначениям врача, без самолечения;
- в случае появления каких-либо симптомов, нужно не откладывать поход в медицинское учреждение. Врач по мужским болезням имеет специальность андролог.
Профилактика урологических болезней
Чтобы избежать урологической болезни у мужчины, урологи рекомендуют придерживаться здорового образа жизни. Вредные привычки крайне негативно влияют на функции мочеполовой системы.
 Заболевания провоцируют:
Заболевания провоцируют:
- переохлаждения,
- несоблюдение необходимых гигиенических правил,
- попадание внутрь уретры инфекции.
Незащищённый половой акт часто становиться причиной инфицирования и развития уреаплазмоза. Организму может угрожать развитие урологического недуга при сниженном иммунитете. Необходимо регулярно поддерживать функции иммунной системы в норме – побольше гулять на свежем воздухе, правильно питаться и выполнять умеренные спортивные нагрузки. Занятия спортом способствуют избавлению от застойного процесса в мужских мочеполовых органах.
Заболевание может быть вызвано употреблением некоторых лекарств. Не следует принимать препараты, провоцирующие проблемы с уретрой. Каждому мужчине следует знать, что игнорирование урологической болезни приводит к тяжёлому осложнению.
Методы лечения болезней мочеполовой сферы
Лечение мочеполовых заболеваний основано на результатах анализов и УЗИ. По необходимости назначаются другие обследования. Лечение зависит также от возраста, общего состояния здоровья, половой активности больного. Для восстановления здоровья органов мочевыделения и улучшения состояния пациента врачи применяют такие методы:
- Лекарственные препараты – больным назначают антибиотики, уросептики, анальгетики, противовоспалительные средства. Они помогают прекратить размножение бактерий, восстановить пораженные ткани, снизить боль. Для улучшения общего самочувствия и укрепления иммунитета также назначают иммуномодуляторы, антигистаминные препараты, витаминные комплексы. Для восстановления естественной микрофлоры ЖКТ прописываются пребиотики и пробиотики. Болевой синдром купируют при помощи спазмолитиков. Прием лекарств эффективен на ранних стадиях болезней. Обычно схема лечения рассчитана на 2-4 недели. После этого повторно проводят анализы. По их результатам корректируют лечение или отменяют прием назначенных ранее препаратов;
- Физиотерапия – применяют на стадии угасания болезни, обычно на 3-5 сутки после начала лечения. Эффективны массаж, холодные ванны, воздействие магнитного поля, лазера, ультразвука. Физиотерапия отличный метод против осложнений и перехода болезни в хроническую форму.
- Диета – правильное питание нормализует работу внутренних органов, восстанавливает обмен веществ. Больным нельзя есть жирную, соленую, копченую пищу, сладости и фаст-фуд. Рацион должен быть богат свежими овощами, фруктами, нежирной рыбой, крупами. Нужно соблюдать питьевой режим. Минимум для взрослого человека — 2 литра чистой воды в сутки.
- Хирургия – сегодня применяют операции, минимально травмирующие ткани. Это эндоскопические методы хирургии. Полостные операции проводятся крайне редко: при абсцессе органов, анатомических аномалиях, онкологических образованиях;
- Санаторно-курортные процедуры – рекомендованы в основном в период реабилитации и для профилактики обострений хронических заболеваний. Санаторно-курортное лечение восстанавливает иммунитет, улучшает психологическое и общее состояние организма. Пациентам уролога полезна лечебная физкультура, водные процедуры, грязелечение, ингаляции и другие физические воздействия на ткани.
Сифилис
Сифилис — заболевание, передающееся половым путем (ЗППП), вызванное бледной трепонемой (спирохетой), протекающее с периодическими ремиссиями и обострениями, а также образованием очагов воспаления в тканях и органах.
Заражение происходит в основном половым путем, возможно и бытовым путем, через поцелуи, укусы, предметы домашнего обихода (ложки, стаканы, туалетные принадлежности), а также может передаваться потомству (врожденный сифилис).
Сифилису свойственно многолетнее (без лечения) течение с периодами обострения и затихания.
Выделяют три клинических периода заболевания:
Первичный – появляется твердый шанкр на том месте, через которое произошло попадание микроба в организм человека. Чаще он бывает на половых органах, округлой формы, размером до десятикопеечной монеты, грязно-серого или красного цвета в виде язвы, безболезненный. Через 1-2 недели после возникновения язвы увеличиваются ближайшие лимфатические узлы (при локализации язвы во рту увеличиваются подчелюстные, при поражении половых органов – паховые). Язва (твердый шанкр) самостоятельно заживает в течение 3-6 нед. после возникновения.
Вторичный – характеризуется симметричной бледной сыпью по всему телу, включая ладони и подошвы, появляющейся через 6-8 недель от момента появления твердого шанкра. Возникновение сыпи нередко сопровождается головной болью, недомоганием, повышением температуры тела (как при гриппе). Увеличиваются лимфатические узлы по всему телу. Вторичный сифилис протекает в виде чередования обострений и ремиссий (бессимптомных периодов). При этом возможно выпадение волос на голове, а также появление разрастаний телесного цвета на половых органах и в области заднего прохода (широкие кондиломы).
Третичный– без соответстствующего лечения происходят необратимые изменения во внутренних органах, костях, слизистых оболочках и коже. Образуются бугорки и гуммы на коже, во внутренних органах, в костях и нервной системе. Распад гуммов вызывает необратимые изменения во внутренних органах и системах организма.
Сифилис у беременных женщин
У некоторых женщин заболевание протекает без каких-либо клинических проявлений. Но чаще встречаются пациентки с высыпаниями на коже. В настоящее время женщина, которая больна сифилисом, может родить здорового ребенка, если вовремя пройдет курс лечения.
Диагностика сифилиса
При малейших подозрениях на сифилис необходимо срочно обратиться к врачу- венерологу и сдать необходимые анализы.
Сифилис является острозаразным заболеванием, представляющим опасность для окружающих и наносящим ущерб здоровью, и поэтому требует незамедлительного обследования и лечения в специализированном учреждении.
Специфическое лечение назначается больному сифилисом после установления диагноза. Основное направление в лечении — применение антимикробных препаратов, активных в отношении бледной трепонемы. Пациенту, находившемуся в половом контакте с больным сифилисом, необходимо обследоваться и по показаниям получить превентивное лечение.
После полноценного специфического лечения сифилиса нередко долгое время сохраняются положительными серологические реакции крови, поэтому необходимо регулярно наблюдаться у врача.
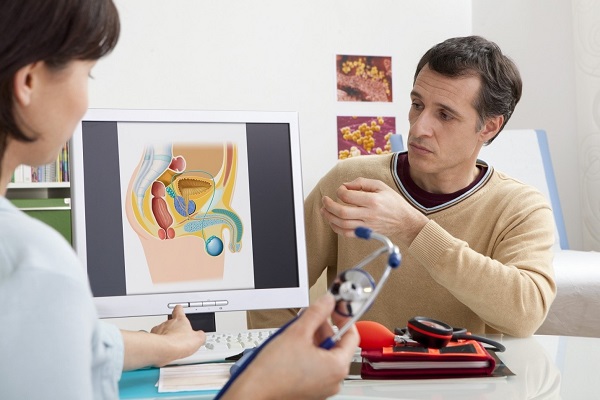
Урология. Симптомы болезней
Простата (
Заболевания яичек
Показаниями к консультации уролога могут быть нарушения функций мочеполовой системы, а также какие-либо необычные ощущения в органах, относящихся к данной системе.
Показаниями к консультации уролога являются:
- боли в поясничной области;
- частые мочеиспускания;
- редкие мочеиспускания (1 – 2 раз в сутки);
- недержание мочи;
- кровь в моче;
- гной в моче;
- снижение полового влечения (у мужчин);
- невозможность совершить половой акт (для мужчин).
- Мочеиспускание часто затруднено, с постоянными резями и болью.
- В области гениталий наблюдается зуд и жжение.
- Аппетит пропадает.
- У мужчин возникают проблемы с эрекцией.
- Общее самочувствие ухудшается.
- Наружные половые органы изменяются в форме и цвете.

Самостоятельно выявлять заболевания и лечить их, не рекомендуется. Если лечение не будет начато правильно и вовремя, заболевание может перейти из острой формы, в хроническую, в этом случае, его будет достаточно сложно победить.
Но почему нужно выбирать не только хорошего специалиста, но и надежное медицинское учреждение? Сделать это нужно потому, что кроме желания помочь, у специалиста должны быть хорошие возможности для этого, в данном случае технические. К сожалению не все проблемы можно решить благодаря многолетнему опыту специалиста.
Предварительно рекомендуется посоветоваться с родственниками или друзьями, возможно у них есть знакомый врач уролог
Если такой возможности нет, обязательно почитайте отзывы о клинике, ведь ей вы будете доверять самое важное, что у вас есть – это здоровье
Урология — раздел клинической медицины, изучающий заболевания мочеполовой системы у женщин, мужчин и детей. Он имеет несколько разделов. Среди них выделим несколько:
- андрология — раздел, изучающий заболевания мужских мочеполовых органов.
- онкоурология рассматривает опухолеобразование в сфере мочеполовых органов человека.
- неотложная урология — регламентирует процесс оказания неотложной помощи при состояниях, угрожающих жизни при урологических патологиях.
- фтизиоурология — изучает лечение урологической патологии, связанной с туберкулёзным процессом.
Среди современных технологий и оборудования, помогающих поставить точный диагноз и проводить качественное лечение, урология располагает:
- эхоуретрографией, представляющей собой ультразвуковое исследование таких органов, как мочевой пузырь и мочеиспускательный канал (является обязательным исследованием перед проведением хирургического вмешательства);
- радиочастотной термальной терапией, которая позволяет лечить аденому предстательной железы и простатит без операции. Данный метод заключается в воздействии радиоволн нужной частоты на пораженные участки, при этом здоровые ткани воздействию не подвергаются. Проведение такой терапии не вызывает болезненных ощущений.
Урология включает в себя более узконаправленные отрасли, такие как андрология (специализируется на лечении мужских половых органов), детская урология, специализирующаяся на лечении детей, гериатрическая урология, специализирующаяся на лечении возрастных изменений у пожилых пациентов, урогинекология (наука о связи между гинекологическими и урологическими заболеваниями), фтизиоурология (связана с лечением туберкулёза в мочеполовой системе), онкоурология (изучает злокачественные образования органов мочеполовой системы), а также неотложная урология, которая призвана помогать в ситуациях, требующих неотложной помощи (почечная колика, острая задержка мочи, гематурия и прочее).
Если ребенок плачет от боли при мочеиспускании или его беспокоит ночной энурез, значит, он нуждается в обследовании на наличие урологического заболевания. Занимается лечением таких заболеваний детская урология. Это раздел медицины, который содержит информацию о лечении органов детской мочеполовой системы.
Диагностика и лечение
Использование современных диагностических методов дает возможность в ходе первого обследования четко обозначить проблему и ее причины. Диагностика в ЦКБ РАН проводится с использованием высокотехнологичных аппаратов, в том числе позволяющих в процессе эндоскопического исследования брать анализы на биопсию. Своевременно диагностированное урологическое заболевание – это гарантия того, что его лечение пройдет максимально быстро, эффективно, а риски возобновления заболевания практически сведены к нулю. Записаться на прием к урологу клиники, узнать цены или расписание работы специалистов можно по телефону (495) 104-86-19.
Как возникает орхоэпидидимит
Если говорить более доступно, то это воспаление яичка и придатка. Возникает оно как последствие перенесенного простатита, уретрита и других недугов, что носят инфекционный характер и могут передаваться половым путем. В клинической практике отмечаются случаи, когда орхоэпидидимит являлся осложнением после гриппа или эпидемического паротита.
Орхоэпидидимит — это воспаление яичка и придатка
Когда недуг угрожает жизни
Запущенные формы заболевания приводят к гнойной форме орхоэпидидимита. Такое проявление недуга приводит к развитию абсцесса яичка. Из-за воспалительного процесса, что охватывает придаток, блокируются семявыводящие протоки. Если воспаление наблюдается на обоих яичках, то существует вероятность развития бесплодия.
Для устранения заболевания необходимо в первую очередь соблюдать постельный режим и придерживаться диеты. Дополнительно врачи назначают использование суспензория. Когда при такой терапии положительная динамика отсутствует, то нужно прибегать к хирургическому вмешательству. Для этого хирург вскрывает образовавшиеся гнойники, а водянка устраняется методом пункции.
Вакуум в лечении мужских болезней
Вакуум используется для ЛОД-терапии.
Это лечение локальным отрицательным давлением.
Данная процедура используется для лечения психогенной и васкулогенной (сосудистой) эректильной дисфункции.
На пенис мужчины надевается колба, из которой откачивается воздух.
Создается отрицательное давление, поэтому к половому органу устремляется кровь.
В результате достигается эрекция даже при отсутствии полового возбуждения.
При психологическом бесплодии использование ЛОД-терапии позволяет мужчине вернуть уверенность в себе и избежать страха неудачи.
При сосудистом бесплодии вакуум помогает достичь эрекции в ситуациях, когда проходимость кровеносных сосудов нарушена.
Диагностика здоровья мужчины у врача
Какие анализы и процедуры будут использованы для диагностики, зависит от причины обращения пациента и данных объективного исследования.
Болезни мужской половой системы весьма разнообразны по происхождению и клиническому течению.
Чаще всего используются:
- спермограмма – позволяет оценить репродуктивную функцию
- анализ крови на гормоны (пролактин, гонадотропины, андрогены)
- мазки на половые инфекции
- общеклинические анализы (общий анализ мочи, крови, биохимический анализ мочи, коагулограмма)
- УЗИ простаты, органов мошонки, почек
В распоряжении врача имеется множество других анализов, клинических проб, инструментальных методов, которые позволяют оценить структуру и функцию мочеполовых органов.
Женская урология
Уретрит
Уретрит – это воспаление тканей мочеиспускательного канала. Заболевание причиняет дискомфорт и мешает полноценной жизни пациентки. Воспаление проявляется:
- болью:
- зудом;
- жжением во время мочеиспускания.
Уретрит развивается при изменении влагалищной микрофлоры, переохлаждении, мочекаменной болезни, венерических инфекциях, стрессах, неправильном питании. Лечение уретрита проводится гинекологом и урологом совместно. Задачи лечения:
Меры профилактики – барьерный способ контрацепции, соблюдение правил личной гигиены, регулярное посещение уролога, гинеколога.
Цистит
Цистит – это воспаление стенок мочевого пузыря. Болезнь распространена у женщин. Короткий мочеиспускательный канал (до 3 см) способствует проникновению бактерий во внутренние органы мочеполовой системы. Болезнь проявляется:
- болями в промежности;
- учащенными позывами в туалет;
- появлением примесей крови в моче.
Цистит развивается на фоне снижения иммунитета, переохлаждения, стресса, недосыпания, физического изнеможения, случайных сексуальных контактов. Лечение заключается в приеме противовоспалительных, антибактериальных препаратов, использовании средств местной терапии. Меры профилактики – соблюдение правил интимной гигиены, использование презервативов, предотвращение переохлаждения органов малого таза.
Пиелонефрит
Пиелонефрит – это воспаление тканей почек. Это заболевание диагностируют в 5 раз чаще у женщин, чем у мужчин. Болезнь часто развивается после тяжелой ангины, скарлатины и других инфекционных заболеваний. Инфекция распространяется по организму с током крови. Также пиелонефрит может появляться после механического повреждения мочеполовых органов. Заболевание часто диагностируют у женщин на поздних сроках беременности.
Больного беспокоит резкое повышение температуры тела и боли в пояснице. Часто появляются отеки ног и рук, моча может менять цвет и запах. Для лечения назначается прием антибактериальных препаратов, соблюдение диеты и питьевого режима.
Мочекаменная болезнь
Мочекаменная болезнь – это образование камней и песка в почках, мочевом пузыре, мочеточниках. Камни образуются при нарушении обмена веществ и ведении нездорового образ жизни. Длительное время камни не вызывают дискомфорта. Камни и песок, продвигаясь в мочеточник, царапают слизистую. Возникает боль, затрудняется отток мочи. Тяжелые стадии мочекаменной болезни меняют цвет, запах и количество мочи. Больной отмечает общие симптомы недомогания, повышение температуры тела, тошноту, вздутие кишечника.
Лечение болезни на ранних стадиях проводится при помощи лекарственных средств и соблюдения диеты. Застрявшие камни удаляют. Применяется метод ударно-волновой литотрипсии.
Расстройства мочеиспускания
Расстройства мочеиспускания связаны с нарушением нормального оттока мочи. У молодых пациенток диагностируют энурез. Болезнь вызывается анатомическими аномалиями, психологическими травмами, перенесенными патологиями уретры. Женщинам в климаксе ставят диагноз «синдром гиперактивного мочевого пузыря». С возрастом стенки мочевого пузыря теряют эластичность, а мышцы малого таза ослабевают. Тактика лечения мочеиспускательных расстройств зависит возраста пациентки и их причины.
Новообразования органов мочевыделения (злокачественные и доброкачественные)
Полипы, кисты опухоли, папилломы образуются при изменении структуры тканей человека. Доброкачественные новообразования диагностируют случайно, так как они не дают симптомов.
Они могут препятствовать оттоку мочи, что облегчает распространение бактерий. Злокачественные опухоли также могут не давать симптомов. Далее появляются такие симптомы:
- боль в паху;
- повышение температуры до 37-37,5;
- примеси гноя, крови, слизи в моче;
- боль при сексе.
Лечение проводится хирургическим методом.