Все о симптомах пмс у женщин: признаки, сроки, методы борьбы
Содержание:
- Определяем: состояние перед месячными или беременность
- Диагностика ПМС
- Какой должна быть гигиена во время менструации?
- Как отличить ПМС от беременности?
- ПМС – что делать?
- ПМС — что это?
- Почему возникает ПМС
- Диагностирование предменструального синдрома
- Причины, симптомы и лечение ПМС
- Клинические формы предменструального синдрома
- Как лечится предменструальное дисфорическое расстройство?
- Как отличить ПМС от беременности?
Определяем: состояние перед месячными или беременность
Каждый организм индивидуален. Некоторым очень сложно отличить признаки ПМС от наступившей беременности на ранних сроках. Синдромы настолько схожи, что легко бывает перепутать.
Состояния характерные во время беременности:
- Явным признаком беременности становится токсикоз. Данное состояние проявляется сразу после прикрепления зиготы к маточной стенке. Его острая фаза наступает уже через неделю беременности. При ПМС таких ощущений не бывает. Хотя не каждая женщина в положении испытывает токсикоз.
- Специфическим явлением является внедрение оплодотворенной яйцеклетки к стенке матки, которое сопровождается повреждением мелких кровеносных капилляров. При этом могут появиться небольшие кровянистые выделения. Они выходят единожды и больше не продолжаются. Это является главным признаком пикантного положения.
Женщине необходимо дождаться прихода месячных. В случае задержки можно сделать специальный тест на беременность. Данная процедура определяет овуляцию на 90 процентов. Высокая чувствительность к ХГЧ позволяет точно установить результат.
Диагностика ПМС
Для диагностики ПМС необходимо обратится к гинекологу. Он ознакомится с жалобами и анамнезом пациентки. Поставить диагноз ПМС поможет цикличность приступов заболевания и симптоматика, которая возникает до начала менструации и ослабевает или исчезает при ее появлении.
Основным диагностическим критерием предменструального синдрома является цикличность, периодический характер возникающих накануне менструации жалоб и их исчезновение после менструации.
Диагноз «предменструальный синдром» может быть поставлен на основании следующих признаков:
- Состояние агрессии или депрессии.
- Эмоциональная неуравновешенность: перепады настроения, плаксивость, раздражительность, конфликтность.
- Плохое настроение, чувство тоски и безысходности.
- Состояние тревоги и страха.
- Снижение эмоционального тонуса и интереса к происходящим событиям.
- Повышенная утомляемость и слабость.
- Понижение внимания, ухудшение памяти.
- Изменение аппетита и вкусовых пристрастий, признаки булимии, увеличение веса.
- Бессонница или сонливость.
- Болезненное напряжение молочных желез, отеки
- Головные, мышечные или суставные боли.
- Ухудшение течения хронической экстрагенитальной патологии.
Проявление пяти из вышеперечисленных признаков при обязательном наличии хотя бы одного из четырех первых позволяет с уверенностью говорить о предменструальном синдроме. Важным звеном диагностики является ведение пациенткой дневника самонаблюдения, в котором она на протяжении 2-3 циклов должна отмечать все нарушения в своем самочувствии.
Исследование в крови гормонов (эстрадиола, прогестерона и пролактина) позволяет установить форму предменструального синдрома. Известно, что отечная форма сопровождается уменьшением уровня прогестерона во второй половине менструального цикла. Цефалгическая, нейропсихическая и кризовая формы предменструального синдрома характеризуются повышением в крови уровня пролактина. Назначение дополнительных методов диагностики диктуется формой предменструального синдрома и ведущими жалобами.
Выраженное проявление церебральных симптомов (головные боли, обмороки, головокружение) является показанием для проведения МРТ или КТ головного мозга для исключения его очаговых поражений. Показательными при нейропсихической, отечной, цефалгической и кризовой формах предменструального цикла являются результаты ЭЭГ. В диагностике отечной формы предменструального синдрома большую роль играет измерение суточного диуреза, учет количества выпитой жидкости, проведение проб для исследования выделительной функции почек (например, проба Зимницкого, проба Реберга). При болезненном нагрубании молочных желез необходимо проведение УЗИ молочных желез или маммографии для исключения органической патологии.
Обследование женщин, страдающих той или иной формой предменструального синдрома, проводится с участием врачей различных специальностей: невролога, терапевта, кардиолога, эндокринолога, психиатра и т. д.
Для подтверждения диагноза также необходимо определить уровень гормонов в крови в разные фазы менструального цикла, далее необходимо установить форму ПМС по наличию симптомов, их количеству и тяжести течения.
При некоторых формах ПМС могут быть назначены следующие обследования:
- консультация невропатолога, психиатра, эндокринолога, терапевта, кардиолога, маммолога;
- КТ, МРТ или рентген черепа;
- электроэнцефалография (ЭЭГ);
- УЗИ молочных желез и маммография;
- пробы Реберга, Зимницкого и т.п.
Гинекологи рекомендуют женщинам вести ежедневник, в котором следует описывать и отмечать симптомы. Такие записи можно вести в блокноте, а можно установить специальное «женское» приложение в смартфоне, где есть возможность описания всех симптомов по дням. Данные записи помогут поставить диагноз, а также отразят динамику проводимой терапии (при её наличии).
Какой должна быть гигиена во время менструации?
Подмываться достаточно два раза в день — так же, как и обычно.
Влагалище устроено так, чтобы поддерживать правильную микрофлору без помощи извне. За это отвечают лактобактерии: они поддерживают нужный уровень кислотности и мешают размножаться вредным микроорганизмам. Если полезных бактерий становится меньше, чем нужно, баланс нарушается. Поэтому слишком частые подмывания могут навредить.
Выбор средств гигиены — личное дело каждой женщины. Они должны быть в первую очередь удобными. Прокладки, впитывающее бельё, менструальные чаши — можно попробовать разные варианты и выбрать самый комфортный.

Девочкам 10–13 лет можно использовать тампоны или менструальные чаши
Но важно делать это правильно: выбрать средство по размеру, вовремя менять и правильно вставлять. Главное, не нужно терпеть дискомфорт — если где-то больно, неудобно или протекает, стоит выбрать другое средство гигиены
Отдельно стоит сказать про тампоны. Они безопасны, если соблюдать инструкцию: менять каждые 4 часа (особенно при обильных месячных); обязательно мыть руки перед использованием; не оставлять на ночь. Иначе может возникнуть синдром токсического шока — довольно редкое, но серьёзное инфекционное заболевание. При повышении температуры или плохом самочувствии тампон нужно достать и обратиться к врачу.
Как отличить ПМС от беременности?
Также к общим признакам ПМС и беременности относят:
- изменения молочной железы, которые могут включать в себя боль, припухлость, чувствительность. При ПМС они ощущаются перед менструальным периодом, а пропадают после его начала или окончания. В первые месяцы беременности и до родов грудь становится тяжелее, прикосновения к зоне вокруг соска могут причинять боль, более выраженными становятся вены, расположенные в грудной клетке;
- усталость. У некоторых беременных она наблюдается только в течение первого триместра, у других — сохраняется на протяжении всех 9-ти месяцев вплоть до начала родовой деятельности. Наряду с усталостью женщина, готовящаяся стать матерью, периодически может испытывать «месячные» недомогания, однако, как правило, они исчезают в течение 1-2 дней;
- кровотечения. На ранних сроках беременности на нижнем белье могут появляться небольшие пятна крови. Это называют имплантационным кровотечением, которое чаще всего происходит через 10–14 дней после оплодотворения. Многие женщины не замечают такие выделения или путают их с месячными. Нужно понимать, что менструальное кровотечение длиться не менее 4-7 дней и вызывает значительную кровопотерю, которую сложно не заметить;
- спазмы. На ранних сроках беременности они схожи с менструальными спазмами и по большей части возникают в нижних отделах желудка. У беременной женщины спазмы могут сохраняться на протяжении нескольких недель или месяцев (причина — развитие плода в утробе матери).
ПМС – что делать?
Лечение предменструального синдрома требуется, если симптомы ПМС существенно влияют на жизнедеятельность, причиняют серьезный физический дискомфорт, портят отношения с окружающими. Для установления диагноза и дифференциации его с прочими патологиями врачу потребуется внимательно изучить анамнез пациентки. Первостепенное значение имеет периодичность приступов при ПМС, связь их с менструальным циклом. В диагностических целях могут назначаться:
- анализ крови на половые гормоны в двух фазах цикла;
- маммография;
- электроэнцефалография;
- консультация невропатолога;
- осмотр психиатра;
- контроль количества отделяемой мочи;
- контроль артериального давления и т.д.
Как облегчить предменструальный синдром?
Когда наблюдается предменструальный синдром, симптомы у подростков и у взрослых женщин могут существенно различаться и иметь разную интенсивность, но в любом случае можно хотя бы немного улучшить состояние в домашних условиях. Для этого требуется подкорректировать образ жизни. Воспользуйтесь следующими рекомендациями, стараясь соблюдать их не только в предменструальные дни, но и всегда:
- Обеспечьте себе полноценный сон.
- Минимизируйте количество стрессов.
- Контролируйте уровень умственной нагрузки.
- Увеличьте ежедневную физическую нагрузку (больше ходите пешком, займитесь спортом, танцами и т.п.).
- Откажитесь от вредных привычек.
- Сведите к минимуму употребление кофеинсодержащих напитков.
- Ограничьте употребление соли.
- Регулярно занимайтесь сексом.
- Исключите резкие изменения климатических условий.
- Принимайте витаминно-минеральные комплексы курсово.

Как избавиться от предменструального синдрома?
В вопросе о том, как лечить предменструальный синдром, хорошие результаты показывают немедикаментозные методики, среди которых:
- массаж;
- лечебные ванны;
- воздушные ванны;
- аэробные упражнения.
Определенную роль играют сеансы релаксации, занятия йогой, дыхательные техники, медитации, ароматерапии. Эти методики одновременно помогают снять физическое напряжение, нормализовать психоэмоциональное состояние. Существуют специальные комплексы асан, применяемых при различных формах и симптомах ПМС. Опытным путем можно найти тот способ предотвращения или уменьшения неприятных явлений, который помогает лучше всего.
Предменструальный синдром – лечение, препараты
При мучительных проявлениях ПМС может рекомендоваться симптоматические медикаментозное лечение. В зависимости от формы, которую приобретает предменструальный синдром, препараты назначаются следующие:
- при болевых приступах – нестероидные противовоспалительные средства, спазмолитики (Ибупрофен, Нимесулид, Но-шпа, Спазмалгон);
- при отечности – диуретики (Верошпирон, Спиронолактон);
- при преобладании психоэмоциональной составляющей – антидепрессанты (Сертралин, Ципрамил);
- при гормональной недостаточности второй фазы цикла – гормональные препараты (Дюфастон, Медроксипрогестерон).
Народные средства от ПМС
Народная медицина предлагает не одно действенное средство для лечения предменструального синдрома, и особое место в перечне методов занимают фитопрепараты. Многие травы обладают разнонаправленным действием, оказывая влияние на разные отделы организма и существенно облегчая неприятные ощущения. Предлагаем один из хороших рецептов, помогающих устранить болезненность, снизить нервозность и наладить сон.

Рецепт чая
Ингредиенты:
- трава мелиссы – 2 чайн. ложки;
- вода – 1 стакан.
Приготовление и применение:
- Залить сырье вскипевшей водой.
- Оставить под крышкой на 20-30 минут.
- Процедить.
- Употреблять вместо чая (можно подсластить медом).
ПМС — что это?
Предменструальный синдром, также синдром предменструального напряжения, предменструальная болезнь, циклический синдром (ПМС) — сложный циклический симптомокомплекс, возникающий у некоторых женщин в предменструальные дни (за 2—10 дней до менструации) и характеризующийся психоэмоциональными, вегетососудистыми и обменно-эндокринными нарушениями, которые, в свою очередь, негативно сказываются на привычном для женщины образе жизни.
Многие исследования свидетельствуют: люди уверены в том, что женскую раздражительность в большинстве случаев вызывает именно ПМС. Что такое предменструальный синдром у женщин, интересует многих людей. Однако на самом деле причина его возникновения не всегда связана с психологическими реакциями (раздражением, нервозностью). ПМС — это система вегетососудистых, психоэмоциональных и эндокринных расстройств, возникающих после овуляции и до начала менструального цикла. Ученые полагают: такое состояние является следствием созревания яйцеклетки и всегда сопровождается резким падением гормонов (эстрогена, прогестерона) в женском организме.
Почему возникает ПМС
К сожалению, современная медицина не имеет точного ответа на вопрос, почему возникает предменструальный синдром. Есть множество различных теорий, объясняющих развитие данного расстройства:
Скрыть объявление
- нарушение водно-солевого баланса, который приводит к «водной интоксикации»;
- аллергическая реакция организма на эндогенный прогестерон;
- психосоматическая природа.
Самой правдоподобной и наиболее вероятной является гормональная теория происхождения ПМС, которая утверждает, что ПМС является следствием гормональных скачков во 2-й фазе менструационного цикла. Правильное сочетание гормонов обеспечивает нормальное функционирование женского организма:
- эстрогены улучшают самочувствие, активизируют мозговую деятельность и повышают жизненный тонус;
- избыточный прогестерон оказывает седативный эффект, что приводит к депрессиям во 2-й фазе цикла;
- андрогены способны оказывать влияние на половое влечение, увеличивают трудоспособность и энергичность.
После овуляции с началом второй фазы менструационного цикла полностью меняется гормональный баланс женщины, на такие изменения организм может реагировать по-разному.
Зафиксированы случаи, когда ПМС передавался следующему поколению.
Из-за эндокринной нестабильности предменструального периода в организме возникают соматические и психовегетативные изменения. Их причиной являются гормональные «качели» на протяжении всего цикла и реакция на них висцерального мозга:
- с увеличением эстрогена сначала увеличивается, а затем падает уровень прогестерона. Из-за этого появляются отеки, болят молочные железы, нарушается работа сердечно-сосудистой системы, скачет давление, женщина становится агрессивной и раздражительной;
- с увеличением выработки пролактина в организме задерживается больше жидкости;
- с повышением уровня простагландинов могут появляться вегето-сосудистые нарушения, проблемы с пищеварительной системой и головные боли.
Все причины ПМС сводятся к гормональному дисбалансу, а вот причины его проявления могут заключаться в следующих факторах:
- падение серотонина, которое вызывает психическую симптоматику ПМС: тоска, депрессия, плаксивость;
- низкий уровень витамина В6 способствует скоплению жидкости в организме, повышает чувствительность молочных желез, способствует резким скачкам настроения;
- дефицит магния способен вызвать тахикардию, головокружения, головные боли и желание съесть сладкое;
- табак – курящие женщины в 2 раза чаще страдают симптоматикой ПМС;
- проблемы с лишним весом – женщины с индексом массы тела, превышающим 30 единиц, чаще ощущают последствия ПМС;
- ПМС может переходить в наследство;
- осложненные роды, аборты, выкидыши, операции в гинекологической сфере;
- стрессовые ситуации.

Диагностирование предменструального синдрома
Учитывая тот факт, что симптоматика ПМС очень широка, при диагностике этого заболевания достаточно часто возникают определенные трудности: при предменструальном синдроме может быть ложное диагностирование других болезней, так как симптомы ПМС проявляются во многих системах жизнеобеспечения и могут указывать на необходимость обращения к различным профильным специалистам.
При ложной диагностике нередки случаи, когда назначенное симптоматическое лечение дает эффект. Но связан он не с проведенной терапией, а с началом менструации, когда симптомы ПМС проходят сами по себе. Доктор и пациент довольны: лечение было эффективным. Но уже спустя три недели все начинается сначала. Симптомы возвращаются
И лишь обратив внимание на цикличность процесса, врач приходит к выводу, что у женщины предменструальный симптом. А это – совершенно другая тактика лечения и абсолютно иной подход к терапии
| Главный признак предменструального синдрома – цикличность его симптомов и окончание их проявления с началом менструации. |
Выбор специалиста, к которому нужно обращаться при предменструальном симптоме, напрямую зависит от типа этого заболевания, так как каждый из них характеризуется определенными «маркерными» симптомами. Приведем необходимость консультации у определенного специалиста, а также виды диагностических процедур при определенном типе ПМС в виде таблицы:
| Тип ПМС | Профиль специалиста для диагностики и лечения | Диагностические процедуры |
| Нервно-психический | Невролог, психиатр. | Электроэнцефалография, реоэнцефалография, краниография. |
| Отечный | Нефролог, уролог. | Исследование выделительной функции почек, определение показателей остаточных креатинина и азота, маммография. |
| Кризовый | Нефролог, невролог. | Электроэнцефалография, реоэнцефалография, краниография. |
| Цефалгический | Невропатолог, окулист, аллерголог. | Рентгенография костей черепного свода и турецкого седла, Электроэнцефалография, реоэнцефалография, изучение глазного дна. |
| Атипичный | Выбор специалиста и диагностических процедур происходит исходя из проявлений предменструального синдрома. |
Схожесть предменструального синдрома и беременности
Ряд симптомов ПМС достаточно точно повторяют проявления во время беременности. В частности, обоим этим состояниям характерны болезненные ощущения молочных желез, непереносимость запахов, утомляемость, угнетенное эмоциональное состояние. Из-за этого нередки случаи, когда без углубленной диагностики ПМС и беременность путают. Предменструальный синдром могут принять за беременность и наоборот. Это должен держать в голове каждый врач.
Конечно же, главным диагностирующим фактором выступит тест на беременность. Только он точно определит причину характерных физиологических изменений. И этот тест крайне важен для всех женщин в детородном возрасте, так как лечение, в частности гормональное, предменструального синдрома, может негативно повлиять на течение беременности и развитие плода.
Причины, симптомы и лечение ПМС
ПМС у женщин, что это такое, и действительно ли существует данное расстройство или это просто «отговорки»? Один раз в месяц бывает у женщины период, когда она испытывает некоторый физический и (или) психологический дискомфорт. Для ПМС у женщин существует такая расшифровка — предменструальный синдром, все потому, что проявляться он начинает незадолго до начала месячных. Думать именно о том, что причиной плохого самочувствия является он, можно в том случае, если ситуация повторяется в те же сроки в следующих 2-3 и более менструальных циклах.
Каковы причины ПМС у женщин, патология ли это? Сейчас врачи склоняются к тому мнению, что виной всему измененный гормональный фон женщины, когда у нее во второй фазе менструального цикла наблюдается избыток эстрогена и дефицит прогестерона
Кстати, симптомы ПМС можно рассматривать и как один из показателей возможного бесплодия, ведь оно может возникать из-за недостатка этого важного женского гормона, также как задержка менструации. А как отличить ПМС от беременности — что делать, если велика вероятность того, что произошло зачатие? Врачи рекомендуют в таких случаях дождаться задержки месячных или сдать кровь на ХГЧ, а не выискивать у себя никакие признаки, ведь они очень субъективны и недостоверны
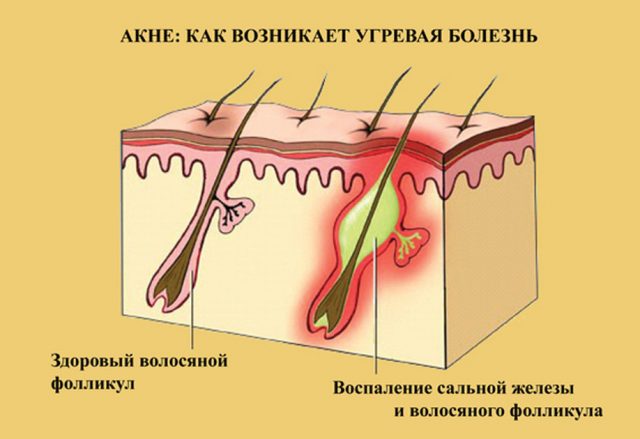
ПМС у женщин симптомы может иметь как ярко выраженные, так и едва заметные. Наиболее распространенными являются: головная боль, боль в области матки и яичников, угнетенное состояние или же наоборот — гнев, напряжение и боль в молочных железах, небольшая прибавка в весе из-за отечности. А еще в эти дни наиболее часто появляются угри на коже. Многие женщины по появлению угрей на коже предсказывают скорое наступление менструации, без всяких календарей и подсчетов дней!
Сколько длится ПМС у женщин, какое примерно количество дней? Обычно критические дни заявляют о своем скором начале за семь и менее суток. А когда месячные начинаются — неприятные симптомы постепенно исчезают. Но бывает, что признаки ПМС у женщин держатся дольше этого времени и мешают нормальной жизни. Тогда женщине нужно обратиться к врачу, который даст рекомендации по устранению недуга, кстати, его уже некоторые врачи называют не просто «синдромом», а настоящим заболеванием.
Если у женщины болят молочные железы, то ей может быть рекомендован «Прожестожель». Это препарат для местного применения, содержащий прогестерон. С помощью него в тканях молочной железы восполняется дефицит данного гормона, проходит отечность и давление на железы, которое и провоцирует боль. Лечение проводится в течение трех менструальных циклов и является довольно эффективным. При этом удается избежать побочных эффектов, которые бывают при приеме прогестерона внутрь или внутримышечном введении. Так как в кровоток попадает только десятая часть от полной дозировки.
Кстати, таблетки прогестерона — это тоже способ как бороться с ПМС у женщин медикаментозно. Кроме того, с этой целью могут использовать гормональные контрацептивы, содержащие прогестерон и эстроген и блокирующие овуляцию. Однако у этих препаратов есть много противопоказаний и побочных действий, далеко не каждая сможет их принимать.
Если ситуация не слишком тяжелая, можно попробовать улучшить свое самочувствие немедикаментозными способами. Например, можно не употреблять продукты, вызывающие повышенное газообразование в кишечнике, ведь женщины в период ПМС часто страдают метеоризмом. Это молочные и кисломолочные продукты, некоторые овощи. Приветствуется легкая белковая пища.
Желательно не употреблять соль, ведь именно из-за нее возникает отечность и поднимается артериальное давление — а это тоже признаки предменструального синдрома.
Чтобы избежать головной боли, нужно исключить стрессовые ситуации, физическое и психическое переутомление, а также такие продукты как шоколад, колбаса, сыр, сладкая газированная вода. Если головная боль все же возникла, можно выпить обезболивающий препарат, но часто пить таблетки такого действия не следует — они негативно воздействуют на слизистую желудка.
Клинические формы предменструального синдрома
Какие симптомы ПМС проявятся, определяет изначальная предрасположенность к определенным заболеваниям. В зависимости от превалирующих проявлений выделяются следующие формы:
Нейропсихическая форма
фото с сайта https://sprosivracha.com
Характерна для женщин с эмоциональной неустойчивостью, и может варьировать от небольшой тревоги до выраженных невротических расстройств, требующих стационарного лечения. Симптоматика включает в себя следующие проявления:
- панические атаки;
- чувство страха;
- раздражительность;
- депрессия;
- бессонница;
- тревожность, тоскливость;
- невнимательность, забывчивость;
- резкие смены настроения;
- головокружение;
- агрессивность;
- снижение или повышение либидо.
Болевая форма
фото с сайта https://progipertoniyu.ru
Типично превалирование различных болевых синдромов, проявляющихся у женщин с низким порогом болевой чувствительности. Частым спутником болевой формы являются вегетативные проявления. Пациентки предъявляют жалобы на:
- мигрень или головные боли;
- боли в области сердца;
- боли внизу живота;
- болезненность молочных желез;
- учащенное сердцебиение;
- чувствительность к запахам, яркому освещению, звукам;
- тошнота, рвота;
- повышение артериального давления;
- приступообразная потливость.
Обязательными компонентами лечения в этом случае будут анальгетики и максимальный покой, благодаря которым самочувствие ощутимо улучшается, и симптоматика становится терпимой.
Отечная форма
фото с сайта http://otnogi.ru
От этой формы страдают женщины с предрасположенностью к заболеваниям почек. Выраженность проявлений во многом зависит от соблюдения водно-солевого режима, и женщин беспокоят такие нарушения:
- отеки лица, нижних конечностей;
- прибавка веса, достигающая 3-4 кг;
- усиленная жажда;
- головная боль;
- зуд кожи;
- уменьшение количества мочи;
- расстройства стула.
Чтобы убрать симптомы ПМС отечной формы предпочтительно использовать диуретики растительного происхождения, ограничить употребление соли. Обязательно следует контролировать количество выпитой жидкости, чтобы оно не превышало 2 л в сутки.
Кризовая форма
фото с сайта https://doctor-neurologist.ru
Тяжело переживается пациентками, и зачастую вызывает затруднения в диагностике. Отличить кризовую форму от соматической патологии позволяет четкая связь с фазами менструального цикла и самостоятельное купирование симптомов с наступлением месячных. Клиническая картина включает в себя следующие проявления:
- приступообразное сердцебиение;
- приступы страха, паники или агрессии;
- кардиалгия;
- скачки артериального давления;
- приступы частого мочеиспускания.
При тщательном обследовании пациентки зачастую выявляется патология сердечно-сосудистой или мочевыводящей системы. В таком случае ПМС выступает лишь катализатором заболевания.
Атипичная форма
фото с сайта https://mama.ua
Редко встречающаяся разновидность предменструального синдрома, которая проявляет себя следующими изменениями:
- патологическая сонливость, не проходящая даже после длительного сна;
- повышение температуры тела, обычно до субфебрильных цифр;
- утренняя тошнота, рвота;
- аллергическая сыпь.
Нередко встречаются смешанные формы, при которых у женщины присутствуют симптомы из различных групп. Несмотря на многообразие проявлений, ряд общих черт позволяет диагностировать их принадлежность к клинической картине предменструального синдрома:
- Первые проявления отмечаются в период 20-25 лет, и нарастают с возрастом. ПМС симптомы у женщин 40 лет имеют максимальную выраженность, и после этого идут на спад.
- Степень интенсивности неприятных ощущений отличается от цикла к циклу, но их набор обычно остается одинаков.
- В первый день менструации все симптомы проходят без дополнительных лечебных мероприятий.
ПМС симптомы: за сколько дней до месячных
Время появления симптоматики зависит от длительности цикла. При стандартном 28-дневном цикле, ПМС начинается за 2-7 дней до предполагаемой менструации, и его выраженность постепенно увеличивается. У женщин с 40-дневным циклом период плохого самочувствия может растягиваться на 2 недели.
Как лечится предменструальное дисфорическое расстройство?
PMDD – это серьезное хроническое заболевание, которое нуждается в длительном лечении. Значительно уменьшают тяжесть симптомов – эмоциональные напряжение, усталость, тягу к еде и проблемы со сном – следующие подходы к лечению:
- Гормональные пероральные контрацептивы. Для лечения PMDD по назначению гинеколога применяются противозачаточные таблетки, содержащие дроспиренон и этинилэстрадиол. Предполагается, что они действуют не путем противодействия гормональным нарушениям, а путем прерывания аберрантной передачи сигналов в гипоталамо-гипофизарно-гонадном круге, который связывает мозг и яичники и регулирует репродуктивный цикл.
- Обезболивающие препараты. Безрецептурные обезболивающие средства помогают уменьшить физические симптомы: судороги, боли в суставах, головные боли, боли в спине и болезненность молочных желез. Применяются следующие препараты: Ибупрофен, Напроксен, Аспирин.
- Пищевые добавки. У некоторых женщин уменьшает симптомы ПМС и ПМДР дополнительное потребление 1200 мг кальция в день. Помогают справиться с перепадами настроения витамин B-6, магний и L-триптофан. Но перед приемом любых добавок проконсультируйтесь с врачом.
- Лекарственные растительные средства. Результаты некоторых исследований показывают, что средства, содержащие Витекс священный (Vitex agnus-castus) уменьшают раздражительность, перепады настроения, болезненность молочных желез, отеки, судороги и тягу к пище, связанную с ПМДР, применение таких препаратов требует обязательной консультации врача, поскольку они имеют побочные эффекты и противопоказания.
- Диета и изменение образа жизни. Уменьшают предменструальные симптомы регулярные физические упражнения на свежем воздухе. Помогают улучшить состояние сердечно-сосудистой системы, что значительно уменьшает симптомы ПМДР, сокращение употребления кофеина, отказ от алкоголя и отказ от курения улучшают состояние сердечно-сосудистой системы. Также необходима нормальная продолжительность ночного сна. Можно попробовать методы релаксации (медитация и йога).
Антидепрессанты при дисфорических расстройствах
Антидепрессанты, замедляющие обратный захват серотонина, эффективны для многих женщин с ПМДР.
Варианты препаратов:
- селективные ингибиторы обратного захвата серотонина (СИОЗС) – циталопрам и флуоксетин;
- ингибитор обратного захвата серотонина и норэпинефрина (SNRI) – венлафаксин;
- трициклический антидепрессант, который оказывает сильное влияние на серотонин – кломипрамин (анафранил).
Исследования показывают, что на лечение препаратами, которые блокируют обратный захват серотонина, реагируют от 60 до 90% женщин с ПМДР по сравнению с 30-40% тех, кто принимает плацебо.
Другие типы антидепрессантов, которые нацелены на нейромедиаторы, отличные от серотонина, не доказали свою эффективность. Это говорит о том, что ингибиторы обратного захвата серотонина работают каким-то образом независимо от их антидепрессивного эффекта, точный механизм их действия остается загадкой.
По сравнению с лечением депрессии, эффект от этих препаратов для облегчения симптомов ПМДР развивается значительно быстрее, это означает, что женщинам не обязательно принимать лекарства каждый день. Пациентки могут принимать их с перерывами, применяя так называемое дозирование в лютеиновой фазе, поскольку оно совпадает с примерно 14-дневным интервалом, который начинается сразу после овуляции и заканчивается с наступлением менструации.
Решение о том, следует ли принимать ингибитор обратного захвата серотонина каждый день или периодически, принимает только врач. Оно зависит от типа симптомов, которые испытывает конкретная женщина, и от того, накладываются ли симптомы предменструального дисфорического расстройства на более стойкую депрессию.
Прерывистая доза достаточна для лечения раздражительности или плохого настроения. Ежедневный прием лекарств может быть необходим для контроля соматических симптомов, таких как усталость и физический дискомфорт.
Побочные эффекты ингибиторов обратного захвата серотонина обычно относительно умеренные и преходящие. Например, тошнота, как правило, проходит в течение нескольких дней после первого приема, и проблема не повторяется, даже если лекарство принимается периодически.
Всем женщинам, независимо от наличия симптомов, рекомендуется избегать стрессовых и эмоциональных спусковых механизмов, наладить семейную жизнь и отношения на работе.
Как отличить ПМС от беременности?
Часто женщины путают синдром с наступлением беременности, хотя состояния — разные и их легко отличить между собой. Достаточно понять некоторые нюансы и специфичность заболевания.
При синдроме искажаются вкусы, появляется аппетит, тошнит в утренние часы. Признаки схожи с наступлением беременности. То вдруг хочется шоколада или другого чего-то вкусного. Хотя и нет задержки месячных, но ломит в спине. Это не может означать, что женщина беременна.
Внимание! Ломота в спине — это более верный признак позднего срока беременности.
Присущи беременности резкие перепады настроения и плохое самочувствие.
Однако, выраженные признаки ПМС:
- подавленность;
- депрессия;
- тревожность.
Если болит внизу живота, то боль при беременности — кратковременная и ненавязчивая. Различие при синдроме в том, что она проявляется более сильно и длительно по времени, может продолжаться на протяжении всей менструации.
Если учитывать базальную температуру, то с приходом овуляции она повышена. Начинает опускаться перед месячными до 36,7 градусов, что свидетельствует о приходе месячных. При отсутствии снижения температуры до данной отметки можно заподозрить беременность либо воспаление шейки матки.
Бывает, что отходят густые выделения, постепенно сменяющие на водянистые по причине задержки выработки прогестерона. Женщинам в данном случае рекомендуется купить дополнительный тест на беременность и провериться.
Признаки при ПМС и беременности могут не сильно отличаться:
- утомляемость,
- набухание молочных желез,
- раздражительность,
- тошнота
- скачки АД,
- боль в пояснице,
- эмоциональная неуравновешенность.
Женщинам бывает нелегко найти отличия. Хотя можно пойти простым путем. При появлении плохого самочувствия подождать прихода месячных, а в случае задержки — провериться на беременность и купить тест, как довольно чувствительный к гормону ХГЧ при выделении с мочой, когда показывает результат в 100% на 10-11 сутки после зачатия.
Конечно, при проявлении ПМС лучше посетить гинеколога. Врач осмотрит полость матки и назначит УЗИ при подозрении на наступившую беременность.