Тромбоэмболия легочной артерии (тэла)
Содержание:
ТЭЛА неотложная помощь
ТЭЛА является острым состоянием, поэтому пациенту требуется проведение экстренных лечебных мероприятий по оказанию первичной медицинской помощи:
Обеспечение полного покоя пациенту и немедленное проведение полного комплекса реанимационных мероприятий, включая кислородную терапию и ИВЛ (при наличии показаний).
Проведение антикоагулянтной терапии на догоспитальном этапе (внутривенное введение нефракционированного Гепарина в дозе 10000 ЕД вместе с 20 мл реополиглюкина).
Внутривенное введение Но-шпы в дозе 1 мл 2% раствора, Платифилина 1мл 0,02% раствора и Эуфиллина 10 мл 2,4% раствора. Перед применением Эуфиллина необходимо уточнить ряд моментов: нет ли у пациента эпилепсии, отсутствие признаков инфаркта миокарда, отсутствие выраженной артериальной гипотензии, отсутствие эпизодов пароксизмальной тахикардии в анамнезе.
При наличии загрудинной боли сжимающего характера показано проведение нейролептаналгезии (внутривенное введение Фентанила 1 мл 0,005% раствора и Дроперидола 2 мл 0,25% раствора).
При нарастании признаков сердечной недостаточности рекомендовано внутривенное введение Строфантина 0,5-0,7 мл 0,05% раствора или Коргликона 1мл 0,06% раствора в сочетании с 20 мл изотонического раствора натрия хлорида. Внутривенное введение Новокаина 10 мл 0,25% раствора и Кордиамина 2 мл.
При наличии признаков стойкого коллапса следует применить внутривенно-капельную инфузию Реополиглюкина 400 мл с добавлением Преднизолона 2мл 3% раствора. Противопоказаниями к применению реополиглюкина являются: органические поражения мочевыделительной системы, сопровождающиеся анурией, выраженные нарушения системы гемостаза, сердечная недостаточность в стадии декомпенсации.
Выраженный болевой синдром является показанием к применению наркотического анальгетика Морфина 1 мл 1% раствора в 20 мл изотонического раствора внутривенно. Перед применением морфина обязательно необходимо уточнить наличие судорожного синдрома у пациента в анамнезе.
После стабилизации состояния больного необходимо в экстренном порядке доставить в кардиохирургический стационар для определения дальнейшей тактики лечения.
Симптомы венозных тромбозов
Если просвет венозного ствола перекрывается тромбом, нарушается работа всей венозной системы. Флеботромбоз обычно сопровождается тяжелым интоксикационным синдромом. Заболевание проявляется отечностью, набуханием вен и синюшностью кожи в месте поражения, миалгией, кардиалгией, онемением и тяжестью в ногах. Бессимптомное течение тромбоза является самой опасной формой патологии, приводящей к летальному исходу.
Тромбоз вен нижних конечностей — сосудистое заболевание, часто сопровождающееся развитием тяжелых осложнений. Тромбоз глубоких вен ног обычно поражает бедренную вену и проявляется болью в месте тромба, гиперемией и гипертермией кожи, отеком конечности. Боль в ноге часто начинается как судороги или онемение. Интенсивность болевого синдрома повышается во время ходьбы или при подъеме по лестнице. В тяжелых и запущенных случаях возникает чувство распирания в ногах, появление синюшности кожи и расширение поверхностных вен на внутренней стороне бедра.
Илеофеморальный тромбоз — венозная патология, вызванная закупоркой тромбом бедренной и подвздошной вен. Она проявляется отеком конечности, синюшным или багрово-красным цветом кожи, появлением на ней коричневых точек, лихорадкой, болью в ноге, иррадиирующей в пах и постепенно усиливающейся. Общее состояние пациента остается при этом удовлетворительным.
Геморроидальный тромбоз довольно часто возникает у женщин после беременности и родов. Способствуют появлению геморроидального тромбоза следующие факторы: злоупотребление алкоголем, длительное переохлаждение, хронические запоры, чрезмерное перенапряжение. Симптомами патологии являются: боль, зуд, жжение и отек в области ануса, спазм сфинктера, травматизация геморроидальных узлов с их последующим инфицированием. При появлении лихорадки, выделений из прямой кишки и геморроидального кровотечения следует незамедлительно обратиться к врачу.
Тромбоз кавернозного синуса — опасная для жизни человека патология, обусловленная закупоркой сгустком пещеристой пазухи мозга. Причиной патологии являются инфекционно-воспалительные заболевания глаз и носа с распространением инфекции в головной мозг. Заболевание проявляется сильной головной болью, ухудшением зрения, выпячиванием глаз, судорогами, диспепсией, спутанностью сознания, лихорадкой. Признаками тромбоза кавернозного синуса также являются: расстройство нервной системы, боль в шее при сгибании, отек век, потеря лицевой чувствительности. При отсутствии лечения больные с тромбозом кавернозного синуса могут впасть в кому. Часто заболевание приводит к развитию таких осложнений, как слепота, инсульт, дисфункция эпифиза. Прогноз заболевания часто неблагоприятный.
Тромбоз подключичной вены возникает у спортсменов и лиц, занятых тяжелым физическим трудом. Заболевание имеет благоприятный прогноз и ограничивается поражением рук. Пациенты жалуются на покалывание и жжение в пораженной конечности, пульсирующую и распирающую боль и отек руки. Тромбоз подключичной вены, обусловленный ее длительной катетеризацией, часто переходит на внутреннюю яремную вену и проявляется соответствующими клиническими признаками.
Тромбоз сетчатки глаза — геморрагическая ретинопатия, вызванная окклюзией ЦВС и ее ветвей преимущественно у лиц, страдающих гипертонией, атеросклерозом, сахарным диабетом, системными васкулитами, болезнями крови. Полная окклюзия проявляется резким падением остроты зрения вплоть до слепоты, неполная — медленным ухудшением зрения. Больные жалуются на темные пятна и пелену перед глазами, искаженное видение предметов. Лечение патологии направлено на восстановление кровотока в сетчатке и улучшение трофических процессов в ней.
Лечение тэла
Основным лечением тромбоэмболии является применение антикоагулянтов, препятствующих свертыванию крови. Антикоагулянты предотвращают образование тромбов и снижают риск развития новых сгустков.
В более тяжелых случаях могут потребоваться другие методы лечения, направленные на устранение или удаление имеющихся тромбов. Это достигается с помощью тромболитиков, или, реже, хирургическим вмешательством.
Около половины всех случаев легочной эмболии встречаются у пациентов, уже находящихся на стационарном лечении. Если на время обнаружения эмболии пациент еще не находится в больнице, требуется экстренная госпитализация.
При своевременно начатом лечении прогноз при ТЭЛА намного более благоприятный, хотя в целом летальность сохраняется довольно высокой.
Необходимым условием успешного лечения является точная диагностика. При неоднозначных или противоречивых результатах КТ полезным может быть второе мнение.
Василий Вишняков, врач-радиолог
При составлении статьи использованы материалы:
Павел Попов
Тромбоэмболия лёгочной артерии – Инновационный сосудистый центр
Диагностика ТЭЛА
Клинические проявления ТЭЛА зависят от локализации эмболов, степени нарушения лёгочного кровотока и сопутствующих заболеваний. Клинические признаки, хотя и не специфичны, дают основание заподозрить заболевание и ориентировочно судить о локализации поражения.
При эмболии дистальных ветвей лёгочных артерий у большинства больных появляются симптомы инфарктной пневмонии: резкие “плевральные” боли в груди, связанные с дыханием, одышка, кашель со скудной мокротой, лихорадка. Кровохарканье наблюдается лишь в 1/3 случаев.
При объективном обследовании выявляются влажные хрипы, шум трения плевры. Слудует учитывать, во-первых, что у 60% больных инфарктная пневмония не развивается (и тогда симптомы отсутствуют), а во-вторых, на формирование инфаркта необходимо 2-3 дня после эмболии.
При наличии сопутствующей патологии сердечно-сосудистой системы дистальная эмболия может проявляться коллапсом и симптомами правожелудочковой недостаточности. При массивной ТЭЛА эмболы локализуются в лёгочном стволе или главных лёгочных артериях.
Она обычно проявляется симптомами острой сердечно-лёгочной недостаточности: коллапсом, выраженной одышкой, тахикардией, болью за грудиной. В случае выключения из кровообращения более 60% артериального русла лёгких, появляются увеличение печени, набухание шейных вен.
При подозрении на ТЭЛА обязательны исследования: – электрокардиография – эхокардиография – рентгенография грудной клетки – перфузионная (перфузионно-вентиляцонная) сцинтиграфия лёгких или спиральная компьютерная томография или ангиопульмононография – ультразвуковое исследование магистральных вен ног.
https://youtube.com/watch?v=0CYuFR5G7pg
На ЭКГ наиболее типичными признаками являются появление Q в III отведении, глубокого S в I отведении и отрицательного Т в III отведении (синдром МакГинн-Уайт), а также блокада правой ножки пучка Гиса.
Возможно появление отрицательных симметричных зубцов Т в отведениях V1-3(4); подъём ST в III, aVF, aVR и V1-3(4); смещение переходной зоны к левым грудным отведениям. Только у трети пациен- тов на ЭКГ отмечаются признаки перегрузки правых отделов сердца.
У 20% больных с ТЭЛА изменения на ЭКГ отсутствуют.
На рентгенограмме можно выявить расширение верхней полой вены, увеличение правых отделов сердца, выбухание конуса лёгочной артерии, высокое стояние купола диафрагмы на стороне поражения, дисковидные ателектазы, плевральный выпот, – однако все эти симптомы малоспецифичны.
Тем не менее, данные рентгенографии имеют значение для исключения пневмонии, пневмоторакса, инфаркта миокарда, перикардита.
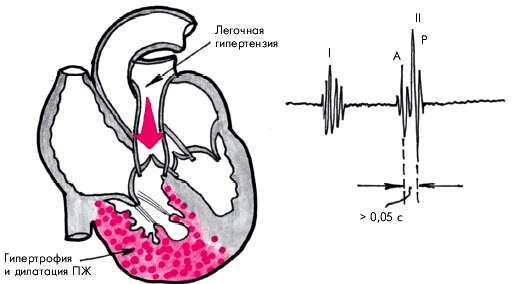
Эхокардиография может подтвердить диагноз ТЭЛА и дифференцировать её с другими острыми заболеваниями сердца.
На эхокардиограмме выявляются гипокинезия и дилатация правого желудочка; парадоксальное движение межжелудочковой перегородки; трику- спидальная регургитация; отсутствие или уменьшение респираторного спадения нижней полой вены; дилатация лёгочной артерии; признаки лёгочной гипертензии.
Мультиспиральная КТ с контрастированием сосудов позволяет визуализировать тромбы в лёгочной артерии, а также изменения лёгких, обусловленные другими заболеваниями, проявляющимися дефектами перфузии или наполнения. Чувствительность этого метода высока при локализации эмболов в крупных лёгочных артериях и существенно снижается при поражении субсегментарных и более мелких артерий.
Ангиопульмонография признаётся “золотым стандартом” в диагностике ТЭЛА. Признаками эмболии при данном исследовании служат: ампутация сосуда или дефект наполнения в его просвете. Лабораторный метод определения Д-димера используется для исключения ТЭЛА.
Нормальный его уровень в плазме позволяет с точностью до 90% отвергнуть предположение о наличии ТЭЛА у больных с низкой или средней клинической вероятностью. Диагноз ТЭЛА устанавливают путём анализа результатов клинического, инструментального и лабораторного исследований.
Скрываясь под маской
Разнообразие симптомов можно попробовать выстроить в ряд, однако это не значит, что все они в одинаковой мере будут присутствовать у одного больного:
- Тахикардия (частота пульса зависит от формы и течения болезни – от 100 уд/мин до выраженной тахикардии);
- Болевой синдром. Интенсивность боли, как ее распространенность и продолжительность, очень варьирует: от неприятных ощущений до разрывающей нестерпимой боли за грудиной, указывающей на эмболию в стволе, или кинжальной боли, разливающейся по грудной клетке и напоминающей инфаркт миокарда. В иных случаях, когда закрываются только мелкие ветви легочной артерии, болевые ощущения могут завуалироваться, например, расстройством желудочно-кишечного тракта или вовсе отсутствовать. Продолжительность болевого синдрома колеблется от минут до часов;
- Нарушение дыхания (от нехватки воздуха до одышки), влажные хрипы;
- Кашель, кровохарканье (более поздние симптомы, характерны для стадии инфаркта легкого);
- Температура тела поднимается сразу (в первые часы) после окклюзии и сопровождает болезнь от 2 дней до 2 недель;
- Цианоз – симптом чаще сопровождающий массивную и субмассивную формы. Цвет кожных покровов может быть бледным, иметь пепельный оттенок или доходить до чугунного цвета (лицо, шея);
- Снижение артериального давления, возможно развитие коллапса, причем, чем ниже АД, тем более массивное поражение можно заподозрить;
- Обморок, возможно развитие судорог и коматозного состояния;
- Резкое наполнение кровью и выбухание вен шеи, положительный венный пульс – симптомы, характерные для синдрома «острого легочного сердца», выявляются при тяжелой форме ТЭЛА.
Симптомы ТЭЛА, находясь в зависимости от глубины гемодинамических нарушений и страдания кровотока, могут иметь различную степень выраженности и складываться в синдромы, которые могут присутствовать у больного поодиночке или скопом.
Наиболее часто наблюдаемый синдром острой дыхательной недостаточности (ОДН), как правило, начинается без предупреждения страданием дыхания разной степени выраженности. В зависимости от формы ТЭЛА нарушение дыхательной деятельности может представлять собой не столько одышку, сколько просто недостаток воздуха. При эмболии мелких ветвей легочной артерии эпизод ничем не мотивированной одышки может закончиться за несколько минут.
Не характерно для ТЭЛА и шумное дыхание, чаще отмечается «тихая одышка». В иных случаях наблюдается редкое, прерывистое дыхание, которое может указывать на начавшиеся цереброваскулярные нарушения.
Сердечно-сосудистые синдромы, которые характеризуется присутствием симптомов разных недостаточностей: коронарной, цереброваскулярной, системной сосудистой или «острого легочного сердца». В эту группу входят: синдром острой сосудистой недостаточности (падение артериального давления, коллапс), циркуляторный шок, который обычно развивается при массивном варианте ТЭЛА и проявляется тяжелой артериальной гипоксией.
Абдоминальный синдром очень сильно напоминает острое заболевание верхних отделов желудочно-кишечного тракта:
- Резкое увеличение печени;
- Интенсивная боль «где-то в области печени» (под правым ребром);
- Отрыжка, икота, рвота;
- Вздутие живота.
Церебральный синдром возникает на фоне острой недостаточности кровообращения в сосудах головного мозга. Затруднение кровотока (а при тяжелой форме – отек мозга) определяет формирование очаговых преходящих или общемозговых нарушений. У пожилых пациентов ТЭЛА может дебютировать обмороком, чем вводить в заблуждение врача и ставить перед ним вопрос: какой же синдром первичный?
Синдром «острого легочного сердца». Этот синдром из-за его бурного проявления можно распознать уже на первых минутах болезни. Трудно поддающийся подсчету пульс, мгновенно посиневшая верхняя часть туловища (лицо, шея, руки и другие кожные покровы, обычно скрытые под одеждой), набухшие шейные вены – признаки, не оставляющие сомнений в сложности ситуации.
У пятой части пациентов на первых порах ТЭЛА успешно «примеряет на себя» маску острой коронарной недостаточности, которой, кстати, впоследствии (в большинстве случаев) она и осложняется, или «маскируется» под другую, весьма распространенную ныне и отличающуюся внезапностью сердечную болезнь – инфаркт миокарда.
Причины
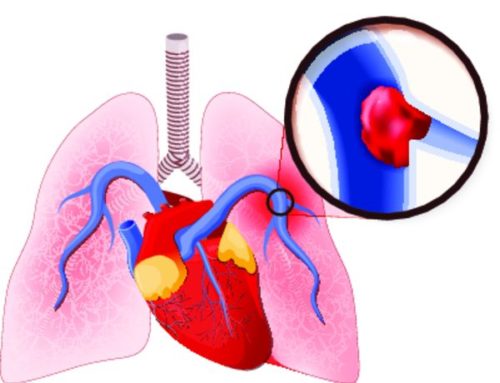
К тромбоэмболии могут привести разные факторы. Врачи делают акцент на трех основных:
- деформация сосудистой системы;
- быстрая свертываемость крови;
- нарушение кровотока.
Нередко, процесс активизируется в период гормонального сбоя: беременность, время менопаузы.
Сопутствующих факторов, которые могут приблизить человека к этому состоянию, немало, все они связаны с стоянием крови.
Застой:
- катетеризация на длительный срок (травмирует клетки кроветворного русла, которые, защищаясь, образуют сгустки в местах деформации);
- курение, алкоголь (спазмируют сосуды, делают их более дряблыми, что приводит к плохому кровотоку);
- неправильный рацион, ожирение, СД обоих типов (увеличивают работу всей сердечно-сосудистой системы, приводят к атеросклерозу, способствует повышению уровня давления, холестерина, образованию холестериновых бляшек);
- заболевания сердца (нарушают его основные функции)
- болезни вирусной этиологии, влияющие на состояние жидкой соединительной ткани;
- недостаток в движениях, пастельный режим длительного пребывания.
Свертываемость:
- увеличение фиброгена (бесцветного белка) в крови, отвечающего за свертывание крови;
- наследственные, генетические заболевания, провоцирующие проблемы с кроветворной системой.
Вязкость:
- процесс обезвоживания, как следствие тех или иных болезней;
- увеличение числа эритроцитов в составе соединительной жидкости;
Деформация сосудистых стенок:
- генетические, аутоиммунные заболевания;
- хирургические вмешательства;
- травмы, микротравмы;
- инфекции;
- холестериновые бляшки;
- расширение вен варикозного характера;
- тромбоз, тромбофлебит.
Любые проблемы с сосудами могут привести к тяжелым последствиям, неизлечимым заболеваниям.
Лечение тромбоэмболии лёгочной артерии
Тяжёлое состояние пациентов требует их размещения в отделении реанимации, специалисты которого проводят все необходимые реанимационные мероприятия, направленные на облегчение состояния и спасение жизни пациента. Цель дальнейшего лечения — нормализовать кровообращение в лёгких и исключить или свести к минимуму риск рецидивов заболевания в будущем или развития его осложнений.
Лечение проводят с применением консервативных и хирургических методик. Применение последних необходимо при массивном поражении лёгочного русла, если применение тромболитической терапии нецелесообразно или имеются индивидуальные противопоказания.
Оперативное вмешательство предусматривает удаление тромба хирургическим путём и установку кава-фильтра, который исключает проникновение тромба в лёгочную артерию.
Что касается консервативной терапии, то она предусматривает мероприятия, направленные на снижение вязкости крови и поддержание уровня артериального давления. Пациенту предписывают постельный режим и проводят искусственную ингаляцию лёгких, применяют тромболитические фармакологические препараты и антикоагулянты.
В сети семейных клиник «Доктор рядом» имеется всё необходимое для эффективного лечения ТЭЛА. Обращайтесь!
Лечение
Медикаментозное лечение тромбоэмболии легочной артерии
| Препарат | Описание | Применение и дозировки |
| Препараты, уменьшающие свертываемость крови | ||
| Гепарин натрия (натриевый гепарин) | Гепарин – вещество, которое образуется в организме человека и других млекопитающих. Он подавляет фермент тромбин, который играет важную роль в процессе свертывания крови. | Одномоментно вводят внутривенно 5000 – 10000 ЕД гепарина. Затем – капельно по 1000-1500 ЕД в час. Курс лечения – 5-10 дней. |
| Надропарин кальция (фраксипарин) | Низкомолекулярный гепарин, который получают из слизистой оболочки кишечника свиней. Подавляет процесс свертывания крови, а также обладает противовоспалительным действием и подавляет иммунитет. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Эноксапарин натрия | Низкомолекулярный гепарин. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Варфарин | Препарат, который подавляет синтез в печени белков, необходимых для свертывания крови. Назначается параллельно с препаратами гепарина на 2-й день лечения. | Форма выпуска: Таблетки по 2,5 мг (0,0025 г).Дозировки: В первые 1-2 дня варфарин назначают в дозировке 10 мг 1 раз в день. Затем дозу снижают до 5-7,5 мг 1 раз в день. Курс лечения – 3-6 месяцев. |
| Фондапаринукс | Синтетический препарат. Подавляет функцию веществ, которые принимают участие в процессе свертывания крови. Иногда применяется для лечения тромбоэмболии легочной артерии. | |
| Тромболитики (препараты, которые растворяют тромбы) | ||
| Стрептокиназа | Стрептокиназу получают из β-гемолитического стрептококка группы C. Она активирует фермент плазмин, который расщепляет тромб. Стрептокиназа действует не только на поверхности тромба, но и проникает внутрь него. Наиболее активна в отношении недавно образовавшихся тромбов. | Схема 1. Вводят внутривенно в виде раствора в дозировке 1,5 миллиона МЕ (международных единиц) в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Урокиназа | Препарат, который получают из культуры клеток почек человека. Активирует фермент плазмин, который разрушает тромбы. В отличие от стрептокиназы, реже вызывает аллергические реакции. | Схема 1. Вводят внутривенно в виде раствора в дозировке 3 миллиона МЕ в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Альтеплаза | Препарат, который получают из человеческих тканей. Активирует фермент плазмин, который осуществляет разрушение тромба. Не обладает антигенными свойствами, поэтому не вызывает аллергических реакций и может использоваться повторно. Действует на поверхности и внутри тромба. | Схема 1. Вводят 100 мг препарата в течение 2 часов.Схема 2. Вводят препарат в течение 15 минут из расчета 0,6 мг на каждый килограмм массы тела больного. |
Мероприятия, которые проводят при массивной тромбоэмболии легочной артерии
- Остановка сердца. Проводят сердечно-легочную реанимацию (непрямой массаж сердца, искусственную вентиляцию легких, дефибрилляцию).
- Гипоксия (пониженное содержание в организме кислорода) в результате нарушения дыхания. Проводят оксигенотерапию – больной вдыхает газовую смесь, обогащенную кислородом (40%-70%). Ее подают через маску или через введенный в нос катетер.
- Выраженное нарушение дыхания и тяжелая гипоксия. Проводят искусственную вентиляцию легких.
- Гипотензия (снижение артериального давления). Больному вводят внутривенно через капельницу различные солевые растворы. Применяют препараты, которые вызывают сужение просвета сосудов и повышение артериального давления: допамин, добутамин, адреналин.
Хирургическое лечение тромбоэмболии легочной артерии
Показания к хирургическому лечению при ТЭЛА
- массивная тромбоэмболия;
- ухудшение состояния пациента, несмотря на проводимое консервативное лечение;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое ограничение притока крови к легким, сопровождающееся нарушением общего кровообращения;
- хроническая рецидивирующая тромбоэмболия легочной артерии;
- резкое снижение артериального давления;
Виды операций при тромбоэмболии легочной артерии
- Эмболэктомия – удаление эмбола. Это хирургическое вмешательство проводится в большинстве случаев, при острой ТЭЛА.
- Тромбэндартерэктомия – удаление внутренней стенки артерии с прикрепленной к ней бляшкой. Применяется при хронической ТЭЛА.
Патогенез
До середины 19 века тромбоз был загадкой для врачей, они пытались понять, что же это такое. Разгадать тайну удалось немецкому патологоанатому Рудольфу Вирхову. Он изучил механизмы возникновения тромбоза, выявив три базовых принципа. С тех пор прошло полтора столетия, но открытие берлинского врача по-прежнему актуально. Эту теорию принято называть триадой Вирхова.
Рудольф Вирхов сформулировал три основных причины возникновения тромбоза. Первая – ухудшение состояния стенок сосудов. Это могут быть последствия травмы или хирургического вмешательства. Вирхов заметил, что тромбы чаще всего образуются там, где повреждена внутренняя структура сосудов. Вторая причина – замедление кровотока. Тромбы скапливаются там, где меняется скорость потока крови. Изменение вязкости крови также провоцирует тромбоз. В «густой» крови тромбы образуются чаще, чем в «жидкой».
Итак, в основе возникновения тромбов лежат три явления.
Первое — травма сосуда. Это может быть явное повреждение в итоге механического влияния, удара, перелома кости, размозжения мягких тканей, так и результат хирургического или диагностического вмешательства, когда деструкция имеет минимальную площадь, но и этого часто оказывается вполне достаточно. Кровь выходит, сгущается, формирует патологическое образование.
Второй весомый фактор тромбообразования, снижение скорости кровотока в системе, или потенциально вовлеченном в процесс сосуде. Причины такого явления самые разные: от тяжелого течения беременности, варикоза, эндокринных заболеваний до рака, злокачественных опухолей, иммобилизации (длительного нахождения в положении лежа, прикованным к постели).
Третья составляющая патогенеза представлена снижением реологических свойств крови. Жидкая соединительная ткань становится густой, вязкой, плохо двигается по сосудам. Гиперкоагуляция сопровождается риском образования эмболы (оторвавшегося тромба), а то и не одной.
В системе эти факторы повышают опасность до максимума. По отдельности также вероятность больше.
Нужно знать, что тромбы не имеют четкого, размера. Это аморфные неправильной формы структуры, а не шарообразные образования, как может показаться на первый взгляд. В отличие от схожего расстройства, атеросклероза, с постепенной закупоркой сосудов холестериновой бляшкой, в данном случае имеет место острый, неотложный процесс. Кроме ситуаций, когда размер тромба малый, а диаметр сосуда, где застрял сгусток — большой. Тогда симптоматика может быть менее выраженной.
Эмболия околоплодными водами
Эмболия околоплодными водами может стать причиной гибели как матери (в большей степени), так и плода. Зияющая матки и разность между давлением внутри органа, где оно выше, и в остальном венозном русле – факторы, способствующие попаданию амниотической жидкости (АЖ) в кровоток материнского организма. Подобные обстоятельства складываются при неблагоприятном течении родового процесса и послеродового периода. Кроме этого, ситуацию могут осложнить имеющиеся у пациентки заболевания (патология беременности, порок сердца, сахарный диабет), применение некоторых лекарств, повреждение плаценты. Не исключено попадание околоплодных вод в кровеносное русло и при кесаревом сечении.
Следует иметь в виду, что сама по себе амниотическая жидкость является для крови отнюдь не безобидным веществом. Она содержит много продуктов, обладающих всеми способностями эмбола, а также тромбопластин, запускающий тромбообразование.
Эмболия околоплодными водами – тяжелое осложнение родов, нередко выбирающее «сценарий» самостоятельно. Острая форма ДВС-синдрома, начавшись гиперкоагуляцией (высокая свертываемость), быстро стремится перейти в стадию гипокоагуляции, что грозит неконтролируемым кровотечением и (часто) весьма печальными его последствиями (смертельный исход).
Симптомы эмболии АЖ развиваются с нарастанием острой сердечно-сосудистой и дыхательной недостаточности:
- Беспокойство, тревога, потливость, кашель с пенистой мокротой, рвота;
- Синюшность кожных покровов лица, рук и ног;
- Частый, едва прощупываемый пульс и быстрое падение давления (возможно развитие коллапса).
К гибели организма пациентки приводят необратимые расстройства, возникающие на фоне геморрагического и кардиогенного шока.
Диагностика
Оценка рисков
Идиопатические, основные и криптогенные
- Нет никакой видимой причины
- Пожилой возраст(>65)
- Продолжительные пешие прогулки
- Тромбофилия-ассоциированные случаи
- Ожирение
- Курение сигарет
- Гипертензия
- Загрязнение воздуха
Вторичные и спровоцированные
- Иммобилизация
- Послеоперационный период
- Травмы
- Оральные контрацептивы (родовая, постменструальная перестройка гормонов)
- Рак
- Острые заболевания (например, пневмония, сердечный приступ)
Шкала Велла для тромбоза глубоких вен*
| Рак | +1 | |
| Постельный режим> 3 дней или операция < четыре недель назад | +1 | |
| Боль при пальпации глубоких вен | +1 | |
| Паралич или недавняя иммобилизация гипсом | +1 | |
| Отечность ноги полностью | +1 | |
| Диаметр пораженной голени больше на 3см | +1 | |
| Расширенные поверхностные вены (только пораженная сторона) | +1 | |
| Пастозность (только пораженная сторона) | +1 | |
| Иные заболевания, вероятны в той же мере, что и ТГВ | -2 |
Шкала Велла для легочной эмболии †
| Предшествующие случаи ЛЭ или ТГВ | +1*5 |
| ЧСС > 100 уд/в минуту | +1*5 |
| Недавние операцие или иммобилизации | +1*5 |
| Клинические проявления ТГВ | +3 |
| Кровохаркание | +1 |
| Рак | +1 |
| Другие заболевания менее вероятны, чем ЛЭ | +3 |
Пересмотренная таблица Женевы для ЛЭ ‡
| Возраст > 65 лет | +1 |
| Предшествующие случаи ТГВ или ЛЭ | +3 |
| Операции (под общим наркозом) или переломы нижних конечностей за последний меяц | +2 |
| Односторонняя боль в ноге | +3 |
| Кровохаркание | +2 |
| ЧСС 75-94 уд/мин | +3 |
| ЧСС > 95 уд/мин | +5 |
| Боль при пальпации глубоких вен ноги и односторонний отек | +4 |
| Опухоли (как солидные, так и системы крови, как активные, так и считающиеся вылеченными за последний год) | +2 |
ТГВ – тромбоз глубоких вен, ЛЭ – легочная эмболия.
* Пациенты, набравшие 0 очков относятся к группе низкого риска, 1-2 очка – к группе умеренного риска, >3 – к группе повышенного риска.
| Определение ТЭЛА | Коэффицент вероятности (95% ДИ) |
| “Высокая вероятность” на вентиляционно-перфузионной сцинтиграфии легких | 18.3 (10.3-32.5) |
| Положительный результат на КТ-ангиографии | 24.1 (12.4-46.7) |
| Положительный результат УЗИ с компрессией на проксимальной вене нижней конечности | 16.2 ( 5.6-46.7 |
| Исключение ТЭЛА | |
| Нормальный или почти нормальный результат на вентиляционно-перфузионной сцинтиграфии легких | 0.05 (0.03-0.10) |
| Отрицательный результат на КТ-ангиографии | 0.11 (0.06-0.19) |
| Отрицательный результат на КТ-ангиографии и УЗИ с компрессией на проксимальной вене нижней конечности | 0.04 (0.03-0.06) |
| Отрицательный результат УЗИ с компрессией на проксимальной вене нижней конечности | 0.67 (0.50-0.89) |
| Количественный ИФА D-димера в крови менее 500 мкг / л | 0.08 (0.04-0.18) |
| Коэффиценты вероятности определения ТЭЛА положительны, а исключения ТЭЛА — отрицательны. Коэффиценты вероятности — это вероятность того, что данный тест результат можно ожидать у пациента с целевым расстройством по сравнению с вероятностью того, что тот же результат можно ожидать у пациента без целевого расстройства. Например, положительное отношение 20 означает, что с данным результатом теста у пациента шанс иметь ТЭЛА в 20 раз выше, чем не иметь. С другой стороны, с отрицательным отношением 0.10, с результатом данного теста у пациента в 10 раз меньше шанс иметь ТЭЛА, чем не иметь. |
Лечебные меры
Лечение тромбоэмболии нижних конечностей и тромбообразования проводится консервативным и оперативным путем.
Консервативные методы
Главный способ устранения тромбоэмболии – это прием больших доз антикоагулянтов. Препараты этой группы предназначены для того, чтобы разжижать кровь, разрушать опасные сгустки крови, предотвращать образование новых тромбов.
Также назначаются медикаменты, которые необходимы для избавления от сопутствующих болезней:
- тромболитики;
- антиагреганты;
- антибактериальные средства;
- гормональные препараты;
- сердечные гликозиды;
- лекарства против аритмии;
- медикаменты, снижающие уровень холестерина в крови;
- анальгетики;
- противовоспалительные средства.

Помочь в разжижении сгустков и очищении кровеносных сосудов способен чесночно-лимонный настой. Для приготовления необходимо:
- 500 г лимонов и 4 головки чеснока измельчить, пропустив через блендер или мясорубку;
- выложить в 3-литровую банку и залить водой до горлышка;
- оставить смесь настаиваться на 5 дней, каждый день взбалтывая настой;
- процедить средство и принимать его по половине стакана в день на голодный желудок.
Рекомендуется за 30 минут до приема выпить стакан воды температуры выше среднего. Курс терапии народным лекарством составляет месяц.
Также для дополнительной терапии можно использовать отвар из семян льна. Требуется 20 г сырья залить 3 литрами воды, поставить на огонь и кипятить в течение 10 минут. В полученном средстве рекомендуется принимать ножные ванночки. Держать ноги нужно до тех пор, пока вода не остынет.
Хирургические методы
При тромбоэмболии также проводят оперативное вмешательство, которое заключается в выполнении тромбэктомии. Методика представляет собой удаление тромба из сосуда. Производится путем разреза пораженной бедренной артерии или какой-либо вены и извлечения оттуда кровяного сгустка.
Если есть высокий риск того, что заболевание вернется снова, то доктор может предложить установку в просвет сосуда кава-фильтра. Он отлавливает тромбы, которые отрываются от стенок, тем самым предотвращая их дальнейшее распространение.
После оперативного лечения тромбоэмболии ног пациенту требуется пройти реабилитационный курс. Во время него исключаются физические нагрузки. Больным необходимо соблюдать диету, которая предполагает исключение из рациона всех продуктов, способствующих загустеванию крови, а также иной вредной для здоровья пищи.