Что такое колоноскопия кишечника и подготовка к процедуре
Содержание:
- Виды исследования
- Обязательно ли делать видеоколоноскопию?
- Какие болезни выявляет колоноскопия?
- Колоноскопия и анестезия
- Методы обезболивания
- Показания к эндоскопическому обследованию толстой кишки
- Часто задаваемые вопросы
- Как проходит процедура?
- Как подготовиться к колоноскопии
- Суть исследования и способы обезболивания
Виды исследования
Эндоскопическая колоноскопия — собирательный термин для многих процедур, исследующих состояние кишечных отделов.
Выделяют следующие типы исследования:
- Ультразвуковая колоноскопия. Новый малоинвазивный способ исследования, предполагающий ректальное введение датчика или осмотр кишечных отделов через брюшину. Основное преимущество — возможность диагностики опухолей на ранних стадиях развития. Противопоказаниями являются признаки перитонита, язвенный колит, обострение хронических заболеваний.
- Капсульная колоноскопия. Современный метод исследования толстой кишки, который нередко сочетают с исследованием органов эпигастрии и желудка. Уникальность заключается в возможности подробно рассмотреть всю протяжённость кишечных отделов, проследовать по всем пищеварительным этапам, обследовать состояние стенок пищевода, желудка, кишечника. Пациент просто проглатывает капсулу с встроенной видеокамерой и занимается привычными делами. Капсула выходит наружу с естественным процессом дефекации. Единственным недостатком является высокая стоимость. Что такое капсульная колоноскопия подробнее здесь.
- Ректосигмоскопия. Метод исследования, применяемый при необходимости изучения ректального просвета на удалении до 45-50 от анального отверстия.
- Ректороманоскопия. Способ позволяет оценить только 30-35 см протяженности прямой кишки от ануса. Что лучше колоноскопия или ректороманоскопия узнайте тут.
Во всех случаях требуется стандартная подготовка: диета и максимальное очищение кишечника для улучшения визуализации.
К сожалению, во многих случаях малоинвазивные методы являются предварительным этапом диагностики. Нередко после обследования остаются сомнения, и врачи назначают полноценную колоноскопию.
Обязательно ли делать видеоколоноскопию?
Обследование назначается только при наличии веских оснований для проведения такого вида диагностики. Это одна из немногих процедур, которая позволяет обнаружить изменения слизистых оболочек толстого отдела кишечника и прямой кишки на самых ранних стадиях. Кроме того, одновременно с осмотром можно удалить обнаруженные новообразования или взять их фрагменты для анализа. Этот вид диагностики рекомендован пациентам с повышенным риском образования полипов или раковых опухолей толстой кишки и прямой кишки.
Теоретически видеоколоноскопия может быть заменена ирригоскопией (рентгенографией кишечника с использованием контрастного раствора), капсульной эндоскопией или виртуальной колоноскопией (обследование кишечника с применением томографа). Перечисленные процедуры менее дискомфортны, но не дают возможности взять биопсию из новообразований толстой кишки, для последующего гистологического исследования. Их используют, когда проведение колоноскопии невозможно из-за непроходимости кишечника или наличия других противопоказаний, а также для уточнения диагноза.
Какие болезни выявляет колоноскопия?
С помощью колоноскопии можно выявить следующие заболевания:
- полип толстого кишечника;
- рак толстого кишечника;
- неспецифический язвенный колит;
- болезнь Крона;
- дивертикулы толстого кишечника;
- туберкулез кишечника.
| Заболевание | Описание заболевание | Симптомы заболевания |
| Полип толстого кишечника | Нарушение процесса обновления клеток, слизистой оболочки кишечника может привести к образованию наростов, то есть полипов. Опасность полипов заключается в том, что при отсутствии лечения они могут трансформироваться в злокачественные образования. Колоноскопия при данном заболевании является основным методом диагностики. Также с помощью колоноскопа возможно произвести удаление полипа. | Как правило, данное заболевание в течение длительного времени протекает бессимптомно. В некоторых случаях у пациента из полипа может развиться кровотечение, что будет проявляться наличием крови в кале. |
| Рак толстого кишечника | Рак толстого кишечника является злокачественным образованием, которое развивается из клеток слизистой оболочки данного органа. Проведение колоноскопии позволяет своевременно диагностировать развитие рака. | На ранних стадиях опухоль кишечника может себя никак не проявлять. Однако на более поздних стадиях развиваются такие клинические признаки как нарушение стула (запор или диарея), наличие крови в кале, анемия, а также боли в области живота. |
| Неспецифический язвенный колит | Неспецифический язвенный колит является воспалительным заболеванием кишечника. Точной причины развития данного заболевания на сегодняшний день не установлено. Поражение толстого кишечника при язвенном колите всегда начинается с прямой кишки, и с течением времени воспаление распространяется на все отделы органа. Колоноскопия помогает вовремя выявить неспецифический язвенный колит. Также в течение лечения с помощью данного метода исследования производится контроль процесса заживления. |
|
| Болезнь Крона | Болезнь Крона представляет собой хроническое неспецифическое воспаление желудочно-кишечного тракта. Как правило, данное заболевание поражает кишечник, однако также может наблюдаться поражение пищевода и ротовой полости. Точной причины, вызывающей развитие болезни Крона, в настоящее время не выявлено, но в качестве предрасполагающих факторов выделяют такие причины как наследственность, генетические мутации, а также аутоиммунные процессы. Колоноскопия при данном заболевании позволяет выявить и определить степень воспаления, наличие язв, а также кровотечения. |
|
| Дивертикулы толстого кишечника | Дивертикулы представляют собой выпячивания на стенке кишечника. Данное заболевание наблюдается, как правило, у пожилых людей. Основной причиной развития дивертикул является доминирование в потребляемой пище мясных и мучных продуктов, а также значительное снижение растительной пищи. Это приводит к развитию запоров и появлению дивертикул. Также на развитие данного заболевания влияют такие факторы как ожирение, метеоризм и кишечные инфекции. Колоноскопия при данном заболевании позволяет увидеть устья дивертикул, а также определить наличие воспалительных процессов. | При неосложненной форме дивертикулиты толстого кишечника могут протекать бессимптомно. Позже у больного могут наблюдаться такие симптомы как нарушение стула (запор и диарея), вздутие и боли в области живота. В случае воспаления дивертикул может развиться дивертикулит, при котором у больного будет наблюдаться усиление вышеперечисленных симптомов, а также повышение температуры тела и кровь в кале. |
| Туберкулез кишечника | Туберкулез кишечника является инфекционным заболеванием, которое вызывается микобактерией туберкулеза. Как правило, данное заболевание является вторичным, так как изначально микобактерии поражают легкие и лишь затем гематогенным или лимфогенным путем заносятся в кишечник. Колоноскопия при туберкулезе кишечника проводится с целью установления диагноза и взятия при необходимости биопсии. | Изначально данное заболевание проявляется у больного общими симптомами, такими как лихорадка, сильная потливость, снижение аппетита и массы тела. Также со стороны кишечника наблюдаются диарея, примеси крови в кале, а также боли в области живота. |
Колоноскопия и анестезия
ПþÃÂõôÃÂÃÂð ÿÃÂøÃÂøýÃÂõàÿðÃÂøõýÃÂàñþûàø ôøÃÂúþüÃÂþÃÂÃÂ, ÿþÃÂÃÂþüàò ôðýýþü ÃÂûÃÂÃÂðõ ÃÂÃÂõñÃÂõÃÂÃÂàðýõÃÂÃÂõ÷øÃÂ. ÃÂñõ÷ñþûøòðýøõ ÿÃÂþòþôøÃÂÃÂààÿþüþÃÂÃÂàÃÂõôðÃÂøòýÃÂàÿÃÂõÿðÃÂðÃÂþò, üõÃÂÃÂýþù ðýõÃÂÃÂõ÷øø øûø þñÃÂõóþ ýðÃÂúþ÷ð. ÃÂðöôÃÂù ÃÂÿþÃÂþñ ôþûöõý ñÃÂÃÂàþñþÃÂýþòðý ÿþ üõôøÃÂøýÃÂúøü ÿþúð÷ðýøÃÂü, ÃÂÃÂþñàýõ ÿÃÂøÃÂøýøÃÂàûøÃÂýøù òÃÂõô ÿðÃÂøõýÃÂÃÂ.
ÃÂõÃÂÃÂýðàðýõÃÂÃÂõ÷øàþñõ÷ñþûøòðõàòýÃÂÃÂÃÂõýýÃÂàÿþûþÃÂÃÂàÃÂþûÃÂÃÂþù úøÃÂúø àÿþüþÃÂÃÂàÃÂÿõÃÂøðûÃÂýþóþ ÷þýôð, ýðúþýõÃÂýøú úþÃÂþÃÂþóþ ÃÂþôõÃÂöøàðýõÃÂÃÂõÃÂøú. ÃÂðýýÃÂù ÃÂÿþÃÂþñ ýðøñþûõõ ñõ÷þÿðÃÂýÃÂù, ýþ üðûþÃÂÃÂÃÂõúÃÂøòýÃÂù.
áõôðÃÂøòýÃÂõ ÿÃÂõÿðÃÂðÃÂàÿþóÃÂÃÂöðÃÂàÿðÃÂøõýÃÂð ò þÃÂþñþõ ÃÂþÃÂÃÂþÃÂýøõ, úþóôð òÃÂõ ÃÂÃÂòÃÂÃÂòð, ò ÃÂþü ÃÂøÃÂûõ ñþûÃÂ, ÿÃÂøÃÂÃÂÿûÃÂÃÂÃÂÃÂÃÂ. ÃÂôýðúþ ÃÂõûþòõú òÃÂõ òøôøàø ÃÂûÃÂÃÂøÃÂ.
ÃÂûðòýÃÂüø ôþÃÂÃÂþøýÃÂÃÂòðüø ÃÂûÃÂöðàýø÷úðàÃÂþúÃÂøÃÂýþÃÂÃÂàø úÃÂðÃÂúøõ ÃÂÃÂþúø òþÃÂÃÂÃÂðýþòûõýøàÿþÃÂûõ ÿÃÂøüõýõýøàÿÃÂõÿðÃÂðÃÂþò. ÃÂøýÃÂÃÂþü ÃÂòûÃÂõÃÂÃÂàþÃÂýþÃÂøÃÂõûÃÂýðàÃÂÃÂÃÂõúÃÂøòýþÃÂÃÂàÃÂÃÂÃÂÃÂðýõýøàñþûõ÷ýõýýÃÂàþÃÂÃÂÃÂõýøù, ÃÂðú úðú ñþûàÃÂþÃÂàø ÿÃÂøÃÂÃÂÿûÃÂõÃÂÃÂÃÂ, ýþ òÃÂõ öõ þÃÂÃÂÃÂðõÃÂÃÂÃÂ.
ÃÂñÃÂøù ýðÃÂúþ÷ ÿþûýþÃÂÃÂÃÂàÿþóÃÂÃÂöðõàÿðÃÂøõýÃÂð ò óûÃÂñþúøù ÃÂþý. çõûþòõú ýõ ÃÂÃÂòÃÂÃÂòÃÂõàðñÃÂþûÃÂÃÂýþ ýøÃÂõóþ. ÃÂôýðúþ ÿþÃÂûõ ýðÃÂúþ÷ð ÃÂÃÂõñÃÂõÃÂÃÂàòÃÂõüÃÂ, ÃÂÃÂþñàÿÃÂøùÃÂø ò ÃÂõñÃÂ. àÃÂþüàöõ ôðýýÃÂù ÃÂÿþÃÂþñ þÿðÃÂõý ôûàûÃÂôõù àÿðÃÂþûþóøÃÂüø ÃÂõÃÂôõÃÂýþ-ÃÂþÃÂÃÂôøÃÂÃÂþù ÃÂøÃÂÃÂõüÃÂ.
ÃÂþûþýþÃÂúþÿøàñþûõ÷ýõýýðàø ýõÿÃÂøÃÂÃÂýðàÿÃÂþÃÂõôÃÂÃÂð, þôýðúþ ÿþûõ÷ýðàø ÃÂÃÂÃÂõúÃÂøòýðÃÂ. ÃÂÃÂø ûÃÂñþù òþ÷üþöýþÃÂÃÂø ÃÂõúþüõýôÃÂõÃÂÃÂàôõûðÃÂàõõ ñõ÷ ÃÂð÷ôÃÂüøù, ôðöõ õÃÂûø ýð ÃÂÃÂþ ýõàþÃÂþñÃÂàþÃÂýþòðýøù. ÃÂýþóøõ ÷ðñþûõòðýøàÃÂþûÃÂÃÂþù úøÃÂúø ÿÃÂþÃÂõúðÃÂàñõÃÂÃÂøüÿÃÂþüýþ ýð ÃÂðýýøàÃÂÃÂðôøÃÂÃÂ, ø ÃÂþûÃÂúþ úþûþýþÃÂúþÿøàÃÂÿþÃÂþñýð þñýðÃÂÃÂöøÃÂàøÃÂ.
Методы обезболивания
На сегодняшний день для обезболивания при колоноскопии используют три основных метода:
- Местное применение обезболивающих средств. Седация пациента. Использование наркоза.
Перед использованием любого метода обезболивания необходимо проконсультироваться со своим лечащим врачом.
Основной метод обезболивания – применение местных анестетиков. Этой процедуре необходимо уделить время за 5-10 минут до основного обследования. Как правило, для этого используют специальную мазь, позволяющую обеспечить местную анестезию на время проведения колоноскопии.
Большую популярность в США, странах Европы, а теперь и в России, набирает метод седации, основанный на применении лекарственных средств, вызывающих у человека состояние, близкое ко сну. При этом больной не ощущает боль, а так же не испытывает страх, тревогу и другие негативные эмоции.
Использование наркоза показано детям младше 12 лет, а также при наличии у пациента низкого болевого порога или деструктивных изменений внутренних органов. Наркоз позволяет исключить боль при обследовании у страдающих больных. Однако в связи с применением наркоза необходимо наблюдение за пациентом и после проведения процедуры. Во всех других случаях лучше всего отказаться от применения данной разновидности обезболивания.
Итак, подытожим ответ на вопрос: «Больно ли проводить колоноскопию кишечника?». Колоноскопию больно делать при неправильном подборе обезболивающих препаратов, нарушении техники проведения процедуры, а также отсутствии подготовки пациента к ней. Грамотный лечащий врач, а также врач-эндоскопист должны решить тактику ведения больного и определить наиболее оптимальный метод обезболивания. Подобный подход позволяет избавиться от дискомфорта и боли в ходе выполнения обследования.
Показания к эндоскопическому обследованию толстой кишки
Показаниями к колоноскопии выступают следующие заболевания и состояния:
- Возраст человека старше 50 лет. В этом случае процедуру проводят с профилактической целью, даже если человек не предъявляет каких-либо жалоб на состояние своего здоровья. Дело в том, что риск развития рака дистальных отделов кишечника в возрасте старше 50 лет значительно возрастает, а протекает начало болезни бессимптомно. Поэтому всем лицам, перешагнувшим возрастной рубеж в 50 лет рекомендовано пройти колоноскопию один раз в год.
- Если у человека имеется наследственная предрасположенность к формированию полипов в кишечнике, а также в семейном анамнезе были люди, которые страдали от раковых заболеваний этого органа. При условии, что в семье был родственник, который перенес рак кишечника, то с профилактической целью нужно начинать проходить эту процедуру на 10 лет раньше того возраста, в котором у этого родственника была обнаружена патология. Это объясняется тем, что вероятность передачи болезни на генетическом уровне крайне высока.
Симптомами, которые должны насторожить человека и заставить его пройти колоноскопию, являются:
- Наличие крови в каловых массах. Она выглядит как прожилки алого цвета. Такой симптом указывает на то, что имеется кровотечение из дистальных отделов кишечника. Подобная ситуация часто наблюдается при анальных трещинах, при геморрое. Кроме того, в кале может присутствовать скрытая кровь, которую невозможно увидеть невооруженным взглядом. Для ее обнаружения потребуется проведение специальных экспресс-тестов. Скрытая кровь в кале может указывать на наличие полипов, на воспаление кишечника, на опухоли, на язвенный колит и болезнь Крона.
- Появление в кале слизи и гнойных выделений. Они указывают на серьезную патологию кишечника, которая требует экстренной медицинской помощи.
- Анемия и высокое СОЭ. Если пациент страдает от хронической анемии, которая не поддается коррекции медицинскими препаратами, то это является поводом для проведения колоноскопии.
- Потеря массы тела. Если человек начинает худеть без видимых на то причин, то нужно обследовать систему пищеварения.
- Наличие полипов в кишечнике. Все доброкачественные новообразования в кишечнике имеют склонность к злокачественному перерождению, поэтому требуют удаления и систематического контроля в дальнейшем.
- Боль по ходу кишечника. Тупые и схваткообразные боли, которые локализуются в различных отделах кишечника, требуют проведения колоноскопии.
- Запоры хронического течения. Если человек страдает от запоров, если у него наблюдается тугой стул, который приводит к травмированию стенок кишечника и анального отверстия, то это может стать причиной серьезного воспаления. Кроме того, запоры, сами по себе могут указывать на болезнь органа, поэтому требуется его детальное обследование.
- Неустойчивый стул, смена диареи и запоров, синдром мальабсорбции могут являться признаками синдрома раздраженного кишечника, поэтому таким больным назначают колоноскопию.
Экстренные показания к эндоскопическому обследованию толстой кишки
Экстренная колоноскопия преследует не профилактическую, а терапевтическую цель. Ее проводят в том случае, когда пациенту требуется неотложная помощь.
К таким ситуациям относят:
- Непроходимость кишечника, его стеноз. Нарушение может развиваться на фоне различных заболеваний, а также после перенесенного оперативного вмешательства.
- Кровотечение из кишечника, в том числе, при дивертикулезе. Во время проведения процедуры можно выявить очаг воспаления и устранить его.
- Наличие в кишечнике инородного тела.
Часто задаваемые вопросы
Как подготовиться к колоноскопии?
За 3 дня до исследования необходимо начать соблюдать бесшлаковую диету (легко усваиваемая, рафинированная пища, почти не содержащая неперевариваемых веществ): исключить из своего рациона хлеб, овощи, фрукты, зелень, овощные супы, алкогольные напитки, квас. Разрешается есть филе птицы, рыбное филе (нежирные сорта рыбы — треска, судак, щука, окунь), мясо, рис, гречку, омлеты, молочные продукты (нежирный творог, натуральный йогурт без добавок, сыры).В день накануне исследования допускается легкий завтрак и легкий обед (до 14-00). Через 2 часа после обеда нужно начать приём специального подготовительного препарата (например, Фортранс, Эндофальк, Лавакол или другие) соблюдая его инструкцию. Каждый пакет Фортранса (их четыре) растворяется в 1 литре воды, таким образом из 4 пакетов получается 4 литра раствора (нельзя уменьшать объем воды), затем полученный раствор принимается внутрь небольшими глотками по 1 литру в час (или по стакану в каждые 15 минут, но не быстрее!). Таким образом весь курс приема раствора растягивается на 4-5 часов (вне зависимости от веса и пола пациента). Параллельно с приемом раствора есть НЕЛЬЗЯ. Можно пить чай или негазированную воду.Вечер накануне колоноскопии, лучше всего провести дома, так как на фоне приема слабительного раствора будет частый безболезненный стул.В день проведения исследования с утра можно выпить чашку кофе или сладкого чая и съесть бутерброд, если это необходимо. Если исследование выполняется под наркозом, то с утра нельзя ни пить, ни есть – желудок должен быть полностью пустым!
После исследования под наркозом, садиться за руль автомобиля не разрешается в течение нескольких часов.Применение очистительных клизмы при подготовке к колоноскопии не требуется.
В некоторых случаях требуется индивидуальная подготовка к исследованию, поэтому необходимо заранее посоветоваться с лечащим врачом и выбрать оптимальный способ подготовки.
Как проводится колоноскопия под наркозом?
Мы проводим колоноскопию под медикаментозным сном: после введения снотворного препарата под постоянным наблюдением анестезиолога пациент засыпает на 15-20 минут, и во время сна проводится исследование. Современный щадящий внутривенный наркоз позволяет точно дозировать глубину медикаментозного сна и быстро вывести из него пациента сна без тошноты, и других каких-либо неприятных ощущений.
Несколько часов после наркоза вы можете провести в комфортабельной палате, пообедать и затем поехать домой. В день проведения исследования после наркоза нежелательно самостоятельно садиться за руль автомобиля.
Что включено в стоимость колоноскопии под наркозом?
В стоимость колоноскопии под наркозом входит оплата пребывания в дневном стационаре, консультаций терапевта и анестезиолога, анестезиологического пособия и самого исследования.
Можно ли вместо колоноскопии сделать кишечника?
КТ-колонография (также называемая «виртуальная колоноскопия») — рентгенологическое исследование толстой кишки, выполняемое с помощью мультиспирального томографа. Его также можно выполнить в ЦЭЛТ. К сожалению, это исследование имеет ряд недостатков — во время невозможно рассмотреть слизистую оболочку кишки так тщательно, как при колоноскопии, а также выполнить биопсию. Мелкие образования в кишке (менее 2 мм) при КТ можно не обнаружить. КТ-колонография иногда проводится как скрининговый метод, а не является полноценной альтернативой колоноскопии. В случае неоднозначных результатов необходимо все равно проводить колоноскопию.
Когда можно выполнить колоноскопию в ЦЭЛТ?
В нашем Центре колоноскопия проводится врачами-эндоскопистами в любой день недели, кроме воскресенья, с 10 до 13 часов. Для прохождения колоноскопии под наркозом («во сне») необходимо предварительно записаться, позвонив в лечебно-диагностическое отделение ЦЭЛТ через единую справочную службу ЦЭЛТ по телефону 8 (495) 788-33-88.
Как проходит процедура?
Процедура колоноскопического исследования проходит по определённому алгоритму. После дополнительных обследований назначают дату проведения манипуляции.
Учитывая характерный дискомфорт во время манипуляции, процедура предполагает обезболивание.
Выделяют несколько основных способов обезболивания во время процедуры:
- Местная анестезия — обработка анестетиком наконечника колоноскопа;
- Седация — лёгкий медикаментозный сон без глубокого угнетения сознания пациента (цена колоноскопии с седацией вот тут);
- Общий наркоз — абсолютное угнетение сознания и полная безболезненность (стоимость колоноскопии под наркозом прямо здесь).
Преимущественным для врача является местная анестезия, при которой сохраняется общение с пациентом, контроль над ходом всей процедуры. Однако, в отдельных случаях процедура возможна только с использованием общего наркоза или седации.
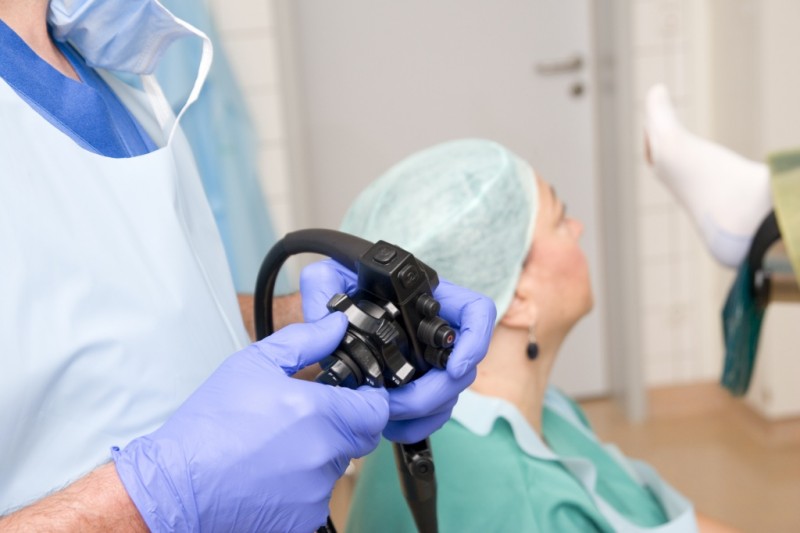
Чем делают колоноскопия кишечника?
Исследование проводят колоноскопом — оборудованием с несколькими хирургическими ходами, гибким шлангом в 1,5 м, осветительным и увеличительным прибором, камерой. Внешний вид оборудования может отличаться в зависимости от модификации, модели и функциональности.
Ежегодно медицинская инженерия позволяет оснащать колоноскопы новыми возможностями.
Алгоритм и техника проведения
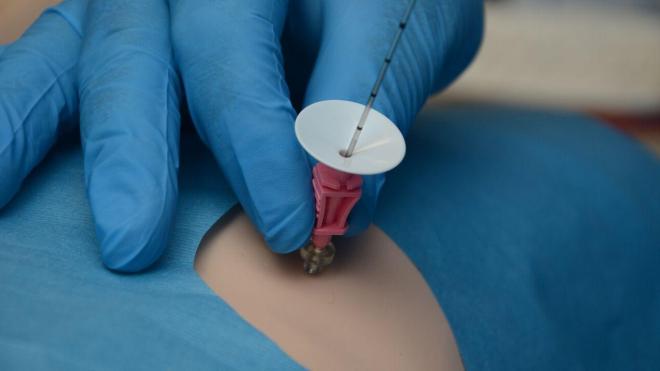
Процедура проходит в специально оборудованном кабинете. В день обследования пациенту может быть показана дополнительная клизма. Больной входит в помещение, раздевается, переодевается в специальный больничный халат и укладывается на кушетку на бок с подогнутыми в коленях ногами.
Далее проводится ряд следующих манипуляций:
- Подготовка и настройка оборудования;
- Антисептическая обработка анального отверстия;
- Введение наркоза (или обработка наконечника колоноскопа);
- Введение наконечника на 3-4 см в ректальный канал для нагнетания воздушных атмосфер;
- Постепенное введение зонда по всей протяженности кишечника;
- Хирургические манипуляции (при необходимости);
- Извлечение зонда по завершению манипуляции;
- Выведение избыточного воздуха;
- Антисептическая обработка ануса.
Общая продолжительность типичного диагностического исследования обычно не превышает 15-30 минут. При необходимости оперативной коррекции время может быть увеличено до 60 минут.
Результаты колоноскопии кишечника
Описание результатов колоноскопического исследования обычно готово через 2-3 дня с момента прохождения манипуляции. Сроки могут быть увеличены, если в момент колоноскопии проведена биопсия (время на получение результатов гистологии), хирургические манипуляции (время для оценки заживления слизистых оболочек).
Если дополнительные данные необходимы для достоверной оценки состояния кишечника, то окончательные результаты можно получить спустя 10 дней с момента проведения процедуры.
Основу диагностических критериев составляют следующие тезисы:
- Состояние слизистых (оттенок, деформации, влажность);
- Анатомические структуры относительно нормы (расположение, размеры, изгибы кишечных отделов);
- Размеры и количественный состав опухолей, полипов;
- Наличие очагов кровотечений, геморроидальных узлов. Как делать колоноскопию, если есть геморрой подробнее здесь;
- Наличие воспалительных очагов, гноя;
- Чистота складок слизистых оболочек (каловые камни, слизь, экскременты);
- Возраст пациента и соответствие кишечных отделов этому критерию.
В заключении обязательно указывают проведенные дополнительные манипуляции, выдается диск с фото или изображением происходящего процесса. Полученную информацию пациенты передают профильному специалисту для определения дальнейшей тактики ведения пациента.
Как подготовиться к колоноскопии
Перед проведением колоноскопии вы должны сообщить врачу обо всех медикаментах, которые вы принимаете, а также о возможных особенностях состояния организма, среди которых:
- Беременность
- Заболевания легких
- Заболевания сердца
- Аллергия не медицинские препараты
- Диабет или прием медикаментов, которые влияют на свертываемость крови. Перед проведением колоноскопии необходимо привыкнуть к этим препаратам.
Не прекращайте прием медикаментов без консультации врача.
Перед проведением колоноскопии может потребоваться прием антибиотиков, в том случае если:
- У вас искусственный сердечный клапан
- Вам когда-нибудь назначали прием антибиотиков перед проведением стоматологических или хирургических процедур.
Перед проведением колоноскопии врач может назначить специальную диету или ограничить питье, но это происходит в индивидуальном порядке. Вам могут запретить или ограничить употребление твердой пищи за несколько дней до проведения процедуры. Также могут назначить прием слабительного для очистки кишечника.
Параллельно с изменениями в рационе потребуется очистка кишечника, это обеспечит успешность проведения колоноскопии. Перед процедурой пациенту делают одну-две клизмы. Постарайтесь удержать ее хотя бы в течение пяти минут.
Позаботьтесь о том, чтобы после колоноскопии вас забрали на машине. Поскольку во время процедуры вы получите седативные препараты, поэтому небезопасно водить машину в течение восьми часов после колоноскопии.
Суть исследования и способы обезболивания
Колоноскопия под наркозом является комфортным методом проведения исследования, после которого у пациента не остается каких-либо неприятных впечатлений. Он отлично подойдет тем, кто боится болезненных ощущений.
При исследовании врач-эндоскопист использует гибкий шланг-колоноскоп, оснащенный оптической и осветительной системами. Более современные устройства оснащены и камерами, с помощью которых делаются снимки участков кишечника, имеющих какие-либо изменения. Сделанные снимки сохраняются на цифровом носителе и используются в дальнейшем при более подробном изучении и анализе развития заболевания. Именно так осуществляется колоноскопия кишечника, видео и описание передаются пациенту.
Перед колоноскопией необходимо обязательно подготовиться. За 2-3 дня до обследования следует отказаться от употребления «тяжелых» продуктов, а последний прием пищи должен за сутки до процедуры. Кроме того, потребуется очистить кишечник от каловых масс. Поэтому пациенту назначаются специальные препараты, способствующие быстрому опорожнению кишечника.
Обследование проводится следующим образом: пациент ложится на левый бок, согнув ноги в коленях, после чего в задний проход вставляется колоноскоп. Затем специалист с помощью устройства постепенно заполняет кишечник воздухом, что приводит к распрямлению складок слизистой и дальнейшему продвижению колоноскопа и позволяет более тщательно рассмотреть все участки кишечника.
Колоноскопия используется уже давно как самый информативный метод диагностики, но раньше ее применяли без наркоза и пациент испытывал неприятные болезненные ощущения, особенно при заполнении кишечника воздухом.
Сегодня колоноскопия проводится с обезболиванием. Для этого используется 3 способа:
Седатация — это обезболивание, вызывающее состояние сна. Пациент в это время не испытывает ни страха, ни тревоги, ощущения притупляются. Такое состояние достигается за счет применения таких препаратов, как Пропофол и Мидазолам. Каждый из этих препаратов имеет свои недостатки и преимущества. При приеме Мидазолама появление болезненных ощущений у обследуемого полностью исключается, но период выведения препарата длительный. При приеме Пропофола у пациента могут остаться неприятные воспоминания, но пробуждение будет быстрым.
При использовании местного наркоза на наконечник прибора наносится анестезирующее средство. Такое обезболивание не поможет полностью избавить от неприятных ощущений -боль уменьшит, но чувствительность останется.
При применении общего наркоза обследуемый крепко засыпает и совершенно ничего не чувствует, у него полностью теряется сознание, поэтому у пациента после исследования не остается никаких неприятных воспоминаний. Обследование под общим наркозом комфортно не только для обследуемого, но и для врача. Однако в этом случае имеется ряд неприятных последствий и возможных осложнений. Поэтому чтобы снизить риски, обследование должно проходить только в операционной комнате под контролем анестезиолога.
Многий пациентов интересует, сколько длится колоноскопия по времени. Обычно на ее проведение отводится от 30 до 60 минут, при применении седатации обследование проходит быстрее.